سرطان دهانه رحم
| سرطان گردن رحم | |
|---|---|
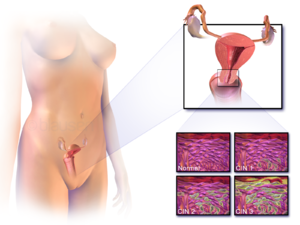 | |
| محل سرطان گردن رحم | |
| تخصص | سرطانشناسی |
| طبقهبندی و منابع بیرونی | |
| آیسیدی-۱۰ | C53 |
| آیسیدی-۹-سیام | 180 |
| اُمیم | ۶۰۳۹۵۶ |
| دادگان بیماریها | 2278 |
| مدلاین پلاس | 000893 |
| ئیمدیسین | med/۳۲۴ radio/۱۴۰ |
| سمپ | D002583 |
سرطان دهانهٔ رحم (به انگلیسی: cervical cancer) یا سرطان گردن رحم گونهای سرطان است که از گردن رحم آغاز میگردد.[۱] این بیماری به دلیل رشد غیرطبیعی سلول ایجاد میشود و این سلولها میتوانند در دیگر اعضای بدن گسترش یابند یا به آنها حمله کنند.[۲] در ابتدای ابتلاء به این بیماری، معمولاً نشانهای بروز پیدا نمیکند. نشانههای بعدی این بیماری شامل مواردی همچون: خونریزی واژنی، درد لگن یا دردآمیزش میشود.[۱]
در ۹۰ درصد موارد این بیماری، عفونت ویروس پاپیلوم انسانی (HPV) ایجاد میشود.[۳][۴] اما بسیاری از افرادی که عفونتهای ویروس پاپیلوم انسانی دارند، به سرطان دهانهٔ رحم مبتلا نمیشوند.[۵][۶] دیگر عوامل خطرساز عبارتند از: سیگار کشیدن، سیستم ایمنی ضعیف، مصرف قرصهای ضدبارداری، شروع رابطه جنسی در سنین پایین و داشتن شرکای جنسی متعدد؛ اما این موارد اهمیت کمتری دارند.[۱][۷] سرطان دهانهٔ رحم معمولاً به دنبال تغییرات پیشسرطانی در مدتی بیش از ده تا بیست سال پیشرفت میکند.[۵] انواع مختلفی از سرطان دهانهٔ رحم وجود دارد. حدود نود درصد از موارد شامل کارسینوم سلول-سنگفرشی، ده درصد آدنوکارسینوم و تعداد کمی شامل موارد دیگر میشود.[۷] تشخیص این بیماری با غربالگری دهانهی رحم و به دنبال آن با بافتبرداری صورت میگیرد. در ادامه تصویربرداری پزشکی اجرا میگردد تا پزشکان گسترش یا عدم گسترش آن را تشخیص دهند.[۱]
واکسن پاپیلوما ویروس انسانی از انسان در برابر دو گونه از این خانوادهٔ ویروس محافظت میکند و این امکان وجود دارد که این امر، بین ۶۵ تا ۷۵ درصد از سرطانهای دهانهٔ رحم پیشگیری نماید.[۸][۹] از آنجا که بعد از درمان، همچنان خطر سرطان وجود دارد، معمولاً توصیه میشود که نمونهبرداری از سلولهای دهانهٔ رحم به صورت مداوم صورت گیرد.[۸] دیگر روشهای پیشگیری از این بیماری در ادامه آمدهاست: پرهیز از رابطهٔ جنسی یا نداشتن چند شریک جنسی به صورت همزمان و استفاده از کاندوم.[۱۰] غربالگری سرطان دهانهٔ رحم با استفاده از نمونهبرداری سلولهای دهانهٔ رحم یا اسید استیک میتواند تغییرات پیشسرطانی را مشخص نماید، که به دنبال درمان، میتواند از توسعهٔ سرطان پیشگیری کند.[۱۱] درمان سرطان دهانهٔ رحم شامل ترکیبی از مواردی همچون جراحی، شیمیدرمانی و پرتودرمانی میشود.[۱] نرخ بقای پنج ساله در ایالات متحده ۶۸ درصد است.[۱۲] هرچند که نتیجهٔ درمان تا حد زیادی به این بستگی دارد که چقدر سرطان زود شناسایی شده باشد.[۷]
در سراسر دنیا، سرطان دهانهٔ رحم چهارمین عامل بیشترین موارد سرطان و همچنین چهارمین عامل بیشتر مرگها از سرطان در زنان است.[۵] در سال ۲۰۱۲، کارشناسان تخمین زدند که ۵۲۸ هزار مورد سرطان دهانهٔ رحم و ۲۶۶ هزار مورد مرگ در نتیجهٔ این بیماری رخ دادهاست.[۵] این عدد هشت درصد تمامی موارد ابتلاء و مجموع تعداد مرگ از سرطان بهشمار میرود.[۱۳] تقریباً هفتاد درصد از موارد سرطان دهانهٔ رحم در کشورهای در حال توسعه رخ میدهد.[۵] در کشورهایی با میزان درآمد پایین، این بیماری معمولترین عامل مرگ ناشی از سرطان است.[۱۱] در کشورهای توسعهیافته، اجرای گستردهٔ برنامههای غربالگری دهانهٔ رحم تا حد زیادی نرخ ابتلاء به این بیماری را کاهش دادهاست.[۱۴] در تحقیقات پزشکی، مشهورترین کشت یاخته که به هلا معروف است از سلولهای سرطانی دهانهٔ رحم زنی به نام هنریتا لاکس صورت گرفت.[۱۵]
انواع سرطان دهانه رحم[ویرایش]
- سرطان سلول سنگفرشی: این نوع سرطان دهانه رحم در سلولهای نازک و مسطح (سلولهای سنگفرشی) پوشاننده قسمت بیرونی دهانه رحم که به داخل واژن میرود شروع میشود.
- آدنوکارسینوم: این نوع سرطان دهانه رحم در سلولهای غده ای ستونی شکل که کانال دهانه رحم را پوشاندهاند شروع میشود.[۱۶]
عوامل بیماری[ویرایش]
علت بیماری ناشناخته است؛ ولی دانشمندان احتمال میدهند که با عفونتهای ویروسی ارتباط داشته باشد که از آن جمله ویروس پاپیلومای انسانی (زگیل ناحیه تناسلی) را میتوان نام برد.[۱۷] هنگامی که این ویروس برای چند سال در بدن باقی میماند، به تدریج برخی از سلولها را در گردن رحم به سلولهای سرطانی بدل میکند و این سلولها بهطور پیشرونده مهاجمتر میشوند.[۱۸] ضعف سیستم ایمنی به ویژه به صورت اکتسابی بیماری ایدز و مصرف داروهای سرکوب ایمنی (به انگلیسی: immuno suppressor) عاملی مستعدکننده در ابتلاء به سرطان دهانه رحم است.[۱۹]
علایم تشخیص[ویرایش]
برخی از علایم تشخیص این بیماری به شرح زیر است:[۱۷]
- خونریزی بدون توجیه از راه مهبل
- ترشح مداوم از مهبل
- درد و خونریزی پس از نزدیکی در مراحل انتهایی
- درد شکمی
- نشت مدفوع و ادرار از راه مهبل
- بیاشتهایی و کاهش وزن
- کمخونی
تشخیص[ویرایش]
غربالگری[ویرایش]
بهترین راه تشخیص زودتر سرطان انجام غربالگری منظم با تست پاپ اسمیر است (که میتواند همراه با تست ویروس پاپیلوما HPV باشد) انجام شود. آگاهی از علائم و نشانههای سرطان دهانه رحم میتواند از تأخیر در تشخیص جلوگیری کند. تشخیص زودهنگام شانس موفقیت درمان را افزایش میدهد و از تغییرات اولیه و تبدیل سلولهای دهانه رحم به سرطان جلوگیری میکند.
موارد زیر توصیههای جامعه سرطان آمریکا برای غربالگری سرطان دهانه رحم است:
- همه زنان باید آزمایشهای غربالگری سرطان دهانه رحم را از سن ۲۱ سال شروع کنند.
- زنان ۲۱ تا ۲۹ سال باید هر سه سال یک بار تست پاپ اسمیر را انجام دهند. تست HPV در این گروه سنی برای غربالگری نباید استفاده شود مگر در صورت مشاهده نتیجه غیرمعمولی در تست پاپ اسمیر.
- از سن ۳۰ سالگی، زنان باید با تست پاپ اسمیر به همراه تست HPV، تا زمانی که نتایج تستها عادی است، هر ۵ سال غربالگری شوند. این غربالگری تست همزمان نامیده میشود و باید تا سن ۶۵ سالگی ادامه یابد. گزینه معقول دیگر برای زنان ۳۰ تا ۶۵ سال انجام تست هر ۳ سال یک بار است که فقط تست پاپ اسمیر انجام شود.
- زنان با سن بیش از ۶۵ سال که در ۱۰ سال گذشته بهطور منظم غربالگری انجام دادهاند و نتایج آنها عادی بودهاست، میتوانند غربالگری سرطان دهانه رحم را متوقف کنند و وقتی این تستها متوقف شد، دیگر نباید آنها را دوباره شروع کرد.
- زنان با سابقه جدی پیشسرطان باید به انجام آزمایشها برای حداقل ۲۰ سال بعد از آن که وضعیت پیشسرطان رد شود، ادامه دهند حتی اگر از سن ۶۵ سال هم بگذرند.
زنان در صورتی که:
- تست پاپ اسمیر آنها عادی است،
- عفونت HIV ندارند،
- دچار دیگر علل ضعف سیستم ایمنی نیستند،
نباید در هیچ رده سنی با هیچ نوع روشی هر سال غربالگری شوند.[۲۰]
تست پاپ اسمیر یک آزمایش ساده و بدون درد است که طی آن سلولهای غیرعادی داخل یا اطراف رحم شناسایی میشوند. معمولاً تست پاپ اسمیر که از سلولهای دهانه رحم برداشته میشود و زیر میکروسکوپ بررسی میشود، دیسپلازیای دهانه رحم و سرطان دهانه رحم را مشخص میکند. زنان باید این تست را هنگامی که قاعده نیستند انجام دهند. از تقریباً ۲ روز پیش از تست پاپ اسمیر باید از شستشوی مهبل به جز آنچه توسط پزشک متخصص توصیه شده اجتناب کرد چرا که ممکن است هر سلول غیرعادی شسته یا مخفی شود.[۲۱]
آزمایش پاپ اسمیر تین پرب پس از شروع فعالیت جنسی هر ۳ سال یک بار تکرار میشود. در مواردی که تست پاپ اسمیر تین پرب به همراه تست HPV انجام شود هر ۵ سال یک بار میتوان این تست را انجام داد بین سن ۲۱ تا ۶۵ سالگی این آزمایش معمولاً دو هفته پس از اتمام عادت ماهانه و حداقل ۴۸ ساعت پس از مقاربت جنسی توصیه میشود. نمونه برداری یا بیوپسی (biopsy) و آزمایش شیلر(Schiller test) نیز از روشهای غربالگری است.[۱۹] شمار کشورهایی که در صدد اجرای غربالگری در زمینه سرطان رحم هستند رو به افزایش است. اما مشکل این است که آزمایش پاپ اسمیر نتایج مثبت کاذب بسیاری دارد، به این معنا که در برخی موارد نتیجه آزمایش پاپ اسمیر زنان از تغییرات بالقوه سرطانزا یا پیش سرطانی حکایت میکند در حالی که در واقع اینطور نیست.[۲۲]
درمان[ویرایش]
مرحله سرطان دهانه رحم مهمترین عامل در انتخاب شیوه درمان است، اما دیگر عوامل نیز میتوانند روی روش درمان شما تأثیر بگذارند، ازجمله مکان دقیق سرطان در داخل دهانه رحم، نوع سرطان (سلول سنگفرشی یا آدنوکارسینوم)، سن و سلامت کلی شما و اینکه آیا میخواهید بچهدار شوید یا نه.[۲۳]
برخی از روشهای درمانی عبارتند از:
- پرتودرمانی با دستگاه سایبر نایف
- هیسترکتومی کامل از راه شکم
- برداشتن لوله تخمدانهای هر دو سمت
- پرتودرمانی به دلیل سرطان از نوع پیشرفته
- هورمون درمانی در کنار سایر تکنیکها
- عمل برداشتن تخمدانها در هر دو طرف همزمان با پرتو درمانی
مرحله صفر[ویرایش]
اگرچه سیستم مرحلهبندی AJCC، کارسینوم در محل دهانه رحم (CIS) را بهعنوان اولیهترین شکل سرطان دهانه رحم دستهبندی میکند، پزشکان اغلب آن را بهعنوان پیش سرطان در نظر میگیرند. چراکه سلولهای سرطانی در CIA تنها در لایه سطحی دهانه رحم قرار دارند؛ و هنوز به لایههای عمیقتر سلول پیشروی نکردهاند.
همه موارد CIS میتواند با روش درمانی درست، درمان شود. بااینحال، تغییرات پیش سرطانی گاهی میتواند در دهانه رحم یا واژن مجدداً ظاهر شود، پس بسیار مهم است که پزشکتان بلافاصله بعد از درمان شما را معاینه کند. که این معاینه شامل آزمایشها منظم پاپ اسمیر و در برخی موارد کولپوسکوپی میشود.
روشهای درمان برای کارسینوم سلول سنگفرشی در محل دهانه رحم عبارتاند از:
- ریشهکنی انجمادی
- جراحی لیزری
- رویه جراحی برداشتن با حلقه الکتریکی (LEEP/LEETZ)
- مخروط برداری با تیغ سرد
- هیسترکتومی ساده (بهعنوان اولین درمان یا اگر سرطان بازگشت پس از باقی درمانها)
روشهای درمان برای آدنوکارسینوما در محل دهانه رحم عبارتاند از:
- هیسترکتومی
- بیوپسی مخروطی (روشی ممکن برای زنانی که میخواهند بچهدار شوند). نمونه مخروطی نباید هیچ سلول سرطانی در لبهها داشته باشد و زن باید بلافاصله پس از درمان، معاینه شود. بهمحض اینکه آن زن بچهدار شد، انجام هیسترکتومی توصیه میشود.
مرحله IA1[ویرایش]
درمان این مرحله به اینکه آیا میخواهید قادر به بچهدار شدن (حفظ باروری) باشید یا نه و اینکه سرطان تا خون و گرههای لنفاویتان رشد کردهاست (که به آن حمله لنفوسیک میگویند) یا نه بستگی دارد.
روشهای درمان برای زنانی که میخواهند باروریشان را حفظ کنند[ویرایش]
بیوپسی مخروطی، روشی ارجح برای زنانی است که میخواهند پس از درمان سرطانشان بچهدار شوند.
- اگر روی لبههای مخروط هیچ سلول سرطانی (که به آن حاشیههای منفی میگویند) نباشد، آن زن میتواند بلافاصله و بدون درمان بیشتر معاینه شود و سپس تا مدت طولانی مطمئن باشد که سرطان باز نخواهد گشت.
اگر لبههای بیوپسی مخروطی سلولهای سرطانی داشته باشد (که به آن حاشیههای مثبت میگویند)، آنوقت سرطان ممکن است در ادامه باعث سرطان شود. این شرایط میتواند با انجام بیوپسی مخروطی مکرر یا یک تراشه الکترومغناطیس رادیکال (حذف دهانه رحم و واژن بالایی) درمان شود. اگر سرطان به خون یا گرههای لنفاوی رشد کند، تراشه الکترومغناطیس رادیکال توصیه میشود.
روشهای درمان برای زنانی که نمیخواهند باروریشان را حفظ کنند:
- یک هیسترکتومی ساده، اگر سرطان هیچ حمله لنفوسالی را انجام ندهد، میتواند روشی برای درمان باشد.
- اگر سرطان به خون و گرههای لنفاوی رشد کند، ممکن است نیاز به هیترکتومی رادیکال به همراه حذف گرههای لنفاوی لگنی داشته باشید.
مرحله IA2[ویرایش]
درمان این مرحله به اینکه آیا میخواهید قادر به بچهدار شدن باشید یا نه بستگی دارد.
روشهای درمان برای زنانی که میخواهند باروریشان را حفظ کنند:
- بیوپسی مخروطی با حذف گرههای لنفاوی لگنی (برش گره لنفاوی لگنی)
- تراشه الکترومغناطیس رادیکال با برش گره لنفاوی لگنی
روشهای درمان برای زنانی که نمیخواهند باروریشان را حفظ کنند:
- پرتودرمانی با پرتوهای خارجی (EBRT) برای لگن و براکیتراپی
- هیسترکتومی رادیکال با حذف گرههای لنفاوی لگن و نمونهبرداری از گرههای لنفاوی پارالئوت
اگر هیچکدام از گرههای لنفاوی سرطانی نباشند، پرتودرمانی هنوز هم میتواند روشی برای درمان تومورهایی که بزرگ هستند یا به خون یا گرههای لنفاوی رشد کردهاند یا به بافتهای مرتبط اطراف حمله میکنند که از اندامهایی همچون رحم، مثانه و واژن محافظت میکند، باشد.
اگر سرطانی به بافتهای کناری رحم (به نام پارامتریا) یا به هر گره لنفاوی گسترش یافته باشد، یا اگر بافت حاوی حاشیههای مثبت باشد، پرتودرمانی با شیمیدرمانی معمولاً توصیه میشود. پزشک ممکن است همچنین براکیتراپی را پس از ترکیب شیمیدرمانی و پرتودرمانی توصیه کند.
مراحل IB و IIA[ویرایش]
درمان اصلی آن جراحی، پرتودرمانی یا پرتودرمانی همزمان با شیمیدرمانی است.
مراحل IB1 و IIA1[ویرایش]
روشهای درمان برای زنانی که میخواهند باروریشان را حفظ کنند:
- تراشه الکترومغناطیس رادیکال با برش گره لنفاوی لگنی
روشهای درمان برای زنانی که نمیخواهند باروریشان را حفظ کنند:
- هیسترکتومی رادیکال با حذف گرههای لنفاوی لگن و برخی گرههای لنفاوی ناحیه پاراآرتیک
- اگر گرههای لنفاوی سرطانی باشند، پرتودرمانی هنوز میتواند بهعنوان روشی برای درمان باشد، البته اگر تومور بزرگ باشد، اگر تومور به خون یا گرههای لنفاوی رشد کرده باشد یا اگر تومور به بافتهای مرتبط اطراف حمله کند که شامل اندامهای حمایتی همچون رحم، مثانه و واژن میشود.
- اگر سرطان به بافتهای کناری رحم (که به آن پارامتریا میگویند) یا به هر گره لنفاوی گسترش یابد یا اگر بافت حاوی حاشیههای مثبت باشد، پرتودرمانی با شیمیدرمانی معمولاً توصیه میشود. پزشک ممکن است همچنین براکیتراپی را بلافاصله پس از ترکیب پرتودرمانی و شیمیدرمانی توصیه کند.
- پرتودرمانی با استفاده از براکیتراپی و پرتوهای خارجی نیز میتواند بهعنوان روشی برای درمان در نظر گرفته شود اگر زنی به لحاظ جسمی برای جراحی آماده نباشد یا نخواهد جراحی کند.
- شیمیدرمانی ممکن است در ترکیب با پرتودرمانی بهطور همزمان انجام شود.
مراحل IB2 و IIA2[ویرایش]
روشهای درمان:
- شیمیدرمانی همزمان با پرتودرمانی: معمولاً درمان استانداردی محسوب میشود. شیمیدرمانی سیس پلاتین یا سیس پلاتین به همراه فلوئوروآاروسیل باشد. پرتودرمانی شامل پرتو خارجی و براکیتراپی میشود.
- هیسترکتومی رادیکال با برش گره لنفاوی لگنی و نمونهبرداری گره لنفاوی پاراآئورت: اگر سلولهای سرطانی در گرههای لنفاوی یا در بافت حاوی حاشیه مثبت یافت شود، جراحی به دنبال پرتودرمانی همزمان با شیمیدرمانی توصیه میشود.
مراحل IIB, III و IVA[ویرایش]
روشهای درمان[ویرایش]
شیمیدرمانی همزمان با پرتودرمانی: شیمیدرمانی ممکن است سیس پلاتین یا سیس پلاتین به همراه فلوئوروآاروسیل باشد. پرتودرمانی هم شامل پرتوهای خارجی و همچنین براکیتراپی میشود.
مرحله IVB[ویرایش]
در این مرحله، سرطان به خارج از لگن و به مناطق دیگر بدن گسترش پیدا کردهاست. مرحله IVB سرطان دهانه رحم معمولاً قابلدرمان نیست. روشهای درمان شامل پرتودرمانی و/یا شیمیدرمانی برای کند ساختن رشد سرطان یا کمک به کاهش علائم میشود. بیشتر رژیمهای شیمیدرمانی استاندارد شامل داروی پلاتین (سیس پلاتین یا کربوپلاتین) همراه با داروی دیگر همچون لیتاکسیل، گامسیتیبین یا توپوان میشود. داروهای هدفمند بواسازیوماب ممکن است به شیمیدرمانی اضافه شود.
سرطان دهانه رحم عودکننده[ویرایش]
سرطانی که پس از درمان برمیگردد سرطان عودکننده مینامند. سرطان میتواند درجایی که شروعشده (در نزدیکی جایی که شروع شد، همچون دهانه رحم، رحم یا اندامهای لگنی مجاور)، دوباره بازگردد یا میتواند در مناطقی دورتر (همچون ریه) دوباره شکل بگیرد.
اگر سرطان تنها در لگن بازگردد، جراحی وسیع ممکن است روشی برای برخی بیماران باشد. برخی اوقات پرتودرمانی یا شیمیدرمانی ممکن است تنها برای کند کردن رشد سرطان یا کمک به کاهش علائم انجام شود، اما انتظار نمیرود که سرطان را درمان کند.
اگر شیمیدرمانی انجام دهید، باید اهداف و محدودیتهای این درمان را بفهمید. گاه اوقات شیمیدرمانی میتواند کیفیت زندگی را بهبود بخشد و در موارد دیگر ممکن است آن را کاهش دهد.
سرطان دهانه رحم در دوره بارداری[ویرایش]
تعداد کمی از سرطانهای دهانه رحم در زنان باردار یافت میشود. اکثر این موارد در مرحله I سرطان قرار دارند (۷۰ درصد). برنامه درمان در طی بارداری به شکل زیر تعیین میشود:
- اندازه تومور
- اگر گرههای لنفاوی مجاور سرطانی باشند
- چقدر از دوره بارداری ماندهاست.
- نوع خاصی از سرطان دهانه رحم
اگر سرطان در مراحل اولیه همچون کارسینوم (مرحله ۰) یا مرحله IA باشد، اکثر پزشکان معتقدند که ادامه بارداری به مدت طولانی مشکلی ندارد و درمان میتواند چند هفته بعد از تولد نوزاد انجام شود. روشهای جراحی بعد از تولد برای سرطانهای مراحل اولیه، هیسترکتومی، تراشه الکترومغناطیسی یا بیوپسی مخروطی است.
پیشگیری[ویرایش]
معاینات منظم و دورهای و انجام آزمایش پاپ اسمیر یکی از مؤثرترین اقدامات پیشگیرانه سرطان رحم و الگویی موفق در کاهش میزان بروز و تلفات ناشی از این نوع سرطان بشمار میرود. این تست در خانمها پس از شروع فعالیت جنسی، سالی یک بار و پس از دو تست منفی، هر سه سال یک بار تکرار میشود. این آزمایش معمولاً دو هفته پس از اتمام عادت ماهانه و حداقل ۴۸ساعت پس از مقاربت جنسی توصیه میشود.[۲۴]
واکسن گارداسیل (به انگلیسی: Gardasil) که توسط شرکت مرک ساخته شده برای دختران و زنان در فاصله سنی ۹ تا ۴۵ سالگی تجویز میشود. سازمان دارو و مواد غذایی آمریکا پس از آزمایش این واکسن اعلام کرد که گارداسیل تقریباً ۱۰۰ درصد در جلوگیری از ویروس پاپیلومای انسانی مؤثر است. این واکسن باید در سه نوبت تزریق شود و در ابتدای عرضه به بازار آمریکا ۳۶۰ دلار قیمت داشت.[۲۵]
- پیشنهادهای مرکز کنترل بیماریها CDC ایالات متحده دربارهٔ برنامه واکسیناسیون HPV:
- واکسیناسیون HPV در سن ۱۱ یا ۱۲ سال شروع میشود (یا میتواند زودتر در سن ۹ سال انجام شود).
- اگر زودتر واکسیناسیون انجام نشد، هر فرد میتواند تا سن ۲۶ سالگی واکسن را دریافت کند. واکسیناسیون در سنین بالاتر تأثیر کمتری در کاهش ریسک سرطان خواهد داشت.
- واکسیناسیون طبق توصیه سازمان غذا و داروی آمریکا از سن ۱۱ تا ۴۵ سال توصیه میشود (افراد زیر سن ۱۵ سال فقط به دو دوز واکسن هر شش ماه یک بار نیاز دارند ولی بالای سن ۱۵ سال به سه دوز واکسن در یک بازه زمانی شش ماه نیاز دارند)
هیچ واکسنی محافظت کامل در برابر همه انواع ویروسهای عامل سرطان ایجاد نمیکند و همچنان غربالگری سرطان دهانه رحم نیاز است.[۲۶]
منابع[ویرایش]
- ↑ ۱٫۰ ۱٫۱ ۱٫۲ ۱٫۳ ۱٫۴ "Cervical Cancer Treatment (PDQ®)". NCI. 2014-03-14. Retrieved 24 June 2014.
- ↑ "Defining Cancer". National Cancer Institute. Retrieved 10 June 2014.
- ↑ Kumar V, Abbas AK, Fausto N, Mitchell RN (2007). Robbins Basic Pathology ((8th ed.) ed.). Saunders Elsevier. pp. 718–721. ISBN 978-1-4160-2973-1.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Holland-Frei cancer medicine (8th ed. ed.). New York: McGraw-Hill Medical. 2009. p. 1299. ISBN 978-1-60795-014-1.
{{cite book}}:|edition=has extra text (help);|first1=missing|last1=(help) - ↑ ۵٫۰ ۵٫۱ ۵٫۲ ۵٫۳ ۵٫۴ World Cancer Report 2014. World Health Organization. 2014. pp. Chapter 5.12. ISBN 9283204298.
- ↑ Dunne, EF; Park, IU (Dec 2013). "HPV and HPV-associated diseases". Infectious disease clinics of North America. 27 (4): 765–78. doi:10.1016/j.idc.2013.09.001. PMID 24275269.
- ↑ ۷٫۰ ۷٫۱ ۷٫۲ "Cervical Cancer Treatment (PDQ®)". National Cancer Institute. 2014-03-14. Retrieved 25 June 2014.
- ↑ ۸٫۰ ۸٫۱ "Human Papillomavirus (HPV) Vaccines". National Cancer Institute. 2011-12-29. Retrieved 25 June 2014.
- ↑ Tran, NP; Hung, CF; Roden, R; Wu, TC (2014). "Control of HPV infection and related cancer through vaccination". Recent results in cancer research. Fortschritte der Krebsforschung. Progres dans les recherches sur le cancer. 193: 149–71. doi:10.1007/978-3-642-38965-8_9. PMID 24008298.
- ↑ "Cervical Cancer Prevention (PDQ®)". National Cancer Institute. 2014-02-27. Retrieved 25 June 2014.
- ↑ ۱۱٫۰ ۱۱٫۱ World Health Organization (February 2014). "Fact sheet No. 297: Cancer". Retrieved 2014-06-24.
- ↑ "SEER Stat Fact Sheets: Cervix Uteri Cancer". NCI. Retrieved 18 June 2014.
- ↑ World Cancer Report 2014. World Health Organization. 2014. pp. Chapter 1.1. ISBN 9283204298.
- ↑ Canavan TP, Doshi NR (2000). "Cervical cancer". Am Fam Physician. 61 (5): 1369–76. PMID 10735343. Archived from the original on 6 February 2005. Retrieved 11 August 2015.
- ↑ Jr, Charles E. Carraher (2014). Carraher's polymer chemistry (Ninth edition. ed.). Boca Raton: Taylor & Francis. p. 385. ISBN 978-1-4665-5203-6.
- ↑ جدیدترین دانستیهای پزشکی در رخسار سرطان دهانه رحم
- ↑ ۱۷٫۰ ۱۷٫۱ سرطان گردن رحم وبگاه انجمن درمانگران ایران
- ↑ عامل سرطان گردن رحم یک ویروس است؟ بایگانیشده در ۱۴ مه ۲۰۰۸ توسط Wayback Machine وبگاه همشهری آنلاین
- ↑ ۱۹٫۰ ۱۹٫۱ سرطان گردن رحم چیست؟ وبگاه بیبیسی فارسی
- ↑ «The American Cancer Society Guidelines for the Prevention and Early Detection of Cervical Cancer».
- ↑ «*سرطان دهانه رحم». بایگانیشده از اصلی در ۲۷ دسامبر ۲۰۰۸. دریافتشده در ۶ اکتبر ۲۰۰۸.
- ↑ روشی برای تشخیص دقیق تر سرطان گردن رحم ارایه شد بایگانیشده در ۱۴ سپتامبر ۲۰۰۸ توسط Wayback Machine وبگاه ایرنا
- ↑ هر آنچه باید در مورد سرطان رحم بدانید (۲۰۲۳-۰۸-۰۷). «سرطان رحم». مائده احمدی دستجردی. دریافتشده در ۲۰۲۳-۱۰-۰۴.
- ↑ سرطان گردن رحم بایگانیشده در ۱۳ دسامبر ۲۰۱۳ توسط Wayback Machine آموزش سلامت همگانی
- ↑ واکسن سرطان گردن رحم در آمریکا مجوز فروش گرفت بایگانیشده در ۱۲ دسامبر ۲۰۱۳ توسط Wayback Machine وبگاه پزشکان بدون مرز
- ↑ «HPV Vaccine Schedule and Dosing».
پیوند به بیرون[ویرایش]
درمان سرطان دهانه رحم بایگانیشده در ۱۸ مه ۲۰۱۸ توسط Wayback Machine سرطان دهانه رحم
