زگیل تناسلی
| زگیل تناسلی | |
|---|---|
| نامهای دیگر | زگیل مقعدی، زگیل تناسلی |
 | |
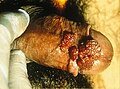
| مورد شدید زگیل تناسلی در اطراف مقعد یک زن | |
| تخصص | بیماری عفونی |
| نشانهها | برجستگیهای کوچک در پوست ناحیه تناسلی، با اندازهها و شکلهای متفاوت، معمولاً با بیرون زدگی، سوزش، خارش |
| دورهٔ معمول آغاز | ۱ تا ۸ ماه پس از قرار گرفتن در معرض ویروس |
| علت | ویروس HPV انواع ۶ و ۱۱ |
| روش تشخیص | بر اساس علائم، میتوان با بیوپسی تأیید کرد. |
| تشخیص افتراقی | زگیل آبکی، منگوله پوستی، زگیل لاتیوم، کارسینوم سلول سنگفرشی |
| پیشگیری | واکسن پاپیلوما ویروس انسانی، کاندوم |
| درمان | داروها، کرایوتراپی، جراحی |
| دارو | پودوفیلین، ایمیکیمود، تری کلرواستیک اسید |
| طبقهبندی و منابع بیرونی | |
| پیشنت پلاس | زگیل تناسلی |
زگیل تناسلی[۱] (به انگلیسی: Condylomata Acuminata) (خواند شود: کوندیلوما آکومیناتا) همراه عفونت با ویروس پاپیلوم انسانی (ویروس اِچپیوی از ویروسهای دیانای دار) به وجود میآید. زگیل تناسلی یکی از همهگیرترین بیماریهای آمیزشی در جهان است.[۲][۳]
زگیل تناسلی با تبخال دستگاه تناسلی فرق دارد. تبخال تناسلی را ویروس همخانوادهٔ تبخال صورت ایجاد میکند.[۲]
گونهها[ویرایش]
اچپیوی بیش از صد گونه دارد که چهل نوع آن در ناحیهٔ تناسلی ایجاد بیماری میکنند. بسیاری موارد اچپیوی بدون علامت هستند و فرد از آلودگی خود بیخبر میماند.[۲] این بیماری بیشتر از راه آمیزش جنسی و دهانی (تماس پوست با پوست آلوده) و مخاط منتقل میشود. گونههای ۶ و ۱۱ این ویروس، باعث ۹۰٪ موارد زگیل هستند.[۲] موارد کمیابی از زگیل تناسلی از مادر به جنین میرسد.[۲]
تاریخچهٔ کشف[ویرایش]
در اوایل سدهٔ ۲۰ (میلادی)، پزشکان پوست متوجه همهگیری بالای سرطان دهانهٔ رحم در بین روسپیان شدند.[۴] در حالی که راهبهها (آنهایی که پیش از پیوستن به صومعه از نظر جنسی فعال نبودند) بسیار کم به سرطان دهانهٔ رحم دچار میشدند.[۵] همچنین دانشمندان متوجه همهگیری بالای سرطان رحم در بین زنانی شدند که با مردانی که همسران آنها بهخاطر سرطان رحم درگذشته بودند ازدواج کرده بودند. با بررسی جمعیتشناسی این افراد، پژوهشگران دریافتند که یک بیماری آمیزشی عامل ایجاد سرطان رحم است.[۶][۷] در اواخر دههٔ ۱۹۷۰ (میلادی)، پژوهشگران آلمانی ویروس اچپیوی را بهعنوان عامل سرطان رحم شناسایی کردند.[۸][۹] پس از آن بررسیهای بیشتر واگیرشناسی، رابطهٔ بین سرطان دهانهٔ رحم و آلودگی به اچپیوی را تأیید کردند.[۱۰][۱۱][۱۲][۱۳]
همهگیری[ویرایش]
میانگین همهگیری جهانی ویروس اچپیوی بین ۹ تا ۱۳ درصد است.[۱۴] زگیل تناسلی به قدری شایع است که بیش از نیمی از انسانهای از نظرِ جنسی فعال، در مقطعی از زندگی، به آن دچار میشوند.[۱۵] گفته میشود تقریباً هر مرد یا زنی در طول عمر خود در تماس با این ویروس قرار میگیرد.[۲] علت اصلی رعایت نکردن بهداشت فردی میباشد.[۱۶]
نشانهها[ویرایش]
شکل ظاهری زگیلهای تناسلی تا حدودی مشابه زگیلهای عادی است. فقط در محل ایجاد آنها تفاوتهایی وجود دارد. زگیلهای تناسلی در نواحی مخاطی بدن قادر به رشد هستند.[۱۷] این نواحی به شرح زیر میباشند:
- ناحیهٔ تناسلی
- ناحیهٔ مقعد
- ناحیهٔ دهان، لبها، زبان و گلو. در صورتی که فرد رابطهٔ جنسی دهانی با فرد آلوده برقرار کند، امکان بروز زگیلها در اطراف لبها، دهان، زبان و گلوی فرد وجود دارد.
بیشتر زگیلهای تناسلی آنقدر کوچک هستند که نمیشود آنها را با چشم غیرمسلح دید. اما برخی اوقات این زگیلها گسترش یافته و در دستههای کوچک خود را نشان میدهند. زگیل تناسلی بهصورت برجستگیهای کوچک تا متوسط گوشتی به رنگ پوست یا کمرنگتر یا پررنگتر روی سطح خارجی ولو یا دیوارههای داخلی واژن و نیز ناحیهٔ بین مقعد و واژن و روی سطح دهانهٔ رحم (سِرویکس) رشد میکنند. در مردان، ممکن است در نوک آلت تناسلی یا در طول بدنهٔ آن یا روی سطح کیسهٔ بیضه و نیز مقعد رشد کنند. سطح این زگیلها ممکن است صاف یا کمی زِبر باشد. گاهی ممکن است به هم پیوند بخورند و ضایعات بزرگ گل کلم مانند تشکیل دهند. دورهٔ واگیری و بروز علایم بیماری بین چند هفته تا دو سال گزارش شده است؛ ولی امکان بیشتر شدن این دوره هم وجود دارد؛ زیرا ویروس اچپیوی در بدن میماند و از بین نمیرود.[۲][۱۴]
فرق زگیل تناسلی با زگیل معمولی[ویرایش]
تمامی زائدههایی که بر روی بدن بر اثر این عفونت به وجود میآیند در اثر ابتلا به ویروس HPV میباشد و هیچ عامل دیگری برای ایجاد زگیلها شناخته نشده است. این ویروس دارای تیپهای مختلفی است و هر تیپ رفتار جداگانه ای را از خود نشان میدهد. برخی از تیپهای این ویروس فقط باعث ایجاد زگیلهای معمولی بر روی دست و کف پا و سایر نقاط بدن میشوند و معمولاً پس از گذشت ۱۸ الی ۲۴ ماه بدون درمان پزشکی ناپدید شده و از بین بروند. اما زگیلهای تناسلی گونههایی از ویروس HPV هستند که بر روی ناحیهٔ تناسلی و مقعد رشد مینمایند و در صورتی که شخص ارتباط جنسی دهانی با فرد آلوده به ویروس داشته باشد امکان رشد این عفونت در دهان، لبها، زبان و گلو وجود دارد. همچنین زگیل تناسلی میتواند باعث ایجاد عفونتها و بیماریهای مهلکی مانند انواع سرطان از جمله سرطان دهانهٔ رحم و واژن در زنان شود در صورتی که زگیلهای معمولی چنین خطری در برندارند.
سرطان[ویرایش]
برای زنان انجام آزمایش پاپ اسمیر تین پرب (به انگلیسی: PAP SMEAR THIN PREP) برای یافتن ضایعات بدخیم احتمالی ناشی از ویروس اچپیوی نزد متخصص زنان و پوست توصیه میشود.[۱۴] زیرا ویروس اچپیوی، عامل بیماری زگیل تناسلی میتواند عامل سرطان دهانهٔ رحم (سرویکس) و واژن و ولو باشد.[۲][۱۴] اگر سه سال جواب این آزمایش منفی بود، بعد هر دو تا سه سال یکبار انجام میدهند. در راهنمای بالینی سلامت وزارت بهداشت، درمان و آموزش پزشکی به تمام زنان توصیه شده از سن ۳۰ سال به بعد هر پنج سال یکبار آزمایش پاپ اسمیر بدهند و اگر ۱۵ سال پیاپی نتیجهٔ تست منفی بود میتوان تا ۶۰سالگی هر ۱۰ سال یکبار این تست را انجام داد. بهتر است زنان آلوده به اچپیوی، هر شش ماه یکبار پاپ اسمیر انجام داد.[۲]
در اندام جنسی مردانه، میتواند باعث سرطان پروستات شود.[۱۸] هر دو جنس میتواند باعث سرطان مقعد و در صورت داشتن آمیزش جنسی دهانی باعث سرطان حنجره، سرطان دهان و سرطان گلو شود.[۱۹] البته همهٔ موارد بالا ثابت نشده است و ارتباط مستقیمی گزارش نشده و بیشتر همراهی ذکر شده است. ولی خیلی از کتابهای تخصصی مرجع، ارتباط مستقیمی بین ابتلا به گونههای ۱۶ و ۱۸ اچپیوی و ایجاد سرطان گردن رحم قائل شدهاند.[۱۹]
پیشگیری[ویرایش]
واکسن[ویرایش]
واکسن زگیل تناسلی بنام گارداسیل (به انگلیسی: Gardasil) است. واکسن گارداسیل در دو نوع ۴ ظرفیتی و ۹ ظرفیتی تولید شده است که بسته به شرایط فرد در سه نوبت تزریق میشود. گارداسیل سبب پیشگیری از ابتلا به انواع پرخطر از ویروس HPV که عامل زگیل تناسلی و سرطان هستند میشود. استفاده از این واکسن برای مردان تا ۲۶ سال و برای ۳۵ تا ۴۰ سال حتمی[۱۴] و به زنان ۹ تا ۲۶ سال و مردان از سن ۱۲ تا ۲۶ سال توصیه میشود.
پس از فراخوان سازمان جهانی بهداشت در سال ۲۰۰۶ (میلادی) برای مبارزه با این ویروس، تا سال ۲۰۱۸ (میلادی) واکسن گارداسیل در هشتاد کشور دنیا در دسترس مردم قرار گرفت.
کاندوم[ویرایش]
کاندوم از انتقال ویروس اچپیوی جلوگیری میکند. مگر آنکه ویروس از پوست ناحیهای که کاندوم نمیپوشاند منتقل شود.[۲]
محدود کردن تعداد شرکای جنسی[ویرایش]
داشتن ارتباط جنسی در چارچوب میتواند از انتقال و سرایت زگیل تناسلی جلوگیری کند. سعی کنید تعداد شرکای جنسی خود را محدود کنید و از داشتن ارتباط جنسی با افرادی که شرکای جنسی زیادی دارند خودداری نمائید، این یکی از بهترین راههای پیشگیری است.
شستوشو[ویرایش]
شستوشوی مناسب اندامهای جنسی بعد از آمیزش جنسی با آب و الکل خوراکی و استون برای از بین بردن هرگونه کثیفی لازم است.[۲]
تأثیر در پیشگیری[ویرایش]
یک مطالعه جدید در مجله پزشکی نیوانگلند نشان میدهد که استفاده مداوم از کاندوم میتواند از گسترش ویروس زگیل تناسلی در ۷۰ درصد موارد جلوگیری کند، و این مسئله را ثابت میکند که کاندومها میتوانند از ویروس زگیل تناسلی جلوگیری کنند و به رد هر گونه افسانه در این باره که کاندوم کمکی به پیشگیری از زگیل تناسلی نمیکند خاتمه دهد.
درمان[ویرایش]
زگیلهای تناسلی، به خودی خود از بین نمیروند.[۲] زیرا این بیماری ویروسی است و در بدن میماند و از بین نمیرود.[۲][۱۴]
درمان ویروس اچپیوی تنها با تقویت سیستم ایمنی بدن است. روشهایی مانند لیزر کربن دیاکسید، سرمادرمانی با نیتروژن مایع، اینترفرون آلفا، و فوتودینامیک تراپی با آمینولولونیک اسید صرفاً برای از بین بردن زائدهها انجام میشود. میزان بازگشت ضایعات بالا بین ۴۵ تا ۹۰ درصد است. داروهای موضعی همچنین صرفاً برای از بین بردن ضایعات روی پوست است مانند کرم ایمیکیمود و اسید تری کلرواستیک اسید، پودوفیلین و پودوفیلوکس که بهصورت موضعی مصرف میشوند ولی اثربخشی کمتری دارند. برخی از این داروها باید ماهها مصرف شوند.[۲۰][۲۰][۲۱]
در بررسیهای علمی متا آنالیز شیوه کرایوتراپی بعنوان خط اول درمان مورد تأیید قرار گرفته رفته است.[۲۲]
در ایران[ویرایش]
در ایران آمار دقیقی از همهگیری زگیل تناسلی (بهویژه مردان) وجود ندارد.[۲][۱۴] پژوهشها نشان میدهند که بین ۵ تا ۱۳ درصد زنان ایران به ویروس اچپیوی آلوده هستند. دیگر پژوهشها نشان میدهند که همهگیری اچپیوی در ایران پایینتر از میانگین خاورمیانه و جهان است.[۲]
در ایران معمولاً آزمایش پاپ اسمیر را بعد از ازدواج یا از سن ۲۱سالگی، سالی یک بار انجام میدهند.[۲] ۷۶ درصد پدران و مادران دربارهٔ اچپیوی هیچ اطلاعی ندارند.[۲] در آذر ۱۳۹۲ (خورشیدی) رئیس انجمن علمی مددکاران اجتماعی ایران اعلام کرد که تاکنون دستکم یک میلیون ایرانی به ویروس اچپیوی آلوده شده و زگیل تناسلی در آستانهٔ همهگیر شدن است.[۲] در ۱۳۹۷ (خورشیدی) پژوهشی دربارهٔ کارگران جنسی در یکی از مناطق تهران نشان داد که ۳۱ درصد زنان مبتلا به اچپیوی بودند.[۱۴] در خرداد سال ۱۳۹۷ همهگیری زگیل تناسلی در ایران گزارش شد.[۱۴]
نگارخانه[ویرایش]
-
زگیل تناسلی در اندام جنسی زنانه
-
زگیل تناسلی در اندام جنسی مردانه
منابع[ویرایش]
- ↑ «زگیل تناسلی» [علوم سلامت] همارزِ «genital wart»؛ منبع: گروه واژهگزینی. جواد میرشکاری، ویراستار. دفتر سیزدهم. فرهنگ واژههای مصوب فرهنگستان. تهران: انتشارات فرهنگستان زبان و ادب فارسی (ذیل سرواژهٔ زگیل تناسلی)
- ↑ ۲٫۰۰ ۲٫۰۱ ۲٫۰۲ ۲٫۰۳ ۲٫۰۴ ۲٫۰۵ ۲٫۰۶ ۲٫۰۷ ۲٫۰۸ ۲٫۰۹ ۲٫۱۰ ۲٫۱۱ ۲٫۱۲ ۲٫۱۳ ۲٫۱۴ ۲٫۱۵ ۲٫۱۶ ۲٫۱۷ «آنچه دربارهٔ اِچپیوی (زگیل تناسلی) باید بدانید». بیبیسی فارسی. ۲۸ آذر ۱۳۹۲.
- ↑ "Condylomes: causes et traitements | Clinique Skin Marceau | Paris". Accueil (به فرانسوی). Retrieved 2023-09-12.
{{cite web}}: Cite has empty unknown parameters:|urltrad=،|subscription=و|coauthors=(help) - ↑ مقاله (ویرایش|بحث|تاریخچه|پیوندها|پیگیری|سیاههها)
- ↑ Plaies 14 (Littré VI, 418).
- ↑ «نسخه آرشیو شده». بایگانیشده از اصلی در ۳۱ ژانویه ۲۰۰۹. دریافتشده در ۶ اکتبر ۲۰۱۸.
- ↑ Martial, Ep., I, 65 ; VII, 71; Juvénal, Sat. II, 11-13.
- ↑ Med. V, 28, 14B.
- ↑ Maladies des femmes IV, 4.
- ↑ «نسخه آرشیو شده». بایگانیشده از اصلی در ۹ اکتبر ۲۰۱۸. دریافتشده در ۶ اکتبر ۲۰۱۸.
- ↑ M. GRMEK, 1983, «L’origine et la dissémination de la syphilis ; autres affections vénériennes ", in Les maladies à l’aube de la civilisation occidentale, Paris: Payot, 199-225, p. 223.
- ↑ Paul Burguière, Danielle Gourevitch et Yves Malinas, Soranos d'Ephèse. Tome II. Maladies des femmes. Livre II. Paris, Les Belles Lettres, 1990, p. 113.
- ↑ مقاله (ویرایش|بحث|تاریخچه|پیوندها|پیگیری|سیاههها)
- ↑ ۱۴٫۰ ۱۴٫۱ ۱۴٫۲ ۱۴٫۳ ۱۴٫۴ ۱۴٫۵ ۱۴٫۶ ۱۴٫۷ ۱۴٫۸ «اچپیوی در ایران 'فوقالعاده' شیوع پیدا کرده است». بیبیسی فارسی. ۲۱ خرداد ۱۳۹۷.
- ↑ US Centers for Disease Control. "Genital HPV Infection - Fact Sheet". Retrieved 2 January 2013.
- ↑ Scheinfeld, Noah (2006). "Genital warts". Dermatology Online Journal (به انگلیسی). 12 (3). doi:10.5070/D37v57p744.
- ↑ «Anogenital Warts - 2015 STD Treatment Guidelines» (en en-us). Consultado el 7 de octubre de 2017.
- ↑ «نقش ویروس HPV در ایجاد سرطان پروستات». ایسنا. ۲۰۲۱-۰۳-۲۱. دریافتشده در ۲۰۲۳-۰۷-۰۴.
- ↑ ۱۹٫۰ ۱۹٫۱ «زگیل مقعدی و درمان کردن آن». همشهری آنلاین. ۲۰۲۰-۱۱-۰۱. دریافتشده در ۲۰۲۳-۰۷-۰۴.
- ↑ ۲۰٫۰ ۲۰٫۱ "Les traitements médicaux et approches complémentaires des condylomes (verrues génitales)". passeportSanté.net. February 2016. Retrieved 19 December 2016.
{{cite web}}: Cite has empty unknown parameters:|urltrad=،|subscription=و|coauthors=(help)نگهداری یادکرد:تاریخ و سال (link) - ↑ «CDC - Genital Warts - 2010 STD Treatment Guidelines». Centers for Disease Control and Prevention (به انگلیسی). بایگانیشده از اصلی در ۸ ژوئیه ۲۰۱۸. دریافتشده در ۲۰۱۸-۰۷-۰۸.
- ↑ مقاله (ویرایش|بحث|تاریخچه|پیوندها|پیگیری|سیاههها)
- مشارکتکنندگان ویکیپدیا. «Genital wart». در دانشنامهٔ ویکیپدیای انگلیسی، بازبینیشده در ۳ ژوئیهٔ ۲۰۲۳.
- Bertolotti A, Dupin N, Bouscarat F, Milpied B, Derancourt C. Cryotherapy to treat anogenital warts in nonimmunocompromised adults: Systematic review and meta-analysis. J Am Acad Dermatol. 2017 Sep;77(3):518-526. doi: 10.1016/j.jaad.2017.04.012. Epub 2017 Jun 23. PMID 28651824.
| در ویکیانبار پروندههایی دربارهٔ زگیل تناسلی موجود است. |