استخوان



اُستخوان جسم جامدی است که تشکیلدهندهٔ اسکلت جانوران و پارهای از استخوانبندی است. استخوان به شکلهای گوناگون و اندازههای بسیار متفاوت در بخشهای مختلف اندام جای گرفته سازهٔ درونی و بیرونی پیچیدهای دارد. بخش بیرونی استخوان سفت و سخت و پدیدآمده از مواد آلی مانند کلاژن و املاح معدنی چون فسفات کلسیم و کربنات کلسیم است. استخوانها دارای وزن کمی هستند ولی محکم و پایدارند و عملکرد بسیاری دارند. تولید گلبولهای سفید و قرمز، انبار کردن املاح و بالا بردن توان جابجایی را استخوان انجام میدهد.
در زمان تولد حدود ۲۷۰ استخوان در بدن انسان وجود دارد. با افزایش سن بعضی از این استخوانها به هم چسبیده و در نهایت ۲۰۶ استخوان را برای یک فرد بالغ ایجاد میکنند. بزرگترین استخوان بدن استخوان ران و کوچکترین آنها استخوانچههای رکابی گوش میانی هستند.[۱][۲]
بافت[ویرایش]
استخوانهای بدن از بافت سخت و محکمی به نام بافت همبند تشکیل شدهاست. استخوان یک بافت زنده و در واقع یک اندام است. رشد میکند، تغذیه میکند، تغییر شکل میدهد و میمیرد. استخوان از سلولهایی تشکیل شده به نام استخوانیاخته (اُستئوسیت). این سلولها در کنار یکدیگر قرار نداشته و از هم فاصله زیادی دارند. فاصله بین این یاختهها را مادهای بنام مادهٔ میانیاختهای (بین سلولی) پر کردهاست. این ماده را داربست (ماتریکس) هم میگویند. داربست و شبکهٔ سهبعدی از پروتئین و مواد قندی به خصوصی تشکیل شده که روی آن املاح کلسیم رسوب کردهاست. این املاح کلسیم عمدتاً از جنس هیدروکسی آپاتیت هستند. استخوان سختترین بافت همبند یا پیوندی است.
بافت استخوانی دو نوع است متراکم و اسفنجی. در بافت متراکم طرز قرار گرفتن و ساختمان ماده بین استخوانی نظم خاصی داشته، بطوریکه املاح معدنی آن به شکل تیغههای مدور هممرکزی در کنار هم قرار دارند. در مرکز این تیغهها (لاملا)، مجرایی توخالی وجود دارد که دربردارنده رگ خونی و اعصاب است. به این مجرا مجرای هاورس میگویند. یک مجرای هاورس و ۶–۵ تیغه استخوانی دایرهای که دور آن را گرفتهاند یک ساختمان ظریف را درست میکند که به آن سامانه هاورس میگویند.
عروقی که در مجرای هاورس سیر میکنند وظیفهٔ تغذیهٔ استخوانیاختهها را به عهده دارند. هر سلول استخوانی در یک محفظهٔ کوچک به نام حفره (لاکونا) قرار دارد. این حفرهها از طریق راهچههای باریکی به مجرای هاورسی متصل هستند و از آن طریق اکسیژن و مواد غذایی را به استخوانیاختهها میرسانند. فاصلهٔ حفرهها تا مجرای هاورس از یک دهم میلیمتر کمتر است. در بافت اسفنجی تیغههای استخوانی نامنظم هستند و مجرا و سامانه هاورس وجود ندارد و حفرهها با مادهای نرم حاوی سلول بنیادی و چربی به نام مغز قرمز پر شدهاند. مغز قرمز تولید یاختههای خونی مثل گلبول قرمز را برعهده دارد.
مقدار و نوع بافت استخوانی در استخوانهای مختلف بدن متفاوت است؛ مثلاً در تنهٔ استخوان ران بافت متراکم وجود دارد در مجرای میانی استخوان ران مغز زرد وجود دارد. مغز زرد از مقدار زیاد چربی ساخته شده. توجه به این نکته لازم است که بافت متراکم تولید گلبول قرمز و سلول خونی ندارد اما در شرایطی مثل کمخونی مغز زرد به مغز قرمز تبدیل شده و به تولید گلبول کمک میکند.
ساختار[ویرایش]
استخوان شامل ماده زمینهای و سلولهای بافت استخوانی است. ماده زمینهای به دو صورت بیشکل و شکلدار وجود دارد. ماده زمینهای بیشکل شامل مواد کانی نظیر فسفات و کربنات کلسیم و منیزیم، یون سیترات، یون فلوراید، سدیم و پتاسیم است. مواد آلی شامل کندروایتین سولفات C و A و پروتئینی به نام استئوموکوئید و مواد آلی دیگری است که عبارتند از: استئونکتین، که بلورهای کانی را به کلاژن وصل میکنند. استئوکلسین که کلسیم را به خود میبندد. سیالوپروتئین و پروتئین شکل دهنده استخوان.
ماده شکلدار زمینه استخوان کلاژن I است. کلاژن به صورت یک هسته مرکزی است که مواد کانی بر روی آن رسوب کردهاند. کل این ترکیبات بلورهای هیدروکسی آپاتیت را تولید میکنند. هیدروکسی آپاتیت تیغههای استخوانی را به شکل دوایر متحدالمرکز میسازد. علاوه بر اینها ماده سومی بنام سیمان وجود دارد که اولاً رشتههای کلاژن را به یکدیگر میچسباند، ثانیاً سیستمهای هاورسی را به یکدیگر متصل میکند و شکل منظمی به آنها میدهد. سلولهای بافت استخوانی بر چهار نوعاند که همزمان قابل رؤیت نیستند.
گونهها[ویرایش]
- استخوانهای بلند: استخوان بلند، از یک تنه تقریباً استوانهای با یک قسمت پهن در دو انتها تشکیل شدهاند. این گروه بیشتر استخوانهای اندامهای فوقانی و تحتانی را در بر میگیرد.
- استخوانهای کوتاه: از نظر شکل تفاوتهای زیادی باهم دارند ولی بهطور کلی میتوان آنها را به شکل مکعب در نظر گرفت. این گروه استخوانهای قسمت پروکسیمال دست و پا را در بر میگیرند که به ترتیب استخوانهای کارپال و تارسال نامیده میشوند.
- استخوانهای پهن: استخوانهای پهن در مقایسه با قطرشان سطح پهن دارند و شامل استخوانهای سقف جمجمه، جناغ سینه و دندهها میباشند.
- استخوانهای نامنظم: استخوانهای نامنظم در نظر شکل تفاوتهای زیادی باهم دارند و در هیچکدام از گروههای فوق قرار نمیگیرند و شامل استخوانهایی میشوند که ستون مهرهها و بعضی از استخوانهای جمجمه را تشکیل میدهند.
- استخوانهای کنجدی: استخوانهای کنجدی در زردپیهای نزدیک مفاصل ظاهر میشوند مهمترین استخوان این گروه استخوان کشکک میباشد.
استخوانها از هر دو نوع کشسان و سخت هستند. کشسانی آنها ناشی از ماده آلی (پروتئین) موجود در آنهاست، و این در حالی است که سختی آن وابسته به ماده غیرآلی (املاح معدنی مثل کلسیم و فسفر) موجود در آنهاست. با توجه به سن، درصد مواد آلی و غیرآلی موجود در استخوانها فرق میکند. با افزایش سن، درصد مواد غیرآلی افزایش مییابد، انعطافپذیری استخوانها کاهش مییابد، و استعداد شکنندگی استخوان زیاد میشود.[نیازمند منبع]
استخوانهای بدن از لحاظ آرایش قرار گرفتن تیغههای استخوانی و تراکم استخوانی به دو دسته تقسیم میشوند
استخوانهای قشری Cortical: در این استخوانهای دستگاه هاورسی به صورت متراکم و فشردهای در کنار یکدیگر قرار میگیرند. این استخوانها بسیار سخت و محکم هستند و در تصویر رادیولوژی به رنگ سفیدتری دیده میشوند.
استخوانهای اسفنجی Cancellous: در این استخوانها در بین تیغههای استخوانی فضاهای توخالی وجود دارد که حاوی مغز استخوان است. یکی از وظایف این مغز استخوان تولید سلولهای خونی است. استخوانهای اسفنجی به خاطر همین فضاهای خالی، تراکم کمتری داشته و مانند اسفنج متخلخل هستند. در این استخوانها مقدار وجهت قرار گرفتن تیغهها بسته به نیروهایی است که به استخوان وارد میشود. هرچه استخوان تحت تأثیر نیروهای بیشتری باشد تراکم این تیغهها بیشتر و تیغهها قویترند. جهت قرار گرفتن تیغهها هم در جهت و امتداد نیروهایی است که به استخوان وارد میشوند.
یاختههای بافت استخوانی[ویرایش]
استخوانیاختهها[ویرایش]
استئوسیتها (استخوانیاختهها) سلولهاس ستارهایشکلاند و دو هسته بیضی و پر از کروماتین دارند. هر استئوسیت در پیرامون خود حفره دارد. برای جلوگیری از مرگ سلولی، استئوسیتها (استخوانیاختهها) توسط زائدههای بسیار ظریف سیتوپلاسمی به یکدیگر مرتبط هستند. استئوسیتهایی که در نواحی عمیق یا پیر بافت استخوانی قرار دارند دارای شبکه آندوپلاسمی ناصاف و دستگاه گلژی کمتری هستند. تا زمانی که صدمهای به استخوان وارد نشود، استئوسیتها تقسیم نمیشوند. با ایجاد ضایعه، تقسیمات سلولها آغاز میشود. تعدادی از آنها به صورت استئوبلاست، ماده زمینهای بیشکل را میسازند و خود به استئوسیت تبدیل میشوند برخی دیگر به صورت سلولهای اجدادی استخوان باقی میمانند.
استخوانسازها[ویرایش]
استئوبلاستها (استخوانسازها) سلولهایی هستند چند ضلعی با آنزیم فسفاتاز قلیایی فراوان و هستهای که در خارج از مرکز سلول قرار دارد. این سلولها در محلی که فعالیت سازندگی زیاد است فراواناند و دارای شبکه آندوپلاسمی ناصاف و دستگاه گلژی هستند. این دو نشان دهنده فعالیتهای ترشحیاند. به همین دلیل حبابهای ترشحی بسیاری در این سلولها دیده میشود. هنگام فعالیت، تعدادی از استئوبلاستها به صورت سلولهای اجدادی استخوان ذخیره میشوند. اینها با وجود آنزیم فسفاتاز قلیایی، قادرند ماده زمینهای بسازند و به همین دلیل یاختههای سازنده خوانده میشوند. هنگام فعالیت مکعبیشکل و بازوفیلی و هنگام استراحت، پهن و اسیدوفیلی هستند.
استخوانکاهها[ویرایش]
استئوکلاستها (استخوانکاهها) از مونوسیتهای خون تولید میشوند. استئوکلاستها مسئول تجزیه مادهٔ زمینهٔ استخوان در هنگام استخوانسازی هستند. (استئوکلاستها نقش قالبگیری استخوان را بر عهده دارند). نقش استئوکلاستها عکس استئوبلاستهاست به همین دلیل سلولهای مخرب نامیده میشوند. این سلولها، ابتدا ماده زمینهای بیشکل و سپس کلاژن را تجزیه میکنند. استئوکلاستها معمولاً سلولهایی غول آسا با سیتوپلاسم وسیعاند و تعداد ۶ تا ۵۰ هسته دارند.
استئوکلاستهای جوان تکهستهای بوده و در هنگام فعالیت بازوفیلی و هنگام استراحت اسیدوفیلی هستند. با وجود اسید فسفاتاز در استئوکلاستها این یاختهها میتوانند مادهٔ زمینهای را تجزیه کنند. به علاوه هنگامی که میزان کلسیم خون به علت عمل هورمون تیروکسین و پاراتورمون کاهش مییابد، استئوکلاست کلسیم را از استخوان میگیرد و به جریان خون میفرستد. استئوکلاستها نزدیک سطح استخوان از حفرهای از ماده استخوانی در حال تخریب قرار دارند.
استخوانهای چهاراندام[ویرایش]
استخوانهای چهاراندام (دستها و پاها):
استخوانهای بدن بخشی از اسکلت بدن را تشکیل میدهند اسکلت بدن ما دو نوع محوری و جانبی است. اسکلت محوری شامل سر و ستون مهره و قفسه سینه و لگن است و کار حفاظت از اندامها و تا حدودی حرکت را برعهده دارد علاوه بر آن صحبت کردن و شنیدن هم به کمک اسکلت محوری صورت میگیرد.
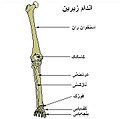
اسکلت جانبی شامل دست و پا است و بیشتر در حرکت بدن نقش دارد. استخوانهای بخشهای مختلف بدن استخوانهای سر شامل جمجمه ۸ قطعه و صورت ۱۴ قطعه گوش ۶ قطعه و یک استخوان لامی میشود. ستون مهره شامل ۷ مهره گردن ۱۲ مهره پشت ۵ مهره کمر و یک پارچه خاجی و دنبالچه دندهها ۲۴ تا و جناغ ۱ عدد دست ۶۴ استخوان و پا ۶۴ استخوان دارد. کف دست ۵عدد و انگشتان دست ۱۴ قطعه استخوان دارند. در پا هم انگشتان ۱۴ قطعه دارند. دست شامل استخوان بازو است که به کمک مفصل شانه به تنه وصل میشود و در پائین با ساعد مفصل میشود. ساعد دو استخوان دارد زند زیرین و زند زبرین. زند زبرین با بازو مفصل آرنج را تشکیل میدهد و زند زیرین مفصل مچ را تولید میکند. در پا استخوان ران بلندترین استخوان بدن قراردارد؛ که در بالا به کمک نیم لگن به تنه وصل میشود و در پائین با درشتنی مفصل زانو را تشکیل میدهد. ساق پا دارای دو استخوان درشتنی و نازکنی است. قوزک خارجی پا سر نازکنی و قوزک داخلی پا سر درشتنی است.
منابع[ویرایش]
- ↑ Steele, D. Gentry; Claud A. Bramblett (1988). The Anatomy and Biology of the Human Skeleton. Texas A&M University Press. p. 4. ISBN 978-0-89096-300-5.
- ↑ Mammal anatomy : an illustrated guide. New York: Marshall Cavendish. 2010. p. 129. ISBN 9780761478829.
- محمد بهشتی، فرهنگ فارسی صبا، انتشارات صبا
- فرهنگ پهلوی مکنزی
- آرتور گایتون، کتاب فیزیولوژی جانوری، ۲۰۱۰،انتشارات نشر دانشگاه
- جان کوئیرا، کتاب بافتشناسی، ۲۰۱۶
| در ویکیانبار پروندههایی دربارهٔ استخوان موجود است. |
| معنای استخوان را در ویکیواژه، واژهنامهٔ آزاد، ببینید. |