صرع
| صَرع | |
|---|---|
| نامهای دیگر | اپیلپسی(انگلیسی)، فرد تشنجی(عامیانه)، اختلال تشنج دائم. |
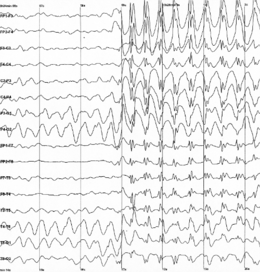 | |
| امواج ۳ هرتزی افزایش و تخلیه الکتریکی مغز آنگونه که در نوار مغزی یک بیمار مبتلا به صرع دیده میشود. در الکتروآنسفالوگرافی طبیعی، این امواج به صورت یکنواخت و غیرخشن در اَبعاد بسیار کمتری بالا رفته و پایین می آیند، اگرچه در موقعیت هایی نظیر خواب و استراحت، مصرف انواع موادی که بر مغز تاثیر میگذارند، انواع حالات و احساسات هیجانی و... ممکن است تغییراتی خفیف داشته باشند. | |
| تخصص | تخصص مغز و اعصاب(تشخیصنهایی/تجویز دارو/انتخاب دارو و دوز مناسب/پایش و کنترل بیمار)، نورولوژی(این افراد در زمینه علوم اعصاب بیشتر به تحقیق و پژوهش میپردازند اما گاهی مشاوره با آنها مناسب است)، روانشناسی سلامت(برای درمانی هدفمند و هوشمندانه به بیمار مثلا روانشناس سعی دارد از طریق چیزهایی چون هیپنوتیزم/ضمیر ناخودآگاه/ورزش های روانتنی و دادن انگیزه و امید به بیمار، وی را از لحاظ روحی-روانی مثبت اندیش نگاه دارد. داشتن روحیه خوب باعث کاهش محسوس تشنجات می شود، تخصص اعصاب و روان(جهت بررسی های اولیه) |
| نشانهها | حملات تشنجی پیوسته که ماهها یا سالها طول می کشد و ممکن است باعث آسیبهای مغزی شود، سردرد، گرفتگی عضلات، اختلالات خواب، اختلال پانیک، اختلال اضطراب فراگیر(GAD)(بیمار همواره در هراس و دلهره حملات تشنج بعدی است.)، تب و لرز، سرگیجه، کاهش محسوس هوش و حافظه، افسردگی و سایر بیماری های روحی-روانی. |
| دورهٔ معمول آغاز | معمولاً در دهه دوم و سوم زندگی تشنجهای پی در پی(صرع) آغاز می شود. |
| دورهٔ بیماری | اگر صرع سریع تر توسط پزشک تشخیص داده شود، معمولاً با مصرف داروهای ضدتشنج و آرامبخش می توان تا ٪۷۰ تشنجات را خوب کنترل کرد. برخی افراد پس از ۱ الی ۱۰ سال به درمان دائمی میرسند!(٪۲۷) |
| گونهها | صرع ابسنس، صرع تونیک-کلونیک، صرع تونیک-آتونیک و صرع ژنرالیزه یا عمومی که شدیدترین گونه این بیماری است. |
| علت | پالسهای الکتریکی غیرعادی مغز در آزمایش EEG شامل امواج آلفا-بتا-تتا-پتا، سلول های مغز(نُورونها) جریان الکتریکی غیرطبیعی دارند. |
| عوامل خطر | فلش نور، شنیدن صدای بلند گوشخراش، تنفس سریع، تب و لرز شدید، برخی بیماری های مغز و اعصاب، ضربه به سر، بیخوابی شدید، بیماری های خاص دیگر، مسمومیت یا تداخل دارویی/غذایی |
| تشخیص افتراقی | حمله پانیک، هیپوگلیسمی، میگرن شدید، دیسکینزی دیرس، تشنج های ریفلکس آنوگزیک |
| پیشگیری | اهمیت دادن به بهبود و توسعه مغز و سیستم اعصاب بدن، مصرف مولتی ویتامین و مینرال ها، خواب کافی و منظم، کاهش مصرف کافئین/نیکوتین، عدم مصرف سیگار، قلیان، ویپ، ماری جوآنا و دیگر مواد مخدر، مراقبت از سر خود(سعی کنید کمترین ضربه به سر را داشته باشید و...) |
| دارو | داروهای ضد تشنج، بنزودیازپین ها، والپروات سدیم،
داروهای رایج درمان صرع در سال(۲۰۲۲)::: کاربامازپین، لاموتریژین، فنوباربیتال، کلونازپام، دیازپام، دپاکین ۵۰۰(والپروئیک اسید+والپروات سدیم)، گاباپنتین، پرگابالین، لوتیراستام، تیوپنتالسدیم. |
| انتشار | صرع اصلاً مسری نیست. اما ممکن است در گروه هایی از مردم که ساختار ژنتیکی اعصاب نزدیک به هم دارند رخ دهد(مثال:از پدر/مادر/خواهر/برادر به فرزند یا از خویشاوندان مانند: عمو، عمه، دایی، خاله و افراد مرتبط.) |
| مرگها | اگر به فردی که مرتب دچار بحران صرعی می شود! درمان مناسب نرسد تا ٪۳۵ احتمال مرگ وجود دارد. مرگ و میر در جهان(۲۰۲۳): ۵ نفر از هر ۹۹۹۰۸۸۰ بیمار صرعی. |
| طبقهبندی و منابع بیرونی | |
| آیسیدی-۱۰ | G40-G41 |
| آیسیدی-۹-سیام | 345 |
| دادگان بیماریها | 4366 |
| مدلاین پلاس | 000694 |
| ئیمدیسین | neuro/۴۱۵ |
| سمپ | D004827 |
صَرع[۱] یا اِپیلِپسی(در عربی صرع به معنای کشمکش است) (به انگلیسی: epilepsy)، از زبان یونانی باستان؛ πιλαμβάνειν، (به فرانسوی: épilepsie)، (به آلمانی: Epilepsie) (به چینی سنتی: 癲癇發作)[تلفظ:Diānxián fāzuò]، (به چینی: 癫痫发作)،[تلفظ:Diānxián fāzuò]، (به معنی «تصرف کردن، تملک داشتن، یا پریشان کردن»؛"یونانی باستان") عبارت است از مجموعهای از اختلالات عصبی مزمن پزشکی یا بلند مدت که با علامت تشنج مشخص میشود.[۲] این تشنجها ممکن است بسیار خفیف و تقریباً غیرقابل شناسایی بوده یا برعکس طولانی مدت و با لرزش شدید همراه باشد.[۳] در صرع تشنج ها بهطور مکرر روی میدهد و هیچ دلیل ثابت و مشخصی ندارد، در حالی که تشنج هایی را که به دلایل خاص روی میدهد، نباید به عنوان تشنج صرعی تلقی کرد.[۴]
در بیشتر موارد دلیل نامشخص است، اما صرع در برخی افراد به دلیل آسیب مغزی، سرطان مغز، و سوء مصرف دارو و الکل، و دلایل دیگر ایجاد میشود. تشنجهای صرعی نتیجه فعالیت سلولی بیش از حد و غیرعادی عصب کورتیکال یا غشایی در مغز است.[۴] فرایند تشخیص معمولاً شامل حذف تمام شرایطی است که ممکن است علائم مشابهی نظیر سنکوپ را ایجاد کند، و نیز بررسی اینکه آیا هیچ دلیل لحظهای دیگری وجود داشتهاست یا خیر. صرع را میتوان با گرفتن نوار مغزی یا الکتروانسفالوگرافی نیز تأیید کرد.
صرع را نمیتوان درمان کرد، اما حملات را میتوان با دارو تا حدود ۷۰ درصد موارد کنترل کرد.[۵] در افرادی که تشنجها به دارودرمانی پاسخ نمیدهند، جراحی، تحریک عصبی یا رژیم درمانی را میتوان در نظر گرفت. تمامی سندرمهای صرع مادام العمر نیستند و اکثر افراد تا جایی بهبود مییابند که دیگر نیازی به دارو ندارند.
حدود ۱٪ درصد از جمعیت مردم جهان (۶۵ میلیون نفر) صرع دارند،[۶] و تقریباً ۸۰٪ موارد در کشورهای در حال توسعه روی میدهند.[۳] صرع در افراد مسنتر رایجتر است.[۷][۸] در کشورهای توسعه یافته، شیوع موارد جدید بیشتر در نوزادان و سالمندان است؛[۹] در کشورهای در حال توسعه این بیماری در کودکان بزرگتر و بزرگسالان جوانتر دیده میشود،[۱۰] که دلیل آن تفاوت در فراوانی دلایل اصلی است. حدود ۵ تا ۱۰٪ از تمامی افراد یک حمله بیدلیل تا سن ۸۰ سالگی دارند،[۱۱] و احتمال وقوع حمله دوم نیز بین ۴۰ و ۵۰٪ است.[۱۲] در بسیاری از نقاط دنیا افراد مبتلا به صرع حق رانندگی مشروط داشته یا کلا حق رانندگی ندارند،[۱۳] اما بیشتر این افراد بعد از یک مدت بدون حمله میتوانند رانندگی را مجدداً آغاز کنند. متخصصان معتقدند حدود ۷۰ تا ۸۰ درصد بیماری صرع پس از دو سال معالجه، بهطور کامل درمان میشود و پزشک معالج میتواند داروی بیمار را(آهسته آهسته) قطع کند. خبرگزاری جمهوری اسلامی(ایرنا) به نقل از یکی از متخصصین جراح مغز و اعصاب سرشناس ایرانی، بیان کرده بود که بین ۷۰ تا ۸۰ درصد بیماران صرع در ایران پس از حدود ۶ ماه الی ۷ سال، بهطور کامل درمان می شوند. او با بیان اینکه داروهای صرع در ایران اصلاً کمیاب نبوده و در هر داروخانهای با قیمت مصوب دولتی و تحت پوشش برخی بیمه ها به بیماران عرضه می شوند؛ گفت: ۴ داروی پرفروش درمان صرع در کشور به ترتیب؛ فنوباربیتال، والپروات سدیم، گاباپنتین و کلونازپام هستند؛ وی در آخر نیز می گوید: نه تنها درمان اصولی و کامل صرع در ایران حدود ۱۰ تا ۱۵ درصد از کشورهای اروپایی و آمریکایی بیشتر است بلکه تمامی داروهای آن بسیار ارزان تر نیز می باشند. [۱۴]
علائم و نشانهها[ویرایش]

صرع با احتمال وقوع تشنجهای متناوب بلند مدت شناخته میشود.[۱۵] این تشنجها بسته به اینکه کدام بخش از مغز تحت تأثیر قرار گرفته و بسته به سن فرد، ممکن است به شکلهای مختلفی ظاهر شوند.[۱۵][۱۶]
حملات[ویرایش]
شایعترین نوع تشنجها (۶۰٪ موارد) تشنج حرکتی است.[۱۶] از این دسته، دو سوم به صورت تشنج صرعی موضعی ظاهر میشوند که بعداً به تشنج منتشر تبدیل میشوند در حالیکه یک سوم به صورت تشنج منتشر اولیه ظاهر میشود.[۱۶] ۴۰٪ تشنجهای باقیمانده غیر حرکتی هستند. یک نمونه از این نوع تشنج ابسانس است که به صورت سطح پایین هوشیاری روی میدهد و معمولاً ۱۰ ثانیه طول میکشد.[۱۷][۱۸]
تشنجهای موضعی اغلب بعد از برخی تجربیات مشخص روی میدهد که با عنوان اورا شناخته میشوند.[۱۹] این تجربیات ممکن است شامل پدیدههای حسی (دیداری، شنیداری یا بویایی)، روانی، ارادی یا حرکتی باشد.[۱۷] پرش ممکن است در یک گروه ماهیچهای خاص شروع شده و به گروههای ماهیچهای اطراف گسترش یابد که در این مورد با عنوان مارش جکسون شناخته میشود.[۲۰] حرکت غیرارادی نیز ممکن است روی دهد؛ که منظور از آن فعالیتهای غیرارادی و حرکتهای اغلب سادهای نظیر ملچ ملوچ لبها یا فعالیتهای پیچیده تری نظیر تلاش برای برداشتن چیزی است.[۲۰]
شش نوع مهم حمله عمومی وجود دارد: صرع همراه با تشنج، تونیک، صرع تونیک، همراه با تشنج، تنش ماهیچهای، پریشانی، و تشنجهای ضعیف.[۲۱] تمامی این تشنجها شامل از دست رفتن هوشیاری بوده و معمولاً بدون علامت هشدار روی میدهند. حملات کششی-ارتجاعی همراه با انقباض اندامها و سپس کشیدگی آنها و قوس همزمان کمر است که ۱۰ تا ۳۰ ثانیه طول میکشد (فاز تونیک). شاید در اثر انقباض ماهیچههای سینه صدای یک فریاد شنیده شود. سپس لرزش هماهنگ اندامها روی میدهد (فاز کلونیک). حملات کششی انقباضات یکنواخت ماهیچهها را موجب میشوند. فرد معمولاً هنگامی که تنفسش قطع میشود، کبود میشود. در تشنجهای کلونیک لرزش یکنواخت اندام روی میدهد. پس از اینکه لرزش متوقف شد، ۱۰ تا ۳۰ دقیقه طول میکشد تا فرد به حالت عادی برگردد. این دوره فاز پس از تشنج نام دارد.
از دست دادن کنترل روده یا مثانه شاید در طول تشنج روی دهد.[۳] نوک یا گوشههای زبان ممکن است در طول حمله گاز گرفته شود.[۲۲] در تشنج تونیک-کلونیک گاز گرفتن لبههای زبان رایج تر است.[۲۲] گاز گرفتن زبان همچنین در تشنجهای سایکولوژیک غیرصرعی نیز رایج است.[۲۲]
حملات ماهیچهای شامل گرفتگی ماهیچهها در برخی یا در همه نواحی است.[۲۳] حملات پریشانی میتوانند نامحسوس بوده و فقط شامل گردش ملایم سر یا چشمک زدن چشمها باشند.[۱۷] فرد نمیافتد و پس از پایان این دوره به حالت عادی بازمیگردد.[۱۷] حملات ضعیف شامل از دست دادن فعالیت ماهیچه برای مدت بیش از یک ثانیه است.[۲۰] این مورد در هر دو طرف بدن روی میدهد.[۲۰]
حدود ۶٪ از افرادی که صرع دارند حملاتی دارند که با رویدادهای خاصی تحریک میشوند و به حمله انعکاسی معروف هستند.[۲۴] افراد مبتلا به صرع انعکاسی حملاتی دارند که تنها با محرکهای خاصی تحریک میشوند.[۲۵] محرکهای معمول شامل درخشش چراغ و صداهای ناگهانی است.[۲۴] در انواع خاصی از صرع، حملات اغلب در طول خواب روی میدهند.[۲۶] و در دیگر انواع آن، حملات تنها در خواب روی میدهند.[۲۷]
پس از تشنج[ویرایش]
پس از بخش فعال حمله، معمولاً دورهای از گیجی وجود دارد که با عنوان دوره پس از حمله شناخته میشود که پیش از بازگشت سطح هوشیاری عادی است.[۱۹] این دوره معمولاً ۳ تا ۱۵ دقیقه طول میکشد[۲۸] اما شاید تا چهار ساعت هم طول بکشد.[۲۹] دیگر علائم رایج عبارت است از: احساس خستگی، سردرد، صحبت کردن به سختی، و رفتار غیرعادی.[۲۹] روانپریشی بعد از یک حمله معمولاً رایج است، که در ۶ تا ۱۰٪ افراد روی میدهد.[۳۰] افراد اغلب به خاطر نمیآورند در این مدت زمان چه اتفاقی افتادهاست.[۲۹] ضعف موضعی، که با نام فلج تاد شناخته میشود، نیز ممکن است در یک حمله موضعی روی دهد. وقتی این حمله روی میدهد، معمولاً از چند ثانیه تا چند دقیقه طول میکشد، اما به ندرت یک یا دو روز ادامه دارد.[۳۱]
روانی-اجتماعی[ویرایش]
صرع میتواند اثرات مضری روی رفاه روانی-اجتماعی داشته باشد.[۱۶] این اثرات احتمالاً شامل انزوای اجتماعی، بدنام شدن، یا ناتوانی است.[۱۶] این اثرات ممکن است منجر به عملکرد تحصیلی ضعیفتر و مشکلات شغلی وخیمتر شود.[۱۶]
اختلالات خاصی در افراد مبتلا به صرع بیشتر روی میدهد، که تا حدودی به سندرم صرع موجود دارد. این اختلالات عبارتند از: اختلال افسردگی اساسی، اختلال اضطراب و میگرن.[۳۲] اختلال کمتوجهی - بیشفعالی کودکان مبتلا به صرع را سه تا پنج برابر بیشتر از کودکان عادی در جامعه عمومی تحت تأثیر قرار میدهد.[۳۳] ADHD و صرع پیامدهای قابل توجهی روی رشد رفتاری، یادگیری و اجتماعی کودک دارند.[۳۴] صرع همچنین در افراد مبتلا به درخودماندگی رایجتر است.[۳۵]
عوامل[ویرایش]
صرع تنها یک بیماری نیست بلکه یک نشانه بیماری است که میتواند بر اثر اختلالات متعددی به وجود آید.[۱۶] تشنجها خود به خود و بدون علت خاصی مانند بیماری شدید اتفاق میافتند.[۶] علت اصلی رخ دادن صرع میتواند عوامل ژنتیکی یا مشکلات ساختاری یا متابولیک باشد، این در حالی است که در ۶۰٪[۳][۱۶] موارد، علت آن نامشخص است.[۳۶] شرایط بیماری ژنتیکی، بیماری مادرزادی و اختلال رشد در افراد جوان شایع است، این در حالی است که تومور مغزی و سکته مغزی در افراد مسن رایج است.[۱۶] تشنجها همچنین میتوانند بر اثر مشکلات بهداشتی دیگر رخ دهند؛[۲۱] اگر آنها به علت خاصی مانند سکته، صدمه به سر، خوردن مواد سمی یا مشکلات متابولیک رخ دهند، به جای صرع به آنها تشنج علامتی حاد گفته میشود و در دستهبندی بالاتر اختلالات مرتبط با تشنج قرار میگیرند.[۶][۳۷] اکثر عوامل تشنج علامتی حاد باعث به وجود آمدن تشنجهای بعدی میشوند که به آنها صرع ثانویه گفته میشود.[۳]
علائم ژنتیکی[ویرایش]
محققان معتقدند ژنتیک، چه بهطور مستقیم و چه غیرمستقیم در اکثر موارد صرع نقش دارد.[۳۸] بعضی از موارد صرع به دلیل بیماری تک ژنی (۱–۲٪) است، اکثر آنها به دلیل تعامل ژنهای چندگانه و عوامل محیطی هستند.[۳۸] این بیماریهای تک ژنی، با بیش از ۲۰۰ مورد در تمام موارد صرع ذکر شده، بسیار نادر هستند.[۳۹] برخی از این ژنها بر کانالهای یونی، آنزیمها، گیرندههای گابا و گیرنده متصل به پروتئین جی تأثیر میگذارند.[۲۳] در دوقلوها، اگر یکی از آنها دچار این بیماری شود، احتمال آنکه نفر دیگر نیز به این بیماری دچار شود ۶۰–۵۰درصد است.[۳۸] در دوقلوهای ناهمسان این احتمال ۱۵درصد است.[۳۸] این احتمال در این افرادی بیشتر تشنج عمومی است تا تشنج موضعی.[۳۸] اگر هر دوی این دوقلوها دچار این بیماری باشند، در اکثر مواقع (۹۰–۷۰درصد) آنها دارای سندرمهای صرعی یکسان هستند.[۳۸] احتمال بروز صرع در اقوام درجه اول فردی که دچار این بیماری است پنج برابر افراد دیگر است.[۴۰] بین ۱ تا ۱۰ درصد با نشانگان داون و ۹۰ درصد سندرم آنجلمن دارای صرع هستند.[۴۰]
علائم ثانویه[ویرایش]
صرع ممکن است بر اثر شرایط دیگر از جمله: تومور، سکته مغزی، تروما به سر، عفونت سیستم عصبی مرکزی، اختلالات ژنتیکی و نیز بر اثر آسیب به مغز در هنگام تولد رخ دهد.[۳][۲۱] از بین افرادی که تومور مغزی دارند، تقریباً ۳۰ درصد دچار صرع هستند که این تعداد در حدود ۴ درصد موارد صرع را شامل میشود. احتمال بروز صرع در مواردی که تومور در لوب گیجگاهی قرار دارد و در افراد دارای سرعت رشد اندک تومور، بیشتر است.[۴۰] احتمال به وجود آمدن ضایعات تودهای دیگر نظیر ضایعه شریانی مغزی و همانژیوم کاورنوی سیستم عصبی مرکزی ۴۰–۶۰ درصد در افرادی است که سکته مغزی داشتهاند[۴۰] و ۴–۲ درصد موارد صرع را به خود اختصاص میدهد.[۴۰] در انگلیس، سکته مغزی ۱۵ درصد موارد را به خود اختصاص میدهد،[۱۶] این در حالی است که این رقم در سالمندان ۳۰ درصد است.[۴۰] محققان بر این باورند که ۶ تا ۲۰ درصد موارد صرع بر اثر تروما به سر است.[۴۰]آسیب ملایم به مغز باعث دوبرابر شدن احتمال به وجود آمدن صرع میشود، این در حالی است که آسیب شدید به مغز باعث هفت برابر شدن احتمال به وجود آمدن صرع میشود.[۴۰] این احتمال در افرادی که گلوله به سرشان اصابت کرده، در حدود ۵۰ درصد است.[۴۰] احتمال به وجود آمدن صرع بعد از مننژیت کمتر از ۱۰ درصد است؛ این بیماری بهطور معمول باعث به وجود آمدن تشنج در زمان ابتلا به این بیماری میشود.[۴۰] در التهاب تبخال مغزی، احتمال تشنج حدود ۵۰ درصد است؛[۴۰] و باعث افزایش احتمال صرع در آینده (تا ۲۵ درصد) میشود.[۴۱][۴۲] ابتلا به تنیا سولیوم، که میتواند به سیستی سرکوزیس منجر شود، عامل بیش از نیمی از موارد صرع در مناطقی است که در آن موارد انگل رایج است.[۴۰] صرع ممکن است بعد از عفونتهای مغزی دیگر نظیر مالاریا، توکسوپلاسموز و توکسوکاریازیس رخ دهد.[۴۰] مصرف همیشگی الکل باعث افزایش احتمال صرع میشود: احتمال صرع در افرادی که روزانه شش واحد الکل مینوشند دو برابر میشود. خطرات دیگر شامل بیماری آلزایمر، فلج چندگانه، توبروز اسکلروزیس و التهاب خودایمنی مغز میباشد.[۴۰] واکسن زدن باعث افزایش احتمال ابتلا به صرع نمیشود.[۴۰] سوءتغذیه یک عامل ریسک است که اغلب در کشورهای در حال توسعه مشاهده میشود، این در حالی است که مشخص نیست آیا این عامل علت مستقیم صرع است یا با آن ارتباط دارد.[۱۰]
نشانهها[ویرایش]
چندین نشانه صرع وجود دارد که بر اساس سن شروع گروهبندی میشوند: دوره نوزادی، کودکی، بزرگسالی و موارد بدون ارتباط سنی چشمگیر.[۲۱] علاوه بر این، گروههایی وجود دارد که دارای ترکیبی از این نشانهها هستند، برخی از این نشانهها بر اثر دلایل ساختاری با متابولیک خاص و برخی بدون هیچ دلیل خاصی هستند.[۲۱] توانایی محققان در گروهبندی یک نوع صرع به سندرمهای خاص بیشتر در رابطه با کودکان اتفاق میافتد.[۳۷] برخی از انواع آن عبارت است از: صرع رولاندیک خوشخیم (۲٫۸ در هر ۱۰۰۰۰۰نفر)، صرع غایب دوران کودکی (۰٫۸ در هر ۱۰۰۰۰۰ نفر) و صرع میوکلونیک نوجوانی (۰٫۷ در هر ۱۰۰۰۰۰ نفر).[۳۷] تشنج ناشی از تب و تشنجهای نوزادی خوشخیم صرع محسوب نمیشوند.[۲۱]
سازوکار[ویرایش]
بهطور معمول فعالیت الکتریکی مغز همزمان اتفاق نمیافتد.[۱۷] در تشنجهای صرعی، بر اثر مشکلات ساختاری با عملکردی مغز،[۳] گروهی از نرونها بهطور غیرطبیعی، بیش از حد[۱۶] و هماهنگ فعالیت میکنند.[۱۷] این امر منجر به موجی از دپولاریزاسیون میشود که به جابجایی دپلاریزان حملهای معروف است.[۴۳] بهطور معمول، پس از شروع به فعالیت کردن نورون برانگیخته، برای مدتی در برابر فعالیت مقاومت میکند.[۱۷] علت آن تأثیر نورونهای مهاری، تغییرات الکتریکی در نورون برانگیخته و اثرات منفی آدنوزین میباشد.[۱۷] در صرع، مقاومت نرونهای برانگیخته در برابر فعالیت در طول این دوره کاهش پیدا میکند.[۱۷] این امر باعث تغییر در کانال یون یا باعث عمل نکردن صحیح نرونهای مهاری میشود. بعد از آن، مناطق خاصی به وجود میآیند، که به آنها «کانون تشنج» گفته میشود، و ممکن است باعث گسترش تشنج شوند.[۱۷] سازوکار دیگر صرع میتواند تنظیم افزایشی مدارهای تحریک یا تنظیم کاهشی مدارهای مهار بعد از ضربه به مغز باشد.[۱۷][۴۴] این صرعهای ثانویه در طول فرآیندی به نام روند ایجاد تشنج رخ میدهند.[۱۷][۴۴] ناتوانی سد خونی مغزی نیز ممکن است یک مکانیزم علی باشد زیرا ممکن است اجازه دهد مواد از خون وارد مغز شوند.[۴۵] تشنجهای فوکال در یکی از نیمکره مغزی هنگامی که تشنجهای عمومی در هر دو نیمکره شروع میشود.[۲۱] برخی از تشنجها ممکن است باعث تغییر ساختار مغز شود، این در حالی است که تشنجهای دیگر اثر اندکی بر مغز میگذارند.[۴۶]گلیوز، خیز مغذی و فرسایش برخی از قسمتهای مغز به صرع ربط داده میشود اما مشخص نیست صرع باعث این تغییرات میشود یا این تغییرات باعث به وجود آمدن صرع میشود.[۴۶]
تشخیص[ویرایش]
تشخیص صرع بهطور کلی بر اساس توصیف تشنجها و اتفاقات جانبی میباشد.[۱۶] الکتروانسفالوگرافی و تصویربرداری از سیستم عصبی نیز بخشی از عملیات تشخیصی است.[۱۶] همواره پیدا کردن سندروم صرعی خاص امکانپذیر نیست.[۱۶] تست نوار مغز طولانی مدت همراه با ویدئو نیز ممکن است در برخی موارد مفید باشد.[۴۷]
تعریف[ویرایش]
صرع در عمل به عنوان دو یا چند تشنج صرعی تعریف میشود که فاصله آنها ۲۴ ساعت است و دلیل خاصی ندارد؛ این درحالی است که حمله صرعی به عنوان نشانه یا عاملی تعریف میشود که بر اثر فعالیت الکتریکی غیرعادی مغز به وجود میآید.[۶] حمله صرعی همچنین میتواند به عنوان اختلالی در نظر گرفته شود که در آن فرد حداقل یک تشنج صرعی داشته و احتمال افزایش این تشنجها وجود دارد.[۶]لیگ بینالمللی ضد صرع و دفتر بینالمللی صرع، همکاران سازمان بهداشت جهانی در ارزیابی سال ۲۰۰۵ خود صرع را به عنوان «اختلال مغز که به وسیله در معرض قرارگیری همیشگی در برابر به وجود آمدن تشنجهای صرعی و پیامدهای زیست شناختی، شناختی، روانشناختی و اجتماعی این شرایط توصیف میشود. تعریف صرع نیازمند رخ دادن حداقل یک تشنج است.»[۴۸][۴۹]
طبقهبندی[ویرایش]
افرادی که دچار تشنج میشوند را میتوان بر اساس نوع تشنج، عامل تشنج، سندرم صرع و اتفاقات رخ داده هنگام و حوالی رخ دادن صرع دستهبندی کرد. نوع تشنج را میتوان بر اساس اینکه منشأ صرع درون مغز محلی (تشنج فوکال) یا توزیع شدهاست (تشنج کلی) طبقهبندی کرد.[۲۱] تشنجهای کلی بر اساس تأثیر بدن طبقهبندی میشود و شامل موارد زیر است: تشنجهای تونیک-کلونیک (صرع همراه با تشنج و ش)، تشنج غائب (تشنج ابسنس صرع کوچک)، نوع تشنج، تشنج تونیک و تشنج عضلات.[۲۱][۵۰] نوع برخی از تشنجها مانند گرفتگی عضلات نامشخص است.[۲۱]
تشنجهای فوکال (که قبلاً به عنوان تشنجهای منطقهای شناخته میشدند[۱۶]) به تشنجهای تشنج جزئی ساده و تشنج جزئی پیچیده تقسیم میشوند.[۲۱] این تقسیمبندی دیگر توصیه نمیشود و در عوض ترجیح داده میشود آنچه که طول تشنج رخ میدهد توصیف شود.
تستهای آزمایشگاهی[ویرایش]
در مورد افراد بالغ، آزمایش الکترولیت، قند خون و سطح کلسیم برای از بین بردن مشکلات این عوامل مهم است.[۴۷] گرفتن نوار قلب میتواند مشکلات ضربان قلب را برطرف کند.[۴۷] پونکسیون کمری میتواند در تشخیص عفونت دستگاه عصبی مرکزی مفید باشد اما بهطور معمول مورد نیاز نیست. آزمایشهای بیشتر مانند آزمایش بیوشیمی ادرار و آزمایش خون در کودکان نیاز است تا بیماریهای متابولیک تشخیص داده شود.[۴۷][۵۱] سطح پرولاکتین بالای خون در ۲۰ دقیقه اول بعد از تشنج برای تعیین اینکه تشنج صرعی یا غیر صرعی است بسیار مفید است.[۵۲][۵۳] سطح پرولاکتین سروم خون در تشخیص تشنجهای موضعی کمتر مفید واقع میشود.[۵۴] اگر عادی باشد، احتمال بروز تشنج غیر صرعی وجود دارد[۵۳] و سروم پروکلاتین تشنجهای صرعی را از سنکوپ متمایز نمیکند.[۵۵] و بخشی از تشخیص صرع به حساب نمیآید.[۴۷]
الکتروانسفالوگرافی[ویرایش]
الکتروانسفالوگرافی (EEG) میتواند به نشان دادن فعالیت مغز که نشان دهنده افزایش ریسک صرع است کمک کند. این روش تنها برای افرادی توصیه میشود که تشنج صرعی بر اساس نشانههای آن را تجربه کردهاند. در تشخصی صرع، الکتروانسفالوگرافی ممکن است به تشخیص نوع تشنج یا سندروم موجود کمک کند. در کودکان تنها پس از تشنج دوم به این روش نیاز است. این روش نمیتواند به جای تشخیص استفاده شود و در مواردی ممکن است نتیجه آن برای افرادی که دچار این بیماری نیستند مثبت نشان داده شود. در برخی شرایط، هنگامی که شخص خواب است یا دچار بی خوابی است، انجام EEG مفید است.[۴۷]
تصویر برداری[ویرایش]
تصویر برداری تشخیصی به وسیله سیتی اسکن و امآرآی بعد از تشنج بدون تب اول توصیه میشود تا مشکلات ساختاری در اطراف و درون مغز مشخص شود.[۴۷] ام آر آی بهطور کلی برای تصویربرداری بهتر است مگر در شرایطی که احتمال داده میشود که فرد خونریزی دارد، در این شرایط سی تی اسکن نتیجه بهتری دارد و به آسانی در دسترس است.[۱۱] اگر شخصی به دلیل صرع به اورژانس مراجعه کند و به سرعت به حالت طبیعی بازگردد، بهتر است تصویربرداری پس از گذشت مدتی انجام شود.[۱۱] اگر تصویربرداریهای قبلی مشخص شود شخصی دارای صرع است، حتی با وجود تشنجهای بعدی دیگر نیازی به تصویربرداری مجدد نیست.
تشخیص افتراقی[ویرایش]
تشخیص صرع ممکن است دشوار باشد و تشخیص اشتباه بسیار رخ میدهد (در حدود 5 تا 30 درصد موارد).[۱۶] شرایط دیگر ممکن است نشانهها و علائم مشابه صرع داشته باشند، از جمله: سنکوپ، هیپرونتیلاسیون، میگرن، حمله خواب، وحشتزدگی و تشنج غیرصرعی روانزا (PNES).[۵۶][۵۷] تقریباً یک پنجم افرادی که به کلینیکهای صرع مراجعه میکنند دچار PNES هستند.[۱۱] و از این تعداد حدود ۱۰ درصد نیز صرع دارند.[۵۸] در اکثر موارد تفکیک این دو بر اساس حملات تشنج و بدون آزمایش بیشتر دشوار است.[۵۸] کودکان ممکن است دارای رفتارهایی باشند که اشتباهاً به عنوان تشنجات صرعی در نظر گرفته میشوند. این رفتارها شامل: حملات ریسه، شبادراری، هراس شبانه، تیک و میوکلونس میباشد. بازگشت اسید به مری ممکن است باعث درد در کمر شود و کژگردنی در نوزادان ممکن است اشتباهاً به جای تشنج تونیک-کلونیک تشخیص داده شود.[۵۷]
پیشگیری[ویرایش]
اگرچه اکثر موارد صرع قابل پیشگیری نیست، اما اقدامات برای کاهش آسیب به سر، مراقبت لازم در زمان تولد و کاهش انگلهای محیطی مانند تنیا سولیوم ممکن است در پیشگیری از صرع مفید باشد.[۳] اقداماتی برای کاهش نرخ تنیا سولیوم در یک بخش از آمریکای مرکزی به کاهش ۵۰ درصدی موارد جدید صرع منجر شد.[۱۰]
رژیم غذایی[ویرایش]
سبک زندگی سالم و عادات غذایی مناسب در کنترل بهینه تشنج بسیار مهم است، نکته مهم در رژیم غذایی این بیماران اطمینان از مصرف ریزمغذیها در سبد غذایی است، سردسته این مواد شامل: اسیدفولیک (سبزی و میوهها خام و کمی پخته)، کلسیم و منیزیوم (فرآوردههای لبنی)، ویتامین ب ۱۲ (در فرآوردههای لبنی و حیوانی)، ویتامین K (سبزیجات دارای برگهای سبز، غلات و حبوبات) و ویتامین دی (روغن گوشت ماهی و قرارگیری پوست در مقابل خورشید) است.[۵۹]
بسیاری از متخصصان بیماریهای مغز و اعصاب بر مهار صرع تأکید و باور دارند که هفت ساعت خواب و مصرف منظم سه وعده غذا از جمله راهکارهایی برای مهار این بیماری است. حدود ۷۶ درصد بیماران مبتلا به صرع اگر بهطور مرتب داروهای خود را مصرف کنند و در نتیجه آن، جواب ام آر آی آنها طبیعی شود، میتوانند بنا به صلاحدید پزشک، بعد از سه تا پنج سال از زمان شروع بیماری داروها را قطع کنند.[۶۰]
درمان[ویرایش]
صرع معمولاً بعد از تشنج اول با داروی شیمیایی روزانه درمان میشود،[۱۶][۴۷] اما در افرادی که دارای ریسک بالا هستند، درمان دارویی میتواند بعد از تشنج اول آغاز شود.[۴۷] در برخی موارد ممکن است به یک رژیم غذایی خاص، استفاده از یک محرک عصبی، یا جراحی مغز و اعصاب نیاز باشد. به نظر متخصصان بیماری صرع درمان پذیر است و طول درمان صرع بستگی به نوع آن دارد که از دو تا پنج سال به طول میانجامد.[۶۱]
کمکهای اولیه[ویرایش]
برپایه آمار اکنون ۸۰۰ هزار نفر در ایران به صرع مبتلا هستند که بیشتر آنها به دلیل نبود دارو درمان نمیشوند به همین دلیل توصیه میشود اگر بیماری را مشاهده کردید که دچار حمله صرع شده، اولین اقدام این است که خونسرد باشید و سپس وسایل خطرناک چون عینک، کلید و سایر وسایل تیز و شکننده را از بیمار دور کنید.[۶۲] چرخاندن بیمار دارای تشنج تونیک-کلونیک به پهلو و حالت احیا از رفتن مایعات به ریهها جلوگیری میکند.[۶۳] قرار دادن انگشتها، بایت بلاک یا زبان بند درون دهان توصیه نمیشود زیرا انجام این کارها ممکن است باعث استفراغ بیمار شود یا باعث شود بیمار ناخواسته فرد کمک دهنده را گاز بگیرد.[۱۹][۶۳] باید برای جلوگیری از صدمه به خود اقداماتی انجام داد.[۱۹] بهطور کلی به ثابت نگه داشتن ستون فقرات نیاز نیست. در صورتی که تشنج بیشتر از ۵ دقیقه طول کشید یا در عرض یک ساعت بیش از دو تشنج بدون برگشت به حالت طبیعی رخ داد، این حالت به عنوان فوریت پزشکی در نظر گرفته میشود که به آن بحران صرعی میگویند.[۴۷][۶۴] این حالت ممکن است نیازمند کمک پزشکی برای محافظت و باز نگه داشتن مجاری تنفسی باشد؛[۴۷] ممکن است استفاده از راه هوایی ناروفارنکس برای این حالت مفید باشد.[۶۳]میدازولام درمان اولیه توصیه شده برای تشنج طولانی مدت در خانه است که در دهان قرار داده میشود.[۶۵]دیازپام نیز میتواند به صورت شیاف استفاده شود.[۴۷] در بیمارستان، اکثراً از لورازپام درون سیاهرگی استفاده میشود.[۴۷] اگر دو دوز از بنزودیازپینها مؤثر نبود، درمانهای دیگر نظیر فنی توئین توصیه میشود.[۴۷] صرع همراه با تشنج که به درمان اولیه پاسخ نداد به انتقال بیمار به بخش مراقبتهای ویژه و درمان با داروهای قوی تر نظیر تیوپنتال سدیم یا پروپوفول نیاز دارد.[۴۷]
درمان با دارو[ویرایش]

ضد تشنج درمان اصلی صرع است و احتمالاً برای همیشه باید استفاده شود.[۱۶] انتخاب ضد تشنج بر اساس نوع تشنج، سندروم صرع، درمانهای استفاده شده دیگر، مشکلات سلامت دیگر و سن و سبک زندگی فرد میباشد.[۶۵] در مرحله اول یک درمان توصیه میشود؛[۶۶] اگر این روش درمانی تأثیر نداشت، توصیه میشود درمان دیگری آغاز شود.[۴۷] دو روش درمانی در یک زمان تنها در صورتی که یک روش درمانی مؤثر نباشد توصیه میشود.[۴۷] در نیمی از موارد، عامل اول مؤثر واقع میشود، عامل دوم حدود ۱۳ درصد کمک میکند و عامل سوم یا دو عامل در یک زمان ممکن است حدود ۴ درصد بیشتر کمک کند.[۶۷] حدود ۳۰ درصد افراد علیرغم مصرف ضد تشنج دارای تشنج هست. تعدادی درمان برای تشنج وجود دارد. فنی توئین، کاربامازپین و والپروات سدیم برای درمان تشنجهای فوکال و عمومی بهطور یکسان مؤثر هستند.[۶۸][۶۹] به نظر میرسد دارورسانی هدفمند کاربامازپین علاوه بر آزادسازی سریع کاربامازپین دارای اثرات جانبی کمتری باشد.[۷۰] در انگلیس، کاربامازپین یا لاموتریژین به عنوان درمان اولیه برای تشنجهای فوکال توصیه میشوند؛ علاوه بر اینها، لوتیراستام و والپروئیک اسید به دلیل گرانی و اثرات جانبی آنها در رده دوم قرار میگیرند.[۴۷] برای تشنجهای عمومی، در مرحله اول والپروئیک اسید و در مرحله دوم لاموتریژین توصیه میشود.[۴۷] در افرادی که دچار تشنجهای نهفته هستند، اتوسوکزوماید یا والپروئیک اسید توصیه میشود؛ والپروئیک اسید در تشنج میوکلونیک و تشنجهای تونیک یا اتونیک مؤثر است.[۴۷] در صورتی که تشنج در یک روش درمانی خاص بهطور کامل درمان شد، معمولاً به کنترل مداوم سطوح درمان در خون نیاز نیست. ارزانترین ضد تشنج فنوباربیتال نام دارد که هزینه آن ۵ دلار در سال است.[۱۰] این دارو توصیه سازمان بهداشت جهانی برای کشورهای در حال توسعه است و بهطور معمول در این کشورها استفاده میشود.[۷۱][۷۲] در برخی از کشورها دسترسی به این دارو دشوار است زیرا این دارو در این کشورها به عنوان داروی کنترل شده در نظر گرفته میشود. در ۱۰ تا ۹۰ درصد افراد اثرات سوء این دارو گزارش شدهاست، و این موضوع به زمان، فرد یا سازمان گزارش گیرنده و تاریخ گزارش بستگی دارد.[۷۳] اکثر این اثرات سوء به میزان استفاده دارو بستگی دارد و شدید نیستند.[۷۳] به عنوان مثال تغییر در رفتار، خواب آلودگی یا ناهماهنگی در راه رفتن از اثرات سوء مصرف این دارو میباشند. بعضی از اثرات مانند جوش، عفونت کبد یا کمخونی آپلاستیک به میزان استفاده بستگی ندارد.[۷۳] تا ۲۵ درصد افراد به دلیل این اثرات سوء از ادامه درمان با این دارو صرف نظر میکنند.[۷۳] بعضی از روشهای درمانی در هنگام بارداری با بیماری مادرزادی در ارتباط است.[۷۴] والپروئیک اسید نگرانی اصلی است، به ویژه در طول سهماهه اول بارداری.[۷۴] علیرغم این، درمان هنگامی که مؤثر باشد ادامه پیدا میکند، زیرا خطرات صرع درمان نشده بیشتر از خطرات روشهای درمانی است.[۷۴] توقف تدریجی روشهای درمانی در افرادی که برای دو تا چهار سال تشنج نداشتهاند منطقی است، بازگشت تشنج در حدود یک سوم افراد مشاهده میشود که اغلب در طول شش ماه اول اتفاق میافتد.[۴۷][۷۵] توقف در ۷۰٪ کودکان و ۶۰٪ افراد بالغ امکانپذیر است.[۳]
جراحی[ویرایش]
جراحی صرع میتواند گزینهای باشد برای کسانیکه بهرغم انجام سایر درمانها کماکان دچار حملات صرعی موضعی میشوند.[۷۶] این درمانها حداقل شامل یک یا دو نوع درمان دارویی است.[۷۷] هدف جراحی کنترل کامل حملهها است[۷۸] و این هدف ممکن است در ۶۰–۷۰٪ موارد دستیافتنی باشد.[۷۷] شیوههای رایج عبارتند از: جدا کردن اسبک مغز از طریق برش یک لوب گیجگاهی پیشین، خارج کردن تومورها، و برداشتن بخشهایی از نوقشر.[۷۷] برخی شیوهها مانند کولوستومی بافت پنبهای بیشتر به منظور کم کردن تعداد حملهها استفاده میشوند تا درمان بیماری.[۷۷] در بسیاری از موارد میتوان پس از جراحی، استعمال دارو را به تدریج متوقف کرد.[۷۷] تحریک عصبی میتواند گزینه دیگری باشد برای کسانیکه تمایل به جراحی ندارند.[۴۷] سه نوع آن برای کسانیکه به درمان دارویی واکنش نشان ندادهاند، تأثیراتی داشتهاست: تحریک عصب واگوس، تحریک تالاموس پیشین و تحریک واکنشی حلقه بسته.[۷۹]
سایر روشها[ویرایش]
به نظر میرسد یک رژیم کتونزا (پر چربی، کم کربوهیدرات، پروتئین مناسب) تعداد حملهها را در کودکان حدود ۳۰–۴۰٪ کاهش میدهد.[۸۰] حدود ۱۰٪ چند سال به این رژیم ادامه میدهند، ۳۰٪ یبوست داشتند، و همچنین عوارض مضر دیگری هم مشاهده شدهاست.[۸۰] رژیمهای کمتر سختگیرانه را آسانتر میتوان تحمل کرد و ممکن است مؤثر هم باشند.[۸۰] مشخص نیست چرا این رژیم مؤثر است.[۸۱] ورزش کردن برای احتمال تأثیر در پیشگیری از حملهها توصیه شدهاست[۸۲] و دادههایی هم در تأیید این ادعا وجود دارد.[۸۳] پرهیزدرمانی شامل کمینه کردن یا از بین بردن محرکها است؛ مثلاً کسانیکه به نور حساس هستند، استفاده از تلویزیونهای کوچک، پرهیز از بازیهای رایانهای یا استفاده از عینکهای تیره ممکن است مؤثر باشد.[۸۴] برخی ادعا میکنند که سگ واکنشدهنده به حمله، گونهای از سگ کمکی، میتوانند حملهها را پیشبینی کنند. البته شواهد در این زمینه ضعیف است.[۸۵]بازخورد زیستی مبتنی بر کنشگر برمبنای امواج EEG به برخی که به درمان دارویی واکنش نشان نمیدهند کمک میکند.[۸۶] البته نباید روشهای روانشناسانه را جایگزین درمانهای دارویی کرد.[۴۷]
درمانهای فرعی[ویرایش]
برای درمانهای فرعی شامل طب سوزنی،[۸۷] مداخلههای روانشناسی،[۸۸]ویتامین،[۸۹] و یوگا[۹۰] هیچ شاهد معتبری وجود ندارد که کاربرد آنها را برای صرع تأیید کند. هیچ مدرکی برای استفاده از ماریجوانا وجود ندارد.[۹۱] شواهد کافی برای ملاتونین نیز موجود نیست.[۹۲]
صرع و بارداری[ویرایش]
تا چندی پیش بسیاری از زنان مبتلا به بیماری صرع بهعلت باورهای غلط تمایلی به بارداری نداشتند. به عنوان مثال، ترس از انتقال صرع از مادر به فرزند، بروز مشکل در نوزاد بهخاطر مصرف دارو توسط مادر، مشکلات حین زایمان برای افراد مبتلا به صرع یا بسیاری موارد دیگر نمونههایی از عدم دانش کافی افراد نسبت به این بیماری بود. خوشبختانه امروزه بهلطف راهکارهای پزشکی و درمانی ارائه شده برای مقابله با این بیماری، بیش از ۹۰ درصد از زنان مبتلا به صرع، بارداری خود را با موفقیت طی میکنند و زایمانی موفقیتآمیز همراه با فرزندانی سالم دارند. با این حال زنانی که قصد باردارشدن دارند لازم است چند ماه قبل از اقدام به بارداری با پزشک معالج خود مشورت نمایند. این مراجعه و مشاوره پیش از بارداری برای کنترل تشنجها در سطح مطلوب، بررسی مجدد سوابق پزشکی بیمار و تصمیمگیری در رابطه با قطع یا تغییر داروهای مورد استفاده بیمار در طی دوران بارداری صورت میگیرد. هر چقدر کنترل حملات قبل بارداری بهتر انجام شده باشد، احتمال تشنج طی بارداری و در زمان زایمان کمتر است. با این حال عمدتاً تعداد حملات در ۵۰ درصد موارد بارداری بدون تغییر باقی میماند، در ۳۰ درصد موارد تشدید میشود و در حدود ۲۰ درصد کاهش مییابد. انتخاب درمان صحیح، عوارض احتمالی ایجاد شده در جنین را به کمترین میزان ممکن میرساند. شایان ذکر است که امکان بروز ضایعات جنینی در خانمهای سالم نیز وجود دارد اما این احتمال در بیماران مبتلا به صرع به میزان اندکی بهعلت مصرف دارو افزایش مییابد که با انتخاب صحیح دارو به کمترین حد خود میرسد. خانمهایی که تحت درمان هستند مانند سایر زنان باردار در دوران بارداری نیاز به استراحت و خواب کافی، تغذیه مناسب، فعالیت بدنی مناسب و پرهیز از هر گونه استرس و ناراحتی دارند. علاوه بر موارد درمانی ذکر شده، بررسی عادات غذایی و زندگی بیمار در این دوران دارای اهمیت بسیار زیادی است و هم چنین همکاری صمیمانه همسر بیمار برای راحتتر سپری کردن این مدت میتواند بسیار مؤثر باشد.
صرع و شیردهی[ویرایش]
طبق منابع موجود، تمامی داروهای مورد استفاده در درمان صرع از شیر مادر عبور میکنند و برای تصمیمگیری در مورد شیردهی باید منافع و مضرات موجود برای مادر و نوزاد را همزمان سنجید. اما در مجموع شیردهی برای مادران مبتلا به صرع ممنوع نیست و میتوانند مانند تمامی مادران شیردهی را انجام
پیشآگهی[ویرایش]

no data <50 50-72.5 72.5-95 95-117.5 117.5-140 140-162.5 | 162.5-185 185-207.5 207.5-230 230–252.5 252.5-275 >275 |
صرع قابل درمان نیست، اما فقط با مصرف دارو میتوان حملهها را به شکل مؤثری در حدود ۷۰٪ موارد کنترل کرد.[۵] از افرادی که دچار حملههای صرعی فراگیر میشوند، میتوان بیش از ۸۰٪ را با دارو به خوبی کنترل کرد، در حالیکه این میزان در افراد دچار حملههای موضعی فقط ۵۰٪ است.[۷۹] یکی از روشهای پیشبینی نتایج درازمدت، تعداد حملههایی است که در شش ماه اول رخ میدهد.[۱۶] سایر عواملی که موجب افزایش نتایج ضعیف میشوند عبارتند از: پاسخ ضعیف به درمانهای اولیه، حملههای صرعی فراگیر، وجود سابقه صرع در سایر افراد خانواده، مشکلات روانپزشکی، امواج روی EEG که نشاندهنده فعالیت فراگیر صرعی شکل باشد.[۹۳] در کشورهای در حال توسعه، ۷۵٪ مبتلایان یا اصلاً درمان نمیشوند یا درمان مناسبی دریافت نمیکنند.[۳] در آفریقا، ۹۰٪ مبتلایان درمان نمیشوند.[۳] یکی از دلایل این امر نبود داروهای مناسب یا قیمتهای بالای آنهاست.[۳]
مرگ و میر[ویرایش]
خطر مرگ در افراد مبتلا به صرع افزایش مییابد.[۹۴] این افزایش بین ۱٫۶ تا ۴٫۱ برابر جمعیت عادی است[۹۵] و معمولاً مربوط میشود به: دلیل نهفتهٔ حملهها، بحران صرعی، خودکشی، تروما، و مرگ ناگهانی ناشی از صرع (SUDEP).[۹۴] مرگ ناشی از بحران صرعی در درجهٔ اول به دلیل مشکلی نهفتهاست تا به دلیل کمبود مصرف دارو.[۹۴] خطر خودکشی در افراد مبتلا به صرع بین دو تا شش برابر بیشتر از سایرین است.[۹۶][۹۷] دلیل این مسئله نامشخص است.[۹۶] به نظر میرسد، SUDEP تاحدی مربوط به بسامد حملههای فراگیر تونیک-کلونیک است[۹۸] و دلیل حدود ۱۵٪ از مرگ و میر ناشی از صرع میباشد.[۹۳] روش کاهش این خطر نامشخص است.[۹۸] بیشترین افزایش مرگ و میر ناشی از صرع در میان سالمندان است.[۹۵] کسانیکه مبتلا به صرع با ریشهٔ ناشناخته هستند، کمترین افزایش خطر را دارند.[۹۵] در بریتانیا برآورد شدهاست که ۴۰–۶۰٪ مرگ و میرها احتمالاً قابل پیشگیری است.[۱۶] در کشورهای در حال توسعه بسیار از مرگ و میرها به دلیل درمان نشدن صرع است که منجر به سقوط یا بحران صرعی میشود.[۱۰]
واگیرشناسی(epidemiology)[ویرایش]
صرع یکی از رایجترین اختلالهای شدید عصبشناختی است[۹۹] که در دنیا حدود ۶۵ میلیون نفر را درگیر کردهاست.[۶] این بیماری ۱٪ جمعیت را در ۲۰ سالگی و ۳٪ جمعیت را در ۷۵ سالگی درگیر میکند.[۸] این بیماری در مردان رایجتر از زنان است البته تفاوت کلی ناچیز است.[۱۰][۳۷] اکثر مبتلایان (۸۰٪) در کشورهای در حال توسعه زندگی میکنند.[۳] تعداد افرادی که در حال حاضر مبتلا به صرع فعال هستند حدود ۵–۱۰ نفر در ۱۰۰۰ نفر است با این توضیح که صرع فعال یعنی فرد در پنج سال گذشته حداقل یک بار دچار حمله شده باشد.[۳۷][۱۰۰] هرساله صرع در ۴۰–۷۰ نفر در ۱۰۰٬۰۰۰ نفر در کشورهای توسعهیافته و در ۸۰–۱۴۰ نفر در ۱۰۰٬۰۰۰ نفر در کشورهای در حال توسعه شروع میشود.[۳] فقر یکی از خطرات است و هم شامل سکونت در یک کشور فقیر میشود و هم شامل فقیر بودن نسبت به دیگران درون یک کشور.[۱۰] در کشورهای توسعهیافته، صرع یا در افراد مسن ظهور پیدا میکند یا در جوانان.[۱۰] در کشورهای در حال توسعه، آغاز آن بیشتر در کودکان بزرگتر و نوجوانان است و دلیل آن هم نرخ بالاتر تروما و بیماریهای عفونی است.[۱۰] در کشورهای توسعهیافته، بین سالهای ۱۹۷۰ تا ۲۰۰۳ تعداد موارد سالانه در کودکان کاهش یافته و در میان کهنسالان افزایش یافتهاست.[۱۰۰] یکی از دلایل این امر بهبود افزایش نجات کهنسالان پس از سکتهها است.[۳۷]
تاریخچه[ویرایش]
قدیمیترین پروندههای پزشکی نشان میدهد که ابتلا به صرع از ابتدای ثبت تاریخ وجود داشتهاست.[۱۰۱] در طول تاریخ باستان گمان میشد که این اختلال حالتی روحی است.[۱۰۱] کهنترین توصیف یک حملهٔ صرعی در دنیا در متنی به زبان اکدی موجود است (زبانی که در میانرودان باستان استفاده میشدهاست) و در حدود سال ۲۰۰۰ پیش از میلاد نوشته شدهاست.[۱۰۲] شخصی که در این متن توصیف شده، تحت تأثیر الههٔ ماه تشخیص داده شدهاست و تحت جنگیری قرار گرفتهاست.[۱۰۲] حملههای صرعی در قانون حمورابی (حدود ۱۷۹۰ پیش از میلاد) به عنوان دلیلی برای برگرداندن بردهٔ خریداریشده و پس گرفتن پول آن عنوان شدهاست،[۱۰۲] و در پاپیروس ادوین اسمیت (حدود ۱۷۰۰ پیش از میلاد) مواردی از افراد با تشنج صرعی توصیف شدهاست.[۱۰۲] کهنترین گزارش دقیق شناختهشده از خود بیماری در ساکیکو، یک متن پزشکی بابلی به خط میخی مربوط به ۱۰۶۷–۱۰۴۶ پیش از میلاد است.[۱۰۱] در این متن نشانهها و علائم، جزئیات درمان و نتایج احتمالی آمدهاست،[۱۰۲] و در آن بسیاری از ویژگیهای انواع حملهها توصیف شدهاست.[۱۰۱] چون بابلیان درکی زیستپزشکی از ماهیت این بیماری نداشتند، حملهها را به حضور ارواح خبیث نسبت میدادند و درمان وضعیت را از طریق روشهای روحانی میسر میدانستند.[۱۰۱] حدود سال ۹۰۰ پیش از میلاد، پونارواسو آتریا صرع را به عنوان زوال حواس توصیف میکند؛[۱۰۳] این تعریف به متن آیورودای به نام چاراکا سامهیتا (حدود ۴۰۰ پیش از میلاد) راه یافتهاست.[۱۰۴]

در یونان باستان دیدگاههای مختلفی در مورد این بیماری داشتند. آنها به صرع به عنوان تسخیر روح مینگریستند و آن را با جن و پدیدههای الهی ربط میدادند. یکی از نامهایی که به این بیماری دادند «بیماری مقدس» بود. صرع در اسطورهشناسی یونان خود را نشان میدهد: این بیماری با الهه ماه سلنه و آرتمیس که آنهایی که او را ناراحت میکنند را به این حالت درمیآورد ارتباط دارد. یونانیها فکر میکردند افراد مهم مانند ژولیوس سزار و هرکول این بیماری را داشتهاند.[۱۰۲] مورد استثنا در این دیدگاه الهی و روحی مکتب بقراط بود. در سال پنجم قبل از میلاد، بقراط این ایده که بیماری بر اثر ارواح به وجود میآید را رد کرد. در این کار تحولی درباره بیماریهای مقدس، او گفت که صرع منشأ الهی ندارد و در عوض یک مشکل قابل درمان با دارو است که منشأ آن مغز است.[۱۰۲][۱۰۱] او افرادی که دلیل مقدس و روحانی را به این بیماری ربط داده بودند را به گسترش ناآگاهی از طریق باور به جادوی ساختگی متهم کرد. بقراط گفت وراثت یکی از عوامل مهم این بیماری است و اگر بیماری در سنین کودکی باشد عوارض بدتری دارد، او ویژگیهای فیزیکی و شرمساری اجتماعی مرتبط با این بیماری را بیان کرد.[۱۰۲] او به جای استفاده از «بیماری مقدس» از واژه «بیماری بزرگ» استفاده کرد و باعث ساخت واژه امروزی «grand mal» شد که برای تشنجهای عمومی استفاده میشود. علیرغم کارش در بیان کردن جزئیات منشاءهای فیزیکی این بیماری، دیدگاه او در آن زمان پذیرفته نشد.[۱۰۱] حداقل تا قرن ۱۷ ارواح خبیث عامل این بیماری شناخته میشد.[۱۰۱] در اکثر فرهنگها، افراد دارای بیماری صرع بدنام میشدند، از جامعه طرد میشدند یا حتی به زندان انداخته میشدند؛ در سالپتریر، مهد عصبشناسی مدرن، ژان-مارتن شارکو افراد دارای صرع، بیماران روانی، افراد دارای سفلیس مزمن و افرادی که از لحاظ جنایی دیوانه بودند را شناسایی کرد.[۱۰۵] در روم باستان، صرع با نام «Morbus Comitialis» (بیماری تالار گردهمایی) شناخته میشد و به عنوان نفرینی از جانب خدا به آن مینگریستند. در ایتالیای شمالی، صرع زمانی به عنوان بیماری ولنتاین مقدس شناخته میشد.[۱۰۶] در اواسط قرن نوزدهم، برمید، اولین درمان دارویی مؤثر ضد صرع معرفی شد.[۷۳]فنوباربیتال، اولین روش درمانی مدرن در سال ۱۹۱۲ عرضه شد، فنیتیون در سال ۱۹۳۸ مورد استفاده قرار گرفت.[۱۰۷] در ایران باستان کمبوجیه دوم فرزند ارشد کوروش کبیر نیز مبتلا با بیماری صرع بود اما با این حال به دلیل هوش و شجاعت بسیاری که داشت پادشاه ایران شد. همچنین آقا محمدخان قاجار، بنیانگذار سلسله قاجاریه از دیگر مبتلایان مشهور به صرع بود که با استفاده از هوش خود، توانست به قدرت برسد.
اجتماع و فرهنگ[ویرایش]
نگرش منفی[ویرایش]
در سرتاسر جهان افرادی که دچار صرع هستند نگرش منفی را تجربه میکنند.[۱۰۸] این وضع از لحاظ اقتصادی، اجتماعی و فرهنگی بر این افراد تأثیر میگذارد.[۱۰۸] در هند و چین، صرع به عنوان توجیهی برای ازدواج نکردن استفاده میشد.[۳] مردم بعضی مناطق هنوز بر این باورند افرادی که دچار صرع هستند نفرینشدهاند.[۱۰] در تانزانیا، همانند نقاط دیگر آفریقا، صرع به تسخیر فرد توسط ارواح شیطانی، جادوگری یا مسمومیت ربط داده میشود و اکثر مردم فکر میکنند این بیماری واگیردار است، گرچه هیچ مدرکی برای اثبات این موضوع وجود ندارد.[۱۰] قبل از سال ۱۹۷۰، در انگلیس قانونی وجود داشت که بر اساس آن افراد مبتلا به صرع نمیتوانستند ازدواج کنند.[۳] این نگرش منفی باعث میشد افرادی که صرع داشتند، این موضوع را انکار کنند.[۳۷]
اقتصاد[ویرایش]
صرع در آمریکا باعث به وجود آمدن تقریباً یک میلیارد دلار هزینه اقتصادی مستقیم میشود.[۱۱] صرع در سال ۲۰۰۴ در اروپا باعث به وجود آمدن حدود ۱۵٫۵ میلیارد یورو هزینه اقتصادی شد.[۱۶] صرع در هند باعث به وجود آمدن ۱٫۷ میلیارد دلار هزینه اقتصادی یا ۰٫۵٪ تولید ناخالص داخلی میشود.[۳] در آمریکا، این بیماری علت ۱٪ از مراجعات به اورژانس (۲٪ برای اورژانس کودکان) میباشد.[۱۰۹]
وسایل نقلیه[ویرایش]
احتمال تصادف رانندگی در افرادی که دچار صرع هستند دو برابر است و به همین دلیل در بیشتر نقاط جهان آنها اجازه ندارند رانندگی کنند یا تنها در صورتی که شرایط خاصی داشته باشند مجاز به رانندگی هستند.[۱۳] در برخی نقاط پزشکان موظفند در صورت مشاهده فردی که تشنج دارد آن را به اداره مربوط به صدور گواهینامه گزارش دهند، این در حالی است که در برخی نقاط آنها موظفند این افراد را ترغیب کنند تا خود این مورد را گزارش دهند.[۱۳] کشورهایی که در آن پزشکان موظفند این موارد را گزارش دهند عبارتند از سوئد، اتریش، دانمارک و اسپانیا.[۱۳] کشورهایی که در آن فرد ملزم به گزارش این وضعیت است عبارتند از انگلیس و نیوزلند و پزشکان باید در صورتی که فرد گزارش ندهد این وضعیت را گزارش دهند.[۱۳] در کانادا، آمریکا و استرالیا قانون گزارش دادن در هر استان یا ایالت فرق دارد.[۱۳] اگر تشنج تحت کنترل باشد اکثراً بر این باورند که فرد میتواند رانندگی کند.[۱۱۰] زمان رهایی از تشنج قبل از اینکه افراد بتوانند رانندگی کنند در کشورهای مختلف با هم فرق دارد.[۱۱۰] در بسیاری از کشورها فرد دچار صرع میبایست یک تا سه سال تشنج نداشته باشد.[۱۱۰] در آمریکا زمان مورد نیاز بدون تشنج توسط هر ایالت تعیین میشود و بین سه ماه تا یک سال است.[۱۱۰] به افراد دچار صرع یا تشنج بهطور معمول گواهی خلبانی داده نمیشود.[۱۱۱] در کانادا اگر فردی بیش از یک تشنج نداشته باشد و تمام آزمایش معمولی باشد، بعد از پنج سال گواهینامه محدود به او داده میشود.[۱۱۲] افرادی که دارای تشنج همراه با تب و تشنج مرتبط با مصرف مواد هستند نیز ممکن است برای دریافت گواهینامه مشمول همین قوانین شوند.[۱۱۲] در آمریکا، اداره هوانوردی فدرال برای افرادی که دچار صرع هستند گواهی خلبانی بازرگانی صادر نمیکند.[۱۱۳] در موارد بسیار نادری، میتوان برای افرادی که یک تشنج همراه با تب یا فقط یک تشنج داشتهاند و بدون درمان تا نوجوانی هیچ تشنجی نداشته باشند استثنا قائل شد.[۱۱۴] در انگلیس، گواهینامه خلبانی شخصی ملی کامل نیازمند استانداردهای گواهینامه رانندگی حرفهای است.[۱۱۵] این امر نیازمند این است فرد در طول دورهای ده ساله بدون مصرف دارو، تشنج نداشته باشد.[۱۱۶] افرادی که این شرایط را نداشته باشند و در طول پنج سال تشنج نداشته باشند میتوانند گواهینامه محدود دریافت کنند.[۱۱۵]
صرع در ایران[ویرایش]
صرع در ایران از شایعترین بیماری مغز و اعصاب محسوب میشود و شیوع آن از استاندارد جهانی بیشتر است.[۱۱۷] بررسیهای علمی نشان میدهد اکنون نزدیک به یک تا یک و نیم درصد مردم ایران صرع دارند (تقریبا ۸۴۰ هزار نفر از کل جمعیت ایران طبق آخرین آمار ارائه شده[۱۱۸]) که این آمار حاکی از حدود سه برابر بودن بیماران صرعی در ایران به نسبت اروپا است. کوروش قره گوزلی رئیس هیئت مدیره انجمن صرع ایران در این زمینه گفت این آمار نسبت به آمار کشورهای منطقه قابل قبول اما از آمار مبتلایان به صرع در اروپا بیشتر است؛ چرا که به عنوان مثال در نروژ تعداد مبتلایان به صرع حدود نیم درصد و در انگلستان کمتر از نیم درصد کل جمعیت کشور است.[۱۱۹]
انجمن صرع ایران متولی حمایت از بیماران مصروع در ایران است.
سازمانهای حمایتی[ویرایش]
سازمانهای غیرانتفاعی زیادی وجود دارد که افراد و خانوادههایی که با صرع دست و پنجه نرم میکنند را حمایت میکنند. در انگلیس، این سازمانها شامل شورای مشترک صرع بریتانیا و ایرلند میشود.[۴۷] روز بنفش در سال ۲۰۰۸ به منظور افزایش آگاهی در مورد صرع بنا شد و در ۲۶ مارس برگزار میشود.[۱۲۰] اقدامات دیگر برای افزایش آگاهی شامل کمپین «بیرون از سایه»، اقدام مشترک سازمان بهداشت جهانی، لیگ بینالمللی در برابر صرع و کمیته بینالمللی صرع میشود.[۳]
تحقیقات[ویرایش]
پیشبینی تشنج به اقدامات صورت گرفته برای پیشبینی تشنجهای صرعی بر اساس EEG و قبل از وقوع تشنج گفته میشود.[۱۲۱] از سال ۲۰۱۱، مکانیزم مؤثری برای پیشبینی تشنجها به وجود نیامد.[۱۲۱] پدیده آتش زنه، که در آن در معرض قرارگیری مداوم با اتفاقاتی که میتواند باعث تشنج شود استفاده میشود تا مدلهای حیوانی صرع را به وجود آورد.[۱۲۲] ژندرمانی در برخی از انواع صرع مورد مطالعه قرار میگیرد.[۱۲۳] براساس شواهد روشهای درمانی نظیر ایمونو گلوبولین که عملکرد ایمنی را تغییر میدهند زیاد طرفدار ندارند.[۱۲۴] از سال ۲۰۱۲، جراحی پرتویی استریوتکتیک نادرون رو برای برخی از انواع صرع با جراحی استاندارد مقایسه میشود.[۱۲۵]
حیوانات دیگر[ویرایش]
صرع در بعضی از حیوانات دیگر مانند سگ و گربه نیز رخ میدهد و رایجترین اختلال مغز در سگ هاست.[۱۲۶] این موارد معمولاً با ضد تشنجهایی نظیر فنوباربیتال یا برمید در سگ و فنوباربیتال در گربهها درمان میشود.[۱۲۷] اگرچه تشخیص تشنجهای عمومی در اسبها بسیار آسان است، اما تشنجهای غیر عمومی بسیار دشوار است و ممکن است به EEG نیاز باشد.[۱۲۸]
پانویس[ویرایش]
- ↑ «صرع» [پزشکی] همارزِ «epilepsy»؛ منبع: گروه واژهگزینی. جواد میرشکاری، ویراستار. دفتر اول. فرهنگ واژههای مصوب فرهنگستان. تهران: انتشارات فرهنگستان زبان و ادب فارسی. شابک ۹۶۴-۷۵۳۱-۳۱-۱ (ذیل سرواژهٔ صرع)
- ↑ Chang BS, Lowenstein DH (2003). "Epilepsy". N. Engl. J. Med. 349 (13): 1257–66. doi:10.1056/NEJMra022308. PMID 14507951.
- ↑ ۳٫۰۰ ۳٫۰۱ ۳٫۰۲ ۳٫۰۳ ۳٫۰۴ ۳٫۰۵ ۳٫۰۶ ۳٫۰۷ ۳٫۰۸ ۳٫۰۹ ۳٫۱۰ ۳٫۱۱ ۳٫۱۲ ۳٫۱۳ ۳٫۱۴ ۳٫۱۵ ۳٫۱۶ ۳٫۱۷ "Epilepsy". Fact Sheets. World Health Organization. October 2012. Retrieved January 24, 2013.
- ↑ ۴٫۰ ۴٫۱ Fisher R, van Emde Boas W, Blume W, Elger C, Genton P, Lee P, Engel J (2005). "Epileptic seizures and epilepsy: definitions proposed by the International League Against Epilepsy (ILAE) and the International Bureau for Epilepsy (IBE)". Epilepsia. 46 (4): 470–2. doi:10.1111/j.0013-9580.2005.66104.x. PMID 15816939. Archived from the original on 27 September 2019. Retrieved 23 April 2014.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۵٫۰ ۵٫۱ Eadie, MJ (December 2012). "Shortcomings in the current treatment of epilepsy". Expert review of neurotherapeutics. 12 (12): 1419–27. doi:10.1586/ern.12.129. PMID 23237349.
- ↑ ۶٫۰ ۶٫۱ ۶٫۲ ۶٫۳ ۶٫۴ ۶٫۵ Thurman, DJ (September 2011). "Standards for epidemiologic studies and surveillance of epilepsy". Epilepsia. 52 Suppl 7: 2–26. doi:10.1111/j.1528-1167.2011.03121.x. PMID 21899536.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Brodie, MJ (November 2009). "Epilepsy in later life". Lancet neurology. 8 (11): 1019–30. doi:10.1016/S1474-4422(09)70240-6. PMID 19800848.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ ۸٫۰ ۸٫۱ Holmes, Thomas R. Browne, Gregory L. (2008). Handbook of epilepsy (4th ed.). Philadelphia: Lippincott Williams & Wilkins. p. 7. ISBN 978-0-7817-7397-3.
- ↑ Wyllie's treatment of epilepsy: principles and practice (5th ed.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins. 2010. ISBN 978-1-58255-937-7.
- ↑ ۱۰٫۰۰ ۱۰٫۰۱ ۱۰٫۰۲ ۱۰٫۰۳ ۱۰٫۰۴ ۱۰٫۰۵ ۱۰٫۰۶ ۱۰٫۰۷ ۱۰٫۰۸ ۱۰٫۰۹ ۱۰٫۱۰ Newton, CR (29 September 2012). "Epilepsy in poor regions of the world". Lancet. 380 (9848): 1193–201. doi:10.1016/S0140-6736(12)61381-6. PMID 23021288.
- ↑ ۱۱٫۰ ۱۱٫۱ ۱۱٫۲ ۱۱٫۳ ۱۱٫۴ Wilden, JA (15 August 2012). "Evaluation of first nonfebrile seizures". American family physician. 86 (4): 334–40. PMID 22963022.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Berg, AT (2008). "Risk of recurrence after a first unprovoked seizure". Epilepsia. 49 Suppl 1: 13–8. doi:10.1111/j.1528-1167.2008.01444.x. PMID 18184149.
- ↑ ۱۳٫۰ ۱۳٫۱ ۱۳٫۲ ۱۳٫۳ ۱۳٫۴ ۱۳٫۵ L Devlin, A (December 2012). "Epilepsy and driving: current status of research". Epilepsy research. 102 (3): 135–52. doi:10.1016/j.eplepsyres.2012.08.003. PMID 22981339.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ حدود 70 تا 80 درصد بیماری صرع بهطور کامل درمان میشود . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
- ↑ ۱۵٫۰ ۱۵٫۱ Duncan, JS (1 April 2006). "Adult epilepsy" (PDF). Lancet. 367 (9516): 1087–100. doi:10.1016/S0140-6736(06)68477-8. PMID 16581409. Archived from the original (PDF) on 24 March 2013. Retrieved 23 April 2014.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ ۱۶٫۰۰ ۱۶٫۰۱ ۱۶٫۰۲ ۱۶٫۰۳ ۱۶٫۰۴ ۱۶٫۰۵ ۱۶٫۰۶ ۱۶٫۰۷ ۱۶٫۰۸ ۱۶٫۰۹ ۱۶٫۱۰ ۱۶٫۱۱ ۱۶٫۱۲ ۱۶٫۱۳ ۱۶٫۱۴ ۱۶٫۱۵ ۱۶٫۱۶ ۱۶٫۱۷ ۱۶٫۱۸ ۱۶٫۱۹ ۱۶٫۲۰ National Institute for Health and Clinical Excellence (January 2012). "Chapter 1: Introduction". The Epilepsies: The diagnosis and management of the epilepsies in adults and children in primary and secondary care (PDF). National Clinical Guideline Centre. pp. 21–28.
- ↑ ۱۷٫۰۰ ۱۷٫۰۱ ۱۷٫۰۲ ۱۷٫۰۳ ۱۷٫۰۴ ۱۷٫۰۵ ۱۷٫۰۶ ۱۷٫۰۷ ۱۷٫۰۸ ۱۷٫۰۹ ۱۷٫۱۰ ۱۷٫۱۱ Hammer, edited by Stephen J. McPhee, Gary D. (2010). "7". Pathophysiology of disease: an introduction to clinical medicine (6th ed. ed.). New York: McGraw-Hill Medical. ISBN 978-0-07-162167-0.
{{cite book}}:|edition=has extra text (help);|first=has generic name (help) - ↑ Hughes, JR (August 2009). "Absence seizures: a review of recent reports with new concepts". Epilepsy & behavior: E&B. 15 (4): 404–12. doi:10.1016/j.yebeh.2009.06.007. PMID 19632158.
- ↑ ۱۹٫۰ ۱۹٫۱ ۱۹٫۲ ۱۹٫۳ Shearer, Peter. "Seizures and Status Epilepticus: Diagnosis and Management in the Emergency Department". Emergency Medicine Practice.
- ↑ ۲۰٫۰ ۲۰٫۱ ۲۰٫۲ ۲۰٫۳ Bradley, Walter G. (2012). "67". Bradley's neurology in clinical practice (6th ed. ed.). Philadelphia, PA: Elsevier/Saunders. ISBN 978-1-4377-0434-1.
{{cite book}}:|edition=has extra text (help) - ↑ ۲۱٫۰۰ ۲۱٫۰۱ ۲۱٫۰۲ ۲۱٫۰۳ ۲۱٫۰۴ ۲۱٫۰۵ ۲۱٫۰۶ ۲۱٫۰۷ ۲۱٫۰۸ ۲۱٫۰۹ ۲۱٫۱۰ National Institute for Health and Clinical Excellence (January 2012). "Chapter 9: Classification of seizures and epilepsy syndromes". The Epilepsies: The diagnosis and management of the epilepsies in adults and children in primary and secondary care (PDF). National Clinical Guideline Centre. pp. 119–129.
- ↑ ۲۲٫۰ ۲۲٫۱ ۲۲٫۲ Engel, Jerome (2008). Epilepsy: a comprehensive textbook (2nd ed. ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 2797. ISBN 978-0-7817-5777-5.
{{cite book}}:|edition=has extra text (help) - ↑ ۲۳٫۰ ۲۳٫۱ Simon, David A. Greenberg, Michael J. Aminoff, Roger P. (2012). "12". Clinical neurology (8th ed. ed.). New York: McGraw-Hill Medical. ISBN 978-0-07-175905-2.
{{cite book}}:|edition=has extra text (help) - ↑ ۲۴٫۰ ۲۴٫۱ Steven C. Schachter, ed. (2008). Behavioral aspects of epilepsy: principles and practice ([Online-Ausg.]. ed.). New York: Demos. p. 125. ISBN 978-1-933864-04-4.
- ↑ Xue, LY (March 2006). "Reflex seizures and reflex epilepsy". American journal of electroneurodiagnostic technology. 46 (1): 39–48. PMID 16605171.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Malow, BA (November 2005). "Sleep and epilepsy". Neurologic Clinics. 23 (4): 1127–47. doi:10.1016/j.ncl.2005.07.002. PMID 16243619.
- ↑ Tinuper, P (August 2007). "Movement disorders in sleep: guidelines for differentiating epileptic from non-epileptic motor phenomena arising from sleep". Sleep medicine reviews. 11 (4): 255–67. doi:10.1016/j.smrv.2007.01.001. PMID 17379548.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Holmes, Thomas R. (2008). Handbook of epilepsy (4th ed. ed.). Philadelphia: Lippincott Williams & Wilkins. p. 34. ISBN 978-0-7817-7397-3.
{{cite book}}:|edition=has extra text (help) - ↑ ۲۹٫۰ ۲۹٫۱ ۲۹٫۲ Panayiotopoulos, CP (2010). A clinical guide to epileptic syndromes and their treatment based on the ILAE classifications and practice parameter guidelines (Rev. 2nd ed. ed.). [London]: Springer. p. 445. ISBN 978-1-84628-644-5.
{{cite book}}:|edition=has extra text (help) - ↑ James W. Wheless, ed. (2009). Advanced therapy in epilepsy. Shelton, Conn.: People's Medical Pub. House. p. 443. ISBN 978-1-60795-004-2.
- ↑ Larner, Andrew J. (2010). A dictionary of neurological signs (3rd ed. ed.). New York: Springer. p. 348. ISBN 978-1-4419-7095-4.
{{cite book}}:|edition=has extra text (help) - ↑ Stefan, Hermann (2012). Epilepsy Part I: Basic Principles and Diagnosis E-Book: Handbook of Clinical Neurology (Volume 107 of Handbook of Clinical Neurology ed.). Newnes. p. 471. ISBN 978-0-444-53505-4.
- ↑ Plioplys S, Dunn DW, Caplan R (2007). "10-year research update review: psychiatric problems in children with epilepsy". J Am Acad Child Adolesc Psychiatry. 46 (11): 1389–402. doi:10.1097/chi.0b013e31815597fc. PMID 18049289.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Reilly CJ (May–June 2011). "Attention Deficit Hyperactivity Disorder (ADHD) in Childhood Epilepsy". Research in Developmental Disabilities: A Multidisciplinary Journal. 32 (3): 883–93. doi:10.1016/j.ridd.2011.01.019. PMID 21310586.
- ↑ Levisohn PM (2007). "The autism-epilepsy connection". Epilepsia. 48 (Suppl 9): 33–5. doi:10.1111/j.1528-1167.2007.01399.x. PMID 18047599.
- ↑ Berg, AT (April 2010). "Revised terminology and concepts for organization of seizures and epilepsies: report of the ILAE Commission on Classification and Terminology, 2005–2009". Epilepsia. 51 (4): 676–85. doi:10.1111/j.1528-1167.2010.02522.x. PMID 20196795.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ ۳۷٫۰ ۳۷٫۱ ۳۷٫۲ ۳۷٫۳ ۳۷٫۴ ۳۷٫۵ ۳۷٫۶ Neligan, A (2012). "The epidemiology of the epilepsies". Handbook of clinical neurology. 107: 113–33. doi:10.1016/B978-0-444-52898-8.00006-9. PMID 22938966.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ ۳۸٫۰ ۳۸٫۱ ۳۸٫۲ ۳۸٫۳ ۳۸٫۴ ۳۸٫۵ Pandolfo, M. (Nov 2011). "Genetics of epilepsy". Semin Neurol. 31 (5): 506–18. doi:10.1055/s-0031-1299789. PMID 22266888.
- ↑ Dhavendra Kumar, ed. (2008). Genomics and clinical medicine. Oxford: Oxford University Press. p. 279. ISBN 978-0-19-972005-7.
- ↑ ۴۰٫۰۰ ۴۰٫۰۱ ۴۰٫۰۲ ۴۰٫۰۳ ۴۰٫۰۴ ۴۰٫۰۵ ۴۰٫۰۶ ۴۰٫۰۷ ۴۰٫۰۸ ۴۰٫۰۹ ۴۰٫۱۰ ۴۰٫۱۱ ۴۰٫۱۲ ۴۰٫۱۳ ۴۰٫۱۴ Bhalla, D.; Godet, B.; Druet-Cabanac, M.; Preux, PM. (Jun 2011). "Etiologies of epilepsy: a comprehensive review". Expert Rev Neurother. 11 (6): 861–76. doi:10.1586/ern.11.51. PMID 21651333.
- ↑ Simon D. Shorvon (2011). The Causes of Epilepsy: Common and Uncommon Causes in Adults and Children. Cambridge University Press. p. 467. ISBN 978-1-139-49578-3.
- ↑ Sellner, J (2012 Oct). "Seizures and epilepsy in herpes simplex virus encephalitis: current concepts and future directions of pathogenesis and management". Journal of neurology. 259 (10): 2019–30. doi:10.1007/s00415-012-6494-6. PMID 22527234.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Somjen, George G. (2004). Ions in the Brain Normal Function, Seizures, and Stroke. New York: Oxford University Press. p. 167. ISBN 978-0-19-803459-9.
- ↑ ۴۴٫۰ ۴۴٫۱ Goldberg, EM (May 2013). "Mechanisms of epileptogenesis: a convergence on neural circuit dysfunction". Nature reviews. Neuroscience. 14 (5): 337–49. doi:10.1038/nrn3482. PMID 23595016.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Oby, E (November 2006). "The blood-brain barrier and epilepsy". Epilepsia. 47 (11): 1761–74. doi:10.1111/j.1528-1167.2006.00817.x. PMID 17116015.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ ۴۶٫۰ ۴۶٫۱ Jerome Engel, Jr. , Timothy A. Pedley, ed. (2008). Epilepsy: a comprehensive textbook (2nd ed. ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 483. ISBN 978-0-7817-5777-5.
{{cite book}}:|edition=has extra text (help)نگهداری یادکرد:نامهای متعدد:فهرست ویراستاران (link) - ↑ ۴۷٫۰۰ ۴۷٫۰۱ ۴۷٫۰۲ ۴۷٫۰۳ ۴۷٫۰۴ ۴۷٫۰۵ ۴۷٫۰۶ ۴۷٫۰۷ ۴۷٫۰۸ ۴۷٫۰۹ ۴۷٫۱۰ ۴۷٫۱۱ ۴۷٫۱۲ ۴۷٫۱۳ ۴۷٫۱۴ ۴۷٫۱۵ ۴۷٫۱۶ ۴۷٫۱۷ ۴۷٫۱۸ ۴۷٫۱۹ ۴۷٫۲۰ ۴۷٫۲۱ ۴۷٫۲۲ ۴۷٫۲۳ National Institute for Health and Clinical Excellence (January 2012). "Chapter 4: Guidance". The Epilepsies: The diagnosis and management of the epilepsies in adults and children in primary and secondary care (PDF). National Clinical Guideline Centre. pp. 57–83.
- ↑ Robert S. Fisher, Walter van Emde Boas, Warren Blume, Christian Elger, Pierre Genton, Phillip Lee & Jerome Jr Engel (April 2005). "Epileptic seizures and epilepsy: definitions proposed by the International League Against Epilepsy (ILAE) and the International Bureau for Epilepsy (IBE)". Epilepsia. 46 (4): 470–472. doi:10.1111/j.0013-9580.2005.66104.x. PMID 15816939.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Panayiotopoulos, CP (December 2011). "The new ILAE report on terminology and concepts for organization of epileptic seizures: a clinician's critical view and contribution". Epilepsia. 52 (12): 2155–60. doi:10.1111/j.1528-1167.2011.03288.x. PMID 22004554.
- ↑ Simon D. Shorvon (2004). The treatment of epilepsy (2nd ed.). Malden, Mass.: Blackwell Pub. ISBN 978-0-632-06046-7.
- ↑ Wallace, ed. by Sheila J. (2004). Epilepsy in children (2nd ed ed.). London: Arnold. p. 354. ISBN 978-0-340-80814-6.
{{cite book}}:|edition=has extra text (help);|first=has generic name (help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Luef, G (October 2010). "Hormonal alterations following seizures". Epilepsy & behavior: E&B. 19 (2): 131–3. doi:10.1016/j.yebeh.2010.06.026. PMID 20696621.
- ↑ ۵۳٫۰ ۵۳٫۱ Ahmad S, Beckett MW (2004). "Value of serum prolactin in the management of syncope". Emergency medicine journal: EMJ. 21 (2): e3. doi:10.1136/emj.2003.008870. PMC 1726305. PMID 14988379.
- ↑ Shukla G, Bhatia M, Vivekanandhan S, et al. (2004). "Serum prolactin levels for differentiation of nonepileptic versus true seizures: limited utility". Epilepsy & behavior: E&B. 5 (4): 517–21. doi:10.1016/j.yebeh.2004.03.004. PMID 15256189.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Chen DK, So YT, Fisher RS (2005). "Use of serum prolactin in diagnosing epileptic seizures: report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology". Neurology. 65 (5): 668–75. doi:10.1212/01.wnl.0000178391.96957.d0. PMID 16157897.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Brodtkorb, E (2013). "Common imitators of epilepsy". Acta neurologica Scandinavica. Supplementum (196): 5–10. doi:10.1111/ane.12043. PMID 23190285.
- ↑ ۵۷٫۰ ۵۷٫۱ John A. Marx, ed. (2010). Rosen's emergency medicine: concepts and clinical practice (7th ed. ed.). Philadelphia: Mosby/Elsevier. p. 2228. ISBN 978-0-323-05472-0.
{{cite book}}:|edition=has extra text (help) - ↑ ۵۸٫۰ ۵۸٫۱ Jerome, Engel (2013). Seizures and epilepsy (2nd ed. ed.). New York: Oxford University Press. p. 462. ISBN 978-0-19-532854-7.
{{cite book}}:|edition=has extra text (help) - ↑ «مرکز مغزواعصاب کودکان) https://www.irpnc.com». بایگانیشده از اصلی در ۸ اوت ۲۰۲۰. دریافتشده در ۴ مارس ۲۰۲۰. پیوند خارجی در
|title=وجود دارد (کمک) - ↑ راهکارهای مهار صرع . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
- ↑ صرع درمان پذیر است . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
- ↑ ابتلا 800 هزار نفر به صرع در کشور/ چگونه مدیریت کنیم . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
- ↑ ۶۳٫۰ ۶۳٫۱ ۶۳٫۲ Michael, GE.; O'Connor, RE. (Feb 2011). "The diagnosis and management of seizures and status epilepticus in the prehospital setting". Emerg Med Clin North Am. 29 (1): 29–39. doi:10.1016/j.emc.2010.08.003. PMID 21109100.
- ↑ James W. Wheless, James Willmore, Roger A. Brumback (2009). Advanced therapy in epilepsy. Shelton, Conn.: People's Medical Pub. House. p. 144. ISBN 978-1-60795-004-2.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۶۵٫۰ ۶۵٫۱ National Institute for Health and Clinical Excellence (January 2012). "Chapter 3: Key priorities for implementation". The Epilepsies: The diagnosis and management of the epilepsies in adults and children in primary and secondary care (PDF). National Clinical Guideline Centre. pp. 55–56.
- ↑ Elaine Wyllie (2012). Wyllie's Treatment of Epilepsy: Principles and Practice. Lippincott Williams & Wilkins. p. 187. ISBN 978-1-4511-5348-4.
- ↑ Steven R. Flanagan, Herb Zaretsky, Alex Moroz,, ed. (2010). Medical aspects of disability; a handbook for the rehabilitation professional (4th ed. ed.). New York: Springer. p. 182. ISBN 978-0-8261-2784-6.
{{cite book}}:|edition=has extra text (help)نگهداری CS1: نقطهگذاری اضافه (link) نگهداری یادکرد:نامهای متعدد:فهرست ویراستاران (link) - ↑ Nolan, SJ (23 August 2013). "Phenytoin versus valproate monotherapy for partial onset seizures and generalised onset tonic-clonic seizures". The Cochrane database of systematic reviews. 8: CD001769. doi:10.1002/14651858.CD001769.pub2. PMID 23970302.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Tudur Smith, C (2002). "Carbamazepine versus phenytoin monotherapy for epilepsy". The Cochrane database of systematic reviews (2): CD001911. doi:10.1002/14651858.CD001911. PMID 12076427.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Powell, G (20 January 2010). "Immediate-release versus controlled-release carbamazepine in the treatment of epilepsy". The Cochrane database of systematic reviews (1): CD007124. doi:10.1002/14651858.CD007124.pub2. PMID 20091617.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Ilangaratne, NB (2012 Dec 1). "Phenobarbital: missing in action". Bulletin of the World Health Organization. 90 (12): 871-871A. doi:10.2471/BLT.12.113183. PMID 23284189.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Moshé, edited by Simon Shorvon, Emilio Perucca, Jerome Engel Jr. ; foreword by Solomon (2009). The treatment of epilepsy (3rd ed. ed.). Chichester, UK: Wiley-Blackwell. p. 587. ISBN 978-1-4443-1667-4.
{{cite book}}:|edition=has extra text (help);|first=has generic name (help) - ↑ ۷۳٫۰ ۷۳٫۱ ۷۳٫۲ ۷۳٫۳ ۷۳٫۴ Perucca, P (September 2012). "Adverse effects of antiepileptic drugs". Lancet neurology. 11 (9): 792–802. doi:10.1016/S1474-4422(12)70153-9. PMID 22832500.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ ۷۴٫۰ ۷۴٫۱ ۷۴٫۲ Kamyar, M.; Varner, M. (Jun 2013). "Epilepsy in pregnancy". Clin Obstet Gynecol. 56 (2): 330–41. doi:10.1097/GRF.0b013e31828f2436. PMID 23563876.
- ↑ Lawrence S. Neinstein, ed. (2008). Adolescent health care: a practical guide (5th ed. ed.). Philadelphia: Lippincott Williams & Wilkins. p. 335. ISBN 978-0-7817-9256-1.
{{cite book}}:|edition=has extra text (help) - ↑ Duncan, JS (1 April 2006). "Adult epilepsy". Lancet. 367 (9516): 1087–100. doi:10.1016/S0140-6736(06)68477-8. PMID 16581409.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ ۷۷٫۰ ۷۷٫۱ ۷۷٫۲ ۷۷٫۳ ۷۷٫۴ Duncan, JS (April 2007). "Epilepsy surgery". Clinical medicine (London, England). 7 (2): 137–42. PMID 17491501.
- ↑ Birbeck GL, Hays RD, Cui X, Vickrey BG. (2002). "Seizure reduction and quality of life improvements in people with epilepsy". Epilepsia. 43 (5): 535–538. doi:10.1046/j.1528-1157.2002.32201.x. PMID 12027916.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۷۹٫۰ ۷۹٫۱ Bergey, GK (June 2013). "Neurostimulation in the treatment of epilepsy". Experimental neurology. 244: 87–95. doi:10.1016/j.expneurol.2013.04.004. PMID 23583414.
- ↑ ۸۰٫۰ ۸۰٫۱ ۸۰٫۲ Levy, RG (14 March 2012). "Ketogenic diet and other dietary treatments for epilepsy". The Cochrane database of systematic reviews. 3: CD001903. doi:10.1002/14651858.CD001903.pub2. PMID 22419282.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ [editor], Bernard L. Maria (2009). Current management in child neurology (4th ed. ed.). Hamilton, Ont.: BC Decker. p. 180. ISBN 978-1-60795-000-4.
{{cite book}}:|edition=has extra text (help);|last=has generic name (help) - ↑ Arida, RM (March 2009). "Is physical activity beneficial for recovery in temporal lobe epilepsy? Evidences from animal studies". Neuroscience and biobehavioral reviews. 33 (3): 422–31. doi:10.1016/j.neubiorev.2008.11.002. PMID 19059282.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Arida, RM (2008). "Physical activity and epilepsy: proven and predicted benefits". Sports medicine (Auckland, N.Z.). 38 (7): 607–15. PMID 18557661.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Verrotti, A (November 2005). "Human photosensitivity: from pathophysiology to treatment". European journal of neurology: the official journal of the European Federation of Neurological Societies. 12 (11): 828–41. doi:10.1111/j.1468-1331.2005.01085.x. PMID 16241971.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Doherty, MJ (23 January 2007). "Wag the dog: skepticism on seizure alert canines". Neurology. 68 (4): 309. doi:10.1212/01.wnl.0000252369.82956.a3. PMID 17242343.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Tan, G (July 2009). "Meta-analysis of EEG biofeedback in treating epilepsy". Clinical EEG and neuroscience: official journal of the EEG and Clinical Neuroscience Society (ENCS). 40 (3): 173–9. PMID 19715180.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Cheuk, DK (8 October 2008). "Acupuncture for epilepsy". The Cochrane database of systematic reviews (4): CD005062. doi:10.1002/14651858.CD005062.pub3. PMID 18843676.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Ramaratnam, S (16 July 2008). "Psychological treatments for epilepsy". The Cochrane database of systematic reviews (3): CD002029. doi:10.1002/14651858.CD002029.pub3. PMID 18646083.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Ranganathan, LN (18 April 2005). "Vitamins for epilepsy". The Cochrane database of systematic reviews (2): CD004304. doi:10.1002/14651858.CD004304.pub2. PMID 15846704.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Ramaratnam, S (2000). "Yoga for epilepsy". The Cochrane database of systematic reviews (3): CD001524. doi:10.1002/14651858.CD001524. PMID 10908505.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Gloss, D (13 June 2012). "Cannabinoids for epilepsy". The Cochrane database of systematic reviews. 6: CD009270. doi:10.1002/14651858.CD009270.pub2. PMID 22696383.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Brigo, F (13 June 2012). "Melatonin as add-on treatment for epilepsy". The Cochrane database of systematic reviews. 6: CD006967. doi:10.1002/14651858.CD006967.pub2. PMID 22696363.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ ۹۳٫۰ ۹۳٫۱ Kwan, Patrick (2012). Fast facts: epilepsy (5th ed. ed.). Abingdon, Oxford, UK: Health Press. p. 10. ISBN 1-908541-12-1.
{{cite book}}:|edition=has extra text (help) - ↑ ۹۴٫۰ ۹۴٫۱ ۹۴٫۲ Hitiris N, Mohanraj R, Norrie J, Brodie MJ (2007). "Mortality in epilepsy". Epilepsy Behavior. 10 (3): 363–376. doi:10.1016/j.yebeh.2007.01.005. PMID 17337248.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۹۵٫۰ ۹۵٫۱ ۹۵٫۲ Moshé, edited by Simon Shorvon, Emilio Perucca, Jerome Engel Jr. ; foreword by Solomon (2009). The treatment of epilepsy (3rd ed. ed.). Chichester, UK: Wiley-Blackwell. p. 28. ISBN 978-1-4443-1667-4.
{{cite book}}:|edition=has extra text (help);|first=has generic name (help) - ↑ ۹۶٫۰ ۹۶٫۱ Bagary, M (April 2011). "Epilepsy, antiepileptic drugs and suicidality". Current opinion in neurology. 24 (2): 177–82. doi:10.1097/WCO.0b013e328344533e. PMID 21293270.
- ↑ Mula, M (August 2013). "Suicide risk in people with epilepsy taking antiepileptic drugs". Bipolar disorders. 15 (5): 622–7. doi:10.1111/bdi.12091. PMID 23755740.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ ۹۸٫۰ ۹۸٫۱ Ryvlin, P (May 2013). "Prevention of sudden unexpected death in epilepsy: a realistic goal?". Epilepsia. 54 Suppl 2: 23–8. doi:10.1111/epi.12180. PMID 23646967.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Hirtz D, Thurman DJ, Gwinn-Hardy K, Mohamed M, Chaudhuri AR, Zalutsky R (2007-01-30). "How common are the 'common' neurologic disorders?". Neurology. 68 (5): 326–37. doi:10.1212/01.wnl.0000252807.38124.a3. PMID 17261678.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۱۰۰٫۰ ۱۰۰٫۱ Sander JW (2003). "The epidemiology of epilepsy revisited". Current Opinion in Neurology. 16 (2): 165–70. doi:10.1097/00019052-200304000-00008. PMID 12644744.
- ↑ ۱۰۱٫۰ ۱۰۱٫۱ ۱۰۱٫۲ ۱۰۱٫۳ ۱۰۱٫۴ ۱۰۱٫۵ ۱۰۱٫۶ ۱۰۱٫۷ Saraceno, B; Avanzini, G; Lee, P, eds. (2005). Atlas: Epilepsy Care in the World (PDF). World Health Organization. ISBN 92-4-156303-6. Retrieved 20 December 2013.
- ↑ ۱۰۲٫۰ ۱۰۲٫۱ ۱۰۲٫۲ ۱۰۲٫۳ ۱۰۲٫۴ ۱۰۲٫۵ ۱۰۲٫۶ ۱۰۲٫۷ Magiorkinis E, Kalliopi S, Diamantis A (January 2010). "Hallmarks in the history of epilepsy: epilepsy in antiquity". Epilepsy & behavior: E&B. 17 (1): 103–108. doi:10.1016/j.yebeh.2009.10.023. PMID 19963440.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Mervyn J. Eadie; Peter F. Bladin (2001). A Disease Once Sacred: A History of the Medical Understanding of Epilepsy. John Libbey Eurotext. ISBN 978-0-86196-607-3.
- ↑ "Epilepsy: An historical overview". World Health Organization. Feb 2001. Retrieved 27 December 2013.
- ↑ Jilek-Aall, L (1999). "Morbus sacer in Africa: some religious aspects of epilepsy in traditional cultures". Epilepsia. 40 (3): 382–6. doi:10.1111/j.1528-1157.1999.tb00723.x. PMID 10080524.
- ↑ Illes, Judika (2011-10-11). Encyclopedia of Mystics, Saints & Sages. HarperCollins. p. 1238. ISBN 978-0-06-209854-2. Retrieved 26 February 2013.
Saint Valentine is invoked for healing as well as love. He protects against fainting and is requested to heal epilepsy and other seizure disorders. In northern Italy, epilepsy was once traditionally known as Saint Valentine's Malady.
- ↑ E. Martin Caravati (2004). Medical toxicology (3. ed. ed.). Philadelphia [u.a.]: Lippincott Williams & Wilkins. p. 789. ISBN 978-0-7817-2845-4.
{{cite book}}:|edition=has extra text (help) - ↑ ۱۰۸٫۰ ۱۰۸٫۱ de Boer, HM (Dec 2010). "Epilepsy stigma: moving from a global problem to global solutions". Seizure: the journal of the British Epilepsy Association. 19 (10): 630–6. doi:10.1016/j.seizure.2010.10.017. PMID 21075013.
- ↑ Martindale, JL (February 2011). "Emergency department seizure epidemiology". Emergency medicine clinics of North America. 29 (1): 15–27. doi:10.1016/j.emc.2010.08.002. PMID 21109099.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ ۱۱۰٫۰ ۱۱۰٫۱ ۱۱۰٫۲ ۱۱۰٫۳ Jerome Engel, Jr. , Timothy A. Pedley, ed. (2008). Epilepsy: a comprehensive textbook (2nd ed. ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 2279. ISBN 978-0-7817-5777-5.
{{cite book}}:|edition=has extra text (help)نگهداری یادکرد:نامهای متعدد:فهرست ویراستاران (link) - ↑ Bor, Robert (2012). Aviation Mental Health: Psychological Implications for Air Transportation. Ashgate Publishing. p. 148. ISBN 978-1-4094-8491-2.
- ↑ ۱۱۲٫۰ ۱۱۲٫۱ "Seizure Disorders". Transport Canada. Government of Canada. Retrieved 29 December 2013.
- ↑ Wilner, Andrew N. (2008). Epilepsy 199 answers: a doctor responds to his patients' questions (3rd ed. ed.). New York: Demos Health. p. 52. ISBN 978-1-934559-96-3.
{{cite book}}:|edition=has extra text (help) - ↑ "Guide for Aviation Medical Examiners". Federal Aviation Administration. Retrieved 29 December 2013.
- ↑ ۱۱۵٫۰ ۱۱۵٫۱ "National PPL (NPPL) Medical Requirements". Civil Aviation Authority. Retrieved 29 December 2013.
- ↑ Drivers Medical Group (2013). "For Medical Practitioners: At a glance Guide to the current Medical Standards of Fitness to Drive" (PDF). p. 8. Retrieved 29 December 2013.
- ↑ شیوع صرع در ایران بیشتر از استاندارد جهانی
- ↑ ۸۴۰ هزار مبتلا به صرع در ایران/۵۰ میلیون تومان هزینه تشخیص ودرمان
- ↑ صرع در ایران سه برابر اروپا است . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
- ↑ Canada. Parliament. Senate (2010). Debates of the Senate: Official Report (Hansard). , Issues 1-23. Queen's Printer. p. 165.
- ↑ ۱۲۱٫۰ ۱۲۱٫۱ Carney, PR.; Myers, S.; Geyer, JD. (Dec 2011). "Seizure prediction: methods". Epilepsy Behav. 22 Suppl 1: S94-101. doi:10.1016/j.yebeh.2011.09.001. PMID 22078526.
- ↑ Jerome Engel, ed. (2008). Epilepsy: a comprehensive textbook (2nd ed. ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 426. ISBN 978-0-7817-5777-5.
{{cite book}}:|edition=has extra text (help) - ↑ Walker, MC.; Schorge, S.; Kullmann, DM.; Wykes, RC.; Heeroma, JH.; Mantoan, L. (Sep 2013). "Gene therapy in status epilepticus". Epilepsia. 54 Suppl 6: 43–5. doi:10.1111/epi.12275. PMID 24001071.
- ↑ Walker, L (27 June 2013). "Immunomodulatory interventions for focal epilepsy syndromes". The Cochrane database of systematic reviews. 6: CD009945. doi:10.1002/14651858.CD009945.pub2. PMID 23803963.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Quigg, M (Jan 2012). "Radiosurgery for epilepsy: clinical experience and potential antiepileptic mechanisms". Epilepsia. 53 (1): 7–15. doi:10.1111/j.1528-1167.2011.03339.x. PMID 22191545.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Thomas, WB (January 2010). "Idiopathic epilepsy in dogs and cats". Veterinary Clinics of North America, Small Animal Practice. 40 (1): 161–79. doi:10.1016/j.cvsm.2009.09.004. PMID 19942062.
- ↑ Thomas, WB (2010 Jan). "Idiopathic epilepsy in dogs and cats". The Veterinary clinics of North America. Small animal practice. 40 (1): 161–79. doi:10.1016/j.cvsm.2009.09.004. PMID 19942062.
{{cite journal}}: Check date values in:|date=(help) - ↑ van der Ree, M (2012). "A review on epilepsy in the horse and the potential of Ambulatory EEG as a diagnostic tool". The Veterinary quarterly. 32 (3–4): 159–67. doi:10.1080/01652176.2012.744496. PMID 23163553.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)
منابع[ویرایش]
- National Institute for Health and Clinical Excellence (January 2012). The Epilepsies: The diagnosis and management of the epilepsies in adults and children in primary and secondary care (PDF). National Clinical Guideline Centre.
- World health organization, Department of mental health and substance abuse, Programme for neurological diseases and neuroscience ; Global campaign against epilepsy ; International league against epilepsy (2005). Atlas, epilepsy care in the world, 2005 (pdf). Geneva: Programme for Neurological Diseases and Neuroscience, Department of Mental Health and Substance Abuse, World Health Organization. ISBN 92-4-156303-6.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link)
پیوند به بیرون[ویرایش]
| در ویکیانبار پروندههایی دربارهٔ صرع موجود است. |
