پنیسیلین
 ساختار عمومی پنیسیلینها که در آن R یک گروه جانبی است. | |
| دادههای بالینی | |
|---|---|
| AHFS/Drugs.com | Micromedex Detailed Consumer Information |
| روش مصرف دارو | تزریق وریدی، تزریق ماهیچهای، خوراکی |
| وضعیت قانونی | |
| وضعیت قانونی |
|
| دادههای فارماکوکینتیک | |
| متابولیسم | liver |
| نیمهعمر حذف | between 0.5 and 56 hours |
| دفع | Kidneys |
| شناسهها | |
| کماسپایدر |
|
| دادههای فیزیکی و شیمیایی | |
| فرمول شیمیایی | C9H11N2O4S |
| جرم مولی | ۲۴۳٫۲۶ g·mol−1 |
پنیسیلین (به انگلیسی: Penicillin) که با نام (pen و PCN) نیز شناخته میشوند، دستهای از آنتیبیوتیکها شامل پنیسیلین جی (به صورت تزریق وریدی)، پنیسیلین وی (به صورت خوراکی)، پروکائین بنزیلپنیسیلین و بنزاتین بنزیلپنیسیلین (به صورت تزریق ماهیچهای) است. پنیسیلینها از نخستین داروهای ساخته شده جهت درمان بیماریهای ناشی از باکتریهای بیماریزا بودند که همچنان به صورت گسترده کاربرد دارد. پنیسیلینها نخستین بار در سال ۱۹۲۸ توسط دانشمند اسکاتلندی الکساندر فلمینگ کشف شدند و با تلاش دانشمندان دیگری چون هوارد والتر فلوری و ارنست بوریس چاین در سال ۱۹۴۲ به صورت انبوه به بازار عرضه شد.
ویژگی مشترک همه پنیسیلینها وجود حلقه بتا-لاکتام در ساختار آن است که به آنتیبیوتیکهای بتا-لاکتام مشهور هستند.
حدود ۱۰٪ از مصرفکنندگان پنیسیلین به آن حساسیت نشان میدهند، به همین دلیل بررسی بیماران پیش از مصرف برای شناسایی حساسیت ضروری است.
موارد مصرف[ویرایش]

فلمینگ کاشف پنیسیلین بود. او در سال ۱۹۴۵ میلادی، موفق به دریافت جایزه نوبل فیزیولوژی و پزشکی شد.
پنیسیلینها گروهی از داروهای آنتیبیوتیک هستند که در برابر ارگانیسمهای آسیبپذیر بهویژه باکتریهای گرم مثبت به کار میروند. پنیسیلینها نخستین گروه از دسته آنتیبیوتیکهای بتالاکتام هستند.
مکانیزم اثر[ویرایش]
عملکرد بتالاکتامها بهطور خلاصه به این صورت است:
- اتصال به پروتئینهایی در دیواره سلولی باکتری به نام پروتئین متصل شونده به پنیسیلین (PBP).
- باعث مهار ترانس پپتیدازها میشوند در نتیجه ترانسپپتیداسیون که به معنی ایجاد اتصال متقاطع در ساخت پپتیدو گلیکانهای دیواره سلولی باکتری است مختل میشود.
- در نهایت آنزیمهای اتولیتیک که هیدرولازهای مورین نام دارند، (مورین مترداف پپتیدو گلیکان میباشد) و در باکتریهایی که در معرض پنی سیلین قرار گرفتهاند فعّال شده و موجب تخریب پپتیدو گلیکان میشوند.
نتیجه این فرایند تخریب دیواره باکتری و از بین رفتن سلول باکتری است.
مقاومت به پنیسیلین[ویرایش]
- بتالاکتاماز: بعضی از باکتریها توانایی تولید این آنزیم را، که باعث تخریب حلقه بتالاکتام میشود، دارند یا به دست آوردهاند. شامل گونههای استافیلوکوکوس اورئوس، نایسریا گونورهآ، هموفیلوسها و کولیفرمها
- فقدان پروتئین متصل شونده به پنیسیلین یا نفوذناپذیری دیوارهٔ سلولی، که در انواع مقاوم استرپتوکوک پنومونیه، استافهای مقاوم به متیسیلین و انتروکوک دیده میشود.
- نقص در عملکرد آنزیمهای اتولیتیک که عامل مقاومت در گونههایی از استافیلوکوک و استرپتوکوک گروه B است.
انواع پنیسیلین G[ویرایش]
فرم اصلی و اولیه پنیسیلین، بنزیل پنیسیلین (پنیسیلین G) است که شامل هستهٔ ۶- آمینو پنی سیلانیک اسید که در تمام پنی سیلینها مشترک است به اضافهٔ یک زنجیرهٔ فرعی بنزیل.
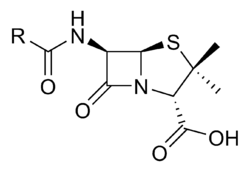
- پنیسیلین G محلول در آب که به سرعت متابولیزه میشود.
- پنیسیلین G پروکائین که در آن پنی سیلین G به پروکائین متّصل شدهاست. این شکل دارو آهستهتر متابولیزه شده، هنگامی که به صورت داخل عضلانی تزریق میشود، درد کمتری ایجاد میکند زیرا پروکائین به صورت یک عامل بیحسکننده عمل میکند. در غلظتهای ۸۰۰۰۰۰ واحدی و ۴۰۰۰۰۰ واحدی با فاصله تزریق ۲۴ ساعتی معروف هستند. برای درمان عفونتهای شدید به مدت ۱۰–۵ روز به فاصله ۲۴ ساعت تزریق عضلانی میشوند.
- پنیسیلین G بنزاتین که در آن پنیسیلین G به بنزاتین متّصل شدهاست. این شکل دارو بسیار آهسته متابولیزه میشود و غالباً به عنوان یک فراوردهٔ ذخیرهای شناخته میشود (به عنوان نمونه آمپول ۱۲۰۰۰۰۰). اثر پنی سیلین بنزاتین به آرامی (۲۴ ساعت) شروع شده و به مدت طولانی تری (۴–۳ هفته) میماند. این نوع پنیسیلینها بعد از تزریق عمیق عضلانی با مقدار آب مقطری که کارخانه سازنده توصیه میکند به شکل یک توده چسبنده داخل عضله میماند و به آرامی از کنارهها توسط مایعات بین بافتی تجزیه شده و پنیسیلین G را وارد جریان خون میکند. این نوع پنی سیلین باید با فاصله ماهیانه تزریق شود. مورد مصرف اصلی آن در گلو درد استرپتوکوکی یا همان آنژین چرکی گلو میباشد.
- پنی سیلین ۶:۳:۳ که به پنی سیلین آهسته رهش معروف است و از ۶۰۰۰۰۰ واحد پنیسیلین G بنزاتین + ۳۰۰۰۰۰ واحد پنیسیلین G پروکائین + ۳۰۰۰۰۰ واحد پنیسیلین G تشکیل شدهاست. بعد از تزریق عضلانی ابتدا پنی سیلین G فوراً جذب و وارد جریان خون میشود (که حدود ۴ ساعت دوام دارد) سپس پنیسیلین G پروکائین نسبتاً سریع جذب میشود که حدود ۲۴ ساعت دوام دارد بالاخره پنی سیلین G بنزاتین به آرامی و در مدت ۳–۴ هفته وارد خون شده و میزان پنیسیلین G را در آن مدت در جریان خون در حد درمانی نگه میدارد. در عفونتهای شدید و حاد یک ویال تزریق عضلانی میشود و در عفونتهای مزمن دارای عواقب هر ۴–۵ روز یک ویال از راه عضلانی تزریق میشود.
طیف اثر و کاربردهای بالینی[ویرایش]
طیف اثر پنیسیلین محدود بوده و هنوز در کاربرد بالین به کار میرود. شامل عفونتهای ایجاد شده توسط:
- استرپتوکوک، شامل پنوموککهای حساس (۳۰–۳۵٪)
- مننگوکوک
- باسیلهای گرم مثبت حساس (کلوستریدیا، اکتینومایسس)
- اسپیروکت شامل عامل ایجاد سیفلیس
- انواع استافیلوککی که بتالاکتاماز تولید نمیکنند.
- بیهوازیها به جز انواع تولیدکننده بتالاکتاماز همچون باکترویید فراژیلیس
توسعهٔ پنیسیلین[ویرایش]
طیف اثر محدود پنیسیلین و همچنین عدم جذب خوراکی آن منجر به تغییراتی در ساختار شیمیایی پنیسیلین گردید و داروهای مؤثرتر دیگری تولید شدند.
تأثیر پنی سیلینها در برابر باسیلهای گرم منفی را میتوان با یک رشته دگرگونیهای شیمیایی در زنجیره پهلویی پنیسیلینها افزایش داد. آمینوپنیسیلینها شامل آمپیسیلین و آموکسیسیلین در برابر باسیلهای گرم منفی فعال هستند که پنیسیلینها در برابر آنها غیرفعال بودهاند. با این حال داروهای مزبور در برابر برخی ارگانیسمها به خصوص سودوموناس آئروژینوزا و کلبسیلا پنومونیه مؤثر نیستند.
یکی از مشکلات مهم در مصرف پنیسیلین، آبکافت شدن آن توسط اسید معدهاست که با تغییر زنجیره پهلویی برطرف میشود. محلی که اسید معده مانع آبکافت دارو میشود در پیوند آمیدی میان زنجیره پهلویی و هسته پنی سیلانیک اسید میباشد. اصلاح جزئی در این محل در زنجیره پهلویی، همانند افزودن اکسیژن که به سنتز پنیسیلین V میانجامد، یا افزودن گروه آمین (که به سنتز آمپی سیلین میانجامد) از آبکافت دارو جلوگیری کرده و به این صورت بیمار میتواند دارو را به صورت خوراکی مصرف کند.
در برابر عملکرد بتالاکتاماز باکتریها تغییرات دیگری به وجود آمد، دست یابی آنزیم به حلقهٔ بتا لاکتام را میتوان با اصلاح زنجیرهٔ پهلویی سد نمود. این عمل با افزودن حلقههای بزرگ آروماتیک صورت میگیرد. این حلقهها در بر گیرندهٔ گروههای اتیل و متیل فراوان مانند متیسیلین، اکساسیلین، نفی سیلین و دیگر نمونههای مشابه هستند. مهار کنندههایی مانند اسید کلاوونیک و سولباکتام، دفاعی دیگر در برابر بتالاکتامازها هستند. این مواد آنالوگهای ساختمانی پنی سیلین بوده که فعالیت ضد میکروبی کمی دارند ولی با قدرت بسیار به بتالاکتامازها اتصال یافته و مانع محافظت از پنیسیلین میشوند. ترکیباتی همانند آموکسی سیلین - اسید کلاوولانیک (کوآموکسیکلاو) از این خاصیت بهره گرفتهاند.
عوارض دارو[ویرایش]
عموماً گفته میشود که پنیسیلینها در سطحی که اثر بالینیشان نمایان میشود سمی نیستند. مشکل اصلی این ترکیبات افزایش حساسیتی (Hypersensivity) است که تقریباً در ۱ تا ۱۰ درصد بیماران روی میدهد. واکنشهای افزایش حساسیت دربرگیرندهٔ شوک آنافیلاکسی، بثورات پوستی، کمخونی همولیتیک، نفریت و تب دارویی است. آنافیلاکسی جدیترین عارضهٔ دارو است که در ۰٫۵ درصد بیماران روی میدهد. مرگ بر اثر آنافیلاکسی در ۰٫۰۰۲ درصد بیماران (یک در پنجاه هزار) به چشم میخورد. در هر صورت عمل تست دارو برای کسانی که نخستین بار پنیسیلین مصرف میکنند الزامی است.
تست پنیسیلین[ویرایش]
برای جلوگیری و اجتناب از بروز واکنش آنافیلاکسی هنگام تزریق پنیسیلین، که میتواند کشنده باشد، توصیه شدهاست که عدم حساسیت سریع بیمار به دارو تست شود. این تست با چکاندن یک قطره از محلول پنیسیلین در درون چشم انجام میشود. در این تست در صورت حساسیت بیمار به پنیسیلین علایم قرمزی و سوزش چشم پدیدار خواهد شد. روشی دیگر برای انجام تست حساسیت، تزریق زیرجلدی یک قطره پنیسیلین به بیمار است. اگر بعد از پانزده دقیقه احساس خارش یا کبودی در محل تزریق مشاهده نشد، بیمار حساسیت ندارد.
موارد تست[ویرایش]
تست برای بیمارانی که سن زیر ۱۲ سال دارند به دلیل احتمال کم ایجاد حساسیت قبلی انجام نمیشود. همچنین برای بیمارانی که در کمتر از یک سال گذشته سابقهٔ تزریق داشتهاند نیز الزامی برای انجام تست وجود ندارد.
جستارهای وابسته[ویرایش]
منابع[ویرایش]
- ↑ Walling, Anne D. (September 15, 2006). "Tips from Other Journals – Antibiotic Use During Pregnancy and Lactation". American Family Physician. Retrieved September 25, 2015.
- مروری بر استفاده عفونی انسانی (مقاله علمی تأیید شده در WHO توسط دکتر عادل بهنام پور فرودین ۱۳۹۹)
- مرور فارماکولوژی کاتزونگ و ترور ۲۰۰۸.
- لوینسون، وارون. ترجمه مالک نژاد، پرویز. «خلاصه و آزمونهای میکروبشناسی پزشکی». ویرایش نهم
- Jawetz`s Medical Microbiology
- Encyclopedia of Microbiology and Immunology
- Microbilogy for health sciences
- Current medical diagnosis and treatmenr ۲۰۰۴
پیوند به بیرون[ویرایش]
- دانشنامه رشد بایگانیشده در ۲۰۱۱-۱۰-۰۱ توسط Wayback Machine
- ساختمان پنی سیلین
| در ویکیانبار پروندههایی دربارهٔ پنیسیلین موجود است. |
