واژن: تفاوت میان نسخهها
←تامین خون و اعصاب: فیکس منابع تکراری |
|||
| خط ۷۰: | خط ۷۰: | ||
تحت تأثیر استروژن مادر، واژن نوزاد دو تا چهار هفته پس از تولد با بافت پوششی سنگفرشی واژنی (یا غشای مخاطی) ضخیم پوشیده میشود. از آن زمان تا دوران [[بلوغ (انسان)|بلوغ]]، پوشش سلولی نازک با تنها چند لایه از سلولهای مکعبی بدون گلیکوژن باقی میماند.<ref name="Robboy3"/><ref name="G and H3">{{cite book|vauthors=Hall J|title=Guyton and Hall textbook of medical physiology|date=2011|publisher=Saunders/Elsevier|location=Philadelphia|isbn=978-1-4160-4574-8|page=993|edition=12th}}</ref> پوشش سلولی نیز دارای رگههای کمی است و قبل از بلوغ قرمز رنگ است.<ref name="Dalton4"/> هنگامی که بلوغ شروع میشود، غشای مخاطی ضخیم میشود و دوباره تحت تأثیر افزایش سطح استروژن دختر، به پوشش سلولی لایهای با سلولهای حاوی گلیکوژن تبدیل میشود.<ref name="Robboy3"/> در نهایت، پوشش سلولی از [[یائسگی]] به بعد نازک میشود و در نهایت به دلیل کمبود استروژن، گلیکوژن ندارد.<ref name="Gad2">{{cite book|vauthors=Gad SC|title=Pharmaceutical Manufacturing Handbook: Production and Processes|publisher=[[John Wiley & Sons]]|isbn=978-0-470-25980-1|page=817|year=2008|url=https://books.google.com/books?id=4c0Hp3AOi8UC&pg=PA817|access-date=October 27, 2015|archive-date=May 6, 2016|archive-url=https://web.archive.org/web/20160506171159/https://books.google.com/books?id=4c0Hp3AOi8UC&pg=PA817|url-status=live}}</ref><ref name="Beckmann3"/><ref name="Dutta3"/> |
تحت تأثیر استروژن مادر، واژن نوزاد دو تا چهار هفته پس از تولد با بافت پوششی سنگفرشی واژنی (یا غشای مخاطی) ضخیم پوشیده میشود. از آن زمان تا دوران [[بلوغ (انسان)|بلوغ]]، پوشش سلولی نازک با تنها چند لایه از سلولهای مکعبی بدون گلیکوژن باقی میماند.<ref name="Robboy3"/><ref name="G and H3">{{cite book|vauthors=Hall J|title=Guyton and Hall textbook of medical physiology|date=2011|publisher=Saunders/Elsevier|location=Philadelphia|isbn=978-1-4160-4574-8|page=993|edition=12th}}</ref> پوشش سلولی نیز دارای رگههای کمی است و قبل از بلوغ قرمز رنگ است.<ref name="Dalton4"/> هنگامی که بلوغ شروع میشود، غشای مخاطی ضخیم میشود و دوباره تحت تأثیر افزایش سطح استروژن دختر، به پوشش سلولی لایهای با سلولهای حاوی گلیکوژن تبدیل میشود.<ref name="Robboy3"/> در نهایت، پوشش سلولی از [[یائسگی]] به بعد نازک میشود و در نهایت به دلیل کمبود استروژن، گلیکوژن ندارد.<ref name="Gad2">{{cite book|vauthors=Gad SC|title=Pharmaceutical Manufacturing Handbook: Production and Processes|publisher=[[John Wiley & Sons]]|isbn=978-0-470-25980-1|page=817|year=2008|url=https://books.google.com/books?id=4c0Hp3AOi8UC&pg=PA817|access-date=October 27, 2015|archive-date=May 6, 2016|archive-url=https://web.archive.org/web/20160506171159/https://books.google.com/books?id=4c0Hp3AOi8UC&pg=PA817|url-status=live}}</ref><ref name="Beckmann3"/><ref name="Dutta3"/> |
||
سلولهای سنگفرشی مسطح در برابر سایش و عفونت مقاوم تر هستند.<ref name="G and H3"/> نفوذپذیری لایهٔ سطحی امکان پاسخ مؤثر [[دستگاه ایمنی|سیستم ایمنی]] را فراهم میکند زیرا [[پادتن|آنتیبادیها]] و سایر اجزای ایمنی به راحتی میتوانند به سطح برسند.<ref name="Anderson">{{Cite journal|vauthors=Anderson DJ, Marathe J, Pudney J|date=June 2014|title=The Structure of the Human Vaginal Stratum Corneum and its Role in Immune Defense|journal=American Journal of Reproductive Immunology|language=en|volume=71|issue=6|pages=618–623|doi=10.1111/aji.12230|issn=1600-0897|pmc=4024347|pmid=24661416}}</ref> لایهٔ سطحی واژن از بافت مشابه پوست متفاوت است. لایهٔ بیرونی پوست ([[اپیدرم]]) به دلیل حاوی سطوح بالای چربی، مقاومت نسبی در برابر آب دارد. این امکان را فراهم میکند که آب و مواد حل شونده در آب از طریق بافت عبور کنند.<ref name="Anderson"/> کراتینه شدن زمانی اتفاق میافتد که لایهٔ سطحی در معرض اتمسفر خشک خارجی قرار میگیرد.<ref name="Dutta3"/> در شرایط غیرطبیعی، مانند [[افتادگی |
سلولهای سنگفرشی مسطح در برابر سایش و عفونت مقاوم تر هستند.<ref name="G and H3"/> نفوذپذیری لایهٔ سطحی امکان پاسخ مؤثر [[دستگاه ایمنی|سیستم ایمنی]] را فراهم میکند زیرا [[پادتن|آنتیبادیها]] و سایر اجزای ایمنی به راحتی میتوانند به سطح برسند.<ref name="Anderson">{{Cite journal|vauthors=Anderson DJ, Marathe J, Pudney J|date=June 2014|title=The Structure of the Human Vaginal Stratum Corneum and its Role in Immune Defense|journal=American Journal of Reproductive Immunology|language=en|volume=71|issue=6|pages=618–623|doi=10.1111/aji.12230|issn=1600-0897|pmc=4024347|pmid=24661416}}</ref> لایهٔ سطحی واژن از بافت مشابه پوست متفاوت است. لایهٔ بیرونی پوست ([[اپیدرم]]) به دلیل حاوی سطوح بالای چربی، مقاومت نسبی در برابر آب دارد. این امکان را فراهم میکند که آب و مواد حل شونده در آب از طریق بافت عبور کنند.<ref name="Anderson"/> کراتینه شدن زمانی اتفاق میافتد که لایهٔ سطحی در معرض اتمسفر خشک خارجی قرار میگیرد.<ref name="Dutta3"/> در شرایط غیرطبیعی، مانند [[افتادگی واژن]]، غشای مخاطی ممکن است در معرض هوا قرار گیرد، خشک و کراتینه شود.<ref name="Dutta23">{{cite book|vauthors=Dutta DC|title=DC Dutta's Textbook of Gynecology|year=2014|publisher=JP Medical Ltd|isbn=978-93-5152-068-9|page=206|url=https://books.google.com/books?id=40yVAwAAQBAJ&pg=PA206|access-date=October 27, 2015|archive-date=May 6, 2016|archive-url=https://web.archive.org/web/20160506172128/https://books.google.com/books?id=40yVAwAAQBAJ&pg=PA206|url-status=live}}</ref> |
||
== تامین خون و اعصاب == |
== تامین خون و اعصاب == |
||
خون عمدتاً از طریق [[سرخرگ واژینال]] به واژن می رسد که از شاخه ای از [[سرخرگ تهیگاهی درونی]] یا [[سرخرگ زهدانی]] بیرون میآید.<ref name="Snell">{{Cite book}}</ref> <ref name="Zimmern">{{Cite book}}</ref> شریانهای واژنی [[بازپیوندی]] (به هم پیوسته اند) به همراه شاخه گردنی شریان رحمی در سمت واژن به هم پیوند میخورند؛ این باعث تشکیل [[شاخههای واژینال سرخرگ زهدانی]]<ref name="Zimmern" /> میشود که در خط میانی جلویی و پشتی واژن قرار دارد. <ref name="GRAYS2008">{{Cite book}}</ref> سایر شریانهایی که به واژن تامین خون میکنند شامل [[شریان رکتوم میانی]] و [[سرخرگ شرمگاهی درونی]] هستند،<ref name="Dutta">{{Cite book}}</ref> که هر دوی آنها شاخههایی از شریان سیاهرگ داخلی هستند.<ref name="GRAYS2008" /> سه گروه عروق لنفاوی همراه با این شریانها همراهی میکنند؛ گروه بالایی همراه با شاخههای واژنی شریان رحمی، گروه میانی همراه با شریانهای واژنی و گروه پایینی که لنف را از منطقه خارج از غشا زنی به گرههای لنفاوی درون شکمی میبرند.<ref name="GRAYS2008" /> <ref>{{Cite book}}</ref> نود و پنج درصد کانالهای لنفاوی واژن در ۳ میلیمتری سطح واژن قرار دارند. <ref name="Sabater">{{Cite journal|vauthors=Sabater S, Andres I, Lopez-Honrubia V, Berenguer R, Sevillano M, Jimenez-Jimenez E, Rovirosa A, Arenas M|date=August 9, 2017|title=Vaginal cuff brachytherapy in endometrial cancer – a technically easy treatment?|journal=Cancer Management and Research|volume=9|pages=351–362|doi=10.2147/CMAR.S119125|issn=1179-1322|pmc=5557121|pmid=28848362|doi-access=free}}</ref> |
|||
دو رگ اصلی خون را از واژن تخلیه می کنند، یکی در سمت چپ و دیگری در سمت راست. اینها یک شبکه از رگهای کوچکتر، [[شبکه وریدی واژن|شبکه وریدی واژن را]] در کناره های واژن تشکیل می دهند که با شبکه های وریدی مشابه [[شبکه وریدی رحم|رحم]] ، [[شبکه سیاهرگی مثانه|مثانه]] و [[شبکه وریدی رکتوم|رکتوم]] متصل می شوند. اینها در نهایت به [[سیاهرگ تهیگاهی درونی]] تخلیه می شوند. <ref name="GRAYS20083">{{Cite book}}</ref> |
|||
تامین عصب واژن بالایی از ناحیه [[دستگاه عصبی سمپاتیک|سمپاتیک]] و [[دستگاه عصبی پاراسمپاتیک|پاراسمپاتیک]] [[شبکه هیپوگاستریک تحتانی|شبکه لگنی]] تامین می شود. واژن پایینی از [[عصب زهاری]] تامین می شود. <ref name="Dutta2">{{Cite book}}</ref> <ref name="GRAYS20084">{{Cite book}}</ref> |
|||
== فعالیت جنسی == |
== فعالیت جنسی == |
||
نسخهٔ ۵ سپتامبر ۲۰۲۳، ساعت ۰۱:۵۷
| مهبل | |
|---|---|
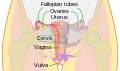
 اندامهای دستگاه تولید مثل زنانه. مهبل در وسط دیده میشود. | |
 | |
| جزئیات | |
| ساخته از | urogenital sinus and paramesonephric ducts |
| سرخرگها | superior part to uterine artery, middle and inferior parts to vaginal artery |
| سیاهرگها | uterovaginal venous plexus, vaginal vein |
| عصبدهی | Sympathetic: lumbar splanchnic plexus Parasympathetic: pelvic splanchnic plexus |
| لنف | upper part to internal iliac lymph nodes, lower part to superficial inguinal lymph nodes |
| شناسهها | |
| لاتین | "sheath" or "scabbard" |
| MeSH | D014621 |
| TA98 | A09.1.04.001 |
| TA2 | 3523 |
| FMA | 19949 |
واژَن (به فرانسوی: vagin),[۱] (جمع: vaginas یا vaginae)[۲] کُس ،مَهبَل، زِهراه،[۳] زهدانراه[۳] یا نیامه، در پستانداران، بخش انعطافپذیر و عضلانی مجرای دستگاه تناسلی زنانه است که مدخلی به بخش بیرونی دستگاه تناسلی (فَرْج یا وولوا یا کُس) دارد. واژن در انسان، از دهلیز تا دهانه رحم گسترش مییابد. دهانه بیرونی واژن معمولاً تا حدی توسط یک لایه نازک از غشای مخاطی به نام پرده بکارت پوشیده شدهاست. در انتهای عمیق، دهانه رحم (گردن رحم) به داخل واژن برآمده میشود. واژن امکان آمیزش جنسی و زایمان را فراهم میکند. همچنین جریان قاعدگی را که در انسان و پستانداران نزدیک به آنها به عنوان بخشی از چرخه قاعدگی رخ میدهد، هدایت میکند.
اگرچه تحقیقات دربارهٔ واژن به خصوص برای حیوانات مختلف کمتر است، اما موقعیت، ساختار و اندازه آن بین گونهها متفاوت است. معمولاً در پستانداران ماده، دو دهانه خارجی در فرج وجود دارد؛ اینها دهانه مجرای ادرار برای دستگاه ادراری و دهانه واژن برای دستگاه تناسلی هستند. این با پستانداران نر متفاوت است، که معمولاً یک مجرای ادراری برای دفع ادرار و تولید مثل دارند.
دهانه واژن بسیار بزرگتر از منفذ مجاور (ادراری) است و هر دو توسط لبه (فرج) در انسانها محافظت میشوند. در دوزیستان، پرندگان، خزندگان و تکسوراخسانان، پارگینها تنها یک دهانه بیرونی برای مجرای گوارشی، ادراری و تناسلی است.
برای تسهیل نفوذ نرمتر به واژن در هنگام رابطه جنسی یا سایر فعالیتهای جنسی، رطوبت واژن در هنگام برانگیختگی جنسی در انسانِ ماده و سایر پستانداران ماده افزایش مییابد. این افزایش رطوبت باعث روانکاری و خیس شدن واژن میشود که اصطکاک را کاهش میدهد. بافت دیوارههای واژن در هنگام رابطه جنسی برای آلت تناسلی مرد اصطکاک ایجاد میکند و آن را به سمت انزال تحریک کرده و امکان لقاح را فراهم میکند. علاوه بر لذت و ارتباط، رفتار جنسی زنان با دیگران (که میتواند شامل فعالیت جنسی دگرجنسگرایی یا همجنسگرایی زنانه باشد) میتواند منجر به بیماریهای آمیزشی (STIs) شود، که خطر آنها با رعایت روشهای رابطه جنسی امن کاهش مییابد. سایر مسائل بهداشتی نیز ممکن است بر روی واژن انسان تأثیر بگذارد.
واژن و لبهای بیرونی آن (فرج) در طول تاریخ واکنشهای شدیدی را در جوامع برانگیخته است، از جمله نگرشها و زبان منفی، تابوهای فرهنگی و استفاده از آنها به عنوان نمادهایی برای تمایلات جنسی زنانه، معنویت یا تجدید حیات.
در زبان عامیانه، کلمه واژن اغلب برای اشاره به لبهای بیرونی واژن یا بهطور کلی به دستگاه تناسلی زنان استفاده میشود. با این حال، بر اساس تعریفهای واژهنامهای و آناتومیکی، واژن به صورت انحصاری به ساختار داخلی خاص اشاره دارد و درک این تمایز میتواند دانش دربارهٔ دستگاه تناسلی زنان را بهبود بخشد و در ارتباطات مراقبتهای بهداشتی کمک کند.
ریشهشناسی و تعریف
واژهٔ واژن از لاتین بهمعنی «غلاف» یا «نیام شمشیر» (Scabbard) است.[۲] از واژن همچنین میتوان بهعنوان «کانال زایمان» در زمینهٔ بارداری و زایمان یاد کرد.[۴][۵] واژه واژن گرچه در فرهنگ واژگان و تعاریف آناتومیکی آن تعریف میشود، منحصراً به ساختار درونی خاص اشاره دارد، اما به طور عامیانه برای اشاره به کُس یا هم واژن استفاده میشود.[۶][۷]
استفاده از واژهٔ واژن بهمعنای «کٌس» میتواند سردرگمی پزشکی یا قانونی ایجاد کند. بهعنوان مثال، تفسیر شخص از مکان آن ممکن است با تفسیر دیگری از مکان مطابقت نداشته باشد.[۸][۹] از نظر پزشکی، واژن کانال بین پردهٔ بکارت و دهانهٔ رحم است، درحالیکه از نظر قانونی، کٌس (بین لبها) شروع میشود.[۸] ممکن است استفاده نادرست از واژهٔ واژن به دلیل عدم توجه کافی به آناتومی اندام تناسلی زنان مانند تحقیقاتی که دربارهٔ اعضای تناسلی مردانه صورت گرفتهاست، باشد و این امر به عدم وجود واژگان صحیح برای دستگاهِ تناسلیِ خارجیِ زنان در میان عموم مردم و متخصصان بهداشت کمک کردهاست. به همین دلیل درک بهتر دستگاه تناسلی زنان میتواند به مقابله با آسیبهای جنسی و روانی در رابطه با رشد و نمو زنان کمک کند، محققان اصطلاح صحیح کٌس (vulva) را تأیید میکنند.[۹][۱۰][۱۱]
ساختار

تشریح خام
واژن انسان یک کانال کشسان و عضلانی است که از فرج تا دهانه رحم امتداد دارد.[۱۲][۱۳] دهانه واژن در مثلث ادراری تناسلی قرار دارد. مثلث ادراری تناسلی مثلث جلویی میاندوراه است و همچنین از دهانه مجرای ادرار و قسمتهای مرتبط با دستگاه تناسلی خارجی تشکیل شدهاست.[۱۴] کانال واژن به سمت بالا و عقب، بین مجرای ادرار در جلو و راست روده در عقب حرکت میکند. در نزدیکی واژن فوقانی، دهانه رحم در سطح جلویی خود با زاویه تقریباً ۹۰ درجه به داخل واژن بیرون زدهاست.[۱۵] منافذ واژن و مجرای ادرار توسط لبها محافظت میشوند.[۱۶]
وقتی واژن از نظر جنسی برانگیخته نمیشود، یک لولهٔ جمع شدهاست که دیوارههای جلویی و عقبی آن در کنار هم قرار گرفتهاند. دیوارهای جانبی، به ویژه ناحیه میانی آنها، نسبتاً سفتتر هستند. به همین دلیل، واژن جمع شده دارای بخش عرضی H شکل است.[۱۳][۱۷] در پشت، واژن فوقانی توسط کیسه رکتوم رحمی، واژن میانی توسط بافت همبند ترکیبی و واژن تحتانی توسط میاندوراه از راستروده جدا میشود.[۱۸] در جایی که مجرای واژن دهانه رحم را احاطه میکند، به چهار ناحیه پیوسته (فورنیکسهای واژنی) تقسیم میشود. اینها فورنیکس جلویی، فورنیکس پشتی، فورنیکس راست و فورنیکس چپ هستند.[۱۲][۱۳] فورنیکس پشتی نسبت به فورنیکس جلویی عمیقتر است.[۱۳]
حمایت از واژن توسط عضلات و رباطهای سه قسمتی بالا، میانی و پایین آن انجام میشود. در یک سومِ فوقانیِ عضلات، ماهیچه بالابرنده مقعد و رباطهای ترنسرویکال، پوبوسرویکال و ساکروسرویکال، واقع شدهاند.[۱۲][۱۹] این بخش توسط قسمتهای بالایی رباطهای کاردینال و پارامتریوم پشتیبانی میشود.[۲۰] در قسمت میانی واژن، دیافراگم ادراری تناسلی نقش دارد[۱۲] و توسط عضلات بالابرنده و قسمت پایینی رباطهای کاردینال پشتیبانی میشود.[۲۱] قسمت پایینی واژن توسط جسم نرمی به نام تنه زیرین،[۲۲][۱۲] یا دیافراگم ادراری تناسلی و لگنی حمایت میشود.[۲۳] همچنین میتوان قسمت پایینی را به عنوان حمایت کننده قسمت پشتیواژنی از عضله پوبوواژینال بالابرنده آنی توصیف کرد.[۲۴]
دهانه واژن و پرده بکارت
دهانه واژن در انتهای پشتی دهلیز کاذب، پشت دهانه مجرای ادرار قرار دارد. دهانه واژن معمولاً توسط لبه کوچک (لبهای واژن) پوشیده میشود، اما ممکن است پس از زایمان طبیعی در معرض دید قرار گیرد.[۱۳]
پرده بکارت لایه نازکی از غشای مخاطی است که دهانهٔ واژن را احاطه کرده یا بخشی از آن را میپوشاند.[۱۳] اثرات آمیزش جنسی و زایمان بر پرده بکارت متفاوت است. ممکن است بخشی از آن پاره شود و کاملاً ناپدید شود یا بقایایی به نام کارونکولا مایریتوفورمس (carunculae myrtiformes) باقی بماند. در غیر این صورت، به دلیل انعطافپذیری بسیار، ممکن است به حالت عادی خود بازگردد.[۱۱][۲۵] علاوه بر این، پرده بکارت ممکن است در اثر بیماری، آسیب، معاینه بالینی، خودارضایی یا تمرین بدنی دچار پارگی شود. به این دلایل با بررسی پرده بکارت نمیتوان باکرگی را بهطور قطعی تشخیص داد.[۲۵][۲۶]
تنوع و اندازه
طول واژن در زنان در سنین باروری متفاوت است. به دلیل وجود دهانه رحم در دیواره جلویی واژن، اختلاف طول بین دیواره جلویی تقریباً ۷٫۵ سانتیمتر (۲٫۵ تا ۳ اینچ) و دیوار پشتی، تقریباً ۹ سانتیمتر (۳٫۵ اینچ) وجود دارد.[۱۳][۲۷] در طول برانگیختگی جنسی، واژن از نظر طول و عرض منبسط میشود. اگر زن به صورت عمودی ایستاده باشد، کانال واژن در جهت رو به عقب قرار میگیرد و زاویه تقریباً ۴۵ درجه با رحم تشکیل میدهد.[۱۳] اندازه دهانه واژن و پرده بکارت نیز متفاوت است. در کودکان، اگرچه پرده بکارت معمولاً به صورت هلالی به نظر میرسد، اما اشکال مختلفی ممکن است وجود داشته باشد.[۲۸][۱۳]
رشد
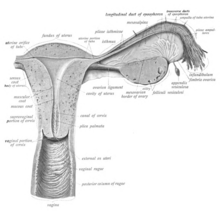
صفحه واژن پیش ساز واژن است.[۲۹] در طول رشد، در جایی که انتهای به هم پیوسته مجرای پارامزونفریک (مجرای مولرین) به عنوان غده سینوس وارد دیواره پشتی سینوس ادراری تناسلی میشود، صفحه واژن شروع به رشد میکند. همانطور که صفحه رشد میکند، بهشکل قابل توجهی دهانه رحم و سینوس ادراری تناسلی را از هم جدا میکند. در نهایت، سلولهای مرکزی صفحه تجزیه میشوند و مجرا واژن را تشکیل میدهند.[۲۹] این معمولاً در هفته بیست تا بیست و چهارم رشد رخ میدهد. اگر مجرا تشکیل نشود یا ناقص باشد، غشاهایی به نام سپتوم واژن میتوانند در سراسر یا اطراف دستگاه ایجاد شوند و منجر به انسداد مجرای خروجی در مراحل بعدی زندگی میشوند.[۲۹]
در طول تمایز جنسی در انسان، بدون تستوسترون، سینوس ادراری تناسلی به عنوان دهلیز کاذب واژن باقی میماند. دو چین ادراری تناسلی برجستگی تناسلی لبه کوچک را تشکیل میدهند و رشد تورمهای لابیوسکروتال باعث تشکیل لبه بزرگ میشود.[۳۰][۳۱]
در مورد منشأ جنینی واژن، نظرات متناقضی وجود دارد. دیدگاه اکثریت توصیف کاف (Koff) در سال ۱۹۳۳ است که بیان میکند که دو سوم بالایی واژن از قسمت دمی مجرای مولر منشأ میگیرد، در حالی که قسمت پایین واژن از سینوس ادراری تناسلی ایجاد میشود.[۳۲][۳۳] دیدگاههای دیگر شرح بولمر در سال ۱۹۵۷ است که اپیتلیوم واژن صرفاً از اپیتلیوم سینوس ادراری تناسلی نشأت میگیرد،[۳۴] و تحقیق ویچی در سال ۱۹۷۰، که توصیف کوف را مجدداً بررسی کرد و به این نتیجه رسید که بالبهای سینوواژینال همان قسمتهای پایینی مجرای ولف هستند.[۳۵][۳۳] دیدگاه ویچی توسط تحقیقات اسیان و همکاران، بوک و دروس پشتیبانی میشود.[۳۳][۳۵] رابوی و همکاران نظریات کاف و بولمر را مورد بررسی قرار دادهاند و توصیف بولمر را با توجه به تحقیقات خود پشتیبانی میکنند.[۳۴] این اختلافات ناشی از پیچیدگی بافتهای مرتبط و عدم وجود یک مدل حیوانی که با رشدِ واژنِ انسان مطابقت داشته باشد، است.[۳۴][۳۶] به همین دلیل، مطالعه رشدِ واژنِ انسان در حال انجام است و ممکن است به حل دادههای متناقض کمک کند.[۳۳]
میکروآناتومی


دیواره واژن از داخل به سمت بیرون ابتدا از غشای مخاطی از سلولهای لایهبندی شده یا سلولهای اپیتلیوم سنگفرشی (مسطح) تشکیل شدهاست که کراتینه نشدهاست و لایه ای نازک از بافت همبند در زیر آن قرار دارد. در دومین لایه، لایهای از ماهیچههای صاف با دستههایی از الیاف دایرهای داخلی به الیاف طولی (آنهایی که در جهت طولی قرار دارند) وجود دارد. در نهایت، یک لایه بیرونی از بافت همبند به نام بافت همبند پوششی وجود دارد. برخی از متون با شمارش دو لایه زیرین غشای مخاطی (اپیتلیوم و لامینا پروپریا) به صورت جداگانه، چهار لایه را فهرست میکنند.[۳۷][۳۸]
لایه عضلانی صاف در داخل واژن نیروی انقباضی ضعیفی دارد که میتواند فشاری در مجرای واژن ایجاد کند؛ اما نیروی انقباضی قویتر مانند زمان زایمان از عضلات کف لگنی (دیافراگم لگنی) ناشی میشود که به بافت همبند پوششی اطراف واژن متصل هستند.[۳۹]
لامینا پروپریا، سرشار از عروق خونی و کانالهای لنفاوی است. لایه عضلانی از رشتههای عضلانی صاف تشکیل شدهاست که یک لایه بیرونی عضله طولی، یک لایه داخلی از ماهیچه دایرهای و الیاف عضلانی مورب بین آنها قرار دارد. لایه بیرونی، بافت همبند پوششی، یک لایه نازک متراکم از بافت همبند است و با بافت ترکیبی حاوی رگهای خونی، عروق لنفاوی و رشتههای عصبی که بین اندامهای لگنی قرار دارند، ترکیب میشود.[۲۷][۱۵][۳۸] غشای مخاطی واژینال از غدهها محروم هستند. آن تاجها (برآمدگیهای عرضی یا روگاها) چینهایی را تشکیل میدهند که در یک سوم بیرونی واژن برجستهتر هستند. عملکرد آنها این است که سطح واژن را برای گسترش و کشش افزایش دهند.[۱۲][۱۳]
بافت پوششی اکتوسرویکس (بخشی که دهانه رحم به داخل واژن متصل میشود) امتدادی از پوشش داخلی واژنی است و مرز مشترکی با آن دارد.[۴۰] پوشش داخلی واژنی از لایههایی از سلولها تشکیل شدهاست، از جمله سلولهای پایه، سلولهای پاراباسال، بافت پوششی و سلولهای میانی.[۴۱] لایه پایه روکش سلولی از نظر میتوزی فعالترین است و سلولهای جدید را تولید میکند.[۴۲] سلولهای سطحی بهطور مداوم ریزش میکنند و سلولهای پایه آنها را جایگزین میکنند.[۱۳][۴۳][۴۴] استروژن باعث پر شدن سلولهای میانی و سطحی با گلیکوژن میشود.[۴۴][۴۵] سلولهای لایه پایه پایینتر از فعالیت متابولیکی، به سمت مرگ سلولی (آپوپتوز) تغییر میکنند. در این لایههای میانی از پوشش سلولی، سلولها شروع به از دست دادن میتوکندری و سایر اندامکهای خود میکنند.[۴۶][۴۷] سلولها در مقایسه با سایر بافتهای پوششی بدن، معمولاً سطح بالایی از گلیکوژن را حفظ میکنند.[۴۶]
تحت تأثیر استروژن مادر، واژن نوزاد دو تا چهار هفته پس از تولد با بافت پوششی سنگفرشی واژنی (یا غشای مخاطی) ضخیم پوشیده میشود. از آن زمان تا دوران بلوغ، پوشش سلولی نازک با تنها چند لایه از سلولهای مکعبی بدون گلیکوژن باقی میماند.[۴۴][۴۸] پوشش سلولی نیز دارای رگههای کمی است و قبل از بلوغ قرمز رنگ است.[۶] هنگامی که بلوغ شروع میشود، غشای مخاطی ضخیم میشود و دوباره تحت تأثیر افزایش سطح استروژن دختر، به پوشش سلولی لایهای با سلولهای حاوی گلیکوژن تبدیل میشود.[۴۴] در نهایت، پوشش سلولی از یائسگی به بعد نازک میشود و در نهایت به دلیل کمبود استروژن، گلیکوژن ندارد.[۴۹][۴۳][۱۳] سلولهای سنگفرشی مسطح در برابر سایش و عفونت مقاوم تر هستند.[۴۸] نفوذپذیری لایهٔ سطحی امکان پاسخ مؤثر سیستم ایمنی را فراهم میکند زیرا آنتیبادیها و سایر اجزای ایمنی به راحتی میتوانند به سطح برسند.[۵۰] لایهٔ سطحی واژن از بافت مشابه پوست متفاوت است. لایهٔ بیرونی پوست (اپیدرم) به دلیل حاوی سطوح بالای چربی، مقاومت نسبی در برابر آب دارد. این امکان را فراهم میکند که آب و مواد حل شونده در آب از طریق بافت عبور کنند.[۵۰] کراتینه شدن زمانی اتفاق میافتد که لایهٔ سطحی در معرض اتمسفر خشک خارجی قرار میگیرد.[۱۳] در شرایط غیرطبیعی، مانند افتادگی واژن، غشای مخاطی ممکن است در معرض هوا قرار گیرد، خشک و کراتینه شود.[۵۱]
تامین خون و اعصاب
خون عمدتاً از طریق سرخرگ واژینال به واژن می رسد که از شاخه ای از سرخرگ تهیگاهی درونی یا سرخرگ زهدانی بیرون میآید.[۵۲] [۵۳] شریانهای واژنی بازپیوندی (به هم پیوسته اند) به همراه شاخه گردنی شریان رحمی در سمت واژن به هم پیوند میخورند؛ این باعث تشکیل شاخههای واژینال سرخرگ زهدانی[۵۳] میشود که در خط میانی جلویی و پشتی واژن قرار دارد. [۵۴] سایر شریانهایی که به واژن تامین خون میکنند شامل شریان رکتوم میانی و سرخرگ شرمگاهی درونی هستند،[۵۵] که هر دوی آنها شاخههایی از شریان سیاهرگ داخلی هستند.[۵۴] سه گروه عروق لنفاوی همراه با این شریانها همراهی میکنند؛ گروه بالایی همراه با شاخههای واژنی شریان رحمی، گروه میانی همراه با شریانهای واژنی و گروه پایینی که لنف را از منطقه خارج از غشا زنی به گرههای لنفاوی درون شکمی میبرند.[۵۴] [۵۶] نود و پنج درصد کانالهای لنفاوی واژن در ۳ میلیمتری سطح واژن قرار دارند. [۵۷]
دو رگ اصلی خون را از واژن تخلیه می کنند، یکی در سمت چپ و دیگری در سمت راست. اینها یک شبکه از رگهای کوچکتر، شبکه وریدی واژن را در کناره های واژن تشکیل می دهند که با شبکه های وریدی مشابه رحم ، مثانه و رکتوم متصل می شوند. اینها در نهایت به سیاهرگ تهیگاهی درونی تخلیه می شوند. [۵۸]
تامین عصب واژن بالایی از ناحیه سمپاتیک و پاراسمپاتیک شبکه لگنی تامین می شود. واژن پایینی از عصب زهاری تامین می شود. [۵۹] [۶۰]
فعالیت جنسی
درطی فعالیت جنسی، درصورت تحریک اعصابی که در ورودی واژن (اطراف کلیتوریس) متمرکز هستند، لذت جنسی زنانه بهوجود میآید. درطی برانگیختگی جنسی، بهویژه با تحریک کلیتوریس، ماده خودروانکاری ترشح شده از سلولهای دیوارههای مهبل، از اصطکاک ایجادشده در اثر فعالیتهای گوناگون جنسی میکاهد. پژوهشها نشان دادهاند، بخشهایی از کلیتوریس به درون فَرج و مهبل گسترش مییابند.[۶۱]
واژن با برانگیختگی، معمولاً بهسرعت تا ۱۰ سانتیمتر دراز میشود، اما میتواند در پاسخ به فشار، به دراز شدن ادامه دهد.[۶۲] هنگامیکه زن کاملاً برانگیخته شد، چادر واژن (²/₃ انتهای واژن) در درازا و پهنا گسترش مییابد، درحالیکه زهدانگردن (cervix) عقب میرود.[۶۳] دیوارههای واژن از چینهای کشسان نرم غشای مخاطی پوست تشکیل شدهاند که با حمایت ماهیچههای لگنی به اندازه آلت تناسلی نر یا جسم دیگر قرارگرفتهدرآن کش میآیند یا جمع میشوند.
قطر سوراخ بیرونی آن در حدود ۲ سانتیمتر است. طول آن بین ۹ و ۱۱ سانتیمتر است و تحت زاویهٔ ۷۰ درجه نسبت به افق قرار دارد. درون آن به وسیلهٔ مادهای لزج برای تساهل در ورود و خروج آلت تناسلی مردانه لیز و لغزنده میشود. همچنین خون عادت ماهانه از این مجرا خارج میگردد.
عادت ماهانه
واژن گذرگاهی برای خروج خون عادت ماهانه از بدن فراهم میآورد. در جوامع صنعتی، تامپون، فنجان قاعدگی و نوار بهداشتی برای جذب یا جمعآوری این مایعها به کار میروند.
ترشحات واژن و عفونت واژن
یکی از شایعترین علایم عفونت قارچی، ترشحات سفیدرنگی است که از ناحیهٔ واژن خارج میشود. همچنین ممکن است به رنگ سبز یا زرد هم باشد. مقدار این ترشحات میتواند زیاد یا کم باشد.
ترشحات طبیعی واژن در زنان را نباید با عفونت قارچی اشتباه گرفت. ترشحات طبیعی شبیه ترشحات زنان قبل از قاعدگی میباشد.
خارش و سوزش
ناحیهٔ تناسلی این بانوان معمولاً متورم میباشد و احساس خارش و سوزش در این ناحیه دارند. سوزش این ناحیه ممکن است شدید شود و شدت سوزش در هنگام رابطهٔ جنسی و ادرار کردن بسیار بدتر میشود.
بوی واژن
موقع عفونت قارچی، بوی نامطبوعی ایجاد میشود. البته بوی نامطبوع واژن یا ترشحات واژن، در بیماریهایی نظیر «واژینو باکتریال» نیز دیده میشود. آزمایش ترشحات توسط پزشک متخصص، در تشخیص قطعی و دقیق بیماری به پزشک کمک میکند.
نگارخانه
-
کالبدشناسی واژن
-
مخاط واژن قبل از یائسگی (چپ) و مخاط واژن هنگام یائسگی (راست)
جستارهای وابسته
| در ویکیانبار پروندههایی دربارهٔ واژن و مهبل موجود است. |
منابع
- ↑ "vagin". Wiktionary (به انگلیسی). 2022-05-19.
- ↑ ۲٫۰ ۲٫۱ Stevenson A (2010). Oxford Dictionary of English. Oxford University Press. p. 1962. ISBN 978-0-19-957112-3. Archived from the original on June 3, 2021. Retrieved October 27, 2015.
- ↑ ۳٫۰ ۳٫۱ واژهٔ مصوب فرهنگستان زبان و ادب پارسی، دفتر نخست تا چهارم
- ↑ Nevid J, Rathus S, Rubenstein H (1998). Health in the New Millennium: The Smart Electronic Edition (S.E.E.). Macmillan. p. 297. ISBN 978-1-57259-171-4. Archived from the original on June 3, 2021. Retrieved October 27, 2015.
- ↑ Lipsky MS (2006). American Medical Association Concise Medical Encyclopedia. Random House Reference. p. 96. ISBN 978-0-375-72180-9. Archived from the original on June 3, 2021. Retrieved October 27, 2015.
- ↑ ۶٫۰ ۶٫۱ Dalton M (2014). Forensic Gynaecology. Cambridge University Press. p. 65. ISBN 978-1-107-06429-4. Archived from the original on September 17, 2020. Retrieved October 27, 2015.
- ↑ Jones T, Wear D, Friedman LD (2014). Health Humanities Reader. Rutgers University Press. pp. 231–232. ISBN 978-0-8135-7367-0. Archived from the original on June 3, 2021. Retrieved October 27, 2015.
- ↑ ۸٫۰ ۸٫۱ Dalton M (2014). Forensic Gynaecology. Cambridge University Press. p. 65. ISBN 978-1-107-06429-4. Archived from the original on September 17, 2020. Retrieved October 27, 2015.
- ↑ ۹٫۰ ۹٫۱ Kirkpatrick M (2012). Human Sexuality: Personality and Social Psychological Perspectives. Springer Science & Business Media. p. 175. ISBN 978-1-4684-3656-3. Archived from the original on April 22, 2021. Retrieved February 3, 2016.
- ↑ Hill CA (2007). Human Sexuality: Personality and Social Psychological Perspectives. SAGE Publications. pp. 265–266. ISBN 978-1-5063-2012-0. Archived from the original on June 3, 2021. Retrieved February 3, 2016.
Little thought apparently has been devoted to the nature of female genitals in general, likely accounting for the reason that most people use incorrect terms when referring to female external genitals. The term typically used to talk about female genitals is vagina, which is actually an internal sexual structure, the muscular passageway leading outside from the uterus. The correct term for the female external genitals is vulva, as discussed in chapter 6, which includes the clitoris, labia majora, and labia minora.
- ↑ ۱۱٫۰ ۱۱٫۱ Sáenz-Herrero M (2014). Psychopathology in Women: Incorporating Gender Perspective into Descriptive Psychopathology. Springer. p. 250. ISBN 978-3-319-05870-2. Archived from the original on April 22, 2021. Retrieved February 3, 2016.
In addition, there is a current lack of appropriate vocabulary to refer to the external female genitals, using, for example, 'vagina' and 'vulva' as if they were synonyms, as if using these terms incorrectly were harmless to the sexual and psychological development of women.'
- ↑ ۱۲٫۰ ۱۲٫۱ ۱۲٫۲ ۱۲٫۳ ۱۲٫۴ ۱۲٫۵ Snell RS (2004). Clinical Anatomy: An Illustrated Review with Questions and Explanations. Lippincott Williams & Wilkins. p. 98. ISBN 978-0-7817-4316-7. Archived from the original on March 10, 2021. Retrieved October 27, 2015.
- ↑ ۱۳٫۰۰ ۱۳٫۰۱ ۱۳٫۰۲ ۱۳٫۰۳ ۱۳٫۰۴ ۱۳٫۰۵ ۱۳٫۰۶ ۱۳٫۰۷ ۱۳٫۰۸ ۱۳٫۰۹ ۱۳٫۱۰ ۱۳٫۱۱ ۱۳٫۱۲ Dutta DC (2014). DC Dutta's Textbook of Gynecology. JP Medical Ltd. pp. 2–7. ISBN 978-93-5152-068-9. Archived from the original on July 4, 2019. Retrieved October 27, 2015.
- ↑ Drake R, Vogl AW, Mitchell A (2016). Gray's Basic Anatomy E-Book. Elsevier Health Sciences. p. 246. ISBN 978-0-323-50850-6. Archived from the original on June 4, 2021. Retrieved May 25, 2018.
- ↑ ۱۵٫۰ ۱۵٫۱ Ginger VA, Yang CC (2011). "Functional Anatomy of the Female Sex Organs". In Mulhall JP, Incrocci L, Goldstein I, Rosen R (eds.). Cancer and Sexual Health. Springer. pp. 13, 20–21. ISBN 978-1-60761-915-4. Archived from the original on December 16, 2019. Retrieved August 20, 2020.
- ↑ Ransons A (May 15, 2009). "Reproductive Choices". Health and Wellness for Life. Human Kinetics 10%. p. 221. ISBN 978-0-7360-6850-5. Archived from the original on May 6, 2016. Retrieved October 27, 2015.
- ↑ Beckmann CR (2010). Obstetrics and Gynecology. Lippincott Williams & Wilkins. p. 37. ISBN 978-0-7817-8807-6. Archived from the original on February 15, 2017. Retrieved January 31, 2017.
Because the vagina is collapsed, it appears H-shaped in cross section.
- ↑ Standring S, Borley NR, eds. (2008). Gray's anatomy: the anatomical basis of clinical practice (40th ed.). London: Churchill Livingstone. pp. 1281–4. ISBN 978-0-8089-2371-8.
- ↑ Baggish MS, Karram MM (2011). Atlas of Pelvic Anatomy and Gynecologic Surgery - E-Book. Elsevier Health Sciences. p. 582. ISBN 978-1-4557-1068-3. Archived from the original on July 4, 2019. Retrieved May 7, 2018.
- ↑ Arulkumaran S, Regan L, Papageorghiou A, Monga A, Farquharson D (2011). Oxford Desk Reference: Obstetrics and Gynaecology. OUP Oxford. p. 472. ISBN 978-0-19-162087-4. Archived from the original on July 3, 2019. Retrieved May 7, 2018.
- ↑ Arulkumaran S, Regan L, Papageorghiou A, Monga A, Farquharson D (2011). Oxford Desk Reference: Obstetrics and Gynaecology. OUP Oxford. p. 472. ISBN 978-0-19-162087-4. Archived from the original on July 3, 2019. Retrieved May 7, 2018.
- ↑ Manual of Obstetrics (3rd ed.). Elsevier. 2011. pp. 1–16. ISBN 978-81-312-2556-1.
- ↑ Smith RP, Turek P (2011). Netter Collection of Medical Illustrations: Reproductive System E-Book. Elsevier Health Sciences. p. 443. ISBN 978-1-4377-3648-9. Archived from the original on July 3, 2019. Retrieved May 7, 2018.
- ↑ Baggish MS, Karram MM (2011). Atlas of Pelvic Anatomy and Gynecologic Surgery - E-Book. Elsevier Health Sciences. p. 582. ISBN 978-1-4557-1068-3. Archived from the original on July 4, 2019. Retrieved May 7, 2018.
- ↑ ۲۵٫۰ ۲۵٫۱ Knight B (1997). Simpson's Forensic Medicine (11th ed.). London: Arnold. p. 114. ISBN 978-0-7131-4452-9.
- ↑ Perlman SE, Nakajyma ST, Hertweck SP (2004). Clinical protocols in pediatric and adolescent gynecology. Parthenon. p. 131. ISBN 978-1-84214-199-1.
- ↑ ۲۷٫۰ ۲۷٫۱ Wylie L (2005). Essential Anatomy and Physiology in Maternity Care. Elsevier Health Sciences. pp. 157–158. ISBN 978-0-443-10041-3. Archived from the original on May 5, 2016. Retrieved October 27, 2015.
- ↑ Emans SJ (2000). "Physical Examination of the Child and Adolescent". Evaluation of the Sexually Abused Child: A Medical Textbook and Photographic Atlas (2nd ed.). Oxford University Press. pp. 61–65. ISBN 978-0-19-974782-5. Archived from the original on July 4, 2019. Retrieved August 2, 2015.
- ↑ ۲۹٫۰ ۲۹٫۱ ۲۹٫۲ Edmonds K (2012). Dewhurst's Textbook of Obstetrics and Gynaecology. John Wiley & Sons. p. 423. ISBN 978-0-470-65457-6. Archived from the original on May 6, 2016. Retrieved October 27, 2015.
- ↑ Merz E, Bahlmann F (2004). Ultrasound in Obstetrics and Gynecology. Vol. 1. Thieme Medical Publishers. p. 129. ISBN 978-1-58890-147-7.
- ↑ Schuenke M, Schulte E, Schumacher U (2010). General Anatomy and Musculoskeletal System. Thieme Medical Publishers. p. 192. ISBN 978-1-60406-287-8. Archived from the original on July 23, 2014. Retrieved October 27, 2015.
- ↑ Herrington CS (2017). Pathology of the Cervix. Springer Science & Business Media. pp. 2–3. ISBN 978-3-319-51257-0. Archived from the original on July 3, 2019. Retrieved March 21, 2018.
- ↑ ۳۳٫۰ ۳۳٫۱ ۳۳٫۲ ۳۳٫۳ Woodruff TJ, Janssen SJ, Guillette LJ, Jr, Giudice LC (2010). Environmental Impacts on Reproductive Health and Fertility. Cambridge University Press. p. 33. ISBN 978-1-139-48484-8. Archived from the original on July 3, 2019. Retrieved March 21, 2018.
- ↑ ۳۴٫۰ ۳۴٫۱ ۳۴٫۲ Robboy S, Kurita T, Baskin L, Cunha GR (2017). "New insights into human female reproductive tract development". Differentiation. 97: 9–22. doi:10.1016/j.diff.2017.08.002. PMC 5712241. PMID 28918284.
- ↑ ۳۵٫۰ ۳۵٫۱ Grimbizis GF, Campo R, Tarlatzis BC, Gordts S (2015). Female Genital Tract Congenital Malformations: Classification, Diagnosis and Management. Springer Science & Business Media. p. 8. ISBN 978-1-4471-5146-3. Archived from the original on July 3, 2019. Retrieved March 21, 2018.
- ↑ Kurman RJ (2013). Blaustein's Pathology of the Female Genital Tract. Springer Science & Business Media. p. 132. ISBN 978-1-4757-3889-6. Archived from the original on July 4, 2019. Retrieved March 21, 2018.
- ↑ Brown L (2012). Pathology of the Vulva and Vagina. Springer Science+Business Media. pp. 6–7. ISBN 978-0-85729-757-0. Archived from the original on April 25, 2016. Retrieved October 27, 2015.
- ↑ ۳۸٫۰ ۳۸٫۱ Arulkumaran S, Regan L, Papageorghiou A, Monga A, Farquharson D (2011). Oxford Desk Reference: Obstetrics and Gynaecology. Oxford University Press. p. 471. ISBN 978-0-19-162087-4. Archived from the original on May 6, 2016. Retrieved October 27, 2015.
- ↑ Bitzer J, Lipshultz L, Pastuszak A, Goldstein A, Giraldi A, Perelman M (2016). "The Female Sexual Response: Anatomy and Physiology of Sexual Desire, Arousal, and Orgasm in Women". Management of Sexual Dysfunction in Men and Women (به انگلیسی). Springer New York. p. 202. doi:10.1007/978-1-4939-3100-2_18. ISBN 978-1-4939-3099-9.
- ↑ Blaskewicz CD, Pudney J, Anderson DJ (July 2011). "Structure and function of intercellular junctions in human cervical and vaginal mucosal epithelia". Biology of Reproduction. 85 (1): 97–104. doi:10.1095/biolreprod.110.090423. PMC 3123383. PMID 21471299.
- ↑ Mayeaux EJ, Cox JT (2011). Modern Colposcopy Textbook and Atlas. Lippincott Williams & Wilkins. ISBN 978-1-4511-5383-5.
- ↑ Kurman RJ, ed. (2002). Blaustein's Pathology of the Female Genital Tract (5th ed.). Springer. p. 154. ISBN 978-0-387-95203-1. Archived from the original on July 3, 2019. Retrieved October 27, 2015.
- ↑ ۴۳٫۰ ۴۳٫۱ Beckmann CR (2010). Obstetrics and Gynecology. Lippincott Williams & Wilkins. pp. 241–245. ISBN 978-0-7817-8807-6. Archived from the original on July 3, 2019. Retrieved October 27, 2015.
- ↑ ۴۴٫۰ ۴۴٫۱ ۴۴٫۲ ۴۴٫۳ Robboy SJ (2009). Robboy's Pathology of the Female Reproductive Tract. Elsevier Health Sciences. p. 111. ISBN 978-0-443-07477-6. Archived from the original on July 4, 2019. Retrieved December 15, 2017.
- ↑ Nunn KL, Forney LJ (September 2016). "Unraveling the Dynamics of the Human Vaginal Microbiome". The Yale Journal of Biology and Medicine. 89 (3): 331–337. ISSN 0044-0086. PMC 5045142. PMID 27698617.
- ↑ ۴۶٫۰ ۴۶٫۱ Kurman RJ, ed. (2002). Blaustein's Pathology of the Female Genital Tract (5th ed.). Springer. p. 154. ISBN 978-0-387-95203-1. Archived from the original on July 3, 2019. Retrieved October 27, 2015.
- ↑ Gupta R (2011). Reproductive and developmental toxicology. London: Academic Press. p. 1005. ISBN 978-0-12-382032-7.
- ↑ ۴۸٫۰ ۴۸٫۱ Hall J (2011). Guyton and Hall textbook of medical physiology (12th ed.). Philadelphia: Saunders/Elsevier. p. 993. ISBN 978-1-4160-4574-8.
- ↑ Gad SC (2008). Pharmaceutical Manufacturing Handbook: Production and Processes. John Wiley & Sons. p. 817. ISBN 978-0-470-25980-1. Archived from the original on May 6, 2016. Retrieved October 27, 2015.
- ↑ ۵۰٫۰ ۵۰٫۱ Anderson DJ, Marathe J, Pudney J (June 2014). "The Structure of the Human Vaginal Stratum Corneum and its Role in Immune Defense". American Journal of Reproductive Immunology (به انگلیسی). 71 (6): 618–623. doi:10.1111/aji.12230. ISSN 1600-0897. PMC 4024347. PMID 24661416.
- ↑ Dutta DC (2014). DC Dutta's Textbook of Gynecology. JP Medical Ltd. p. 206. ISBN 978-93-5152-068-9. Archived from the original on May 6, 2016. Retrieved October 27, 2015.
- ↑
{{cite book}}: Empty citation (help) - ↑ ۵۳٫۰ ۵۳٫۱
{{cite book}}: Empty citation (help) - ↑ ۵۴٫۰ ۵۴٫۱ ۵۴٫۲
{{cite book}}: Empty citation (help) - ↑
{{cite book}}: Empty citation (help) - ↑
{{cite book}}: Empty citation (help) - ↑ Sabater S, Andres I, Lopez-Honrubia V, Berenguer R, Sevillano M, Jimenez-Jimenez E, Rovirosa A, Arenas M (August 9, 2017). "Vaginal cuff brachytherapy in endometrial cancer – a technically easy treatment?". Cancer Management and Research. 9: 351–362. doi:10.2147/CMAR.S119125. ISSN 1179-1322. PMC 5557121. PMID 28848362.
- ↑
{{cite book}}: Empty citation (help) - ↑
{{cite book}}: Empty citation (help) - ↑
{{cite book}}: Empty citation (help) - ↑ BBC NEWS | Health | Time for rethink on the clitoris
- ↑ http://www.thesite.org/sexandrelationships/havingsex/performanceproblems بایگانیشده در ۲۵ ژانویه ۲۰۱۰ توسط Wayback Machine /doessizematter
- ↑ Ejaculation problems - AskMen.com
پیوند به بیرون
| ویکیکتاب دارای کتابی پیرامون موضوع عفونت قارچی و خارش واژن در زنان است |
- Vagina, Anatomical Atlases, an Anatomical Digital Library (2018)
 پروندههای رسانهای مربوط به Vaginas در ویکیانبار
پروندههای رسانهای مربوط به Vaginas در ویکیانبار  مدخل ویکیواژه برای واژن
مدخل ویکیواژه برای واژن