اختلال افسردگی عمده: تفاوت میان نسخهها
جز ابرابزار |
اصلاح، گسترش برچسبها: ویرایشگر دیداری ویرایش همراه ویرایش از وبگاه همراه ویرایش پیشرفتهٔ همراه |
||
| خط ۲: | خط ۲: | ||
|name = اختلال افسردگی عمده |
|name = اختلال افسردگی عمده |
||
|image = Vincent Willem van Gogh 002.jpg |
|image = Vincent Willem van Gogh 002.jpg |
||
|caption = |
|caption = [[بر دروازه ابدیت|بر دروازهٔ ابدیت]] اثر [[ونسان ون گوگ]] (۱۸۹۰) |
||
|width = 250 |
|width = 250 |
||
|DiseasesDB = ۳۵۸۹ |
|DiseasesDB = ۳۵۸۹ |
||
| synonyms = افسردگی بالینی، افسردگی اساسی، افسردگی |
| synonyms = افسردگی بالینی، افسردگی اساسی، افسردگی تکقطبی، اختلال تکقطبی، افسردگی مکرر |
||
| symptoms = [[افسردگی (حالت)| بدخلقی و افسردگی]]، [[عزت نفس]] پایین، [[آنهدونیا|از دست دادن علاقه]] در فعالیتهای |
| symptoms = [[افسردگی (حالت)| بدخلقی و افسردگی]]، [[عزت نفس]] پایین، [[آنهدونیا|از دست دادن علاقه]] در فعالیتهای بهطور معمول لذتبخش، انرژی کم، [[درد]] بدون دلیل مشخص<ref name="NIH2016"/> |
||
| complications = [[خودآزاری]]، [[خودکشی]]<ref name=Rich2014>{{cite book|last1=Richards|first1=C. Steven|last2=O'Hara|first2=Michael W. |name-list-style=vanc |title=The Oxford Handbook of Depression and Comorbidity|date=2014|publisher=Oxford University Press|isbn=978-0-19-979704-2|page=254|url=https://books.google.com/books?id=9jpsAwAAQBAJ&pg=PA254}}</ref><ref>{{cite book |last1=Strakowski|first1=Stephen |last2=Nelson |first2=Erik |name-list-style=vanc |title=Major Depressive Disorder |date=2015 |publisher=Oxford University Press |isbn=978-0-19-026432-1 |page=PT27 |url=https://books.google.com/books?id=nD8FCgAAQBAJ&pg=PT27}}</ref> |
| complications = [[خودآزاری]]، [[خودکشی]]<ref name=Rich2014>{{cite book|last1=Richards|first1=C. Steven|last2=O'Hara|first2=Michael W. |name-list-style=vanc |title=The Oxford Handbook of Depression and Comorbidity|date=2014|publisher=Oxford University Press|isbn=978-0-19-979704-2|page=254|url=https://books.google.com/books?id=9jpsAwAAQBAJ&pg=PA254}}</ref><ref>{{cite book |last1=Strakowski|first1=Stephen |last2=Nelson |first2=Erik |name-list-style=vanc |title=Major Depressive Disorder |date=2015 |publisher=Oxford University Press |isbn=978-0-19-026432-1 |page=PT27 |url=https://books.google.com/books?id=nD8FCgAAQBAJ&pg=PT27}}</ref> |
||
| onset = |
| onset = دههٔ بیستم زندگی<ref name=Kes2013/> |
||
| duration = ۲ هفته<ref name="NIH2016"/> |
| duration = بیش از ۲ هفته<ref name="NIH2016"/> |
||
| causes = عوامل محیطی ([[ضربه روانی|تجارب نامطلوب زندگی]]، رویدادهای |
| causes = عوامل محیطی ([[ضربه روانی|تجارب نامطلوب زندگی]]، رویدادهای استرسزای زندگی)، [[ژنتیک]] و عوامل روانی{{sfn|American Psychiatric Association|2013|p=۱۶۶}} |
||
| risks = [[سابقه خانوادگی (پزشکی)| |
| risks = [[سابقه خانوادگی (پزشکی)|سابقهٔ خانوادگی]]، تغییرات عمدهٔ زندگی، [[دارو]]های خاص، [[مزمن|مشکلات سلامت مزمن]]، [[اختلال سوءمصرف مواد]]<ref name="NIH2016"/>{{sfn|American Psychiatric Association|2013|p=۱۶۶}} |
||
| diagnosis = |
| diagnosis = |
||
| differential = [[اختلال دوقطبی]]، [[ |
| differential = [[اختلال دوقطبی]]، [[اختلال کمتوجهی - بیشفعالی]]، [[غم]]{{sfn|American Psychiatric Association|2013|pp=۱۶۷–۱۶۸}} |
||
| prevention = |
| prevention = |
||
| treatment = [[ |
| treatment = [[رواندرمانی]]، [[داروهای ضدافسردگی]]، [[درمان با ضربه الکتریکی تشنجآور|شوکدرمانی]]، [[تمرین بدنی|ورزش کردن]]<ref name="NIH2016"/><ref>{{cite journal|vauthors=Cooney GM, Dwan K, Greig CA, Lawlor DA, Rimer J, Waugh FR, McMurdo M, Mead GE|date=September 2013|editor1-last=Mead|editor1-first=Gillian E|title=Exercise for depression|journal=The Cochrane Database of Systematic Reviews|volume=9|issue=9|page=CD004366|doi=10.1002/14651858.CD004366.pub6|pmid=24026850}}</ref> |
||
}} |
}} |
||
'''اختلال افسردگی عمده''' یا '''اختلال افسردگی ماژور''' (به [[انگلیسی]]: Major Depressive Disorder) |
'''اختلال افسردگی عمده''' یا '''اختلال افسردگی ماژور''' (به [[زبان انگلیسی|انگلیسی]]: Major Depressive Disorder) یک [[بیماری روانی]]<ref>{{یادکرد وب|عنوان=Wayback Machine|نشانی=https://web.archive.org/web/20220205002056/https://www.who.int/classifications/icd/en/bluebook.pdf|وبگاه=web.archive.org|بازبینی=2022-07-23}}</ref> است که مشخصههای اصلی آن، [[افسردگی (حالت)|حالت افسردگی]] در وضعیتها و موقعیتهای مختلف، [[عزت نفس]] پایین و [[آنهدونیا|بیعلاقگی]] به انجام فعالیتهایی که بهطور معمول، لذتبخش هستند، به مدت دستکم، دو هفته میباشد.<ref name="NIH2016" /> افسردگی، معمولاً همراه با علائمی مثل عدم [[عزت نفس]]، [[اختلال خواب|اختلالات خواب]]، اختلالات خوردن، [[خستگی]]، بیحالی و احساس [[درد|دردِ]] بدون دلیل است.<ref name="NIH2016"/> همچنین در مواردی، فرد افسرده ممکن است [[هذیان]] بگوید یا [[هالوسه|چیزهایی ببیند یا بشنود که دیگران قادر به احساس آنها نیستند]].<ref name="NIH2016"/> بعضی از بیماران، به نوعی افسردگی بازگشتی، دچار هستند؛ به این معنا که فرد، دورههایی از افسردگی را تجربه میکند که ممکن است بین هر دوره، سالها فاصله باشد. شایان ذکر است که اختلالات افسردگی میتوانند تأثیراتی بسیار منفی بر شخصیت فرد، کار، درآمد مالی، زندگی تحصیلی و نیز وضعیت خواب، عادتهای غذایی و [[سلامت]] عمومی او داشته باشد<ref name="NIH2016"/> و همین عوارض، مراجعهٔ بهموقع به [[روانشناسی بالینی|روانشناس بالینی]] و [[روانپزشک]] را در صورت مشاهدهٔ نشانهها به امری ضروری تبدیل میکند.<ref name="Oxford University Press">{{cite book|last1=Richards|first1=C. Steven|last2=O'Hara|first2=Michael W.|title=The Oxford Handbook of Depression and Comorbidity|date=2014|publisher=Oxford University Press|isbn=978-0-19-979704-2|page=254|url=https://books.google.ca/books?id=9jpsAwAAQBAJ&pg=PA254|language=en}}</ref>طبق آمارگیریهای صورت گرفته بین ۲ تا ۷ درصد بالغان افسرده، با [[خودکشی]] میمیرند.<ref name="Oxford University Press"/> و بیش از ۶۰٪ افرادی که با خودکشی، جان خود را از دست میدهند، مبتلا به افسردگی حاد یا دیگر [[اختلال خلقی|اختلالات خلقی]] بودهاند.<ref>{{cite book|last1=Lynch|first1=Virginia A.|last2=Duval|first2=Janet Barber|title=Forensic Nursing Science|date=2010|publisher=Elsevier Health Sciences|isbn=0-323-06638-0|page=453|url=https://books.google.ca/books?id=nD6VAFvKGC0C&pg=PA453|language=en}}</ref> |
||
تصور میشود که عامل اصلی بُروز افسردگی، |
تصور میشود که عامل اصلی بُروز افسردگی، زمینهٔ [[ژنتیک]]ی، محیطی و فاکتورهای [[روانشناسی]] باشد.<ref name=NIH2016>{{cite web|title=Depression|url=http://www.nimh.nih.gov/health/topics/depression/index.shtml|website=NIMH|accessdate=31 July 2016|date=May 2016}}</ref> همچنین عواملی همچون سابقهٔ خانوادگی، تغییرات اساسی در زندگی، بعضی [[داروهای روانپزشکی]]، مشکلات [[مزمن]] سلامتی و [[سوءمصرف]] مواد مخدر، میتوانند احتمال ابتلا به افسردگی را افزایش دهند.<ref name=NIH2016/> البته در ۴۰٪ موارد، عامل [[ژنتیک]]، عامل اصلی ابتلا برآورد شدهاست. تشخیص افسردگی کاملاً بر پایهٔ تجربیات گزارششدهٔ خود فرد و بررسیهای وضعیت شناختی است و هیچ تست آزمایشگاهی برای تشخیص سریع آن، وجود ندارد؛<ref name=Pat2015>{{cite book|last1=Patton|first1=Lauren L.|title=The ADA Practical Guide to Patients with Medical Conditions|date=2015|publisher=John Wiley & Sons|isbn=978-1-118-92928-5|page=339|edition=2|url=https://books.google.ca/books?id=OTJiCgAAQBAJ&pg=PA339|language=en}}</ref> اما در مواردی، آزمایشهایی برای رد حالات فیزیکی خاصی که ممکن است نشانههای مشابهی را به وجود آورند انجام میگیرد. بین افسردگی و [[غم]] که بخشی عادی از زندگی بوده و خفیفتر است تفاوت وجود دارد.<ref name=Pat2015/> |
||
معمولاً، مبتلایان به افسردگی |
معمولاً، مبتلایان به افسردگی بهوسیلهٔ [[رواندرمانی]]، [[داروهای روانپزشکی|دارو درمانی]] و تجویز [[داروهای ضدافسردگی]] تحت درمان قرار میگیرند.<ref name="NIH2016" /> درمان بهوسیلهٔ دارو، مؤثر بهنظر میرسد؛ اما تأثیر آن ممکن است فقط در [[حالات حاد بیماری]] احساس شود. دارو درمانی فقط برای رساندن بیمار به حالت پایدار و پایا میتواند مفید باشد و حتماً در کنار دارودرمانی، به رواندرمانی توسط [[روانشناس]] متخصص، نیاز است. استفاده بلندمدت دارو بدون رواندرمانی با شکست فرایند درمان، مواجه خواهد شد<ref name="Fou2010">{{cite journal |authors=Fournier JC, DeRubeis RJ, Hollon SD, Dimidjian S, Amsterdam JD, Shelton RC, Fawcett J | title = Antidepressant drug effects and depression severity: a patient-level meta-analysis | journal = [[JAMA (journal)|JAMA]] | volume = 303 | issue = 1 | pages = 47–53 | date = January 2010 | pmid = 20051569 | pmc = 3712503 | doi = 10.1001/jama.2009.1943 | url =}}</ref><ref name="Kir2008">{{cite journal |authors=Kirsch I, Deacon BJ, Huedo-Medina TB, Scoboria A, Moore TJ, Johnson BT | title = Initial severity and antidepressant benefits: a meta-analysis of data submitted to the Food and Drug Administration | journal = PLoS Med. | volume = 5 | issue = 2 | pages = e45 | date = February 2008 | pmid = 18303940 | pmc = 2253608 | doi = 10.1371/journal.pmed.0050045 | url =}}</ref> اما اینکه میتواند بر احتمال خودکشی تأثیرگذار باشد یا خیر، معلوم نیست.<ref>{{cite journal|last1=Braun|first1=C|last2=Bschor|first2=T|last3=Franklin|first3=J|last4=Baethge|first4=C|title=Suicides and Suicide Attempts during Long-Term Treatment with Antidepressants: A Meta-Analysis of 29 Placebo-Controlled Studies Including 6,934 Patients with Major Depressive Disorder.|journal=Psychotherapy and psychosomatics|date=2016|volume=85|issue=3|pages=171–9|pmid=27043848|doi=10.1159/000442293}}</ref> مشاورههای درمانی نیز بهصورت [[رفتاردرمانی شناختی]] و [[:en:Interpersonal psychotherapy|رواندرمانی بین فردی]] انجام میشود.<ref name=NIH2016/><ref>{{cite journal |author1=Driessen Ellen |author2=Hollon Steven D | year = 2010 | title = Cognitive Behavioral Therapy for Mood Disorders: Efficacy, Moderators and Mediators | url = | journal = Psychiatric Clinics of North America | volume = 33 | issue = 3| pages = 537–55 | doi=10.1016/j.psc.2010.04.005 | pmid=20599132 | pmc=2933381}}</ref> در صورتی که روشهای نامبرده تأثیرگذار نباشند، [[درمان با ضربه الکتریکی تشنجآور|شوکدرمانی]] ممکن است امتحان شود<ref name=NIH2016/> و در مواردی که خطر صدمهرسانی به خود، وجود دارد، ممکن است بر خلاف تمایل فرد، او را [[بیمارستان روانپزشکی|بستری]] کنند.<ref>{{cite book|last1=Association|first1=American Psychiatric|title=American Psychiatric Association Practice Guidelines for the Treatment of Psychiatric Disorders: Compendium 2006|publisher=American Psychiatric Pub|isbn=978-0-89042-385-1|page=780|url=https://books.google.ca/books?id=zql0AqtRSrYC&pg=PA780|language=en}}</ref> تقریباً ۲۵۳ میلیون نفر (۳٫۶٪) در سراسر جهان در سال ۲۰۱۳ مبتلا به افسردگی عمده بودهاند.<ref name="GBD2015">{{cite journal|last1=Global Burden of Disease Study 2013|first1=Collaborators|title=Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013.|journal=Lancet (London, England)|date=22 August 2015|volume=386|issue=9995|pages=743–800|pmid=26063472|doi=10.1016/S0140-6736(15)60692-4|pmc=4561509}}</ref> درصد افرادی که دستکم یکبار به این بیماری مبتلا شدهاند، از ۷٪ در [[ژاپن]] تا ۲۱٪ در [[فرانسه]]، متغیر است.<ref name="Kes2013">{{cite journal|last1=Kessler|first1=RC|last2=Bromet|first2=EJ|title=The epidemiology of depression across cultures.|journal=Annual review of public health|date=2013|volume=34|pages=119–38|pmid=23514317|doi=10.1146/annurev-publhealth-031912-114409|pmc=4100461}}</ref> نرخ [[طول عمر]] در [[کشورهای توسعهیافته]] (۱۵٪) بیشتر از [[کشورهای در حال توسعه]] (۱۱٪) است<ref name="Kes2013"/> که این به نوبهٔ خود، طول دورههای افسردگی را مخصوصاً در دورههای بازگشتیافته بیشتر میکند.<ref name="GBD2015"/> شایعترین دورهٔ ابتلا، دههٔ ۲۰ یا ۳۰ زندگی است. تعداد ابتلاها در زنها نیز دو برابر مردان، گزارش شدهاست.<ref name="Kes2013"/><ref name="DSM5">{{citation|author=American Psychiatric Association|year=2013|title=Diagnostic and Statistical Manual of Mental Disorders|location=Arlington|publisher=American Psychiatric Publishing|pages=160–168|isbn=978-0-89042-555-8|edition=5th|url=https://www.psychiatry.org/psychiatrists/practice/dsm/dsm-5|accessdate=22 July 2016}}</ref> |
||
[[انجمن روانپزشکی آمریکا]]، «افسردگی اساسی» را در سال ۱۹۸۰ به |
[[انجمن روانپزشکی آمریکا]]، «افسردگی اساسی» را در سال ۱۹۸۰ به مجموعهٔ ''[[راهنمای تشخیصی و آماری اختلالهای روانی]]''، معروف به DSM-III اضافه نمود<ref name=Her2008>{{cite book|last1=Hersen|first1=Michel|last2=Rosqvist|first2=Johan|title=Handbook of Psychological Assessment, Case Conceptualization, and Treatment, Volume 1: Adults|publisher=John Wiley & Sons|isbn=978-0-470-17356-5|page=32|date=2008|url=https://books.google.ca/books?id=zOBdVdjGf4oC&pg=PA32|language=en}}</ref> که در واقع انشعابی از [[رواننژندی]] افسردگی در DSM-II است که در آن، افسردگی با علائمی همچون [[کجخلقی]] و [[اختلالات سازگاری]] با حالت پریشانی ناشی از افسردگی، مرتبط دانسته شده بود.<ref name=Her2008/> |
||
== علائم و نشانهها == |
== علائم و نشانهها == |
||
[[File:A_woman_diagnosed_as_suffering_from_melancholia._Colour_lith_Wellcome_L0026686.jpg|پیوند=https://en.wikipedia.org/wiki/File:A_woman_diagnosed_as_suffering_from_melancholia._Colour_lith_Wellcome_L0026686.jpg|بندانگشتی|296x296پیکسل| |
[[File:A_woman_diagnosed_as_suffering_from_melancholia._Colour_lith_Wellcome_L0026686.jpg|پیوند=https://en.wikipedia.org/wiki/File:A_woman_diagnosed_as_suffering_from_melancholia._Colour_lith_Wellcome_L0026686.jpg|بندانگشتی|296x296پیکسل|نگارهای در سال ۱۸۹۲ از زنی با تشخیص [[سودازدگی]]]] |
||
افسردگی |
افسردگی عمده بهطور قابل توجهی بر روابط خانوادگی و شخصی، زندگی شغلی یا تحصیلی، عادات [[خواب]] و غذا خوردن و [[سلامت|سلامت عمومی]] فرد تأثیر میگذارد.<ref name="NIMHPub">{{cite book|title=Depression|publisher=[[National Institute of Mental Health]] (NIMH)|url=https://www.nimh.nih.gov/sites/default/files/documents/health/publications/depression/21-mh-8079-depression_0.pdf|access-date=13 October 2021}}</ref> فردی که در یک دوره افسردگی عمده بهسر میبرد معمولاً [[خلق (روانشناسی)|خلق و خوی]] ضعیفی را نشان میدهد که در تمام جنبههای زندگی او تأثیر گذاشته و توانایی تجربهٔ [[لذت]] در فعالیتهایی که در گذشته از آنها لذت میبرده را از دست دادهاست.{{sfn|American Psychiatric Association|2013|p=۱۶۰}} افراد افسرده ممکن است درگیر افکار و [[ابسوردیسم|احساس پوچی]]، [[احساس گناه]] یا [[حسرت|پشیمانی]] نامشخص، درماندگی یا [[ناامیدی]] باشند و در مورد آنهاا [[نشخوار ذهنی]] را تجربه کنند.{{sfn|American_Psychiatric_Association|2013|p=۱۶۱}} سایر علائم افسردگی شامل تمرکز و [[حافظه (جانداران)|حافظه]] ضعیف، کنارهگیری از موقعیتها و فعالیتهای اجتماعی، کاهش [[میل جنسی]]، تحریکپذیری و افکار [[مرگ]] یا [[خودکشی]] است. در این افراد [[بیخوابی]] شایع بوده و گاهی فرد خیلی زود از خواب بیدار میشود و نمیتواند دوباره بخوابد و در مواردی نیز ممکن است [[پرخوابی]] رخ دهد.{{sfn|American Psychiatric Association|2013|p=۱۶۳}} برخی از [[داروهای ضدافسردگی]] نیز بهدلیل اثر محرک خود ممکن است باعث بروز بیخوابی شوند.{{sfn|American Psychiatric Association|2013|p=۱۶۳}} در موارد شدید، افراد افسرده علائم [[روانپریشی]] را تجربه میکنند. این علائم شامل [[هذیان]] یا [[هالوسه|توهمات]] معمولاً ناخوشایند است.<ref>{{Harvnb|American Psychiatric Association|2000a|p=412}}</ref> افرادی که دورههای ابتلا با علائم روانپریشی داشتهاند، احتمال بیشتری دارد که این علائم را در دورههای بعدی ابتلا نیز دارا باشند.<ref>{{cite journal|vauthors=Nelson JC, Bickford D, Delucchi K, Fiedorowicz JG, Coryell WH|date=2018|title=Risk of Psychosis in Recurrent Episodes of Psychotic and Nonpsychotic Major Depressive Disorder: A Systematic Review and Meta-Analysis|url=https://ajp.psychiatryonline.org/doi/full/10.1176/appi.ajp.2018.17101138|journal=Am J Psychiatry|volume=175|issue=9|pages=897–904|doi=10.1176/appi.ajp.2018.17101138|pmid=29792050|s2cid=43951278}}</ref> |
||
یک فرد افسرده ممکن است علائم فیزیکی متعددی مانند [[خستگی]]، [[سردرد]] یا مشکلات گوارشی را نیز گزارش کند. بر اساس معیارهای [[سازمان |
یک فرد افسرده ممکن است علائم فیزیکی متعددی مانند [[خستگی]]، [[سردرد]] یا [[بیماریهای گوارشی|مشکلات گوارشی]] را نیز گزارش کند. بر اساس معیارهای [[سازمان جهانی بهداشت]] برای افسردگی، شکایات فیزیکی شایعترین مشکل ارائهشده در [[کشورهای در حال توسعه]] است.<ref>{{cite journal|vauthors=Fisher JC, Powers WE, Tuerk DB, Edgerton MT|date=March 1975|title=Development of a plastic surgical teaching service in a women's correctional institution|journal=American Journal of Surgery|volume=129|issue=3|pages=269–72|doi=10.1136/bmj.322.7284.482|pmc=1119689|pmid=11222428}}</ref> [[اشتها]] اغلب کاهش و در نتیجه [[کاهش وزن]] رخ میدهد، هر چند برخی اوقات افزایش اشتها و [[چاقی|افزایش وزن]] نیز اتفاق میافتد.<ref name="APA349">{{Harvnb|American Psychiatric Association|2000a|p=349}}</ref> خانواده و دوستان ممکن است متوجه [[آژیتاسیون]] یا [[خستگی|بیحالی]] فرد شوند{{sfn|American Psychiatric Association|2013|p=۱۶۳}} یا در بیماران مسن [[اختلالات شناختی]] مانند [[فراموشی]]<ref>{{cite journal|vauthors=Delgado PL, Schillerstrom J|year=2009|title=Cognitive Difficulties Associated With Depression: What Are the Implications for Treatment?|url=http://www.psychiatrictimes.com/display/article/10168/1387631|journal=Psychiatric Times|volume=26|issue=3|archive-url=https://web.archive.org/web/20090722165650/http://www.psychiatrictimes.com/display/article/10168/1387631|archive-date=22 July 2009|url-status=live}}</ref> و کاهش قابل توجه تحرک را مشاهده کنند.<ref>{{cite book|title=Consensus Guidelines for Assessment and Management of Depression in the Elderly|vauthors=((Faculty of Psychiatry of Old Age, NSW Branch, RANZCP)), Kitching D, Raphael B|year=2001|publisher=NSW Health Department|location=North Sydney, New South Wales|isbn=978-0-7347-3341-2|page=2|url=http://www.health.nsw.gov.au/mhdao/publications/Publications/depression-elderly.pdf|url-status=live|archive-url=https://web.archive.org/web/20150401162939/http://www.health.nsw.gov.au/mhdao/publications/Publications/depression-elderly.pdf|archive-date=1 April 2015}}</ref> |
||
کودکان افسرده اغلب حالتی |
کودکان افسرده اغلب حالتی تحریکپذیر بهجای افسردگی نشان میدهند؛{{sfn|American Psychiatric Association|2013|p=۱۶۳}} بیشتر آنها علاقهٔ خود را به مدرسه از دست میدهند و عملکرد تحصیلی آنها بهشدت کاهش پیدا میکند.{{sfn|American Psychiatric Association|2013|p=۱۶۴}} تشخیص در این دوران معمولاً به تأخیر میافتد یا در زمانی علائم بهعنوان «بدخلقی طبیعی» تعبیر میشود.<ref name="APA349"/> |
||
== علل == |
== علل == |
||
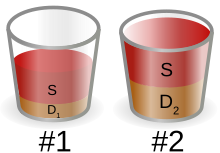
[[File:Diathesis_stress_model_cup_analogy.svg|پیوند=https://en.wikipedia.org/wiki/File:Diathesis_stress_model_cup_analogy.svg|بندانگشتی|یک قیاس فنجانی از [[مدل |
[[File:Diathesis_stress_model_cup_analogy.svg|پیوند=https://en.wikipedia.org/wiki/File:Diathesis_stress_model_cup_analogy.svg|بندانگشتی|یک قیاس فنجانی از [[مدل استرس–حساسیت]] که بخش قرمز نشاندهندهٔ استعداد ژنتیکی و رنگ دیگر نشاندهندهٔ مسائل محیطی است. فرد ۲ بهدلیل استعداد خود، احتمال بیشتری نسبت به فرد ۱ دارد.<ref>{{cite book|last1=Hankin|first1=Benjamin L.|last2=Abela|first2=John R. Z.|name-list-style=vanc|title=Development of Psychopathology: A Vulnerability-Stress Perspective|date=2005|publisher=SAGE Publications|isbn=978-1-4129-0490-2|pages=32–34|url=https://books.google.com/books?id=1Fd0LneB724C&pg=PR7|language=en}}</ref>]] |
||
مدل زیست روانی-اجتماعی پیشنهاد میکند که عوامل بیولوژیکی، روانشناختی و اجتماعی همگی در ایجاد افسردگی نقش دارند.{{sfn|American Psychiatric Association|2013|p=166}}<ref>{{cite web|author=Department of Health and Human Services|year=1999|url=http://www.surgeongeneral.gov/library/mentalhealth/pdfs/c2.pdf|title=The fundamentals of mental health and mental illness|website=Mental Health: A Report of the Surgeon General|access-date=11 November 2008|url-status=live|archive-url=https://web.archive.org/web/20081217031913/http://www.surgeongeneral.gov/library/mentalhealth/pdfs/c2.pdf|archive-date=17 December 2008}}</ref> |
مدل زیست روانی-اجتماعی پیشنهاد میکند که عوامل بیولوژیکی، روانشناختی و اجتماعی همگی در ایجاد افسردگی نقش دارند.{{sfn|American Psychiatric Association|2013|p=166}}<ref>{{cite web|author=Department of Health and Human Services|year=1999|url=http://www.surgeongeneral.gov/library/mentalhealth/pdfs/c2.pdf|title=The fundamentals of mental health and mental illness|website=Mental Health: A Report of the Surgeon General|access-date=11 November 2008|url-status=live|archive-url=https://web.archive.org/web/20081217031913/http://www.surgeongeneral.gov/library/mentalhealth/pdfs/c2.pdf|archive-date=17 December 2008}}</ref> [[مدل استرس–حساسیت]] نشان میدهد که افسردگی زمانی به وجود میآید که یک آسیبپذیری یا [[دیاتز]] از قبل توسط رویدادهای [[استرسزا|استرسزای]] زندگی فعال شود. آسیبپذیری در برابر بیماری در مواردی نیز میتواند [[وراثت|ژنتیکی]]<ref>{{cite journal|vauthors=Caspi A, Sugden K, Moffitt TE, Taylor A, Craig IW, Harrington H, McClay J, Mill J, Martin J, Braithwaite A, Poulton R|date=July 2003|title=Influence of life stress on depression: moderation by a polymorphism in the 5-HTT gene|journal=Science|volume=301|issue=5631|pages=386–89|bibcode=2003Sci...301..386C|doi=10.1126/science.1083968|pmid=12869766|s2cid=146500484}}</ref><ref>{{cite journal|vauthors=Haeffel GJ, Getchell M, Koposov RA, Yrigollen CM, Deyoung CG, Klinteberg BA, Oreland L, Ruchkin VV, Grigorenko EL|date=January 2008|title=Association between polymorphisms in the dopamine transporter gene and depression: evidence for a gene-environment interaction in a sample of juvenile detainees|url=http://www.nd.edu/~ghaeffel/Resources/Haeffel%20et%20al.,%202008.pdf|journal=Psychological Science|volume=19|issue=1|pages=62–69|doi=10.1111/j.1467-9280.2008.02047.x|pmid=18181793|archive-url=https://web.archive.org/web/20081217031910/http://www.nd.edu/~ghaeffel/Resources/Haeffel%20et%20al.%2C%202008.pdf|archive-date=17 December 2008|s2cid=15520723|url-status=live}}</ref> یا ایجادشدهٔ [[طرحواره (روانشناسی)|طرحوارهای]] از دیدگاههای آموزشی و رخدادهایی در دوران [[کودکی]] باشد که دلالت بر تعامل بین [[سرشت و پرورش]] دارد.<ref>{{cite web|author=Slavich GM|year=2004|url=http://www.psychologicalscience.org/observer/getArticle.cfm?id=1640|title=Deconstructing depression: A diathesis-stress perspective (Opinion)|website=APS Observer|access-date=11 November 2008|url-status=live|archive-url=https://web.archive.org/web/20110511233644/http://www.psychologicalscience.org/observer/getArticle.cfm?id=1640|archive-date=11 May 2011}}</ref> [[آرون تمکین بک|آرون بک]]، [[روانپزشک]] آمریکایی پیشنهاد کرد که سهگانهٔ [[منفینگری|افکار منفی]] خودکار و خودبهخود در مورد خویشتن، جهان یا محیط و آینده ممکن است به علائم و نشانههای افسردگی دیگر منجر شود.<ref name="Beck">{{cite book|authors=Beck AT, Rush AJ, Shaw BF, Emery G|title=Cognitive therapy of depression|year=1979|publication-place=New York|publisher=The Guilford Press|isbn=0-89862-000-7|pages=11–12|url=https://books.google.com/books?id=L09cRS0xWj0C|access-date=2022-02-26}}</ref><ref>{{cite journal|authors=Nieto I, Robles E, Vasquez C|date=2020-11-01|title=Self-reported cognitive biases in depression: A meta-analysis|url=https://www.sciencedirect.com/science/article/abs/pii/S0272735820301227|journal=Clinical Psychology Review|publisher=ScienceDirect|volume=82|page=101934|doi=10.1016/j.cpr.2020.101934|pmid=33137610|access-date=2022-02-26|s2cid=226243519}}</ref> |
||
تجارب نامطلوب دوران کودکی (شامل [[کودکآزاری]]، بیتوجهی عاطفی و اختلافات شدید خانوادگی) بهطور قابل توجهی خطر افسردگی اساسی را افزایش میدهد، به خصوص اگر بیش از یک نوع باشد.{{sfn|American Psychiatric Association|2013|p=۱۶۶}} ترومای دوران کودکی نیز با شدت افسردگی، پاسخ ضعیف به درمان و طول مدت بیماری مرتبط است. برخی نسبت به دیگران مستعد ابتلا به بیماریهای روانی مانند افسردگی پس از سانحه هستند و [[ژن]]های مختلفی برای کنترل |
تجارب نامطلوب دوران کودکی (شامل [[کودکآزاری]]، بیتوجهی عاطفی و اختلافات شدید خانوادگی) بهطور قابل توجهی خطر افسردگی اساسی را افزایش میدهد، به خصوص اگر بیش از یک نوع باشد.{{sfn|American Psychiatric Association|2013|p=۱۶۶}} ترومای دوران کودکی نیز با شدت افسردگی، پاسخ ضعیف به درمان و طول مدت بیماری مرتبط است. برخی نسبت به دیگران مستعد ابتلا به بیماریهای روانی مانند افسردگی پس از سانحه هستند و [[ژن]]های مختلفی برای کنترل استعداد، پیشنهاد شدهاست.<ref>{{cite journal|vauthors=Saveanu RV, Nemeroff CB|date=March 2012|title=Etiology of depression: genetic and environmental factors|url=https://www.researchgate.net/publication/221866686|journal=The Psychiatric Clinics of North America|volume=35|issue=1|pages=51–71|doi=10.1016/j.psc.2011.12.001|pmid=22370490}}</ref> |
||
=== ژنتیک === |
=== ژنتیک === |
||
مطالعات [[ژنتیک رفتاری]] بر روی اعضای یک خانواده و [[دوقلو]] |
مطالعات [[ژنتیک رفتاری]] بر روی اعضای یک خانواده و [[دوقلو|دوقلوها]] نشان میدهد که تقریباً ۴۰ درصد از تفاوتهای فردی در خطر ابتلا به اختلال افسردگی عمده را میتوان با عوامل ژنتیکی توضیح داد.<ref>{{cite journal|vauthors=Sullivan PF, Neale MC, Kendler KS|date=October 2000|title=Genetic epidemiology of major depression: review and meta-analysis|journal=The American Journal of Psychiatry|volume=157|issue=10|pages=1552–62|doi=10.1176/appi.ajp.157.10.1552|pmid=11007705}}</ref> مانند بسیاری از اختلالات روانپزشکی، افسردگی عمده احتمالاً تحت تأثیر بسیاری از تغییرات ژنتیکی فردی رخ میدهد. یک [[مطالعه همخوانی سراسر ژنوم]]، در سال ۲۰۱۸، ۴۴ نوع ژنتیکی مرتبط با خطر ابتلا به افسردگی اساسی را کشف کرد؛<ref>{{cite journal|vauthors=Wray NR|date=May 2018|title=Genome-wide association analyses identify 44 risk variants and refine the genetic architecture of major depression|url=http://juser.fz-juelich.de/record/845891|journal=Nature Genetics|volume=50|issue=5|pages=668–681|doi=10.1038/s41588-018-0090-3|pmc=5934326|pmid=29700475|hdl=11370/3a0e2468-99e7-40c3-80f4-9d25adfae485}}</ref> مطالعهای دیگر نیز در سال ۲۰۱۹، نشان داد که ۱۰۲ نوع [[ژن]] مرتبط با افسردگی در [[ژنوم]] انسان وجود دارد.<ref>{{cite journal|vauthors=Howard DM, Adams MJ, Clarke TK, Hafferty JD, Gibson J, Shirali M, etal|date=March 2019|title=Genome-wide meta-analysis of depression identifies 102 independent variants and highlights the importance of the prefrontal brain regions|journal=Nature Neuroscience|volume=22|issue=3|pages=343–352|doi=10.1038/s41593-018-0326-7|pmc=6522363|pmid=30718901<!--|pmc=6522363-->}}</ref> همچنین تلاشهای دیگری برای بررسی تعاملات بین [[استرس (زیستشناسی)|استرس]] افراد در زندگی و وجود چند ژن مرتبط با افسردگی صورت پذیرفتهاست.<ref>{{cite journal|vauthors=Peyrot WJ, Van der Auwera S, Milaneschi Y, Dolan CV, Madden PA, Sullivan PF, Strohmaier J, Ripke S, Rietschel M, Nivard MG, Mullins N, Montgomery GW, Henders AK, Heat AC, Fisher HL, Dunn EC, Byrne EM, etal|date=July 2018|title=Does Childhood Trauma Moderate Polygenic Risk for Depression? A Meta-analysis of 5765 Subjects From the Psychiatric Genomics Consortium|journal=Biological Psychiatry|volume=84|issue=2|pages=138–147|doi=10.1016/j.biopsych.2017.09.009|pmc=5862738|pmid=29129318}}</ref> |
||
=== علل محیطی === |
=== علل محیطی === |
||
افسردگی همچنین میتواند ثانویه و ناشی از یک وضعیت [[مزمن]] پزشکی در زندگی مانند [[ |
افسردگی همچنین میتواند ثانویه و ناشی از یک وضعیت [[مزمن]] پزشکی در زندگی مانند [[اچآیوی]]/[[ایدز]]، [[آسم]]<ref>{{cite journal|vauthors=Simon GE|date=November 2001|title=Treating depression in patients with chronic disease: recognition and treatment are crucial; depression worsens the course of a chronic illness|journal=The Western Journal of Medicine|volume=175|issue=5|pages=292–93|doi=10.1136/ewjm.175.5.292|pmc=1071593|pmid=11694462}}</ref> یا از طریق علل مشترک (مانند [[تباهی (پزشکی)|دژنراسیون]] [[عقدههای قاعدهای]] در [[بیماری پارکینسون]] یا اختلال در تنظیم [[دستگاه ایمنی|ایمنی]] در آسم)<ref>{{cite journal|vauthors=Kewalramani A, Bollinger ME, Postolache TT|date=1 January 2008|title=Asthma and Mood Disorders|journal=International Journal of Child Health and Human Development|volume=1|issue=2|pages=115–23|pmc=2631932|pmid=19180246}}</ref> باشد و گاهی به عنوان «افسردگی ثانویه» شناخته میشود.<ref>{{cite journal|vauthors=Clayton PJ, Lewis CE|date=March 1981|title=The significance of secondary depression|journal=Journal of Affective Disorders|volume=3|issue=1|pages=25–35|doi=10.1016/0165-0327(81)90016-1|pmid=6455456|author1-link=Paula Clayton}}</ref> افسردگی همچنین ممکن است در اثر [[مشکلات درمانزاد]]، مانند افسردگی ناشی از دارو، پدید آید (نتیجهٔ مراقبتهای بهداشتی). درمانهای مرتبط با افسردگی شامل [[اینترفرون|اینترفرونها]]، [[بتا بلاکر|بتابلاکرها]]، [[ایزوترتینوین]]، [[پیشگیری از بارداری#شیوههای دارویی|داروهای ضدبارداری]]،<ref>{{cite journal|vauthors=Rogers D, Pies R|date=December 2008|title=General medical with depression drugs associated|journal=Psychiatry|volume=5|issue=12|pages=28–41|pmc=2729620|pmid=19724774}}</ref> ضد [[بیماری قلبی-عروقی|مشکلات قلبی]]، [[دارو ضد تشنج|ضد تشنجها]]، [[داروی ضدمیگرن|ضد میگرنها]]، [[داروهای ضدروانپریشی|ضد روانپریشی]] و [[هورمون درمانی]] مانند [[آگونیست هورمون آزادکننده گنادوتروپین|آگونیست هورمون آزادکنندهٔ گنادوتروپین]] است.<ref>{{cite book|vauthors=Botts S, Ryan M|title=Drug-Induced Diseases Section IV: Drug-Induced Psychiatric Diseases Chapter 18: Depression|url=https://www.ashp.org/DocLibrary/Policy/Suicidality/DID-Chapter18.aspx|archive-url=https://web.archive.org/web/20101223035009/http://www.ashp.org/DocLibrary/Policy/Suicidality/DID-Chapter18.aspx|url-status=dead|archive-date=23 December 2010|pages=1–23}}</ref> همچنین استفاده از [[مخدر|موادمخدر]] در سنین پایین با افزایش خطر ابتلا به افسردگی در مراحل بعدی زندگی همراه است.<ref>{{cite journal|vauthors=Brook DW, Brook JS, Zhang C, Cohen P, Whiteman M|date=November 2002|title=Drug use and the risk of major depressive disorder, alcohol dependence, and substance use disorders|journal=Archives of General Psychiatry|volume=59|issue=11|pages=1039–44|doi=10.1001/archpsyc.59.11.1039|pmid=12418937|doi-access=free}}</ref> در مواردی نیز افسردگی، پس از [[زایمان]] رخ میدهد که با عنوان [[افسردگی پسزایمانی|افسردگی پس از زایمان]] شناخته میشود و عقیده بر این است که در نتیجهٔ تغییرات [[هورمون|هورمونی]] مرتبط با [[بارداری]]، بروز میکند.<ref>{{cite journal|vauthors=Meltzer-Brody S|date=9 January 2017|title=New insights into perinatal depression: pathogenesis and treatment during pregnancy and postpartum|journal=Dialogues in Clinical Neuroscience|volume=13|issue=1|pages=89–100|doi=10.31887/DCNS.2011.13.1/smbrody|pmc=3181972|pmid=21485749}}</ref>[[اختلال عاطفی فصلی]]، نیز نوعی افسردگی مرتبط با تغییرات فصلی در [[نور خورشید]] است که با کاهش نور خورشید ایجاد میشود.<ref>{{cite journal|vauthors=Melrose S|date=1 January 2015|title=Seasonal Affective Disorder: An Overview of Assessment and Treatment Approaches|journal=Depression Research and Treatment|volume=2015|pages=178564|doi=10.1155/2015/178564|pmc=4673349|pmid=26688752|doi-access=free}}</ref> [[آویتامینوز|کمبود ویتامینهای]] [[ویتامین ب۲|ب۲]]، [[ویتامین ب۶|ب۶]] و [[ویتامین ب۱۲|ب۱۲]] نیز ممکن است ایجادکنندهٔ افسردگی در زنان باشند.<ref>{{cite journal|vauthors=Wu Y, Zhang L, Li S, Zhang D|date=2021-04-29|title=Associations of dietary vitamin B1, vitamin B2, vitamin B6, and vitamin B12 with the risk of depression: a systematic review and meta-analysis|journal=Nutrition Reviews|publisher=Oxford University Press (OUP)|volume=80|issue=3|pages=351–366|doi=10.1093/nutrit/nuab014|issn=0029-6643|pmid=33912967}}</ref> |
||
== آسیبشناسی == |
== آسیبشناسی == |
||
[[پاتوفیزیولوژی]] افسردگی بهطور کامل شناخته نشدهاست، اما نظریههای فعلی حول سیستمهای [[مونوآمینرژیک]]، [[ریتم شبانهروزی]]، [[اختلال عملکرد ایمنی]]، اختلال عملکرد محور HPA و ناهنجاریهای ساختاری یا عملکردی مدارهای احساسی متمرکز هستند. |
[[پاتوفیزیولوژی]] افسردگی بهطور کامل شناخته نشدهاست، اما نظریههای فعلی حول سیستمهای [[مونوآمین|مونوآمینرژیک]]، [[ساعت زیستی|ریتم شبانهروزی]]، [[اختلال عملکرد ایمنی]]، اختلال عملکرد محور HPA و ناهنجاریهای ساختاری یا عملکردی مدارهای احساسی متمرکز هستند. |
||
طبق شواهد ارائه شده از اثربخشی داروهای مونوآمینرژیک در درمان افسردگی، تئوری [[مونوآمین]] بیان میکند که فعالیت ناکافی [[ |
طبق شواهد ارائه شده از اثربخشی داروهای مونوآمینرژیک در درمان افسردگی، تئوری [[مونوآمین]] بیان میکند که فعالیت ناکافی [[ناقل عصبی|انتقالدهندههای عصبی]] مونوآمین علت اصلی افسردگی است. شواهد تئوری مونوآمین از حوزههای متعددی بهدست میآید. ابتدا، کاهش حاد [[تریپتوفان]]، که یک پیشساز ضروری [[سروتونین]] و مونوآمین است، میتواند باعث افسردگی در افراد در دورهٔ بهبودی یک بیماری یا بستگان افراد افسرده شود؛ این مسئله نشان میدهد که کاهش انتقال عصبی سروتونرژیک در افسردگی نقش عمدهای بر عهده دارد.<ref>{{cite journal|vauthors=Ruhé HG, Mason NS, Schene AH|date=April 2007|title=Mood is indirectly related to serotonin, norepinephrine and dopamine levels in humans: a meta-analysis of monoamine depletion studies|journal=Molecular Psychiatry|volume=12|issue=4|pages=331–59|doi=10.1038/sj.mp.4001949|pmid=17389902|doi-access=free}}</ref> دوم، بررسی خطر افسردگی و [[چندریختی (زیستشناسی)|پلیمورفیسمها]] در ژن 5-HTTLPR که [[گیرنده سروتونین|گیرندههای سروتونین]] را کد میکند، ارتباطی را نشان میدهد. سوم، کاهش اندازه [[لوکوس سیرولئوس]]، کاهش فعالیت تیروزین هیدروکسیلاز، افزایش تراکم گیرندهٔ آلفا-۲ آدرنرژیک و شواهد از مدلهای [[موش]] حاکی از کاهش انتقال عصبی [[دستگاه آدرنرژیک]] در افسردگی است.<ref>{{cite journal|vauthors=Delgado PL, Moreno FA|year=2000|title=Role of norepinephrine in depression|journal=The Journal of Clinical Psychiatry|volume=61|issue=Suppl 1|pages=5–12|pmid=10703757}}</ref> علاوه بر موارد فوق، کاهش سطح [[هومووانیلیک اسید]]، پاسخ تغییریافته به [[دگزامفتامین]]، پاسخ علائم افسردگی به [[آگونیست|آگونیستهای]] گیرندهٔ [[دوپامین]]، کاهش اتصال گیرندهٔ دوپامین D1 در [[جسم مخطط]]<ref>{{cite journal|vauthors=Savitz JB, Drevets WC|date=April 2013|title=Neuroreceptor imaging in depression|journal=Neurobiology of Disease|volume=52|pages=49–65|doi=10.1016/j.nbd.2012.06.001|pmid=22691454|doi-access=free}}</ref> و پلیمورفیسم ژنهای گیرندهٔ دوپامین و مونوآمینهای دیگر را در افسردگی دخیل میدانند.<ref>{{cite journal|vauthors=Hasler G|date=October 2010|title=Pathophysiology of depression: do we have any solid evidence of interest to clinicians?|journal=World Psychiatry|volume=9|issue=3|pages=155–61|doi=10.1002/j.2051-5545.2010.tb00298.x|pmc=2950973|pmid=20975857}}</ref><ref>{{cite journal|vauthors=Dunlop BW, Nemeroff CB|date=March 2007|title=The role of dopamine in the pathophysiology of depression|url=https://www.researchgate.net/publication/6466257|journal=Archives of General Psychiatry|volume=64|issue=3|pages=327–37|doi=10.1001/archpsyc.64.3.327|pmid=17339521}}</ref> همچنین افزایش فعالیت [[مونوآمین اکسیداز]]، که [[مونوآمین|مونوآمینها]] را تجزیه میکند، با افسردگی مرتبط شناخته شدهاست.<ref>{{cite journal|vauthors=Meyer JH, Ginovart N, Boovariwala A, et al|date=November 2006|title=Elevated monoamine oxidase a levels in the brain: an explanation for the monoamine imbalance of major depression|journal=Archives of General Psychiatry|volume=63|issue=11|pages=1209–16|doi=10.1001/archpsyc.63.11.1209|pmid=17088501|doi-access=free}}</ref> با این حال، تئوری مونوآمین با مشاهداتی مبنی بر اینکه کاهش [[سروتونین]] باعث افسردگی در افراد سالم نمیشود، [[داروهای ضدافسردگی]] با وجود افزایش فوری سطح مونوآمینها همچنان پس از هفتهها اثر خود را بر بیمار افسرده نشان نمیدهند و وجود داروهای ضدافسردگی غیرمعمول که میتوانند علیرغم هدف قرار ندادن مسیر انتقالدهندههای مونوآمینی، افسردگی را بهبود دهند، دچار اشکال است.<ref>{{cite book|editor-first1=Kenneth L|editor-last1=Davis|editor-first2=Dennis|editor-last2=Charney|editor-first3=Joseph T|editor-last3=Coyle|editor-first4=Charles|editor-last4=Nemeroff|name-list-style=vanc|title=Neuropsychopharmacology: the fifth generation of progress: an official publication of the American College of Neuropsychopharmacology|date=2002|publisher=Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-0-7817-2837-9|pages=1139–63|edition=5th}}</ref> |
||
یکی از توضیحهای پیشنهادی برای تأخیر درمانی و حمایت بیشتر از کمبود مونوآمینها در افراد افسرده، |
یکی از توضیحهای پیشنهادی برای تأخیر درمانی و حمایت بیشتر از کمبود مونوآمینها در افراد افسرده، حساسیتزدایی از خودمهاری در [[هسته رافه|هستههای رافه]] از طریق افزایش سروتونین بهواسطهٔ داروهای ضدافسردگی است.<ref>{{cite journal|vauthors=Adell A|date=April 2015|title=Revisiting the role of raphe and serotonin in neuropsychiatric disorders|journal=The Journal of General Physiology|volume=145|issue=4|pages=257–59|doi=10.1085/jgp.201511389|pmc=4380212|pmid=25825168}}</ref> |
||
== ملاکهای DSM-IV-TR == |
== ملاکهای DSM-IV-TR == |
||
الف) حداقل پنج |
الف) حداقل پنج مورد از علائم زیر همزمان در یک دورهٔ دو هفتهای وجود داشته باشد و نشانهٔ تغییری در کارکرد قبلی باشد؛ حداقل یکی از علائم یا (۱) خلق افسرده باشد، یا (۲) بیعلاقگی و بیلذتی. |
||
* نکته: |
* نکته: علائمی را که به وضوح از یک بیماری عمومی ناشی شدهاند و نیز هذیانها و توهمهای ناهماهنگ با خلق، منظور نشوند. |
||
# خلق افسرده |
# خلق افسرده در بیشتر اوقات روز و تقریباً همه روزها، چه طبق گزارش خود بیمار از احساس ذهنیاش (مثلاً احساس کند غمگین است، یا احساس پوچی کند)، چه طبق مشاهدهٔ دیگران (مثلاً بگویند گریان به نظر میرسد). نکته: در کودکان و نوجوانان میتواند بهصورت خلق [[تحرکپذیری|تحریکپذیر]] (irritable) باشد. |
||
# کاهش واضح علاقهمندی یا لذت بردن از همه یا تقریباً همهٔ فعالیتها، اکثر اوقات روز و تقریباً |
# کاهش واضح علاقهمندی یا لذت بردن از همه یا تقریباً همهٔ فعالیتها، اکثر اوقات روز و تقریباً همهٔ روزها (چه طبق گزارش خود بیمار از احساس ذهنیاش، چه بنا بر مشاهدات دیگران). |
||
# کاهش چشمگیر وزن بدون اجرای |
# کاهش چشمگیر وزن بدون اجرای برنامهٔ (رژیم) خاصی برای لاغری، یا افزایش وزن (مثلاً تغییر وزن بدن بیش از پنج درصد در عرض یک ماه)، یا کاهش یا افزایش اشتها تقریباً همهٔ روزها. نکته: در کودکان، نرسیدن به وزن قابل انتظار را باید در نظر گرفت. |
||
# |
# کمخوابی یا پرخوابی بهطور تقریباً هر روزه. |
||
# |
# [[آژیتاسیون|سراسیمگی]] یا کندی روانی-حرکتی در تقریباً همه روزها (برای دیگران مشهود باشد، نه اینکه فقط خود بیمار احساس ذهنی بیقراری یا کند شدن را گزارش کند). |
||
# احساس خستگی یا از دست دادن انرژی تقریباً همه روزها. |
# احساس خستگی یا از دست دادن انرژی تقریباً همه روزها. |
||
# احساس بیارزشی یا احساس گناه مفرط یا |
# احساس بیارزشی یا احساس گناه مفرط یا نامتناسب (که حتی ممکن است هذیانی باشد) تقریباً هر روز (صِرف ملامت نفس یا [[احساس گناه]] برای تشخیص بیمار بودن، کافی نیست). |
||
# کاهش قدرت تفکر یا تمرکز، یا احساس بلاتصمیمی، تقریباً هر روز (چه طبق گزارش بیمار از احساس ذهنی خود، چه بنا بر مشاهده دیگران). |
# کاهش قدرت تفکر یا تمرکز، یا احساس بلاتصمیمی، تقریباً هر روز (چه طبق گزارش بیمار از احساس ذهنی خود، چه بنا بر مشاهده دیگران). |
||
# افکار عودکننده دربارهٔ مرگ (نه فقط ترس از مردن)، فکر مکرر خودکشی بدون هیچ |
# افکار عودکننده دربارهٔ مرگ (نه فقط ترس از مردن)، فکر مکرر خودکشی بدون هیچ نقشهٔ خاصی، اقدام به خودکشی، یا داشتن نقشهای معین برای انجام خودکشی. |
||
ب) |
ب) علائم مذکور واجد ملاکهای دوره مشترک نباشد. |
||
پ) |
پ) علائم از نظر بالینی رنج و عذاب چشمگیری برای بیمار ایجاد کرده باشد یا کارکردهای او را در حوزههای اجتماعی، شغلی، یا سایر حوزههای مهم زندگی مختل کرده باشد. |
||
ت) |
ت) علائم، ارتباطی به اثرات جسمی مستقیم یک ماده (مثلاً مادهای که مورد [[سوءمصرف]] قرار میگیرد، یا [[دارو]]) یا یک [[بیماری]] عمومی (مثل [[کمکاری تیروئید]]) نداشته باشد. |
||
ث) داغدیدگی، توجیه بهتری برای |
ث) داغدیدگی، توجیه بهتری برای علائم نباشد، یعنی به دنبال از دست رفتن فرد محبوب، علائم بیش از دو ماه طول کشیده باشد، یا مختل شدن واضح کارکردها، اشتغال ذهنی شدید با احساس بیارزشی، فکر خودکشی، علائم روانپریشی یا کندی روانی- حرکتی به شکل مشخص وجود داشته باشد.<ref>هارولد کاپلان و بنیامین سادوک، چکیده روانپزشکی بالینی، ترجمه فرزین رضاعی. تهران ارجمند. جلد دوم. صفحه97. ISBN 9789644961762</ref> |
||
== انواع == |
== انواع == |
||
* [[اختلال عاطفی فصلی]] نوعی |
* [[اختلال عاطفی فصلی]] نوعی افسردگی است که با کوتاهشدن روزها در فصل [[پاییز]] و [[زمستان]] سر رسیده و در [[بهار]] و [[تابستان]] از بین میرود.<ref>هارولد کاپلان و بنیامین سادوک، ''چکیده روانپزشکی بالینی''، نصرتالله پورافکاری، سوم پائیز ۱۳۷۷، تهران: آزاده، ص ۹۹. {{شابک|964-90053-2-3}}</ref> |
||
* افسردگی عمده یا ماژور، شایعترین نوع افسردگی |
* افسردگی عمده یا ماژور، شایعترین نوع افسردگی است که خود را با عوارضی چون کمبود انرژی، تحریکپذیری، عدم تمرکز، تغییر عادات خواب و تغذیه نشان میدهد. |
||
* [[افسردگی پس از زایمان]] نوعی |
* [[افسردگی پسزایمانی|افسردگی پس از زایمان]] نوعی افسردگی است که به فاصلهٔ کوتاهی پس از [[زایمان]] و بیشتر در زنهایی که از ناراحتیهای روانی پیشین رنج میبردهاند، ظاهر میشود. |
||
* افسردگی |
* افسردگی دوقطبی نیز یکی از شابعترین انواع افسردگی است. از این نوع افسردگی در گذشته با نام [[شیدایی]] یاد میشد و فردی که به این بیماری دچار است، دارای علائمی مانند انرژی و [[هیجان]] زیاد، هجوم افکار منفی و واکنشهای هیجانی، ضعف در [[قضاوت]] و [[تصمیمگیری]] خواهد بود. |
||
* |
* [[افسردگی سایکوتیک]] نیز نوعی از افسردگی عمده است که باعث بروز [[هذیان]] و [[هالوسه|توهم]] در بیمار میشود. در این نوع افسردگی، بیمار دائماً در حال شنیدن صداهای ناامید کننده در سر خود است و احساس دائمی گناه با او همراه خواهد بود. همچنین علائم کاتاتونیک (حالتی از بهت و عدم واکنش) نیز در برخی از بیماران بروز میکند. |
||
* دیستایمیا یا اختلال افسردگی |
* [[کجخلقی|دیستایمیا]] یا اختلال افسردگی مداوم، نوعی افسردگی بلندمدت است که شدت آن کمتر از افسردگی عمده است. این نوع افسردگی دارای علائمی چون احساس غم، عدم تمرکز و خستگی است. |
||
* افسردگی آتیپیک یا |
* افسردگی آتیپیک یا غیرمعمول نیز با علائمی مانند سنگینی دست و پا و سنگینی سر بروز میکند و فعالیتهای روزانهٔ فرد را مختل میکند. در این بیماری، فرد تمایل بیشتری به خواب دارد.<ref>{{یادکرد وب|نویسنده=دکتر سجاد زمانی|کد زبان=|تاریخ=|وبگاه=خانه ان ال پی|نشانی=https://tehrannlp.com/درمان-افسردگی-nlp/|عنوان=درمان افسردگی}}</ref> |
||
== مدیریت == |
|||
سه روش رایج برای درمان افسردگی عبارتاند از [[رواندرمانی]]، دارودرمانی و [[درمان با ضربه الکتریکی تشنجآور|شوکدرمانی]]. رواندرمانی درمان انتخابی (بهجای دارو) برای افراد زیر ۱۸ سال است. دستورالعملهای [[موسسه ملی تعالی بهداشت و مراقبت|مؤسسهٔ ملی بهداشت و مراقبت عالی بریتانیا]] (NICE) در سال ۲۰۰۴ نشان میدهد که داروهای ضدافسردگی نباید برای درمان اولیهٔ افسردگی خفیف استفاده شوند، زیرا [[نسبت ریسک به فایده|نسبت خطر به فایده]] در آنها پایین است. توصیه میشود که درمان ضدافسردگی در ترکیب با مداخلات روانی اجتماعی باید در موارد زیر در نظر گرفته شود: |
|||
:* افرادی که سابقهٔ افسردگی متوسط یا شدید دارند. |
|||
:* افراد مبتلا به افسردگی خفیف اما طولانیمدت |
|||
:* بهعنوان خط دوم درمان افسردگی خفیف که پس از مداخلات دیگر ادامه مییابد. |
|||
:* بهعنوان خط نخست درمان افسردگی متوسط یا شدید. |
|||
دستورالعملها همچنین خاطرنشان میکنند که درمان با داروهای ضدافسردگی، باید حداقل به مدت شش ماه ادامه یابد تا خطر [[عود (پزشکی)|عود]] کاهش یابد و [[بازدارنده بازجذب سروتونین|بازدارندههای بازجذب سروتونین]] بهتر از [[ضدافسردگیهای سهحلقهای]] تحمل میشوند.<ref>{{Cite web|url=http://www.nice.org.uk/guidance/CG23|accessdate=20 March 2013|title=Depression|publisher=National Institute for Health and Care Excellence|date=December 2004|archiveurl=https://web.archive.org/web/20081115042517/http://www.nice.org.uk/Guidance/CG23|archivedate=15 November 2008}}</ref> |
|||
دستورالعملهای درمانی [[انجمن روانپزشکی آمریکا]] توصیه میکنند که درمان اولیه باید بهصورت فردی و بر پایهٔ عواملی از جمله شدت علائم، اختلالات همزمان، تجربهٔ درمانی قبلی و ترجیحات شخصی تنظیم شود. گزینههای درمانی ممکن است شامل دارودرمانی، رواندرمانی، [[تمرین بدنی|ورزش]]، [[درمان با ضربه الکتریکی تشنجآور|شوکدرمانی]] (ECT)، [[تحریک مغناطیسی مغز]] (TMS) یا [[نوردرمانی]] باشد. داروهای ضدافسردگی بهعنوان یک انتخاب درمانی اولیه در افراد مبتلا به افسردگی عمدهٔ خفیف، متوسط یا شدید توصیه میشود و باید به همگی افراد مبتلا به افسردگی شدید، داده شود مگر اینکه تحت شوکدرمانی باشند.<ref name="apaguidelines">{{Cite journal|date=April 2000|title=Practice guideline for the treatment of patients with major depressive disorder (revision). American Psychiatric Association|journal=The American Journal of Psychiatry|volume=157|issue=4 Suppl|pages=1–45|pmid=10767867}}; Third edition {{DOI|10.1176/appi.books.9780890423363.48690}}</ref> شواهدی وجود دارد که نشان میدهد مراقبت مشترک توسط تیمی از پزشکان مراقبتهای بهداشتی نتایج بهتری نسبت به مراقبتهای معمول تکپزشک ایجاد میکند.<ref>{{Cite journal|last=Archer|first=Janine|last2=Bower|first2=Peter|last3=Gilbody|first3=Simon|last4=Lovell|first4=Karina|last5=Richards|first5=David|last6=Gask|first6=Linda|last7=Dickens|first7=Chris|last8=Coventry|first8=Peter|date=2012-10-17|editor-last=Cochrane Common Mental Disorders Group|title=Collaborative care for depression and anxiety problems|url=https://doi.wiley.com/10.1002/14651858.CD006525.pub2|journal=Cochrane Database of Systematic Reviews|language=en|doi=10.1002/14651858.CD006525.pub2}}</ref> |
|||
=== شوکدرمانی === |
|||
[[درمان با ضربه الکتریکی تشنجآور|الکتروشوکدرمانی]] (ECT) یک درمان [[روانپزشکی]] استاندارد است که در آن [[حمله صرع|تشنج]] بهصورت الکتریکی در فرد مبتلا به افسردگی ایجاد میشود.<ref>Rudorfer, MV, Henry, ME, Sackeim, HA (2003). [http://media.wiley.com/assets/138/93/UK_Tasman_Chap92.pdf "Electroconvulsive therapy"]. In A Tasman, J Kay, JA Lieberman (eds) ''Psychiatry, Second Edition''. Chichester: John Wiley & Sons Ltd, 1865–1901.</ref> این روش با [[رضایت آگاهانه]] و بهعنوان آخرین خط مداخله برای درمان اختلال افسردگی عمده انجام میپذیرد.<ref name="Beloucif2">{{Cite journal|vauthors=Beloucif S|date=April 2013|title=Informed consent for special procedures: electroconvulsive therapy and psychosurgery|journal=Current Opinion in Anesthesiology|volume=26|issue=2|pages=182–85|doi=10.1097/ACO.0b013e32835e7380|pmid=23385317}}</ref><ref name="FDA2011rev">FDA. [https://www.fda.gov/downloads/AdvisoryCommittees/CommitteesMeetingMaterials/MedicalDevices/MedicalDevicesAdvisoryCommittee/NeurologicalDevicesPanel/UCM240933.pdf FDA Executive Summary] {{Webarchive|url=https://web.archive.org/web/20150924161659/https://www.fda.gov/downloads/AdvisoryCommittees/CommitteesMeetingMaterials/MedicalDevices/MedicalDevicesAdvisoryCommittee/NeurologicalDevicesPanel/UCM240933.pdf|date=24 September 2015}}. Prepared for the 27–28 January 2011 meeting of the Neurological Devices Panel Meeting to Discuss the Classification of Electroconvulsive Therapy Devices (ECT). Quote, p38: "Three major practice guidelines have been published on ECT. These guidelines include: APA Task Force on ECT (2001); Third report of the Royal College of Psychiatrists' Special Committee on ECT (2004); National Institute for Health and Clinical Excellence (NICE 2003; NICE 2009). There is significant agreement between the three sets of recommendations."</ref> یک دورهٔ شوکدرمانی برای حدود ۵۰ درصد از افراد مبتلا به اختلال افسردگی عمدهٔ مقاوم به درمان، چه تکقطبی یا [[اختلال دوقطبی نوع دو|دوقطبی]]، موثر است.<ref>{{Cite journal|vauthors=Dierckx B, Heijnen WT, van den Broek WW, Birkenhäger TK|date=March 2012|title=Efficacy of electroconvulsive therapy in bipolar versus unipolar major depression: a meta-analysis|journal=Bipolar Disorders|volume=14|issue=2|pages=146–50|doi=10.1111/j.1399-5618.2012.00997.x|pmid=22420590}}</ref> جدای از اثرات در [[مغز]]، خطرات فیزیکی کلی شوکدرمانی مشابه [[بیهوشی عمومی]] مختصر است.<ref name="SG">{{یادکرد وب|عنوان=- Reports of the Surgeon General - Profiles in Science Search Results|نشانی=https://profiles.nlm.nih.gov/spotlight/nn/catalog?search_field=all_fields|وبگاه=profiles.nlm.nih.gov|بازبینی=2022-07-23}}</ref> بلافاصله پس از درمان با این روش، شایعترین عوارض جانبی شامل [[گیجی]] و از دست دادن حافظه است.<ref name=":0">{{یادکرد وب|عنوان=Wayback Machine|نشانی=https://web.archive.org/web/20150924161659/https://www.fda.gov/downloads/AdvisoryCommittees/CommitteesMeetingMaterials/MedicalDevices/MedicalDevicesAdvisoryCommittee/NeurologicalDevicesPanel/UCM240933.pdf|وبگاه=web.archive.org|بازبینی=2022-07-23}}</ref> شوکدرمانی یکی از کمضررترین گزینههای درمانی موجود برای زنان [[بارداری|باردار]] با افسردگی شدید در نظر گرفته میشود.<ref>{{Cite journal|last=Pompili|first=Maurizio|last2=Dominici|first2=Giovanni|last3=Giordano|first3=Gloria|last4=Longo|first4=Lucia|last5=Serafini|first5=Gianluca|last6=Lester|first6=David|last7=Amore|first7=Mario|last8=Girardi|first8=Paolo|date=2014-12-01|title=Electroconvulsive treatment during pregnancy: a systematic review|url=https://doi.org/10.1586/14737175.2014.972373|journal=Expert Review of Neurotherapeutics|volume=14|issue=12|pages=1377–1390|doi=10.1586/14737175.2014.972373|issn=1473-7175}}</ref> |
|||
یک دورهٔ معمول شوکدرمانی شامل چندین مرتبه است که معمولاً دو یا سه بار در هفته انجام میشود تا زمانی که فرد، دیگر علائمی نداشته باشد. شوکدرمانی تحت [[بیهوشی]] همراه با استفاده از [[شل کننده عضلات|شلکنندههای عضلانی]] انجام میشود.<ref>{{Cite web|url=http://psychcentral.com/lib/5-outdated-beliefs-about-ect/00011255|title=5 Outdated Beliefs About ECT|website=Psych Central.com|archiveurl=https://web.archive.org/web/20130808042410/http://psychcentral.com/lib/5-outdated-beliefs-about-ect/00011255|archivedate=8 August 2013|date=17 May 2016}}</ref> پس از شوکدرمانی، درمان دارویی معمولا ادامه مییابد و برخی بیماران، به شوکدرمانی مجدد بهعنوان یادآور نیاز خواهند داشت.<ref name=":0" /> |
|||
== جستارهای وابسته == |
== جستارهای وابسته == |
||
| خط ۸۷: | خط ۱۰۴: | ||
== منابع == |
== منابع == |
||
{{پانویس|چپچین=بله|۲}} |
{{پانویس|چپچین=بله|۲}} |
||
* {{یادکرد وب| نشانی = http://emedicine.medscape.com/article/286759-overview| عنوان =Depression | تاریخ بازدید = ۳۰ دی ۱۳۸۸| تاریخ = | ناشر = emedicine | زبان = انگلیسی}} |
|||
== پیوند به بیرون == |
== پیوند به بیرون == |
||
{{Spoken Wikipedia|Mdd2 003.ogg|date=۲۰۱۴-۱۰-۰۶}} |
{{Spoken Wikipedia|Mdd2 003.ogg|date=۲۰۱۴-۱۰-۰۶}} |
||
نسخهٔ ۲۳ ژوئیهٔ ۲۰۲۲، ساعت ۱۱:۱۱
| اختلال افسردگی عمده | |
|---|---|
| نامهای دیگر | افسردگی بالینی، افسردگی اساسی، افسردگی تکقطبی، اختلال تکقطبی، افسردگی مکرر |
 | |
| بر دروازهٔ ابدیت اثر ونسان ون گوگ (۱۸۹۰) | |
| تخصص | روانپزشکی |
| نشانهها | بدخلقی و افسردگی، عزت نفس پایین، از دست دادن علاقه در فعالیتهای بهطور معمول لذتبخش، انرژی کم، درد بدون دلیل مشخص[۱] |
| عوارض | خودآزاری، خودکشی[۲][۳] |
| دورهٔ معمول آغاز | دههٔ بیستم زندگی[۴] |
| دورهٔ بیماری | بیش از ۲ هفته[۱] |
| علت | عوامل محیطی (تجارب نامطلوب زندگی، رویدادهای استرسزای زندگی)، ژنتیک و عوامل روانی[۵] |
| عوامل خطر | سابقهٔ خانوادگی، تغییرات عمدهٔ زندگی، داروهای خاص، مشکلات سلامت مزمن، اختلال سوءمصرف مواد[۱][۵] |
| تشخیص افتراقی | اختلال دوقطبی، اختلال کمتوجهی - بیشفعالی، غم[۶] |
| درمان | رواندرمانی، داروهای ضدافسردگی، شوکدرمانی، ورزش کردن[۱][۷] |
| طبقهبندی و منابع بیرونی | |
| دادگان بیماریها | 3589 |
| پیشنت پلاس | اختلال افسردگی عمده |
اختلال افسردگی عمده یا اختلال افسردگی ماژور (به انگلیسی: Major Depressive Disorder) یک بیماری روانی[۸] است که مشخصههای اصلی آن، حالت افسردگی در وضعیتها و موقعیتهای مختلف، عزت نفس پایین و بیعلاقگی به انجام فعالیتهایی که بهطور معمول، لذتبخش هستند، به مدت دستکم، دو هفته میباشد.[۱] افسردگی، معمولاً همراه با علائمی مثل عدم عزت نفس، اختلالات خواب، اختلالات خوردن، خستگی، بیحالی و احساس دردِ بدون دلیل است.[۱] همچنین در مواردی، فرد افسرده ممکن است هذیان بگوید یا چیزهایی ببیند یا بشنود که دیگران قادر به احساس آنها نیستند.[۱] بعضی از بیماران، به نوعی افسردگی بازگشتی، دچار هستند؛ به این معنا که فرد، دورههایی از افسردگی را تجربه میکند که ممکن است بین هر دوره، سالها فاصله باشد. شایان ذکر است که اختلالات افسردگی میتوانند تأثیراتی بسیار منفی بر شخصیت فرد، کار، درآمد مالی، زندگی تحصیلی و نیز وضعیت خواب، عادتهای غذایی و سلامت عمومی او داشته باشد[۱] و همین عوارض، مراجعهٔ بهموقع به روانشناس بالینی و روانپزشک را در صورت مشاهدهٔ نشانهها به امری ضروری تبدیل میکند.[۹]طبق آمارگیریهای صورت گرفته بین ۲ تا ۷ درصد بالغان افسرده، با خودکشی میمیرند.[۹] و بیش از ۶۰٪ افرادی که با خودکشی، جان خود را از دست میدهند، مبتلا به افسردگی حاد یا دیگر اختلالات خلقی بودهاند.[۱۰]
تصور میشود که عامل اصلی بُروز افسردگی، زمینهٔ ژنتیکی، محیطی و فاکتورهای روانشناسی باشد.[۱] همچنین عواملی همچون سابقهٔ خانوادگی، تغییرات اساسی در زندگی، بعضی داروهای روانپزشکی، مشکلات مزمن سلامتی و سوءمصرف مواد مخدر، میتوانند احتمال ابتلا به افسردگی را افزایش دهند.[۱] البته در ۴۰٪ موارد، عامل ژنتیک، عامل اصلی ابتلا برآورد شدهاست. تشخیص افسردگی کاملاً بر پایهٔ تجربیات گزارششدهٔ خود فرد و بررسیهای وضعیت شناختی است و هیچ تست آزمایشگاهی برای تشخیص سریع آن، وجود ندارد؛[۱۱] اما در مواردی، آزمایشهایی برای رد حالات فیزیکی خاصی که ممکن است نشانههای مشابهی را به وجود آورند انجام میگیرد. بین افسردگی و غم که بخشی عادی از زندگی بوده و خفیفتر است تفاوت وجود دارد.[۱۱]
معمولاً، مبتلایان به افسردگی بهوسیلهٔ رواندرمانی، دارو درمانی و تجویز داروهای ضدافسردگی تحت درمان قرار میگیرند.[۱] درمان بهوسیلهٔ دارو، مؤثر بهنظر میرسد؛ اما تأثیر آن ممکن است فقط در حالات حاد بیماری احساس شود. دارو درمانی فقط برای رساندن بیمار به حالت پایدار و پایا میتواند مفید باشد و حتماً در کنار دارودرمانی، به رواندرمانی توسط روانشناس متخصص، نیاز است. استفاده بلندمدت دارو بدون رواندرمانی با شکست فرایند درمان، مواجه خواهد شد[۱۲][۱۳] اما اینکه میتواند بر احتمال خودکشی تأثیرگذار باشد یا خیر، معلوم نیست.[۱۴] مشاورههای درمانی نیز بهصورت رفتاردرمانی شناختی و رواندرمانی بین فردی انجام میشود.[۱][۱۵] در صورتی که روشهای نامبرده تأثیرگذار نباشند، شوکدرمانی ممکن است امتحان شود[۱] و در مواردی که خطر صدمهرسانی به خود، وجود دارد، ممکن است بر خلاف تمایل فرد، او را بستری کنند.[۱۶] تقریباً ۲۵۳ میلیون نفر (۳٫۶٪) در سراسر جهان در سال ۲۰۱۳ مبتلا به افسردگی عمده بودهاند.[۱۷] درصد افرادی که دستکم یکبار به این بیماری مبتلا شدهاند، از ۷٪ در ژاپن تا ۲۱٪ در فرانسه، متغیر است.[۴] نرخ طول عمر در کشورهای توسعهیافته (۱۵٪) بیشتر از کشورهای در حال توسعه (۱۱٪) است[۴] که این به نوبهٔ خود، طول دورههای افسردگی را مخصوصاً در دورههای بازگشتیافته بیشتر میکند.[۱۷] شایعترین دورهٔ ابتلا، دههٔ ۲۰ یا ۳۰ زندگی است. تعداد ابتلاها در زنها نیز دو برابر مردان، گزارش شدهاست.[۴][۱۸]
انجمن روانپزشکی آمریکا، «افسردگی اساسی» را در سال ۱۹۸۰ به مجموعهٔ راهنمای تشخیصی و آماری اختلالهای روانی، معروف به DSM-III اضافه نمود[۱۹] که در واقع انشعابی از رواننژندی افسردگی در DSM-II است که در آن، افسردگی با علائمی همچون کجخلقی و اختلالات سازگاری با حالت پریشانی ناشی از افسردگی، مرتبط دانسته شده بود.[۱۹]
علائم و نشانهها

افسردگی عمده بهطور قابل توجهی بر روابط خانوادگی و شخصی، زندگی شغلی یا تحصیلی، عادات خواب و غذا خوردن و سلامت عمومی فرد تأثیر میگذارد.[۲۰] فردی که در یک دوره افسردگی عمده بهسر میبرد معمولاً خلق و خوی ضعیفی را نشان میدهد که در تمام جنبههای زندگی او تأثیر گذاشته و توانایی تجربهٔ لذت در فعالیتهایی که در گذشته از آنها لذت میبرده را از دست دادهاست.[۲۱] افراد افسرده ممکن است درگیر افکار و احساس پوچی، احساس گناه یا پشیمانی نامشخص، درماندگی یا ناامیدی باشند و در مورد آنهاا نشخوار ذهنی را تجربه کنند.[۲۲] سایر علائم افسردگی شامل تمرکز و حافظه ضعیف، کنارهگیری از موقعیتها و فعالیتهای اجتماعی، کاهش میل جنسی، تحریکپذیری و افکار مرگ یا خودکشی است. در این افراد بیخوابی شایع بوده و گاهی فرد خیلی زود از خواب بیدار میشود و نمیتواند دوباره بخوابد و در مواردی نیز ممکن است پرخوابی رخ دهد.[۲۳] برخی از داروهای ضدافسردگی نیز بهدلیل اثر محرک خود ممکن است باعث بروز بیخوابی شوند.[۲۳] در موارد شدید، افراد افسرده علائم روانپریشی را تجربه میکنند. این علائم شامل هذیان یا توهمات معمولاً ناخوشایند است.[۲۴] افرادی که دورههای ابتلا با علائم روانپریشی داشتهاند، احتمال بیشتری دارد که این علائم را در دورههای بعدی ابتلا نیز دارا باشند.[۲۵]
یک فرد افسرده ممکن است علائم فیزیکی متعددی مانند خستگی، سردرد یا مشکلات گوارشی را نیز گزارش کند. بر اساس معیارهای سازمان جهانی بهداشت برای افسردگی، شکایات فیزیکی شایعترین مشکل ارائهشده در کشورهای در حال توسعه است.[۲۶] اشتها اغلب کاهش و در نتیجه کاهش وزن رخ میدهد، هر چند برخی اوقات افزایش اشتها و افزایش وزن نیز اتفاق میافتد.[۲۷] خانواده و دوستان ممکن است متوجه آژیتاسیون یا بیحالی فرد شوند[۲۳] یا در بیماران مسن اختلالات شناختی مانند فراموشی[۲۸] و کاهش قابل توجه تحرک را مشاهده کنند.[۲۹]
کودکان افسرده اغلب حالتی تحریکپذیر بهجای افسردگی نشان میدهند؛[۲۳] بیشتر آنها علاقهٔ خود را به مدرسه از دست میدهند و عملکرد تحصیلی آنها بهشدت کاهش پیدا میکند.[۳۰] تشخیص در این دوران معمولاً به تأخیر میافتد یا در زمانی علائم بهعنوان «بدخلقی طبیعی» تعبیر میشود.[۲۷]
علل
مدل زیست روانی-اجتماعی پیشنهاد میکند که عوامل بیولوژیکی، روانشناختی و اجتماعی همگی در ایجاد افسردگی نقش دارند.[۵][۳۲] مدل استرس–حساسیت نشان میدهد که افسردگی زمانی به وجود میآید که یک آسیبپذیری یا دیاتز از قبل توسط رویدادهای استرسزای زندگی فعال شود. آسیبپذیری در برابر بیماری در مواردی نیز میتواند ژنتیکی[۳۳][۳۴] یا ایجادشدهٔ طرحوارهای از دیدگاههای آموزشی و رخدادهایی در دوران کودکی باشد که دلالت بر تعامل بین سرشت و پرورش دارد.[۳۵] آرون بک، روانپزشک آمریکایی پیشنهاد کرد که سهگانهٔ افکار منفی خودکار و خودبهخود در مورد خویشتن، جهان یا محیط و آینده ممکن است به علائم و نشانههای افسردگی دیگر منجر شود.[۳۶][۳۷]
تجارب نامطلوب دوران کودکی (شامل کودکآزاری، بیتوجهی عاطفی و اختلافات شدید خانوادگی) بهطور قابل توجهی خطر افسردگی اساسی را افزایش میدهد، به خصوص اگر بیش از یک نوع باشد.[۵] ترومای دوران کودکی نیز با شدت افسردگی، پاسخ ضعیف به درمان و طول مدت بیماری مرتبط است. برخی نسبت به دیگران مستعد ابتلا به بیماریهای روانی مانند افسردگی پس از سانحه هستند و ژنهای مختلفی برای کنترل استعداد، پیشنهاد شدهاست.[۳۸]
ژنتیک
مطالعات ژنتیک رفتاری بر روی اعضای یک خانواده و دوقلوها نشان میدهد که تقریباً ۴۰ درصد از تفاوتهای فردی در خطر ابتلا به اختلال افسردگی عمده را میتوان با عوامل ژنتیکی توضیح داد.[۳۹] مانند بسیاری از اختلالات روانپزشکی، افسردگی عمده احتمالاً تحت تأثیر بسیاری از تغییرات ژنتیکی فردی رخ میدهد. یک مطالعه همخوانی سراسر ژنوم، در سال ۲۰۱۸، ۴۴ نوع ژنتیکی مرتبط با خطر ابتلا به افسردگی اساسی را کشف کرد؛[۴۰] مطالعهای دیگر نیز در سال ۲۰۱۹، نشان داد که ۱۰۲ نوع ژن مرتبط با افسردگی در ژنوم انسان وجود دارد.[۴۱] همچنین تلاشهای دیگری برای بررسی تعاملات بین استرس افراد در زندگی و وجود چند ژن مرتبط با افسردگی صورت پذیرفتهاست.[۴۲]
علل محیطی
افسردگی همچنین میتواند ثانویه و ناشی از یک وضعیت مزمن پزشکی در زندگی مانند اچآیوی/ایدز، آسم[۴۳] یا از طریق علل مشترک (مانند دژنراسیون عقدههای قاعدهای در بیماری پارکینسون یا اختلال در تنظیم ایمنی در آسم)[۴۴] باشد و گاهی به عنوان «افسردگی ثانویه» شناخته میشود.[۴۵] افسردگی همچنین ممکن است در اثر مشکلات درمانزاد، مانند افسردگی ناشی از دارو، پدید آید (نتیجهٔ مراقبتهای بهداشتی). درمانهای مرتبط با افسردگی شامل اینترفرونها، بتابلاکرها، ایزوترتینوین، داروهای ضدبارداری،[۴۶] ضد مشکلات قلبی، ضد تشنجها، ضد میگرنها، ضد روانپریشی و هورمون درمانی مانند آگونیست هورمون آزادکنندهٔ گنادوتروپین است.[۴۷] همچنین استفاده از موادمخدر در سنین پایین با افزایش خطر ابتلا به افسردگی در مراحل بعدی زندگی همراه است.[۴۸] در مواردی نیز افسردگی، پس از زایمان رخ میدهد که با عنوان افسردگی پس از زایمان شناخته میشود و عقیده بر این است که در نتیجهٔ تغییرات هورمونی مرتبط با بارداری، بروز میکند.[۴۹]اختلال عاطفی فصلی، نیز نوعی افسردگی مرتبط با تغییرات فصلی در نور خورشید است که با کاهش نور خورشید ایجاد میشود.[۵۰] کمبود ویتامینهای ب۲، ب۶ و ب۱۲ نیز ممکن است ایجادکنندهٔ افسردگی در زنان باشند.[۵۱]
آسیبشناسی
پاتوفیزیولوژی افسردگی بهطور کامل شناخته نشدهاست، اما نظریههای فعلی حول سیستمهای مونوآمینرژیک، ریتم شبانهروزی، اختلال عملکرد ایمنی، اختلال عملکرد محور HPA و ناهنجاریهای ساختاری یا عملکردی مدارهای احساسی متمرکز هستند.
طبق شواهد ارائه شده از اثربخشی داروهای مونوآمینرژیک در درمان افسردگی، تئوری مونوآمین بیان میکند که فعالیت ناکافی انتقالدهندههای عصبی مونوآمین علت اصلی افسردگی است. شواهد تئوری مونوآمین از حوزههای متعددی بهدست میآید. ابتدا، کاهش حاد تریپتوفان، که یک پیشساز ضروری سروتونین و مونوآمین است، میتواند باعث افسردگی در افراد در دورهٔ بهبودی یک بیماری یا بستگان افراد افسرده شود؛ این مسئله نشان میدهد که کاهش انتقال عصبی سروتونرژیک در افسردگی نقش عمدهای بر عهده دارد.[۵۲] دوم، بررسی خطر افسردگی و پلیمورفیسمها در ژن 5-HTTLPR که گیرندههای سروتونین را کد میکند، ارتباطی را نشان میدهد. سوم، کاهش اندازه لوکوس سیرولئوس، کاهش فعالیت تیروزین هیدروکسیلاز، افزایش تراکم گیرندهٔ آلفا-۲ آدرنرژیک و شواهد از مدلهای موش حاکی از کاهش انتقال عصبی دستگاه آدرنرژیک در افسردگی است.[۵۳] علاوه بر موارد فوق، کاهش سطح هومووانیلیک اسید، پاسخ تغییریافته به دگزامفتامین، پاسخ علائم افسردگی به آگونیستهای گیرندهٔ دوپامین، کاهش اتصال گیرندهٔ دوپامین D1 در جسم مخطط[۵۴] و پلیمورفیسم ژنهای گیرندهٔ دوپامین و مونوآمینهای دیگر را در افسردگی دخیل میدانند.[۵۵][۵۶] همچنین افزایش فعالیت مونوآمین اکسیداز، که مونوآمینها را تجزیه میکند، با افسردگی مرتبط شناخته شدهاست.[۵۷] با این حال، تئوری مونوآمین با مشاهداتی مبنی بر اینکه کاهش سروتونین باعث افسردگی در افراد سالم نمیشود، داروهای ضدافسردگی با وجود افزایش فوری سطح مونوآمینها همچنان پس از هفتهها اثر خود را بر بیمار افسرده نشان نمیدهند و وجود داروهای ضدافسردگی غیرمعمول که میتوانند علیرغم هدف قرار ندادن مسیر انتقالدهندههای مونوآمینی، افسردگی را بهبود دهند، دچار اشکال است.[۵۸]
یکی از توضیحهای پیشنهادی برای تأخیر درمانی و حمایت بیشتر از کمبود مونوآمینها در افراد افسرده، حساسیتزدایی از خودمهاری در هستههای رافه از طریق افزایش سروتونین بهواسطهٔ داروهای ضدافسردگی است.[۵۹]
ملاکهای DSM-IV-TR
الف) حداقل پنج مورد از علائم زیر همزمان در یک دورهٔ دو هفتهای وجود داشته باشد و نشانهٔ تغییری در کارکرد قبلی باشد؛ حداقل یکی از علائم یا (۱) خلق افسرده باشد، یا (۲) بیعلاقگی و بیلذتی.
- نکته: علائمی را که به وضوح از یک بیماری عمومی ناشی شدهاند و نیز هذیانها و توهمهای ناهماهنگ با خلق، منظور نشوند.
- خلق افسرده در بیشتر اوقات روز و تقریباً همه روزها، چه طبق گزارش خود بیمار از احساس ذهنیاش (مثلاً احساس کند غمگین است، یا احساس پوچی کند)، چه طبق مشاهدهٔ دیگران (مثلاً بگویند گریان به نظر میرسد). نکته: در کودکان و نوجوانان میتواند بهصورت خلق تحریکپذیر (irritable) باشد.
- کاهش واضح علاقهمندی یا لذت بردن از همه یا تقریباً همهٔ فعالیتها، اکثر اوقات روز و تقریباً همهٔ روزها (چه طبق گزارش خود بیمار از احساس ذهنیاش، چه بنا بر مشاهدات دیگران).
- کاهش چشمگیر وزن بدون اجرای برنامهٔ (رژیم) خاصی برای لاغری، یا افزایش وزن (مثلاً تغییر وزن بدن بیش از پنج درصد در عرض یک ماه)، یا کاهش یا افزایش اشتها تقریباً همهٔ روزها. نکته: در کودکان، نرسیدن به وزن قابل انتظار را باید در نظر گرفت.
- کمخوابی یا پرخوابی بهطور تقریباً هر روزه.
- سراسیمگی یا کندی روانی-حرکتی در تقریباً همه روزها (برای دیگران مشهود باشد، نه اینکه فقط خود بیمار احساس ذهنی بیقراری یا کند شدن را گزارش کند).
- احساس خستگی یا از دست دادن انرژی تقریباً همه روزها.
- احساس بیارزشی یا احساس گناه مفرط یا نامتناسب (که حتی ممکن است هذیانی باشد) تقریباً هر روز (صِرف ملامت نفس یا احساس گناه برای تشخیص بیمار بودن، کافی نیست).
- کاهش قدرت تفکر یا تمرکز، یا احساس بلاتصمیمی، تقریباً هر روز (چه طبق گزارش بیمار از احساس ذهنی خود، چه بنا بر مشاهده دیگران).
- افکار عودکننده دربارهٔ مرگ (نه فقط ترس از مردن)، فکر مکرر خودکشی بدون هیچ نقشهٔ خاصی، اقدام به خودکشی، یا داشتن نقشهای معین برای انجام خودکشی.
ب) علائم مذکور واجد ملاکهای دوره مشترک نباشد.
پ) علائم از نظر بالینی رنج و عذاب چشمگیری برای بیمار ایجاد کرده باشد یا کارکردهای او را در حوزههای اجتماعی، شغلی، یا سایر حوزههای مهم زندگی مختل کرده باشد.
ت) علائم، ارتباطی به اثرات جسمی مستقیم یک ماده (مثلاً مادهای که مورد سوءمصرف قرار میگیرد، یا دارو) یا یک بیماری عمومی (مثل کمکاری تیروئید) نداشته باشد.
ث) داغدیدگی، توجیه بهتری برای علائم نباشد، یعنی به دنبال از دست رفتن فرد محبوب، علائم بیش از دو ماه طول کشیده باشد، یا مختل شدن واضح کارکردها، اشتغال ذهنی شدید با احساس بیارزشی، فکر خودکشی، علائم روانپریشی یا کندی روانی- حرکتی به شکل مشخص وجود داشته باشد.[۶۰]
انواع
- اختلال عاطفی فصلی نوعی افسردگی است که با کوتاهشدن روزها در فصل پاییز و زمستان سر رسیده و در بهار و تابستان از بین میرود.[۶۱]
- افسردگی عمده یا ماژور، شایعترین نوع افسردگی است که خود را با عوارضی چون کمبود انرژی، تحریکپذیری، عدم تمرکز، تغییر عادات خواب و تغذیه نشان میدهد.
- افسردگی پس از زایمان نوعی افسردگی است که به فاصلهٔ کوتاهی پس از زایمان و بیشتر در زنهایی که از ناراحتیهای روانی پیشین رنج میبردهاند، ظاهر میشود.
- افسردگی دوقطبی نیز یکی از شابعترین انواع افسردگی است. از این نوع افسردگی در گذشته با نام شیدایی یاد میشد و فردی که به این بیماری دچار است، دارای علائمی مانند انرژی و هیجان زیاد، هجوم افکار منفی و واکنشهای هیجانی، ضعف در قضاوت و تصمیمگیری خواهد بود.
- افسردگی سایکوتیک نیز نوعی از افسردگی عمده است که باعث بروز هذیان و توهم در بیمار میشود. در این نوع افسردگی، بیمار دائماً در حال شنیدن صداهای ناامید کننده در سر خود است و احساس دائمی گناه با او همراه خواهد بود. همچنین علائم کاتاتونیک (حالتی از بهت و عدم واکنش) نیز در برخی از بیماران بروز میکند.
- دیستایمیا یا اختلال افسردگی مداوم، نوعی افسردگی بلندمدت است که شدت آن کمتر از افسردگی عمده است. این نوع افسردگی دارای علائمی چون احساس غم، عدم تمرکز و خستگی است.
- افسردگی آتیپیک یا غیرمعمول نیز با علائمی مانند سنگینی دست و پا و سنگینی سر بروز میکند و فعالیتهای روزانهٔ فرد را مختل میکند. در این بیماری، فرد تمایل بیشتری به خواب دارد.[۶۲]
مدیریت
سه روش رایج برای درمان افسردگی عبارتاند از رواندرمانی، دارودرمانی و شوکدرمانی. رواندرمانی درمان انتخابی (بهجای دارو) برای افراد زیر ۱۸ سال است. دستورالعملهای مؤسسهٔ ملی بهداشت و مراقبت عالی بریتانیا (NICE) در سال ۲۰۰۴ نشان میدهد که داروهای ضدافسردگی نباید برای درمان اولیهٔ افسردگی خفیف استفاده شوند، زیرا نسبت خطر به فایده در آنها پایین است. توصیه میشود که درمان ضدافسردگی در ترکیب با مداخلات روانی اجتماعی باید در موارد زیر در نظر گرفته شود:
- افرادی که سابقهٔ افسردگی متوسط یا شدید دارند.
- افراد مبتلا به افسردگی خفیف اما طولانیمدت
- بهعنوان خط دوم درمان افسردگی خفیف که پس از مداخلات دیگر ادامه مییابد.
- بهعنوان خط نخست درمان افسردگی متوسط یا شدید.
دستورالعملها همچنین خاطرنشان میکنند که درمان با داروهای ضدافسردگی، باید حداقل به مدت شش ماه ادامه یابد تا خطر عود کاهش یابد و بازدارندههای بازجذب سروتونین بهتر از ضدافسردگیهای سهحلقهای تحمل میشوند.[۶۳]
دستورالعملهای درمانی انجمن روانپزشکی آمریکا توصیه میکنند که درمان اولیه باید بهصورت فردی و بر پایهٔ عواملی از جمله شدت علائم، اختلالات همزمان، تجربهٔ درمانی قبلی و ترجیحات شخصی تنظیم شود. گزینههای درمانی ممکن است شامل دارودرمانی، رواندرمانی، ورزش، شوکدرمانی (ECT)، تحریک مغناطیسی مغز (TMS) یا نوردرمانی باشد. داروهای ضدافسردگی بهعنوان یک انتخاب درمانی اولیه در افراد مبتلا به افسردگی عمدهٔ خفیف، متوسط یا شدید توصیه میشود و باید به همگی افراد مبتلا به افسردگی شدید، داده شود مگر اینکه تحت شوکدرمانی باشند.[۶۴] شواهدی وجود دارد که نشان میدهد مراقبت مشترک توسط تیمی از پزشکان مراقبتهای بهداشتی نتایج بهتری نسبت به مراقبتهای معمول تکپزشک ایجاد میکند.[۶۵]
شوکدرمانی
الکتروشوکدرمانی (ECT) یک درمان روانپزشکی استاندارد است که در آن تشنج بهصورت الکتریکی در فرد مبتلا به افسردگی ایجاد میشود.[۶۶] این روش با رضایت آگاهانه و بهعنوان آخرین خط مداخله برای درمان اختلال افسردگی عمده انجام میپذیرد.[۶۷][۶۸] یک دورهٔ شوکدرمانی برای حدود ۵۰ درصد از افراد مبتلا به اختلال افسردگی عمدهٔ مقاوم به درمان، چه تکقطبی یا دوقطبی، موثر است.[۶۹] جدای از اثرات در مغز، خطرات فیزیکی کلی شوکدرمانی مشابه بیهوشی عمومی مختصر است.[۷۰] بلافاصله پس از درمان با این روش، شایعترین عوارض جانبی شامل گیجی و از دست دادن حافظه است.[۷۱] شوکدرمانی یکی از کمضررترین گزینههای درمانی موجود برای زنان باردار با افسردگی شدید در نظر گرفته میشود.[۷۲]
یک دورهٔ معمول شوکدرمانی شامل چندین مرتبه است که معمولاً دو یا سه بار در هفته انجام میشود تا زمانی که فرد، دیگر علائمی نداشته باشد. شوکدرمانی تحت بیهوشی همراه با استفاده از شلکنندههای عضلانی انجام میشود.[۷۳] پس از شوکدرمانی، درمان دارویی معمولا ادامه مییابد و برخی بیماران، به شوکدرمانی مجدد بهعنوان یادآور نیاز خواهند داشت.[۷۱]
جستارهای وابسته
منابع
- ↑ ۱٫۰۰ ۱٫۰۱ ۱٫۰۲ ۱٫۰۳ ۱٫۰۴ ۱٫۰۵ ۱٫۰۶ ۱٫۰۷ ۱٫۰۸ ۱٫۰۹ ۱٫۱۰ ۱٫۱۱ ۱٫۱۲ "Depression". NIMH. May 2016. Retrieved 31 July 2016.
- ↑ Richards, C. Steven; O'Hara, Michael W. (2014). The Oxford Handbook of Depression and Comorbidity. Oxford University Press. p. 254. ISBN 978-0-19-979704-2.
- ↑ Strakowski, Stephen; Nelson, Erik (2015). Major Depressive Disorder. Oxford University Press. p. PT27. ISBN 978-0-19-026432-1.
- ↑ ۴٫۰ ۴٫۱ ۴٫۲ ۴٫۳ Kessler, RC; Bromet, EJ (2013). "The epidemiology of depression across cultures". Annual review of public health. 34: 119–38. doi:10.1146/annurev-publhealth-031912-114409. PMC 4100461. PMID 23514317.
- ↑ ۵٫۰ ۵٫۱ ۵٫۲ ۵٫۳ American Psychiatric Association 2013, p. 166.
- ↑ American Psychiatric Association 2013, pp. 167–168.
- ↑ Cooney GM, Dwan K, Greig CA, Lawlor DA, Rimer J, Waugh FR, McMurdo M, Mead GE (September 2013). Mead GE (ed.). "Exercise for depression". The Cochrane Database of Systematic Reviews. 9 (9): CD004366. doi:10.1002/14651858.CD004366.pub6. PMID 24026850.
- ↑ «Wayback Machine» (PDF). web.archive.org. دریافتشده در ۲۰۲۲-۰۷-۲۳.
- ↑ ۹٫۰ ۹٫۱ Richards, C. Steven; O'Hara, Michael W. (2014). The Oxford Handbook of Depression and Comorbidity (به انگلیسی). Oxford University Press. p. 254. ISBN 978-0-19-979704-2.
- ↑ Lynch, Virginia A.; Duval, Janet Barber (2010). Forensic Nursing Science (به انگلیسی). Elsevier Health Sciences. p. 453. ISBN 0-323-06638-0.
- ↑ ۱۱٫۰ ۱۱٫۱ Patton, Lauren L. (2015). The ADA Practical Guide to Patients with Medical Conditions (به انگلیسی) (2 ed.). John Wiley & Sons. p. 339. ISBN 978-1-118-92928-5.
- ↑ Fournier JC, DeRubeis RJ, Hollon SD, Dimidjian S, Amsterdam JD, Shelton RC, Fawcett J (January 2010). "Antidepressant drug effects and depression severity: a patient-level meta-analysis". JAMA. 303 (1): 47–53. doi:10.1001/jama.2009.1943. PMC 3712503. PMID 20051569.
{{cite journal}}: نگهداری یادکرد:استفاده از پارامتر نویسندگان (link) - ↑ Kirsch I, Deacon BJ, Huedo-Medina TB, Scoboria A, Moore TJ, Johnson BT (February 2008). "Initial severity and antidepressant benefits: a meta-analysis of data submitted to the Food and Drug Administration". PLoS Med. 5 (2): e45. doi:10.1371/journal.pmed.0050045. PMC 2253608. PMID 18303940.
{{cite journal}}: نگهداری یادکرد:استفاده از پارامتر نویسندگان (link) - ↑ Braun, C; Bschor, T; Franklin, J; Baethge, C (2016). "Suicides and Suicide Attempts during Long-Term Treatment with Antidepressants: A Meta-Analysis of 29 Placebo-Controlled Studies Including 6,934 Patients with Major Depressive Disorder". Psychotherapy and psychosomatics. 85 (3): 171–9. doi:10.1159/000442293. PMID 27043848.
- ↑ Driessen Ellen; Hollon Steven D (2010). "Cognitive Behavioral Therapy for Mood Disorders: Efficacy, Moderators and Mediators". Psychiatric Clinics of North America. 33 (3): 537–55. doi:10.1016/j.psc.2010.04.005. PMC 2933381. PMID 20599132.
- ↑ Association, American Psychiatric. American Psychiatric Association Practice Guidelines for the Treatment of Psychiatric Disorders: Compendium 2006 (به انگلیسی). American Psychiatric Pub. p. 780. ISBN 978-0-89042-385-1.
- ↑ ۱۷٫۰ ۱۷٫۱ Global Burden of Disease Study 2013, Collaborators (22 August 2015). "Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet (London, England). 386 (9995): 743–800. doi:10.1016/S0140-6736(15)60692-4. PMC 4561509. PMID 26063472.
{{cite journal}}:|first1=has generic name (help) - ↑ American Psychiatric Association (2013), Diagnostic and Statistical Manual of Mental Disorders (5th ed.), Arlington: American Psychiatric Publishing, pp. 160–168, ISBN 978-0-89042-555-8, retrieved 22 July 2016
- ↑ ۱۹٫۰ ۱۹٫۱ Hersen, Michel; Rosqvist, Johan (2008). Handbook of Psychological Assessment, Case Conceptualization, and Treatment, Volume 1: Adults (به انگلیسی). John Wiley & Sons. p. 32. ISBN 978-0-470-17356-5.
- ↑ Depression (PDF). National Institute of Mental Health (NIMH). Retrieved 13 October 2021.
- ↑ American Psychiatric Association 2013, p. 160.
- ↑ American_Psychiatric_Association 2013, p. 161.
- ↑ ۲۳٫۰ ۲۳٫۱ ۲۳٫۲ ۲۳٫۳ American Psychiatric Association 2013, p. 163.
- ↑ (American Psychiatric Association 2000a، ص. 412)
- ↑ Nelson JC, Bickford D, Delucchi K, Fiedorowicz JG, Coryell WH (2018). "Risk of Psychosis in Recurrent Episodes of Psychotic and Nonpsychotic Major Depressive Disorder: A Systematic Review and Meta-Analysis". Am J Psychiatry. 175 (9): 897–904. doi:10.1176/appi.ajp.2018.17101138. PMID 29792050. S2CID 43951278.
- ↑ Fisher JC, Powers WE, Tuerk DB, Edgerton MT (March 1975). "Development of a plastic surgical teaching service in a women's correctional institution". American Journal of Surgery. 129 (3): 269–72. doi:10.1136/bmj.322.7284.482. PMC 1119689. PMID 11222428.
- ↑ ۲۷٫۰ ۲۷٫۱ (American Psychiatric Association 2000a، ص. 349)
- ↑ Delgado PL, Schillerstrom J (2009). "Cognitive Difficulties Associated With Depression: What Are the Implications for Treatment?". Psychiatric Times. 26 (3). Archived from the original on 22 July 2009.
- ↑ Faculty of Psychiatry of Old Age, NSW Branch, RANZCP, Kitching D, Raphael B (2001). Consensus Guidelines for Assessment and Management of Depression in the Elderly (PDF). North Sydney, New South Wales: NSW Health Department. p. 2. ISBN 978-0-7347-3341-2. Archived (PDF) from the original on 1 April 2015.
- ↑ American Psychiatric Association 2013, p. 164.
- ↑ Hankin, Benjamin L.; Abela, John R. Z. (2005). Development of Psychopathology: A Vulnerability-Stress Perspective (به انگلیسی). SAGE Publications. pp. 32–34. ISBN 978-1-4129-0490-2.
- ↑ Department of Health and Human Services (1999). "The fundamentals of mental health and mental illness" (PDF). Mental Health: A Report of the Surgeon General. Archived (PDF) from the original on 17 December 2008. Retrieved 11 November 2008.
- ↑ Caspi A, Sugden K, Moffitt TE, Taylor A, Craig IW, Harrington H, McClay J, Mill J, Martin J, Braithwaite A, Poulton R (July 2003). "Influence of life stress on depression: moderation by a polymorphism in the 5-HTT gene". Science. 301 (5631): 386–89. Bibcode:2003Sci...301..386C. doi:10.1126/science.1083968. PMID 12869766. S2CID 146500484.
- ↑ Haeffel GJ, Getchell M, Koposov RA, Yrigollen CM, Deyoung CG, Klinteberg BA, Oreland L, Ruchkin VV, Grigorenko EL (January 2008). "Association between polymorphisms in the dopamine transporter gene and depression: evidence for a gene-environment interaction in a sample of juvenile detainees" (PDF). Psychological Science. 19 (1): 62–69. doi:10.1111/j.1467-9280.2008.02047.x. PMID 18181793. S2CID 15520723. Archived (PDF) from the original on 17 December 2008.
- ↑ Slavich GM (2004). "Deconstructing depression: A diathesis-stress perspective (Opinion)". APS Observer. Archived from the original on 11 May 2011. Retrieved 11 November 2008.
- ↑ Beck AT, Rush AJ, Shaw BF, Emery G (1979). Cognitive therapy of depression. New York: The Guilford Press. pp. 11–12. ISBN 0-89862-000-7. Retrieved 2022-02-26.
{{cite book}}: نگهداری یادکرد:استفاده از پارامتر نویسندگان (link) - ↑ Nieto I, Robles E, Vasquez C (2020-11-01). "Self-reported cognitive biases in depression: A meta-analysis". Clinical Psychology Review. ScienceDirect. 82: 101934. doi:10.1016/j.cpr.2020.101934. PMID 33137610. S2CID 226243519. Retrieved 2022-02-26.
{{cite journal}}: نگهداری یادکرد:استفاده از پارامتر نویسندگان (link) - ↑ Saveanu RV, Nemeroff CB (March 2012). "Etiology of depression: genetic and environmental factors". The Psychiatric Clinics of North America. 35 (1): 51–71. doi:10.1016/j.psc.2011.12.001. PMID 22370490.
- ↑ Sullivan PF, Neale MC, Kendler KS (October 2000). "Genetic epidemiology of major depression: review and meta-analysis". The American Journal of Psychiatry. 157 (10): 1552–62. doi:10.1176/appi.ajp.157.10.1552. PMID 11007705.
- ↑ Wray NR (May 2018). "Genome-wide association analyses identify 44 risk variants and refine the genetic architecture of major depression". Nature Genetics. 50 (5): 668–681. doi:10.1038/s41588-018-0090-3. hdl:11370/3a0e2468-99e7-40c3-80f4-9d25adfae485. PMC 5934326. PMID 29700475.
- ↑ Howard DM, Adams MJ, Clarke TK, Hafferty JD, Gibson J, Shirali M, et al. (March 2019). "Genome-wide meta-analysis of depression identifies 102 independent variants and highlights the importance of the prefrontal brain regions". Nature Neuroscience. 22 (3): 343–352. doi:10.1038/s41593-018-0326-7. PMC 6522363. PMID 30718901.
- ↑ Peyrot WJ, Van der Auwera S, Milaneschi Y, Dolan CV, Madden PA, Sullivan PF, Strohmaier J, Ripke S, Rietschel M, Nivard MG, Mullins N, Montgomery GW, Henders AK, Heat AC, Fisher HL, Dunn EC, Byrne EM, et al. (July 2018). "Does Childhood Trauma Moderate Polygenic Risk for Depression? A Meta-analysis of 5765 Subjects From the Psychiatric Genomics Consortium". Biological Psychiatry. 84 (2): 138–147. doi:10.1016/j.biopsych.2017.09.009. PMC 5862738. PMID 29129318.
- ↑ Simon GE (November 2001). "Treating depression in patients with chronic disease: recognition and treatment are crucial; depression worsens the course of a chronic illness". The Western Journal of Medicine. 175 (5): 292–93. doi:10.1136/ewjm.175.5.292. PMC 1071593. PMID 11694462.
- ↑ Kewalramani A, Bollinger ME, Postolache TT (1 January 2008). "Asthma and Mood Disorders". International Journal of Child Health and Human Development. 1 (2): 115–23. PMC 2631932. PMID 19180246.
- ↑ Clayton PJ, Lewis CE (March 1981). "The significance of secondary depression". Journal of Affective Disorders. 3 (1): 25–35. doi:10.1016/0165-0327(81)90016-1. PMID 6455456.
- ↑ Rogers D, Pies R (December 2008). "General medical with depression drugs associated". Psychiatry. 5 (12): 28–41. PMC 2729620. PMID 19724774.
- ↑ Botts S, Ryan M. Drug-Induced Diseases Section IV: Drug-Induced Psychiatric Diseases Chapter 18: Depression. pp. 1–23. Archived from the original on 23 December 2010.
- ↑ Brook DW, Brook JS, Zhang C, Cohen P, Whiteman M (November 2002). "Drug use and the risk of major depressive disorder, alcohol dependence, and substance use disorders". Archives of General Psychiatry. 59 (11): 1039–44. doi:10.1001/archpsyc.59.11.1039. PMID 12418937.
- ↑ Meltzer-Brody S (9 January 2017). "New insights into perinatal depression: pathogenesis and treatment during pregnancy and postpartum". Dialogues in Clinical Neuroscience. 13 (1): 89–100. doi:10.31887/DCNS.2011.13.1/smbrody. PMC 3181972. PMID 21485749.
- ↑ Melrose S (1 January 2015). "Seasonal Affective Disorder: An Overview of Assessment and Treatment Approaches". Depression Research and Treatment. 2015: 178564. doi:10.1155/2015/178564. PMC 4673349. PMID 26688752.
- ↑ Wu Y, Zhang L, Li S, Zhang D (2021-04-29). "Associations of dietary vitamin B1, vitamin B2, vitamin B6, and vitamin B12 with the risk of depression: a systematic review and meta-analysis". Nutrition Reviews. Oxford University Press (OUP). 80 (3): 351–366. doi:10.1093/nutrit/nuab014. ISSN 0029-6643. PMID 33912967.
- ↑ Ruhé HG, Mason NS, Schene AH (April 2007). "Mood is indirectly related to serotonin, norepinephrine and dopamine levels in humans: a meta-analysis of monoamine depletion studies". Molecular Psychiatry. 12 (4): 331–59. doi:10.1038/sj.mp.4001949. PMID 17389902.
- ↑ Delgado PL, Moreno FA (2000). "Role of norepinephrine in depression". The Journal of Clinical Psychiatry. 61 (Suppl 1): 5–12. PMID 10703757.
- ↑ Savitz JB, Drevets WC (April 2013). "Neuroreceptor imaging in depression". Neurobiology of Disease. 52: 49–65. doi:10.1016/j.nbd.2012.06.001. PMID 22691454.
- ↑ Hasler G (October 2010). "Pathophysiology of depression: do we have any solid evidence of interest to clinicians?". World Psychiatry. 9 (3): 155–61. doi:10.1002/j.2051-5545.2010.tb00298.x. PMC 2950973. PMID 20975857.
- ↑ Dunlop BW, Nemeroff CB (March 2007). "The role of dopamine in the pathophysiology of depression". Archives of General Psychiatry. 64 (3): 327–37. doi:10.1001/archpsyc.64.3.327. PMID 17339521.
- ↑ Meyer JH, Ginovart N, Boovariwala A, et al. (November 2006). "Elevated monoamine oxidase a levels in the brain: an explanation for the monoamine imbalance of major depression". Archives of General Psychiatry. 63 (11): 1209–16. doi:10.1001/archpsyc.63.11.1209. PMID 17088501.
- ↑ Davis, Kenneth L; Charney, Dennis; Coyle, Joseph T; Nemeroff, Charles, eds. (2002). Neuropsychopharmacology: the fifth generation of progress: an official publication of the American College of Neuropsychopharmacology (5th ed.). Philadelphia: Lippincott Williams & Wilkins. pp. 1139–63. ISBN 978-0-7817-2837-9.
- ↑ Adell A (April 2015). "Revisiting the role of raphe and serotonin in neuropsychiatric disorders". The Journal of General Physiology. 145 (4): 257–59. doi:10.1085/jgp.201511389. PMC 4380212. PMID 25825168.
- ↑ هارولد کاپلان و بنیامین سادوک، چکیده روانپزشکی بالینی، ترجمه فرزین رضاعی. تهران ارجمند. جلد دوم. صفحه97. ISBN 9789644961762
- ↑ هارولد کاپلان و بنیامین سادوک، چکیده روانپزشکی بالینی، نصرتالله پورافکاری، سوم پائیز ۱۳۷۷، تهران: آزاده، ص ۹۹. شابک ۹۶۴−۹۰۰۵۳−۲−۳
- ↑ دکتر سجاد زمانی. «درمان افسردگی». خانه ان ال پی.
- ↑ "Depression". National Institute for Health and Care Excellence. December 2004. Archived from the original on 15 November 2008. Retrieved 20 March 2013.
- ↑ "Practice guideline for the treatment of patients with major depressive disorder (revision). American Psychiatric Association". The American Journal of Psychiatry. 157 (4 Suppl): 1–45. April 2000. PMID 10767867.; Third edition doi:10.1176/appi.books.9780890423363.48690
- ↑ Archer, Janine; Bower, Peter; Gilbody, Simon; Lovell, Karina; Richards, David; Gask, Linda; Dickens, Chris; Coventry, Peter (2012-10-17). Cochrane Common Mental Disorders Group (ed.). "Collaborative care for depression and anxiety problems". Cochrane Database of Systematic Reviews (به انگلیسی). doi:10.1002/14651858.CD006525.pub2.
- ↑ Rudorfer, MV, Henry, ME, Sackeim, HA (2003). "Electroconvulsive therapy". In A Tasman, J Kay, JA Lieberman (eds) Psychiatry, Second Edition. Chichester: John Wiley & Sons Ltd, 1865–1901.
- ↑ Beloucif S (April 2013). "Informed consent for special procedures: electroconvulsive therapy and psychosurgery". Current Opinion in Anesthesiology. 26 (2): 182–85. doi:10.1097/ACO.0b013e32835e7380. PMID 23385317.
- ↑ FDA. FDA Executive Summary بایگانیشده در ۲۴ سپتامبر ۲۰۱۵ توسط Wayback Machine. Prepared for the 27–28 January 2011 meeting of the Neurological Devices Panel Meeting to Discuss the Classification of Electroconvulsive Therapy Devices (ECT). Quote, p38: "Three major practice guidelines have been published on ECT. These guidelines include: APA Task Force on ECT (2001); Third report of the Royal College of Psychiatrists' Special Committee on ECT (2004); National Institute for Health and Clinical Excellence (NICE 2003; NICE 2009). There is significant agreement between the three sets of recommendations."
- ↑ Dierckx B, Heijnen WT, van den Broek WW, Birkenhäger TK (March 2012). "Efficacy of electroconvulsive therapy in bipolar versus unipolar major depression: a meta-analysis". Bipolar Disorders. 14 (2): 146–50. doi:10.1111/j.1399-5618.2012.00997.x. PMID 22420590.
- ↑ «- Reports of the Surgeon General - Profiles in Science Search Results». profiles.nlm.nih.gov. دریافتشده در ۲۰۲۲-۰۷-۲۳.
- ↑ ۷۱٫۰ ۷۱٫۱ «Wayback Machine» (PDF). web.archive.org. دریافتشده در ۲۰۲۲-۰۷-۲۳.
- ↑ Pompili, Maurizio; Dominici, Giovanni; Giordano, Gloria; Longo, Lucia; Serafini, Gianluca; Lester, David; Amore, Mario; Girardi, Paolo (2014-12-01). "Electroconvulsive treatment during pregnancy: a systematic review". Expert Review of Neurotherapeutics. 14 (12): 1377–1390. doi:10.1586/14737175.2014.972373. ISSN 1473-7175.
- ↑ "5 Outdated Beliefs About ECT". Psych Central.com. 17 May 2016. Archived from the original on 8 August 2013.

