چاقی
| چاقی | |
|---|---|
 | |
| مقایسه ابعاد انسان به ترتیب معمولی، اضافه وزن، چاق | |
| تخصص | غدد درونریز و متابولیسم |
| طبقهبندی و منابع بیرونی | |
| آیسیدی-۱۰ | E66 |
| آیسیدی-۹-سیام | 278 |
| دادگان بیماریها | 9099 |
| مدلاین پلاس | 003101 |
| ئیمدیسین | med/۱۶۵۳ |
| سمپ | C23.888.144.699.500 |
| بخشی از یک مجموعه درباره |
| وزن بدن انسان |
|---|
چاقی وضیعت پزشکی است که بافت چربی بیش از حد طبیعی در بدن فرد انباشته شده باشد. انباشت بیش از حد بافت چربی میتواند باعث پسرفت شاخصهای سلامتی، از جمله کاهش میانگین طول عمر یا کاهش کیفیت زندگی گردد.[۱][۲] شایعترین روش برای تخمین چاقی استفاده از شاخص توده بدن (BMI) است. شاخصی که با تقسیم کردن وزن شخص بر حسب کیلوگرم بر توان دوم قد وی بر حسب متر به دست میآید. طبق تعریف هنگامی که شاخص توده بدن از ۳۰=(kg/m^۲) بیشتر شود، آن فرد چاق محسوب میشود.[۳] و در کودکان از صدک استفاده میشود. دلایل متنوعی برای علت چاقی ارائه شدهاست. اما مهمترین علت مؤثر در چاقی و اضافه وزن، عبارت است از تمایل بدن ما برای ذخیره انرژی به صورت چربی این تمایل به صورت تکاملی به انسان امروزی به ارث رسیدهاست. هزاران سال پیش، اجداد انسان امروزی به دلیل نحوه تغذیه که عبارت بود از دورههای پرخوری، و انتظار طولانی مدت برای پیدا کردن دوباره غذا، توانایی ذخیره انرژی به صورت بافت اضافه چربی را به دست آوردند. بیشتر کسانی که اضافه وزن دارند، چاقی موضعی و شکمی دارند. در زنان و به خصوص در مردان چاقی شکمی و اضافه وزن افزایش چشمگیری داشتهاست. انسانهای دارای اضافه وزن یا چاق همیشه در معرض خطر ابتلا به بسیاری از بیماریهای زمینهای هستند. از دست دادن مقدار محدودی از این وزن اضافی میتواند کمک بسیاری به کاهش خطرات احتمالی کند.
مرض چاقی احتمال ابتلا به بیماریهای گوناگون، به خصوص بیماریهای قلبی، دیابت نوع دوم، آپنه خواب، انواع مشخصی از سرطان، آرتروز[۲] و آسم[۲][۴][۵] را افزایش میدهد. مرض چاقی بیشتر به وسیله ترکیب بیش از اندازه انرژی غذایی ورودی، تحرکات بدنی کم، و استعداد ژنتیکی، ایجاد میشود. هرچند اندک مواردی در ابتدا به وسیله ژن، اختلالات غده درونریز، داروها یا امراض روانی ایجاد میشوند. به عنوان شاهدی بر این نظریه، برخی از افراد چاق با وجود کم غذا خوردن، به دلیل متابولیسم کند بدن، دچار افزایش وزن میگردند. بهطور میانگین، افراد چاق میزان مصرف انرژی بیشتری نسبت به همتایان لاغر خود دارند که این امر به دلیل میزان انرژی لازم برای نگهداری کردن از بدنی ست که اضافه وزن دارد.[۶][۷]رژیم غذایی و تمرینات ورزشی راه حلهای اصلی مرض چاقی میباشند. کیفیت رژیم غذایی را میتوان با کاهش مصرف غذاهای پرانرژی، مانند غذاهای پرچرب و شیرین، و همچنین استفاده بیشتر از غذاهای گیاهی رژیمی، افزایش داد. داروهای ضد چاقی ممکن است جهت کاهش اشتها یا جلوگیری از جذب چربی، در کنار یک رژیم غذایی مناسب استفاده شوند. اگر رژیم غذایی، ورزش و دارو مؤثر نباشند، بالون معده میتواند به کاهش وزن کمک کند؛ یا ممکن است جراحی باریاتریک برای کاهش حجم شکم و یا طول روده، به جهت ایجاد سیری زودرس و کاهش توانایی جذب مواد مغزی، انجام گیرد.[۸][۹]
مرض چاقی، با افزایش شیوع در بزرگسالان و کودکان، یکی از عمدهترین علل قابل پیشگیری مرگ و میر در سرتاسر جهان میباشد، و صاحب نظران آن را به عنوان یکی از جدیترین مشکلات سلامت عمومی در قرن بیست و یکم میدانند.[۱۰] چاقی در بسیاری از مناطق مدرن جهان، (مخصوصا درجهان غرب) به عنوان ننگ اضافه وزن شناخته میشود؛ با این وجود در گذشته در بسیاری از موارد چاقی به عنوان سمبل و نماد توانگری و باروری شناخته شدهاست.[۲][۱۱]
واژهشناسی[ویرایش]
چاق واژه ای ترکی است که درون زبان فارسی شدهاست. در فارسی واژه فربه به کار میرود. فربه از واژه پهلوی frapīh آمده که به معنی پُرپی است.
دستهبندی[ویرایش]
«مرض چاقی» عبارت است از یک سری شرایط پزشکی که چربی اضافی بدن به صورت وسیع انباشته شده و ممکن است اثراتی زیان بار بر سلامتی داشته باشد.[۱] مرض چاقی به وسیله شاخص جرم بدن و ارزیابیهای بیشتر از شرایط توزیع چربی به وسیله نسبت کمر-کفل و فاکتورهای کلی وضعیت خطرپذیری قلبی-عروقی تعریف میشود.[۱۲][۱۳] BMI به شدت به دو عامل مقدار درصد چربی بدن و مقدار مطلق چربی بدن وابسته میباشد.[۱۴]

در کودکان وزن مناسب با توجه به سن و جنسیت متفاوت میباشد. مرض چاقی در کودکان و نوجوانان را، نمیتوان با یک عدد معین، مشخص کرد؛ اما با توجه به گروههای تجربی نرمال، اصولاً مرض چاقی با BMI بزرگتر از ۹۵ درصد مشخص میگردد.[۱۵] اطلاعات مرجعی که این درصدها را دربردارند، از تاریخ ۱۹۶۳ تا ۱۹۹۴ ثبت شدهاند و از این روی دربر گیرنده اثرات افزایش وزنهای اخیر نمیباشد.[۱۶]
۱۸–۲۴٫۹ || وزن طبیعی| BMI | طبقهبندی |
|---|---|
| ۱۸ | کمبود وزن |
| ۲۵٫۰–۲۹٫۹ | اضافه وزن |
| ۳۰٫۰–۳۴٫۹ | درجه ۱ چاقی |
| ۳۵٫۰–۳۹٫۹ | درجه ۲ چاقی |
| ≥ ۴۰٫۰ | درجه ۳ چاقی |
BMI با تقسیم کردن وزن شخص مورد نظر بر مجذور قد وی محاسبه شده، و در هر دو سیستم متریک یا سیستم آمریکایی بدین صورت بیان میشود:
متریک::
- سیستم اندازهگیری آمریکا و امپریال:
زمانی که وزن شخص مورد نظر بر حسب پوند میباشد، قد وی بر حسب اینچ خواهد بود.
کلیترین تعریف استفاده شده در سال ۱۹۹۷ توسط سازمان جهانی بهداشت ارائه شده و در سال ۲۰۰۰ منتشر شد. مقادیر ارائه شده، در جدول سمت راست قرار دارند.[۳] انجام برخی اصلاحات در تعاریف WHO برای برخی بدنهای خاص صورت گرفتهاست. در تقسیمبندیهای مربوط به جراحی، دسته III چاقی نیز به دستهبندیهای اخیر اضافه شده، که بحث بر سر مقادیر دقیق دادههای آن، کماکان ادامه دارد.[۱۷]
- به ازای BMI ≥ ۳۵ یا BMI ≥ ۴۰ "چاقی شدید"
- به ازای BMI ≥ ۳۵ یا BMI ≥ ۴۰–۴۴٫۹یا BMI ≥ ۴۹٫۹"چاقی مرضی"
- به ازای BMI ≥ ۴۵ یا BMI ≥ ۵۰ "چاقی مفرط"
از آن جا که آسیاییها به دلیل داشتن BMI کمتر از سفید پوستان دچار رشد منفی سلامتی میباشند، برخی کشورها معنی دیگری برای مرض چاقی در نظر گرفتهاند. چنانکه در ژاپن مرض چاقی به عنوان هر BMI بیشتر از ۲۵ تعریف میشود[۱۸] در حالیکه در چین برای آن عدد بزرگتر از ۲۸ ملاک است.[۱۹]
تأثیر بر سلامتی[ویرایش]
وزن زیاد بدن عامل بیماریهای متفاوتی میباشد، به خصوص بیماریهایی از قبیل: بیماری قلبی-عروقی، دیابت نوع دوم، آپنه مسدودکننده خواب، انواع خاصی از سرطان، آرتروز و آسم.[۲][۴][۵] در نتیجه مرض چاقی به عنوان عامل کاهش عمر متوسط شناخته میشود.[۲] براساس آمار موجود، میزان مرگ و میر ناشی از چاقی از مجموع مرگ و میر ناشی از چهار سرطان شایع ریه، سینه، روده و پروستات بیشتر است.[۲۰]
چاقی و پیری زودرس مغز[ویرایش]
در مطالعات جدیدی مشاهده شد حجم ماده سفید مغز در افراد چاق نسبت به همتایان لاغر کمتر است. البته نکته جالب توجه در این تحقیقات این بود که با وجود این اختلاف در ماده سفید مغزی این دو گروه، تفاوت چندانی در عملکرد شناختی آنها وجود نداشت. گرچه نتایج و پیامدهای این تحقیقات هنوز کامل مشخص نیست اما احتمال میرود چاقی و پیری مغز با یکدیگر مرتبط باشند.[۲۱]
مرگ و میر[ویرایش]

|

| |
Relative risk of death over 10 years for White men (left) and women (right) who have never smoked in the United States by BMI.[۲۲]
| ||
مرض چاقی به عنوان یکی از علل قابل پیشگیری مرگ و میر در سرتاسر جهان شناخته میشود.[۱۰][۲۳][۲۴] مطالعات وسیع آمریکاییها و اروپاییها نشان دادهاست که احتمال مرگ در BMI 20–25 kg/m۲،[۲۲][۲۵] در افراد غیر سیگاری، و BMI 24–27 kg/m۲ در افراد سیگاری، در کمترین حالت خود قرار دارد. در افراد سیگاری با افزایش در مقدار هر دو مورد BMI و استعمال سیگار، خطر افزایش مییابد.[۲۶][۲۷] BMI بیش از ۳۲ در میان زنانی که سابقه بیش از ۱۶ سال پریود را دارند، باعث دو برابر شدن میزان مرگ و میر میشود.[۲۸] در آمریکا تخمین زده شدهاست چاقی منجر به افزایش ۱۱۱۹۰۰ تا ۳۶۵۰۰۰ مرگ و میر در طول یک سال شدهاست،[۲][۲۴] این در حالی است که یک میلیون (۷٫۷٪) از مرگ و میر اروپا مربوط به اضافه وزن میباشد.[۲۹][۳۰] بهطور متوسط، چاقی طول عمر را حدود ۶ تا ۷ سال کاهش میدهد:[۲][۳۱] BMI بین ۳۰ تا ۳۵ متوسط طول عمر را بین ۲ تا ۴ سال کاهش میدهد،[۲۵] در حالی که چاقی شدید (BMI بیشتر از ۴۰) متوسط طول عمر را حدود ۱۰ سال کاهش میدهد.[۲۵]
بیماری[ویرایش]
چاقی خطر بسیاری از وضعیتهای فیزیکی و ذهنی را افزایش میدهد. این همایندیهای مرضی اغلب به صورت سندرم متابولیک،[۲] نشان داده میشوند که ترکیبی است از اختلالات پزشکی شامل: دیابت نوع دوم، فشار خون بالا، بالا بودن کلسترول خون و بالا بودن تری گلیسرید خون.[۳۲] بر اساس یک گزارش که در انگلیس تهیه شدهاست، سطوح در حال افزایش چاقی و وزنهای غیر سالم میتواند با ۶۷۰ هزار مورد اضافی سرطان در ۲۰ سال آینده ارتباط داشته باشد.[۳۳]
این دشواریها یا بهطور مستقیم در اثر چاقی به وجود میآیند یا بهطور غیرمستقیم به مکانیزمهایی مربوط میشوند که دارای یک علت مشترک نظیر رژیم غذایی ضعیف یا یک سبک زندگی بی تحرک هستند. شدت ارتباط بین چاقی و وضعیتهای خاص متفاوت است. یکی از قویترین آنها ارتباط با دیابت نوع دوم است. چربی زیاد بدن در ۶۴٪ موارد در مردان و در ۷۷٪ موارد در زنان علت دیابت است.[۳۴]
پیامدهای سلامتی در دو طبقه بزرگ قرار میگیرند: آنهایی که به اثرات افزایش توده چربی مربوط میشوند (نظیر آرتروز، آپنه انسدادی در خواب، بدنامی اجتماعی) و آنهایی که دلیلشان افزایش تعداد سلولهای چربی (دیابت، سرطان، بیماری عروق قلب، بیماری کبد چرب غیرالکلی) است.[۲][۳۵] افزایش چربی بدن باعث تغییر پاسخ دهی بدن به انسولین و در نتیجه مقاومت در برابر انسولین میگردد. چربی انباشته همچنین یک حالت قابلیت تشدید التهاب، ایجاد میکند[۳۶][۳۷] و یک حالت قابلیت تشدید لخته.[۳۵][۳۸]
حوزه پزشکی! وضعیت! حوزه پزشکی! وضعیت!تناقض بقا[ویرایش]
اگرچه شواهد موجود مؤید پیامدهای منفی چاقی در اکثر افراد جامعه است، در برخی از زیرگروهها با افزایش BMI ظاهراً سلامتی هم ارتقا یافتهاست، پدیدهای که با عنوان تناقض بقای چاقی شناخته میشود.[۶۰] این تناقض اولین بار در سال ۱۹۹۹ در افراد چاق و دارای اضافه وزن که تحت همودیالیز قرار داشتند تعریف شد،[۶۰] و پس از آن در افراد دارای نارسایی قلبی و بیماری سرخرگ محیطی نیز مشاهده شدهاست (PAD).[۶۱]
در افرادی که دارای نارسایی قلبی بودند، آنهایی که دارای BMI بین ۳۰٫۰ و ۳۴٫۹ بودند نسبت به کسانی که وزن عادی داشتند کمتر دچار مرگ شدند. این امر به این حقیقت مربوط میشود که افراد هرچه بیشتر بیمار میشوند بیشتر کاهش وزن پیدا میکنند.[۶۲] نتایج مشابهی در سایر انواع بیماریهای قلبی به دست آمدهاست. در افراد دارای چاقی کلاس I و بیماری قلبی، سایر مشکلات قلبی نسبت به افراد دارای وزن عادی که بیماری قلبی هم دارند بیشتر نیست. با این حال، در افرادی که دارای درجات بالاتر چاقی هستند، خطر سایر رویدادها بیشتر است.[۶۳][۶۴] حتی پس از جراحی کنارگذر قلب، هیچ گونه افزایشی در مرگ و میر افراد چاق و دارای اضافه وزن مشاهده نشدهاست.[۶۵] یک مطالعه نشان داد که بقای بهتر میتواند اینطور توصیف شود که افراد چاق پس از رویداد قلبی بیشتر درمان میشوند.[۶۶] یک مطالعه دیگر نشان داد که اگر کسی بیماری انسداد مزمن ریوی (COPD) را در افرادی که دارای PAD هستند در نظر بگیرد، مزایای چاقی از بین میرود.[۶۱]
علتها[ویرایش]
در سطح فردی به نظر میرسد که ترکیبی از دریافت انرژی غذایی بیش از حد و کمبود فعالیت بدنی دلیل اغلب موارد چاقی است.[۶۷] موارد بسیاری محدودی در درجهٔ اول به دلایل ژنتیک، پزشکی، یا بیماری روانی میباشد.[۶۸] از سوی دیگر، به نظر میرسد که افزایش نرخ چاقی در سطح اجتماعی به دلیل رژیمهای کاملاً در دسترس و خوشطعم،[۶۹] وابستگی بیشتر به خودرو، و خطوط تولید ماشینی میباشد.[۷۰][۷۱] علل روانی نیز میتواند در افزایش وزن و چاقی مؤثر باشد. پژوهشگران دانشگاه کورنل دریافتند که محیط در هم ریخته، نامرتب و شلوغ در افزایش وزن بدن نقش دارد، اگر آشپزخانه کثیف و نامرتب باشد، احتمال این که به غذاهای پرکالری هجوم ببرید، بیشتر میشود که این خود تناسب اندام و سلامتی را در معرض خطر قرار میدهد.[۷۲]
مطالعهای که در سال ۲۰۰۶ انجام شد، ده عامل احتمالی مؤثر بر افزایش چاقی در دوران اخیر را شناسایی کردهاست: (۱) خواب ناکافی، (۲) مختلکنندههای غدد درونریز (آلودهکنندههای محیطی که در سوخت و ساز لیپید دخالت میکنند)، (۳) تغییرپذیری کاهش یافته در دمای محیط، (۴) کاهش میزان دخانیات، زیرا استعمال دخانیات اشتها را کم میکند، (۵) افزایش استفاده از داروهایی که میتواند موجب اضافه وزن شود (مثلاً آرام بخشهای ناهمگون)، (۶) رشد نسبی نژاد و گروههای سنی که سنگینوزنتر هستند، (۷) بارداری در سنین بالاتر (که ممکن است موجب استعداد چاقی در بچهها شود)، (۸) فاکتورهای ریسک وراژنتیک که با گذر نسلها منتقل میشوند، (۹) انتخاب طبیعی برای بیامای بالاتر، و (۱۰) گزینش جفت که منجر به افزایش تمرکز فاکتورهای ریسک چاقی میشود (این کار با افزایش واریانس جمعیت در وزن باعث افزایش افراد چاق میشود).[۷۳] در حالیکه شواهد محکمی در تأیید تأثیر این مکانیزمها بر افزایش گسترش چاقی وجود دارد، شواهد هنوز هم قاطع نیست، و نویسندگان اعلام میکنند که این موارد احتمالاً کمتر از آنچه در پاراگراف قبل مطرح شد، تأثیرگذار هستند.
محققان انگلیسی نیز یک تغییر ژنتیکی خاص کشف کردهاند که بدن را از تولید یک پروتیین مهم که برای کنترل اشتها و مقابله با بیماری چاقی و دیابت نقش اساسی دارد، بازمیدارد. تولید این پروتیین برای پردازش شماری از هورمونها و انتقال دهندههای مغزی که اشتها، انسولین و سایر هورمونهای را کنترل میکنند، مهم است.[۷۴]
رژیم غذایی[ویرایش]

|

| |||
Map of dietary energy availability per person per day in 1961 (left) and 2001–2003 (right) in kcal/person/day.[۷۵]
| ||||

سرانهٔ میزان انرژی رژیم غذایی تفاوت چشمگیری میان مناطق و کشورهای مختلف دارد. همچنین این میزان با گذر زمان تغییر محسوسی داشتهاست.[۷۵] از اوایل دههٔ ۱۹۷۰ تا اواخر دههٔ ۱۹۹۰ متوسط کالری در دسترس هر فرد (میزان غذایی که خریداری میشود) در تمام نقاط دنیا بهجز اروپای شرقی افزایش داشتهاست. ایالات متحد با ۳۶۵۴ کالری برای هر فرد در سال ۱۹۹۶، بالاترین میزان دسترسی را داشتهاست.[۷۵] این عدد در سال ۲۰۰۳ به ۳۷۵۴ افزایش یافت.[۷۵] در طول دههٔ ۱۹۹۰، اروپاییها ۳۳۹۴ کالری برای هر فرد داشتهاند، در منطقهٔ در حال توسعهٔ آسیا ۲۶۴۸ کالری برای هر فرد، و در منطقهٔ پایینتر از صحرای آفریقا این عدد ۲۱۶۷ برای هر فرد بودهاست.[۷۵][۷۶][۷۷]
در دسترس بودن گستردهٔ راهنماییهای تغذیهای[۷۸] تأثیر کمی بر مشکلات ناشی از پرخوری و انتخاب رژیم تغذیهای نامناسب داشتهاست.[۷۹] از سال ۱۹۷۱ تا ۲۰۰۰، میزان چاقی در ایالات متحد از ۱۴٫۵٪ به ۳۰٫۹٪ افزایش یافتهاست.[۸۰] در همین مدت، افزایشی در متوسط میزان انرژی غذایی مصرف شده رخ داد. برای زنان، متوسط افزایش برابر با ۳۳۵ کالری در روز بود (۱۵۴۲ کالری در ۱۹۷۱ و ۱۸۷۷ کالری در ۲۰۰۴)، در همین حال متوسط افزایش برای مردان، ۱۶۸ کالری در روز بود (۲۴۵۰ کالری در ۱۹۷۱ و ۲۶۱۸ کالری در ۲۰۰۴). بخش بیشتر این انرژی غذایی به دلیل افزایش مصرف کربوهیدرات بود و نه مصرف چربی.[۸۱] منابع اصلی کربوهیدراتهای اضافی، نوشیدنیهای شیرینشده، که امروزه حدود ۲۵ درصد از انرژی غذایی روزانه جوانان را در آمریکا شامل میشود،[۸۲] و چیپس سیبزمینی است.[۸۳] این نظر وجود دارد که نوشیدنیهای شیرینشده در افزایش میزان چاقی نقش دارند.[۸۴][۸۵]
با افزایش وابستگی جوامع به تراکم انرژی، وعدههای غذایی مفصل، و وعدههای غذای آماده، نگرانی در مورد ارتباط مصرف غذای آماده و چاقی بیشتر میشود.[۸۶] در ایالات متحده، در فاصلهٔ سالهای ۱۹۷۷ تا ۱۹۹۵، مصرف غذاهای آماده سه برابر و میزان دریافت انرژی غذایی از این وعدهها چهار برابر شدهاست.[۸۷] سیاستگذاری کشاورزی و روشها در ایالات متحده و اروپا منجر به کاهش قیمت غذا شدهاست. در ایالات متحده، اختصاص یارانه به غلات، سویا، گندم، و برنج براساس لایحهٔ کشاورزی ایالات متحده باعث شدهاست تا مواد اولیهٔ غذاهای فرآوری شده در مقایسه با میوه و سبزیجات ارزان باشد.[۸۸]
افراد چاق در مقایسه با افراد با وزن طبیعی، بهطور پیوسته میزان غذایی که مصرف میکنند کمتر اعلام میکنند.[۸۹] این مطلب هم با آزمونهایی که بر روی افراد در اتاق کالری سنج[۹۰] انجام میشود تأیید شدهاست و هم از طریق مشاهدهٔ مستقیم.
شیوهٔ زندگی بدون تحرک[ویرایش]
شیوهٔ زندگی بدون تحرک نقشی اساسی در چاقی دارد.[۹۱] در سرتاسر جهان، تغییری اساسی در جهت کارهای کمتر نیازمند به نیروی بدنی بودهاست،[۹۲][۹۳][۹۴] و امروزه حداقل ۶۰٪ از جمعیت دنیا تمرین بدنی ناکافی دارند.[۹۳] مهمترین دلیل این امر افزایش استفاده از حمل و نقل ماشینی و رواج بیشتر فناوری کاهندهٔ کار خانه میباشد.[۹۲][۹۳][۹۴] به نظر میرسد در کودکان کاهشی در سطوح فعالیت جسمی به دلیل راه رفتن و تربیت بدنی کمتر رخ دادهاست.[۹۵] گرایشها در جهان نسبت به زمان تفریح فعال فعالیت جسمانی ناشفافتر است. سازمان بهداشت جهانی خاطرنشان میکند که مردم در سرتاسر دنیا سرگرمیهای فعال کمتری دارند، در حالیکه مطالعهای در فنلاند[۹۶] حاکی از افزایشی در این زمینه است و مطالعهای در آمریکا نشان میدهد که فعالیت بدنی در اوقات فراغت تغییر چندانی نکردهاست.[۹۷]
هم در کودکان و هم بزرگسالان، ارتباطی میان مدت زمان تماشای تلویزیون و خطر چاقی وجود دارد.[۹۸][۹۹][۱۰۰] در یک بررسی مشخص شد که ۶۳ مورد از ۷۳ مطالعهٔ انجام شده (۸۶٪) نشان میدهد که میزان چاقی در کودکان با افزایش قرار گرفتن در معرض رسانهها، افزایش یافتهاست، که این میزان به نسبت زمانی که به تماشای تلویزیون میگذرد افزایش مییابد.[۱۰۱]
ژنتیک[ویرایش]
![نقاشی یک زن جوان برهنه با گونههای صورتی و موهای مشکی در حالی که بر روی میز خم شدهاست. انگور در دستانش گرفته درحالی که برگهای آن آلت تناسلی او را پوشاندهاست. نقاشی دختری که احتمال میرود مبتلا به علائم سندرم پرادر- ویلی باشد.[۱۰۲]](http://upload.wikimedia.org/wikipedia/commons/thumb/4/46/La_monstrua_desnuda_%281680%29%2C_de_Juan_Carre%C3%B1o_de_Miranda..jpg/170px-La_monstrua_desnuda_%281680%29%2C_de_Juan_Carre%C3%B1o_de_Miranda..jpg)
همانند بسیاری دیگر از وضعیتهای پزشکی، چاقی نیز نتیجه فعل و انفعال بین ژنتیک و عوامل محیطی است. چند شکلی بودن در ژنهای گوناگون اشتهاء و متابولیسم را کنترل میکنند و زمانی که غذا و انرژی کافی وجود دارد زمینه را برای چاقی فراهم میکند. از سال ۲۰۰۶ بیشتر از ۴۱ سایت در مورد گسترش چاقی در زمان وجود شرایط مناسب به وجود آمدهاند.[۱۰۳] افرادی با دو نمونه از ژن FTO ژن چاقی و توده چربی پیدا شدهاند که بهطور میانگین وزنشان ۴–۳ کیلوگرم بیشتر است و در مقایسه با افرادی که در خطر چاقی قرار ندارند، ۱٫۶ بیشتر در خطر هستند. .[۱۰۴] درصد چاقی که بر اساس جمعیت مورد آزمایش میتوان به تنوع ژنها نسبت داد از ۶٪ تا ۸۵٪ است.[۱۰۵]
چاقی یک ویژگی مهم در بسیاری از سندرمها مانند سندرم پرادر-ویلی و سندرم باردت-بیدل، سندرم کوهن، سندرم مُمو است. گاهی اوقات واژه «چاقی بدون سندرم» برای تشریح این وضعیت بکار میرود.[۱۰۶] در افرادی با چاقی مفرط زود رس) که با توجه به شروع قبل از ۱۰ سالگی و توده بدنی که سه درجه استاندارد دیویشن بالاتر از معمول باشد، مشخص میشود(۷٪ از آنها دارای جهش یک نقطهای DNA هستند.[۱۰۷]
مطالعاتی که بر خلاف تمرکز بر ژنهای خاص، بر الگوهای وراثتی تمرکز کردهاند دریافتهاند که ۸۰٪ از فرزندان والدینی که به چاقی مبتلا هستند چاقی والدینی، والدین چاق بودهاند، در مقایسه با کمتر از ۱۰٪ فرزندان والدینی که وزن معمول داشتهاند به چاقی مبتلا میشوند[۱۰۸]فرضیه ژنهای مقتصد ادعا میکند که به دلیل کمبود رژیم غذایی در طول تکامل انسان، افراد متمایل به چاقی هستند. توانایی آنان در دریافت فواید در دورهای کمیاب فراوانی از طریق ذخیره انرژی به صورت چربی در طول دورههایی که تنوع غذایی در دسترس بوده، سودمند بودهاست و احتمال نجات افراد با ذخیره چربی بیشتر هم زیادتر بود. هر چند این تمایل به ذخیره چربی در جوامعی با ذخایر غذایی ثابت یک ناهنجاری بهشمار میرود.[۱۰۹] این تئوری با انتقادات زیادی روبرو شد و همچنین دیگر تئوریهای تکامل محور مانند فرضیه ژنهای تودهای و فرضیه رخ مانه تودهای مطرح گردید.[۱۱۰][۱۱۱]
سایر بیماریها[ویرایش]
برخی از بیماریهای جسمی و ذهنی و مواد دارویی که برای درمان آنها استفاده میشود، میتواند خطر ابتلا به چاقی را افزایش دهد. بیماریهای دارویی که خطر چاقی را افزایش میدهند شامل چندین سندرم ژنتیکی نادر (در بالا لیست شده) همانند مادرزادی و شرایط اکتسابی است: کمکاری تیروئید، کوشینگز سیندرم، اختلال در هورمون رشد،[۱۱۲] و اختلالات خوردن: بینگ ایتینگ دیس اوردر.[۲] نایت ایتینگ سیندرم با این وجود چاقی به عنوان یک اختلال روانپزشکی بهشمار نمیرود و در لیست بیماریهای روانی قرار ندارد. [[[۱۱۳] خطر اضافه وزن و چاقی در بیمارهایی با اختلالات روانپزشکی در مقایسه با افرادی که به این اختلالات مبتلا نیستند، بیشتر است.[۱۱۴]
ممکن است درمانهای خاص موجب اضافه وزن یا تغییر در ترکیب بندی بدن شود؛ که شامل انسولین سولفونیلور آتیپیکال آنتیپ سایکتیک، تیازولیدیندیون، داروهای ضدافسردگی، استریودز نمونههای خاص آنتی کالوانسنت، فنیتوئین، والپروات، پیزوتیفن و برخی از اشکال هورمونال کانتراسپشن.[۲]
تصمیمات اجتماعی[ویرایش]
در حالی که تأثیرات ژنتیکی برای درک چاقی مهم هستند، آنها نمیتوانند این افزایش دراماتیک را که در برخی از کشورهای خاص یا بهطور همگانی دیده شده، تشریح کنند.[۱۱۵] اگر چه این دیدگاه که مصرف انرژی زیاد موجب چاقی در افراد میشود، مورد قبول است، علل تغییرات در این دو عامل در مقیاس اجتماعی بیشتر مورد بحث است. تئوریهایی به عنوان علت این امر بیان شدهاست اما بسیاری معتقدند که حاصل ترکیب عوامل گوناگون است.
رابطه بین طبقه اجتماعی و BMI بهطور جهانی متفاوت است. یک بررسی در سال ۱۹۸۹ دریافت که در کشورهای توسعه یافته، زنان از طبقه اجتماعی بالا کمتر متمایل به چاقی بودهاند. هیچ تفاوت چشمگیری در میان مردان از طبقات اجتماعی مختلف دیده نشد. در جهان در حال توسعه زنان، مردان و بچهها از طبقه اجتماعی بالاتر نسبت بیشتری از چاقی را دارا بودند.[۱۱۶] نسخه جدید این بررسی که در سال ۲۰۰۷ انجام شد رابطه مشابه را دریافت، اما ضعیفتر بودند. احساس شد که کاهش قدرت این رابطه به دلیل تأثیرات جهانی شدن باشد.[۱۱۷] در میان کشورهای توسعه یافته، سطوح چاقی افراد بالغ و درصد نوجوانانی که دچار اضافه وزن هستند با عدم تساوی اقتصادی و عدم تساوی درآمد مرتبط است. رابطه مشابهی در میان ایالتهای آمریکا دیده شدهاست: بسیاری از افراد بالغ حتی در طبقه اجتماعی بالاتر در ایالتهای نابرابر دچار چاقی بودند.[۱۱۸]
توضیحات بسیاری برای روابط BMI و طبقه اجتماعی بیان شدهاست که بیانگر این است که در کشورهای توسعه یافته ثروتمندان قادر به تأمین مواد غذایی بیشتری هستند، آنها بیشتر زیر فشار اجتماعی به منظور لاغر ماندن هستند، و فرصتهای بیشتری همراه با توقعات برای تناسب اندام را دارا میباشند. در کشورهای توسعه نیافته، توانایی تأمین غذا، مخارج بالای انرژی و ارزشهای فرهنگی علاقه به هیکل بزرگتر را سبب شده،[۱۱۷] همچنین ممکن است نگرشها نسبت به اندازه بدن در زندگی افراد، که به وسیله مردم مطرح میشود نقشی در چاقی داشته باشند. تغییراتی در رابطه با BMI در طول زمان در بین دوستان، برادرها و همسرها یافت شد.[۱۱۹] استرس و داشتن موقعیت اجتماعی پایین خطر چاقی را افزایش میدهد.[۱۱۸][۱۲۰][۱۲۱]
سیگار اثر چشمگیری بر وزن افراد دارد. افرادی که زیاد سیگار مصرف میکنند بهطور میانگین ۴٫۴ کیلوگرم در مردان و ۵ کیلوگرم در زنان در طول ۱۰ سال اضافه وزن پیدا میکنند.[۱۲۲] با این وجود تغییرات میزان سیگار کشیدن تأثیر کمی بر نسبت کلی چاقی دارد.[۱۲۳]
در آمریکا تعداد بچههایی که هر فرد دارد با خطر چاقی مرتبط است. خطر زنها به ازای هر بچه ۷٪ افزایش مییابد، در حالی که این میزان برای مردان ۴٪ است.[۱۲۴] این امر تا اندازهای با این حقیقت تشریح میشود که داشتن بچههای مستقل فعالیتهای جسمی را در والدین غربی کاهش میدهد.[۱۲۵]
در جهان در حال گسترش، شهرسازی نقشی را در افزایش نسبت چاقی بازی میکند. در چین نسبت کلی چاقی کمتر از ۵٪ است، در حالی که در بعضی از شهرها نسبت چاقی بیشتر از ۲۰٪ است.[۱۲۶]
اعتقاد بر این است که سوء تغذیه در اوایل زندگی در افزایش نسبت چاقی در کشورهای در حال توسعه نقش دارد.[۱۲۷] تغییرات اقتصادی که در طول بازههای سوء تغذیه رخ میدهد ممکن است میزان ذخیره چربی را در زمانی که میزان انرژی زیادی در دسترس است، افزایش دهد.[۱۲۷]
همراه با اطلاعات همهگیری شناختی مطالعات زیادی تأیید میکنند که چاقی با کمبودهای شناختی مرتبط است.[۱۲۸] گرچه این امر نیز که چاقی موجب کمبودهای شناختی میشود یا بالعکس، در زمان حال نامشخص است.
عوامل مسری[ویرایش]
مطالعه اثر عوامل مسری بر متابولیسم هنوز در مراحل اولیه خودش است. گات فلورا برای نمایش تفاوت بین انسانهای چاق و خمیده به وجود آمد. علائمی وجود دارد که گات فلورا در افراد چاق و خمیده میتواند بهطور بالقوه متابولیسم را تحت تأثیر قرار دهد. به نظر میرسد این تناوب آشکار از متابولیسم بالقوه یک ظرفیت زیادتر برای کسب انرژی مرتبط با چاقی را به وجود میآورد. در حالی که این تفاوتها علت اصلی یا نتیجه چاقی هستند که هنوز بدون ابهام تلقی میشود.[۱۲۹]
ارتباط بین ویروسها و چاقی در انسانها و تعدادی گونه دیگر از حیوانات یافت شدهاست. میزان تأثیری که این ارتباط بر افزایش نسبت چاقی دارد هنوز مشخص نشدهاست.[۱۳۰]
فیزیولوژی بیماریشناسی[ویرایش]
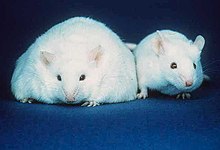
در یک مقایسه، موشی که توانایی تولید لپتین را نداشت، در برابر موش نرمال (راست)، دچار مرض چاقی شدهاست (چپ) بهطور خلاصه، بسیاری از مکانیزمهای ممکن فیزیولوژی بیماریشناسی شامل افزایش و بر جای ماندن مرض چاقی میباشد.[۱۳۱] این رشته تحقیقاتی تقریباً تا زمان کشف لپتین در سال ۱۹۹۴ به نتایج مهمی دست نیافت. از زمان این کشف، مکانیزمهای هورمونی بسیار دیگری مشخص شدند، که در تعدیل اشتها و غذای دریافتی، الگوهای ذخیرهسازی بافتهای چربی و افزایش مقاومت انسولین سهیم میباشند. پس از کشف لپتین، گرلین، انسولین، ارکسین، پی – وای – وای ۳-۳۶، کولیسیستوکینین، آدیپونکتین، مانند بسیار از دیگر واسطهها، مورد مطالعه قرار گرفتند. آدیپوکینها واسطههایی هستند که به وسیله بافت چربی تولید میشوند. به نظر میرسد نقش آنها اصلاح کردن بسیاری از بیماریهای مربوط به چاقی میباشد.
به نظر میرسد لپتین و گرلین مکمل یکدیگر در تأثیر بر اشتها میباشند. با تولید گرلین به وسیله معده، اشتهای کوتاه مدت کنترل میشود. (یعنی شخص در زمان خالی بودن معده غذا خورده و با پر شدن معده، دست از خوردن بردارد) لپتین به وسیله بافتهای چربی تولید میشود که به ذخایر چربی بدن سیگنال بفرستد و اشتهای دراز مدت را کنترل کند. (یعنی زمانی که ذخایر چربی کم باشد بیشتر، و زمانی که ذخایر زیاد باشد کمتر غذا خورده شود) همچنین اثرگذاری لپیتین ممکن است بر فرد چاقی که دچار کمبود لپتین است، کم باشد. به نظر میرسد بیشتر افراد چاق در برابر لپتین مقاوم بوده و دارای سطح بالایی از آن میباشند.[۱۳۲] این چنین به نظر میرسد این مقاومت، نشان میدهد که چرا اثرگذاری لپتین برای متوقف کردن اشتها در اکثر افراد چاق مشاهده نمیشود.[۱۳۱]

بهطور کلی، آنها و دیگر هورمونهای مرتبط با اشتها، بر روی هیپوتالاموس تأثیر میگذارند، قسمتی از مرکز مغز برای تنظیم غذای ورودی و انرژی مصرفی. چندین مسیر در داخل هیپوتالاموس وجود دارد که در انجام نقش آن در کامل کردن اشتها مشارکت میکنند. مسیر ملانوکورتین بهترین مسیر دریافتی میباشد.[۱۳۱] مسیر با یک ناحیه از هیپوتالاموس آغاز میشود، هسته کمانی، که خروجیهای آن به ترتیب در هیپوتالاموس جانبی (LH) و ونترومدیال هیپوتالاموس (VMH)، مرکز تغذیه و سیری مغز، میباشد.[۱۳۳]
هسته کمانی شامل دو گروه متفاوت رشته عصبی میباشد.[۱۳۱] هسته کمانی متشکل از دو رشته مغزی مجزا میباشد. گروه اول نوروپپتید Y (NPY) و آگوتی ریلیتد پپتید را تحریک کرده و در LH دارای ورودیهای تحریککننده و در VMH دارای ورودیهای بازدارنده میباشد. دومین گروه پرو-اپیوملانوکورتین (POMC) و تعدیلکننده کوکایین و آمفتامین (CART) را تحریک میکند و در VMH دارای ورودیهای تحریککننده و در LH دارای ورودیهای بازدارنده میباشد. در نتیجه رشتههای عصبی NPY/AgRP غذا خوردن را تحریک کرده و از سیری جلوگیری میکنند، در حالی که رشتههای عصبی POMC/CART سیری را تحریک کرده و از غذا خوردن جلوگیری میکنند. هر دو گروه رشتههای عصبی هسته کمانی توسط لپتین تنظیم میشوند. لپتین هنگامی که گروه POMC/CART را تحریک میکند، گروه NPY/AgRP را بازمیدارد؛ بنابراین، کمبود سیگنالهای لپتین، چه در صورت کمبود و چه در صورت مقاومت در برابر لپتین، منجر به بیش از اندازه غذا خوردن شده و ممکن است در برخی از چاقیهای ژنتیکی و اکتسابی اتفاق افتد.[۱۳۱]
سلامت عمومی[ویرایش]
سازمان جهانی بهداشت (WHO) پیشبینی کردهاست که ممکن است اضافه وزن و مرض چاقی به زودی جای برخی از نگرانیهای دیرین در مورد سلامت عمومی، مانند سوء تغذیه و بیماریهای عمومی را به عنوان پراهمیتترین عامل ضعف سلامتی بگیرد.[۱۳۴] مرض چاقی به دلیل شیوع، هزینه و آثاری که بر سلامتی دارد به عنوان معضلی در سلامت عمومی و همچنین مشکلی سیاسی قلمداد میشود.[۱۳۵] سلامت عمومی تلاش میکند که با جستجو، عوامل محیطی مؤثر در افزایش شیوع چاقی در بین انسانها را یافته، تا با درک آنها، اصلاحشان نماید. به نظر میرسد مهمترین راه حلهای مورد نظر، تغییر در مصرف انرژیهای اضافی غذایی و همچنین تغییر در جلوگیری از فعالیتهای بدنی میباشد. این تلاشها شامل تغییر در برنامه غذایی مدارس، اعمال محدودیت در فروش مستقیم تنقلات به کودکان،[۱۳۶] و کاهش دسترسی به نوشیدنیهای شیرین شده توسط شکر در مدارس میباشد.[۱۳۷] همچنین در زمان ایجاد محیط شهری، باید تلاش گردد تا جهت بیشتر شدن مکانهای مناسب پیادهروی، دسترسی به پارکها افزایش یابد.[۱۳۸]
بسیاری از کشورها و گروهها، آمارهایی مربوط به چاقی را منتشر نمودهاند. در سال ۱۹۹۸ راهنمای فدرال ایالات متحده، با عنوان «راهنمای بالینی برای شناسایی، ارزیابی و درمان اضافه وزن و مرض چاقی در بزرگسالان: گزارشهای مستند» ، منتشر شد.[۱۳۹] در سال ۲۰۰۶ شبکه چاقی کانادا «رهنمای تمرینات بالینی کانادایی(CPG) در مدیریت و جلوگیری از مرض چاقی در بزرگسالان و کودکان» منتشر کرد. این راهنما، یک راهنمای مستند گسترده برای دست یافتن به نحوه مدیریت و پیشگیری از اضافه و چاقی در بزرگسالان و کودکان میباشد.[۱۴۰]
در سال ۲۰۰۴، کالج پزشکی سلطنتی انگلستان استادان سلامت عمومی، کالج سلطنتی طب و سلامتی کودکان، گزارشی مبتنی بر «مشکلات موجود» را منتشر کرد، که مشکلات در حال افزایش چاقی را در انگلستان بررسی میکند.[۱۴۱] در همان سال کمیته منتخب سلامت مجلس عوام "گستردهترین پرسش و پاسخی که تاکنون انجام گرفتهاست[...]" با موضوع مضرات چاقی بر سلامتی و جامعه در انگلستان و دیدگاههای ممکن دربارهٔ این مسئله را، منتشر کرد.[۱۴۲] در سال ۲۰۰۶، سازمان ملی سلامت و مزایای بالینی (NICE) راهنمایی را در باب تشخیص و مدیریت چاقی، و همچنین تدابیری برای سازمانهایی که در مراقبتهای سلامت نقشی ندارند، مانند شوراهای محلی، منتشر کرد.[۱۴۳] در گزاش منتشر شده در سال ۲۰۰۷ به وسیله آقای درک وانلس که برای بودجه پادشاهی منتشر شد، وی هشدار داد که اگر اقدامات بیشتری صورت نگیرد، چاقی ظرفیت زمین گیر کردن بودجههای سرویس سلامت ملی را خواهد داشت.[۱۴۴]
به نظر میرسد افزایش نرخ چاقی منجر به صدمات گستردهای گردد. چارچوب سیاستهای ضد چاقی (OPA) فرایندهای پیشگیری را به سه دسته سیاستهای بالا، سیاستهای میانه و سیاستهای پایین، تقسیم میشود. سیاستهای بالا به دنبال تغییر در جامعه، سیایتهای میانه در پی اصلاح کردن رفتار اشخاص برای جلوگیری از چاقی، و سیاستهای پایین در پی درمان بیمارهای فعلی مردم میباشد.[۱۴۵]
درمان[ویرایش]
مهمترین درمان بیماری چاقی، ترکیبی از رژیم غذایی و ورزشهای جسمانی میباشد.[۶۷] برنامههای رژیمی میتواند منجر به کاهش وزن در دوره زمانی کوتاهی شود،[۱۴۶] اما در بسیاری از اوقات ادامه این کاهش وزن دشوار بوده و نیازمند ورزش کردن و رژیمی دارای انرژی غذایی کمتر، به صورت قسمتی دائمی از زندگی شخص میباشد.[۱۴۷][۱۴۸] ادامه دادن یک فرایند کاهش وزن بلند مدت، در صورتی موفق میباشد که نرخ تغییر وضعیت زندگی، به آرامی از ۲ تا ۲۰ درصد تغییر کند.[۱۴۹] تغییرات رژیمی و تغییرات روند زندگی در محدود کردن افزایش بیرویه وزن در حاملگی مؤثر میباشد و برای مادر و کودک مؤثر میباشد.[۱۵۰]
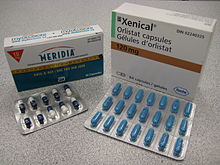
داروی ارلیستت (ژنیکال)، در حال حاضر به صورت انبوه در دسترس بوده و برای استفاده بلند مدت تأیید شدهاست. هرچند کاهش وزن ۲٫۹ kg (6.4 lb) در طی ۱ تا ۴ سال نسبتاً کم میباشد، و اطلاعات کمی در مورد اثر و عوارض بلند مدت این داروها بر چاقی در دسترس است.[۱۵۱] مصرف این دارو با اثرات جانبی نسبتاً شدیدی بر معده، همراه بوده[۱۵۱] و نگرانیها با افزایش اثر منفی آن بر کلیه، افزایش مییابد.[۱۵۲] دو داروی دیگر نیز در دسترس میباشند. لرکاسرین (بلویک) منجر به کاهش وزن متوسط ۳٫۱ kg (۳٪ وزن بدن)، بیشتر از پلاسیبو در طول یک سال گردد.[۱۵۳] ترکیبی از فنترمین / توپیرامیت / فنترمین و توپیرامیت (کسیمیا) نیز تا حدی مؤثر میباشد.[۱۵۴]
مؤثرترین درمان برای چاقی جراحی باریاتریک میباشد. یک جراحی که برای چاقی شدید، کاهش وزن بلند مدت و کاهش احتمال مرگ و میر را در پی دارد. یک سری تحقیقات نشان داد که کاهش وزن ۱۴ تا ۲۵ درصدی (با توجه به فرایند انجام شده) در طی ۱۰ سال، در صورتی که همگام با پیشگیریهای استاندارد کاهش وزن همراه باشد، منجر به کاهش ۲۹ درصدی در تمام عوامل مرگ و میر خواهد شد.[۱۵۵] این در حالی است که با توجه به هزینه و خطر عوارض موجود، محققان به دنبال راههای مؤثر دیگری میباشند تا به درمانهای کم خطرتری دست یابند.
درمان غذایی[ویرایش]
رژیم غذایی مناسب شامل حذف مواد غذایی پر کالری مانند غذاهای چرب، غذاهای شیرین، نوشابه و دلسترهای گازدار و سایر نوشیدنیهای شیرین، چیپس سیب زمینی و پفک.
جایگزینی برنج در وعده غذایی که کالری بیشتری دارد با نان سبوس دار مانند نان بربری.
گنجاندن سبزیها، میوهها، حبوبات، ماهی و لبنیات کم چربی در وعدههای غذایی.
پرهیز از مصرف مواد غذایی شیرین مانند انواع شیرینیها، شکلات، کیک و کلوچه و نانهای روغنی.
وعده غذایی را حذف نکنید زیرا حذف هر یک از وعدههای غذایی باعث تحریک مغز به پرخوری میشود.
افزودن ریزمغذی مس به رژیم غذایی باعث کم شدن اشتها میشود. احتمالاً کمبود مس مغز را وادار میکند دستور پرخوری را به بدن بدهد. شیوه عملی افزودن ریزمغذی مس به رژیم غذایی: متأسفانه امروزه به دلیل گران بودن قلع، برخی افراد ناباب برای سفید کردن ظروف مسی از سرب استفاده میکنند و پخت غذا در چنین ظروفی میتواند همراه با مسمومیت جدی باشد. مغزی شیرهای معمولی از جنس برنج است دولت نیز بخاطر سلامتی جامعه روی شیرآلات ساختمانی نظارت دارد. یک تکه از مغزی برنجی را در سماور بیندازید تا در آن بجوشد. این نیاز بدن به مس را تأمین میکند در ضمن یون روی نیز به آب اضافه میکند که آن نیز سودمند است.
چای سبز: چای سبز حاوی ترکیبی است که اشتها را کم کرده و میزان سوخت و ساز بدن را افزایش میدهد.
از ادویه زنجبیل در غذا استفاده کنید. زنجبیل تأثیر زیادی در افزایش سوخت و ساز بدن دارد. میتوانید از آن به عنوان ادویه غذا استفاده کنید یا به اندازه یک نخود پودر زنجبیل را در یک کاسه ماست ترکیب کرده و همراه با غذا میل کنید.
پیاز: پیاز توانایی چربی سوزی دارد. روزی یک عدد پیاز هیچ زیانی به بدن نمیرساند. سیر و موسیر نیز از گیاهان هم خانواده پیاز هستند و میتوانید از آنها نیز استفاده کنید.
روغن ماهی: مطالعات جدید محققان ژاپنی نشان میدهد این ماده غذایی نقش مؤثری در کاهش وزن دارد. سلولهای چربی سفید با ذخیره چربی، مهمترین عامل اضافه وزن، به ویژه در ناحیه شکم و پهلوها هستند. روغن ماهی با تبدیل سلولهای ذخیرهکننده چربی به سلولهای سوزاننده چربی، سبب کاهش وزن میشود.[۱۵۶]
همه گیرشناسی[ویرایش]
|
| |||||
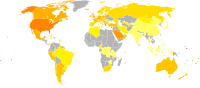
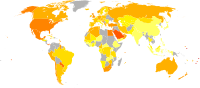
World obesity prevalence among males (left) and females (right).[۱۵۷]
| ||||||
قبل از قرن ۲۰ چاقی کمیاب بود٬[۱۵۸] در سال ۱۹۹۷ WHO بهطور رسمی چاقی را به عنوان یک اپیدمی جهانی شناخت.[۸۲] از سال ۲۰۰۵ WHO برآورد کرد که حداقل ۴۰۰ میلیون فرد بالغ (۹٫۸٪)، با نسبت بالاتر میان زنان و مردان چاق هستند.[۱۵۹] همچنین میزان چاقی با سن حداقل بالای ۵۰ یا ۶۰ سال افزایش مییابد.[۱۶۰] و چاقی مفرط در آمریکا، استرالیا و کانادا سریعتر از میزان کلی چاقی در حال رشد است.[۱۷][۱۶۱][۱۶۲]
با در نظر گرفتن تنها مشکل کشورهایی با درآمد بالا، میزان چاقی در سراسر جهان در حال افزایش است و هم کشورهای توسعه یافته و هم کشورهای در حال توسعه را تحت تأثیر قرار دادهاست.[۲۹] این افزایشها بهطور دراماتیکی بیشتر در محیطهای شهری احساس میشود.[۱۵۹] تنها ناحیهای از جهان که چاقی رایج نیست صحرای آفریقا است.[۲] پژوهشی تازه نشان میدهد یک سوم مردم جهان یا اضافه وزن دارند یا چاق هستند. افزایش سطح رفاه، مصرف غذاهای پرانرژی و بی تحرکی از جمله دلایل افزایش تصاعدی چاقی در جهان هستند؛ بنابراین پژوهش، در ایران، بهطور متوسط پنجاه و چهار درصد جمعیت بالای بیست سال، اضافه وزن دارند یا چاقند.[۱۶۳]
سازمان بهداشت جهانی در گزارش سال ۲۰۱۵ خود اعلام کرد که بیشتر مردم اروپا، بیش از اندازه چاق هستند. بر پایه این گزارش ۵۹ درصد جمعیت اروپا یا اضافه وزن یا مرض چاقی دارند به همین دلیل ممکن است جوانان این قاره به اندازه والدین خود عمر نکنند.[۱۶۴]
تاریخ[ویرایش]
ریشهشناسی[ویرایش]
چاقیObesity از کلمه لاتین obesitas گرفته شده که به معنای ضخیم، چاق یا فربه است. Ēsus شکل گذشته کامل edere (خوردنی) است، باob (بالا) که به آن اضافه شدهاست.[۱۶۵] لغتنامه انگلیسی آکسفورد '' اولین استفاده از این اسناد در سال ۱۶۱۱ توسطرندل کاتگریو[[.[۱۶۶]
تمایلات تاریخی[ویرایش]


بقراطیها نوشتهاند که تنومندی به خودی خود بیماری نیست اما جلودار و پیشرو دیگر بیماریهاست.[۲] یک جراح هندی ساشروتا (قرن ۶ قبل از میلاد مسیح) چاقی را با دیابت و بیماریهای قلبی مرتبط ساخت.[۱۶۸] او کارهای فیزیکی را برای کمک به درمان آن و عوارض جانبیش پیشنهاد داد.[۱۶۸] در بیشتر تاریخ انسان، آنها با مسئله کمبود غذا مبارزه میکردهاند.[۱۶۹] بنابراین بهطور تاریخی چاقی به عنوان نشانه ثروتمندی و رفاه دیده میشدهاست. این امر در میان طبقات بالای اجتماعی در قرون وسطی و دوره رنسانس در اروپا رایج بودهاست.[۱۶۷] و همچنین در تمدن آسیای غربی باستان.[۱۷۰]
با شروع انقلاب صنعتی فهمیده شد که قدرت ارتش و اقتصاد آنها هم وابسته به اندازه بدن و هم قدرت سربازان و کارگرهایشان دارد.[۸۲] افزایش شاخص میانگین اندازه بدن از آنچه که اکنون به عنوان کمبود وزن با توجه به میزان معمول بهشمار میرود، نقش چشمگیری را در گسترش جوامع صنعتی بازی میکند.[۸۲] بنابراین قد و وزن هر دو در طول قرن ۱۹ در کشورهای توسعه یافته افزایش یافت. در طول قرن ۲۰ همچنانکه جمعیتها به یک ژنتیک بالقوه قد و وزن رسیدند، شروع به افزایش بیشتر قد خود در نتیجه چاقی کردند.[۸۲] در دهه ۱۹۵۰ افزایش ثروتها در جهان توسعه یافته روحیه و اخلاقیات بچگی را کاهش داد، اما با افزایش وزن بدن، بیماریهای قلبی و کلیوی افزایش یافته و بیشتر رایج شد.[۸۲][۱۷۱] در طول این دوره شرکتهای بیمهای رابطه بین وزن و توقعات زندگی و افزایش چاقی مفرط را دریافتهاند.[۲]
فرهنگهای بسیاری در طول تاریخ چاقی را به عنوان یک عیب شخصیتی میدیدهاند. یک شخصیت چاق در کمدی یونانی یک فرد شکم پرست و مسخره بود. در زمان مسیحیان غذا به عنوان ورودیهایی به گناهان تنبلی و شهوت بود.[۱۱] در فرهنگ مدرن غرب، وزن اضافه اغلب غیر جذاب تلقی میشد و چاقی بهطور معمول با کلیشههای منفی گوناگون ربط داده میشد. افراد در همه سنین میتوانند با بدنامی اجتماعی روبرو شوند و ممکن است با استفاده از ادعاها یا فرار کردنهایشان به وسیله همردههایشان مورد تمسخر قرار گیرند. یک بار دیگر چاقی عامل تمایز است.[۱۷۲]
ادراکات عمومی در جامعه غربی با توجه به سلامت وزنی بدن با وزنهایی که ایدئال به بهشمار میرود، متفاوت است و هر دو آنها از زمان شروع قرن ۲۰ تغییر کردهاند. وزنی که ایدئال فرض میشود از زمان دهه ۱۹۲۰ کمتر شد. این امر به وسیله این حقیقت که قد میانگین بانوی آمریکا و برنده مراسم ۲٪ از سال ۱۹۲۲ تا ۱۹۹۹ افزایش یافت، در حالی که وزن میانگین او ۱۲٪ کاهش یافت، نشان داده میشود.[۱۷۳] از سوی دیگر تصورات مردم از وزن مناسب در جهت عکس تغییر کردهاست. در بریتانیا وزنی که در آن مردم خودشان را دچار اضافه وزن میدانند، بهطور چشمگیری در سال ۲۰۰۷ بیشتر از سال ۱۹۹۹ بود.[۱۷۴] اعتقاد بر این است که این تغییرات به دلیل افزایش میزان چربی گرایی بود که منجر به افزایش پذیرش چربی اضافی به عنوان اندازه معمول شد.[۱۷۴]
هنوز هم چاقی به عنوان نشانهای از ثروتمندی و رفاه در بسیاری از نقاط آفریقا بهشمار میرود. این امر بهطور خاص از زمان شروع اپیدمی ایدز رایج شد.[۲]
هنرها[ویرایش]
اولین مجسمهها از بدن انسان در حدود ۳۵۰۰۰–۲۰۰۰۰ سال قبل زنان چاق را نمایش میداد. برخی از جنبههای شکل ونوسی با تأکید بر باروری تمایل داشتند در حالی که دیگران احساس میکردند که آنها نماینده «چاقی» در میان مردم آن عصر بودند.[۱۱] با وجودی که تنومندی در میان هنرهای یونانی و رومی وجود نداشت، احتمالاً به منظور حفظ ایدهآلهای آنان با توجه به مدرن گرایی بود. این روش در میان تاریخ بسیاری از یهودیان اروپایی تنها با نمایش افراد با شرایط اقتصادی-اجتماعی پایین به عنوان افراد چاق، ادامه یافت.[۱۱]
در زمان رنسانس برخی از افراد از طبقههای بالا همانطور که در نقاشیهای هنری هفتم و الکساندرو دل برو دیده میشود، هیکل بزرگ خود را به رخ کشیدند.[۱۱]Peter Paul (۱۵۷۷–۱۶۴۰) رابنز معمولاً زنان تمام بدن خود را در عکسها به نمایش میگذاشتند و از همینجا بود که کلمه رابنسکویی به وجود آمد. هر چند این زنان همچنان به شکل «ساعت شنی» همراه با رابطه باروری باقی ماندند.[۱۷۵] در طول قرن ۱۹ دیدگاهها در مورد چاقی در دنیای غرب تغییر کرد. بعد از قرنها که چاقی تبدیل به سندرم همراه با ثروت و موقعیت اجتماعی شد، لاغری به عنوان یک استاندارد مورد علاقه نمایان شد.[۱۱]
جامعه و فرهنگ[ویرایش]
تأثیر اقتصادی[ویرایش]
چاقی علاوه بر تأثیرات سلامتیش، باعث ایجاد مشکلات فراوانی از جمله معایبی در استخدام شدن میشود[۱۷۶][۱۷۷] و هزینههای تجارتی را افزایش میدهد. این تأثیرات در همه سطوح جامعه از جمله افراد، شرکتها و دولتها احساس میشود.
در سال ۲۰۰۵، هزینههای پزشکی که در آمریکا برای چاقی اختصاص یافت ۱۹۰٫۲ میلیارد دلار یا ۲۰٫۶٪ از مخارج پزشکی برآورد شدهاست.[۱۷۸][۱۷۹][۱۸۰] در حالی که هزینه چاقی در سال ۱۹۹۷ در کانادا ۲ میلیارد دلار کانادا (۲٫۴٪ از کل هزینههای بهداشت) برآورد شدهاست.[۶۷] هزینه کلی مستقیم سالیانه برای اضافه وزن و چاقی در استرالیا در سال ۲۰۰۵، ۲۱ میلیارد دلار بود. همچنین اضافه وزن و چاقی در استرالیا ۳۵٫۶ میلیارد دلار یارانه دریافت کرده بودند.[۱۸۱] میزان برآورد مخارج سالیانه برای محصولات رژیمی فقط در آمریکا از ۴۰ میلیارد دلار تا ۱۰۰ میلیارد دلار است.[۱۸۲]
برنامه جلوگیری از چاقی به منظور کاهش هزینههای درمان بیماریهای مرتبط با چاقی به وجود آمد. هر چند، هر چه بیشتر افراد عمر میکردند هزینههای پزشکی بیشتری وارد میشد؛ بنابراین محققان به این تنیجه رسیدند که ممکن است کاهش چاقی به بهبود سلامت اجتماعی کمک کند، اما برعکس باعث کاهش کلی سلامت عمر شد.[۱۸۳]
![یک صندلی بزرگ و پهن در کنار تعدادی از صندلیهایی با اندازه معمولی قرار دارد. خدماتیها باید راحتی افراد چاق را با امکاناتی از قبیل صندلیهای پهنتر فراهم کنند.[۱۸۴]](http://upload.wikimedia.org/wikipedia/commons/thumb/c/c4/Wide_Chair.jpg/220px-Wide_Chair.jpg)
چاقی میتواند منجر به بدنامی اجتماعی و موانع استخدامی شود.[۱۷۶] وقتی که افراد را با نقطه مقابل وزن معمولشان مقایسه میکنیم، کارگرهای چاق بهطور میانگین میزان بیستری از غیبت کاری را دارا میباشند و ناتواناییهای بیشتری دارند، بنابراین موجب افزایش هزینههای کارفرما و کاهش تولید میشود.[۱۸۵] یک مطالعه که کارکنان دانشگاه دوک (Duke University) را مورد مطالعه قرار داده، دریافتهاست که مردم با IBM بالاتر از ۴۰ دو بار بیشتر نسبت به آنهایی که IBM 24.۹–۱۸٫۵ دارند مدعی جبران کارگران شدهاند. آنها همچنین بیشتر از ۱۲ بار غیبت در روزهای کاری داشتهاند. رایجترین جراحت در این گروه به دلیل افتادن و بلند کردن بود، بنابراین قسمتهای انتهایی، کمر و دستها و پشت را تحت تأثیر قرار میداد.[۱۸۶] کارکنان بیمه آلباما در ایالت متحده یک برنامه بحثبرانگیز را برای تغییر کارکنان چاق تأیید کردند که در آن اگر آنها کاری برای کاهش وزن و بهبود سلامتیشان انجام ندهند، ماهی ۲۵ دلار از آنها کسر خواهد شد. این آزمونها از ماه ژانویه ۲۰۱۰ آغاز شده و در مورد تمام کسانی که IBM آنها بیشتر از ۳۵ کیلوگرم بر متر است٬۲ و بعد از ۱ سال در ایجاد بهبودی در سلامتیشان رد میشوند، اجرا میشود.[۱۸۷]
برخی از محققان نشان دادهاند که افراد چاق تمایل کمتری به استخدام در مشاغل و ترویج آن دارند.[۱۷۲] افراد چاق همچنین حقوق کمتری نسبت به همردههای غیر چاق خود در مشاغل برابر دریافت میکنند. زنان چاق بهطور میانگین ۶٪ و مردان چاق ۳٪ کمتر دریافت میکنند.[۱۸۸]
صنایع خاص مانند خطوط هواپیمایی، صنایع غذایی و بهداشتی نگرانیهای مخصوص به خودشان را دارند. به دلیل افزایش میزان چاقی، خطوط هواپیمایی با هزینههای بیشتر سوخت مواجه شده و برای افزایش پهنای صندلیها تحت فشار قرار دارند.[۱۸۹] در سال ۲۰۰۰ وزن اضافی مسافران چاق ۲۷۵ میلیون دلار برای هواپیمایی هزینه داشتهاست.[۱۹۰] صنعت بهداشت موظف است در مورد امکانات خاصی مانند تجهیزات بلند کردن و آمبولانس باریاتریک سرمایهگذاری کند تا بهطور محکمی بیماران چاق را کنترل نماید.[۱۹۱] هزینههای رستورانها به دلیل متهم کردن قضایی آنها برای ایجاد چاقی افزایش یافت.[۱۹۲] در سال ۲۰۰۵ کنگره آمریکا در مورد قانونی برای منع کشوری در برابر صنعت غذایی مرتبط با چاقی بحث و گفتگو کرد، هر چند هرگز تصویب نشد.[۱۹۲]
اندازه مورد قبول[ویرایش]

اصل هدف حرکت پذیرش چاقی، کاهش تمایز بین افرادی بود که چاق بودند و اضافه وزن داشتند.[۱۹۳][۱۹۴] هر چند برخی افراد سعی میکردند تا ارتباط ایجاد شده بین چاقی و نتایج منفی سلامتی آن را به چالش بکشند.[۱۹۵]
تعدادی از سازمانها وجود دارند که پذیرش چاقی را ترویج میکنند. این موسسات بهطور چشمگیری در اواخر نیمه دوم قرن ۲۰ افزایش یافتند.[۱۹۶] مؤسسه آمریکایی مؤسسه ملی پذیرش چاقی پیشرفته (NAAFA) در سال ۱۹۶۹ تشکیل شد و وظیفه خود را تحت عنوان حقوق شهروندان به منظور پایان دادن به تمایزات اندازهای، تشریح کرد.[۱۹۷] هر چند فرضیه چاقی به عنوان یک حرکت در حاشیه باقی ماند.[۱۹۸] مؤسسه ملی پذیرش اندازه (ISAA) یک سازمان غیردولتی (NGO) است که در سال ۱۹۹۷ به وجود آمد. بیشترین جهتگیری آنها جهانی بود و مأموریت خود را تحت عنوان ترویج پذیرش اندازهها و کمک به پایان دادن به تمایزات وزن محور توصیف میکردند.[۱۹۹] این گروه اغلب در مورد شناخت چاقی به عنوان یک ناتوانی تحت قانون آمریکاییهای ناتوان (ADA) بحث داشتند. هر چند نظام قانونی آمریکا اعلام کرد که هزینههای بالقوه بهداشت و سلامتی عمومی از منافع این قانون ضد تمایزی برای پوشش چاقی زیادتر شدهاست.[۱۹۵]
چاقی در دوران کودکی[ویرایش]
میزان سلامتی BMI با توجه به سن و جنسیت بچهها متفاوت است. چاقی در بچهها و نوجوانان با توجه به BMI بیشتر از ۹۵ صدک است.[۱۵] اطلاعات مرجعی که این صدکها بر اساس آنها ارائه شده از سال ۱۹۶۳ تا ۱۹۹۴ بدست آمدهاند، پس بنابراین به وسیلهٔ افزایشهای اخیر در نسبت چاقی تحت تأثیر قرار نگرفتهاند.[۱۶] چاقی کودکی در قرن ۲۱ به عنوان یک اپیدمی نسبی با افزایش نسبتها هم در جهان توسعه یافته و هم در جهان در حال توسعه، مطرح گردید. نسبت چاقی در پسرهای کانادایی از مقدار ۱۱٪ در سال ۱۹۸۰ به بالای ۳۰٪ در سال ۱۹۹۰ رسید، در حالی که در مدت زمان مشابه این مقدار در میان پسرهای برزیلی از ۴٪ به ۱۴٪ افزایش یافت.[۲۰۰]
با وجود چاقی در میان افراد بالغ، عوامل مختلف زیادی منجر به افزایش میزان چاقی کودکی میشود. عقیدهها بر این بود که تغییر رژیمهای غذایی و کاهش فعالیتهای بدنی دو عامل مهم در افزایش نسبتهای اخیر بودهاست.[۲۰۱] به دلیل اینکه چاقی دوران کودکی در دوران جوانی نیز ادامه مییابد و با تعدادی از بیماریهای مزمن در ارتباط است، بچههایی که چاق هستند اغلب مورد آزمایش فشار خون، دیابت، چربی بالا و چربی کبد قرار میگیرند.[۶۷] درمانهایی که در کودکان مورد استاده قرار گرفتهاست درمانهای زندگی گونه اولیه و روشهای تکنیکی است، گرچه تلاشها برای افزایش فعالیت در کودکان موفقیتهای کمی داشتهاست.[۲۰۲] در آمریکا درمانهای مورد استفاده برای این گروه سنی مورد تأیید FDA نیست.[۲۰۰]
آمار چاقی در کشورهای دنیا[ویرایش]
عوارض ناشی از چاقی در گذشته در سنین بالای ۳۰ سال بروز میکرد، اما اکنون با توجه به شیوع چاقی در بین کودکان و نوجوانان سراسر جهان، سن ابتلا به عوارضی مانند دیابت و فشار خون به حدود ۱۰ تا ۱۹ سال رسیدهاست.[۲۰۳] با توجه به جامعه ثروتمند و علاقهمند به مصرف مواد غذایی سریع، بسیاری از مردم ممکن است آمریکا را در بالای این لیست قرار دهند؛ این در حالیست که بر اساس آمار ارائه شده توسط Visual.ly، صدرنشین جدول شاخص توده بدنی در میان مردم جهان، کویت است. این کشور عربی از میانگین شاخص توده بدنی ۲۷٫۵ برای مردان و ۳۱٫۷۴ برای زنان برخوردار است. این آمار، آمریکا را با میانگین ۲۶٫۵ برای مردان و ۲۹ برای زنان در جایگاه دوم قرار دادهاست. بزرگسالانی که از میانگین وزن بدنی بین ۱۸٫۵ و ۲۴٫۹ برخوردارند، عموماً از وزن بدنی مناسبی به نسبت قد خود برخوردارند. انگلیس که از سطوح رو به رشد چاقی به ویژه در میان کودکان برخوردار بوده در جایگاه بیست و ششم این نمودار قرار دارد. میانگین شاخص توده بدنی برای مردان این کشور ۲۷ و برای زنان ۲۶٫۹ است. ایران با میانگین شاخص توده بدنی ۲۴٫۹ برای مردان و ۲۶٫۹ برای زنان در جایگاه ۴۶ قرار دارد. کشورهای دیگر که در میان سنگینترینها قرار گرفتهاند، شامل آلمان، یونان، آرژانتین و تعدادی از کشورهای عربی مانند امارات متحده عربی، عربستان و بحرین هستند. علیرغم شهرت استرالیا به عنوان یک کشور ورزش دوست، این کشور در جایگاه یازدهم این نمودار قرار دارد. جای تعجب نیست که برخی از فقیرترین کشورهای جهان در آسیا و آفریقا در میان کشورهای با کمترین شاخص توده بدنی قرار دارند. مردم بنگلادش با میانگین ۲۰٫۵ برای مردان و ۱۹٫۸ برای زنان از کمترین شاخص توده بدنی برخوردارند. دیگر کشورهای نزدیک به پایین این نمودار شامل نواحی درگیر جنگ و خشکسالی مانند اتیوپی، رواندا، کنیا و اریتره است. برخی از کشورها دارای اختلاف چشمگیری در میان زنان و مردان هستند. در جامائیکا، میانگین شاخص توده بدنی برای مردان ۲۴٫۸ و برای زنان ۲۹٫۸ است. روندهای مشابه در کشورهایی مانند لسوتو، ترینیداد و توباگو و هائیتی قابل مشاهده است.
در مورد دیگر حیوانات[ویرایش]
چاقی در میان حیوانات اهلی در بسیاری از کشورها رایج است. میزان اضافه وزن و چاقی در سگهای آمریکایی از ۲۳٪ تا ۴۱٪ و چاقی حدوداً ۵٫۱٪ است.[۲۰۴] میزان چاقی در گربهها کمی بیشتر از ۶٫۴٪ بود.[۲۰۴] در استرالیا میزان چاقی در میان سگها در شرایط دامپزشکی ۷٫۶٪ تشخیص داده شدهاست.[۲۰۵] خطر چاقی در سگها خواه نخواه به صاحبان آنها بستگی دارد. با این وجود رابطه مشابه بین گربهها و صاحبان آنها وجود ندارد.[۲۰۶]
جستارهای وابسته[ویرایش]
منابع[ویرایش]
- Bhargava, Alok; Guthrie, J. (2002). "Unhealthy eating habits, physical exercise and macronutrient intakes are predictors of anthropometric indicators in the Women's Health Trial: Feasibility Study in Minority Populations". British Journal of Nutrition. ۸۸ (۶): ۷۱۹–۷۲۸. doi:10.1079/BJN2002739. PMID 12493094.
- Bhargava, Alok (2006). "Fiber intakes and anthropometric measures are predictors of circulating hormone, triglyceride, and cholesterol concentration in the Women's Health Trial". Journal of Nutrition. 136 (۸): ۲۲۴۹–۲۲۵۴. PMID 16857849.
- Jebb S. and Wells J. Measuring body composition in adults and children In:Peter G. Kopelman, Ian D. Caterson, Michael J. Stock, William H. Dietz (2005). Clinical obesity in adults and children: In Adults and Children. Blackwell Publishing. pp. ۱۲–۲۸. ISBN 1-4051-1672-2.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - Kopelman P. , Caterson I. An overview of obesity management In:Peter G. Kopelman, Ian D. Caterson, Michael J. Stock, William H. Dietz (2005). Clinical obesity in adults and children: In Adults and Children. Blackwell Publishing. pp. ۳۱۹–۳۲۶. ISBN 1-4051-1672-2.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - National Heart, Lung, and Blood Institute (NHLBI) (1998). Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in Adults (PDF). International Medical Publishing, Inc. ISBN 1-58808-002-1.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - "Obesity: guidance on the prevention, identification, assessment and management of overweight and obesity in adults and children" (PDF). National Institute for Health and Clinical Excellence(NICE). National Health Services (NHS). 2006. Retrieved April 8, 2009.
- Puhl R. , Henderson K. , and Brownell K. Social consequences of obesity In:Peter G. Kopelman, Ian D. Caterson, Michael J. Stock, William H. Dietz (2005). Clinical obesity in adults and children: In Adults and Children. Blackwell Publishing. pp. ۲۹–۴۵. ISBN 1-4051-1672-2.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - Seidell JC. Epidemiology — definition and classification of obesity In:Peter G. Kopelman, Ian D. Caterson, Michael J. Stock, William H. Dietz (2005). Clinical obesity in adults and children: In Adults and Children. Blackwell Publishing. pp. ۳–۱۱. ISBN 1-4051-1672-2.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - World Health Organization (WHO) (2000). Technical report series 894: Obesity: Preventing and managing the global epidemic (PDF). Geneva: World Health Organization. ISBN 92-4-120894-5. Archived from the original (PDF) on 1 May 2015. Retrieved 9 July 2009.
پانویس[ویرایش]
- ↑ ۱٫۰ ۱٫۱ WHO 2000 p.6
- ↑ ۲٫۰۰ ۲٫۰۱ ۲٫۰۲ ۲٫۰۳ ۲٫۰۴ ۲٫۰۵ ۲٫۰۶ ۲٫۰۷ ۲٫۰۸ ۲٫۰۹ ۲٫۱۰ ۲٫۱۱ ۲٫۱۲ ۲٫۱۳ ۲٫۱۴ ۲٫۱۵ ۲٫۱۶ ۲٫۱۷ ۲٫۱۸ ۲٫۱۹ ۲٫۲۰ ۲٫۲۱ ۲٫۲۲ ۲٫۲۳ ۲٫۲۴ ۲٫۲۵ ۲٫۲۶ ۲٫۲۷ ۲٫۲۸ ۲٫۲۹ ۲٫۳۰ ۲٫۳۱ ۲٫۳۲ ۲٫۳۳ ۲٫۳۴ ۲٫۳۵ Haslam DW, James WP (2005). "Obesity". Lancet. 366 (9492): 1197–209. doi:10.1016/S0140-6736(05)67483-1. PMID 16198769.
- ↑ ۳٫۰ ۳٫۱ WHO 2000 p.9
- ↑ ۴٫۰ ۴٫۱ http://www.medicalnewstoday.com/releases/24118.php
- ↑ ۵٫۰ ۵٫۱ ۵٫۲ ۵٫۳ ۵٫۴ Poulain M; Doucet M; Major GC; et al. (2006). "The effect of obesity on chronic respiratory diseases: pathophysiology and therapeutic strategies". CMAJ. 174 (9): 1293–9. doi:10.1503/cmaj.051299. PMC 1435949. PMID 16636330.
{{cite journal}}: Unknown parameter|author-separator=ignored (help); Unknown parameter|month=ignored (help) - ↑ Kushner, Robert (2007). Treatment of the Obese Patient (Contemporary Endocrinology). Totowa, NJ: Humana Press. p. 158. ISBN 1-59745-400-1. Retrieved April 5, 2009.
- ↑ ۷٫۰ ۷٫۱ Adams JP, Murphy PG (2000). "Obesity in anaesthesia and intensive care". Br J Anaesth. 85 (1): 91–108. doi:10.1093/bja/85.1.91. PMID 10927998.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ NICE 2006 p.10–11
- ↑ Imaz I, Martínez-Cervell C, García-Alvarez EE, Sendra-Gutiérrez JM, González-Enríquez J (2008). "Safety and effectiveness of the intragastric balloon for obesity. A meta-analysis". Obes Surg. 18 (7): 841–6. doi:10.1007/s11695-007-9331-8. PMID 18459025.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۱۰٫۰ ۱۰٫۱ Barness LA, Opitz JM, Gilbert-Barness E (2007). "Obesity: genetic, molecular, and environmental aspects". Am. J. Med. Genet. A. 143A (24): 3016–34. doi:10.1002/ajmg.a.32035. PMID 18000969.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۱۱٫۰ ۱۱٫۱ ۱۱٫۲ ۱۱٫۳ ۱۱٫۴ ۱۱٫۵ Woodhouse R (2008). "Obesity in art: A brief overview". Front Horm Res. Frontiers of Hormone Research. 36: 271–86. doi:10.1159/000115370. ISBN 978-3-8055-8429-6. PMID 18230908.
- ↑ Sweeting HN (2007). "Measurement and Definitions of Obesity In Childhood and Adolescence: A field guide for the uninitiated". Nutr J. 6 (1): 32. doi:10.1186/1475-2891-6-32. PMC 2164947. PMID 17963490.
- ↑ NHLBI p.xiv
- ↑ Gray DS, Fujioka K (1991). "Use of relative weight and Body Mass Index for the determination of adiposity". J Clin Epidemiol. 44 (6): 545–50. doi:10.1016/0895-4356(91)90218-X. PMID 2037859.
- ↑ ۱۵٫۰ ۱۵٫۱ "Healthy Weight: Assessing Your Weight: BMI: About BMI for Children and Teens". Center for disease control and prevention. Retrieved April 6, 2009.
- ↑ ۱۶٫۰ ۱۶٫۱ Flegal KM, Ogden CL, Wei R, Kuczmarski RL, Johnson CL (2001). "Prevalence of overweight in US children: comparison of US growth charts from the Centers for Disease Control and Prevention with other reference values for body mass index". Am. J. Clin. Nutr. 73 (6): 1086–93. PMID 11382664.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۱۷٫۰ ۱۷٫۱ Sturm R (2007). "Increases in morbid obesity in the USA: 2000–2005". Public Health. 121 (7): 492–6. doi:10.1016/j.puhe.2007.01.006. PMC 2864630. PMID 17399752.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Kanazawa M, Yoshiike N, Osaka T, Numba Y, Zimmet P, Inoue S (2002). "Criteria and classification of obesity in Japan and Asia-Oceania". Asia Pac J Clin Nutr. 11 Suppl 8: S732–S737. doi:10.1046/j.1440-6047.11.s8.19.x. PMID 12534701.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Bei-Fan Z; Cooperative Meta-Analysis Group of Working Group on Obesity in China (2002). "Predictive values of body mass index and waist circumference for risk factors of certain related diseases in Chinese adults: study on optimal cut-off points of body mass index and waist circumference in Chinese adults". Asia Pac J Clin Nutr. 11 Suppl 8: S685–93. doi:10.1046/j.1440-6047.11.s8.9.x. PMID 12534691.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ چاقی بیش از سرطانهای شایع قربانی میگیرد . [خبرگزاری جمهوری اسلامی(ایرنا) http://irna.ir]
- ↑ http://www.medscape.com/viewarticle/867326
- ↑ ۲۲٫۰ ۲۲٫۱ Berrington de Gonzalez A (2010). "Body-Mass Index and Mortality among 1.46 Million White Adults". N. Engl. J. Med. 363 (23): 2211–9. doi:10.1056/NEJMoa1000367. PMC 3066051. PMID 21121834.
{{cite journal}}: Invalid|display-authors=3(help); Unknown parameter|author-separator=ignored (help); Unknown parameter|month=ignored (help) - ↑ Mokdad AH, Marks JS, Stroup DF, Gerberding JL (2004). "Actual causes of death in the United States, 2000" (PDF). JAMA. 291 (10): 1238–45. doi:10.1001/jama.291.10.1238. PMID 15010446.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۲۴٫۰ ۲۴٫۱ Allison DB, Fontaine KR, Manson JE, Stevens J, VanItallie TB (1999). "Annual deaths attributable to obesity in the United States". JAMA. 282 (16): 1530–8. doi:10.1001/jama.282.16.1530. PMID 10546692.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۲۵٫۰ ۲۵٫۱ ۲۵٫۲ Whitlock G; Lewington S; Sherliker P; et al. (2009). "Body-mass index and cause-specific mortality in 900 000 adults: collaborative analyses of 57 prospective studies". Lancet. 373 (9669): 1083–96. doi:10.1016/S0140-6736(09)60318-4. PMC 2662372. PMID 19299006.
{{cite journal}}: Unknown parameter|author-separator=ignored (help); Unknown parameter|month=ignored (help) - ↑ Calle EE, Thun MJ, Petrelli JM, Rodriguez C, Heath CW (1999). "Body-mass index and mortality in a prospective cohort of U.S. adults". N. Engl. J. Med. 341 (15): 1097–105. doi:10.1056/NEJM199910073411501. PMID 10511607.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Pischon T; Boeing H; Hoffmann K; et al. (2008). "General and abdominal adiposity and risk of death in Europe". N. Engl. J. Med. 359 (20): 2105–20. doi:10.1056/NEJMoa0801891. PMID 19005195.
{{cite journal}}: Unknown parameter|author-separator=ignored (help); Unknown parameter|month=ignored (help) - ↑ Manson JE; Willett WC; Stampfer MJ; et al. (1995). "Body weight and mortality among women". N. Engl. J. Med. 333 (11): 677–85. doi:10.1056/NEJM199509143331101. PMID 7637744.
{{cite journal}}: Unknown parameter|author-separator=ignored (help) - ↑ ۲۹٫۰ ۲۹٫۱ Tsigosa Constantine; Hainer, Vojtech; Basdevant, Arnaud; Finer, Nick; Fried, Martin; Mathus-Vliegen, Elisabeth; Micic, Dragan; Maislos, Maximo; Roman, Gabriela (2008). "Management of Obesity in Adults: European Clinical Practice Guidelines" (PDF). The European Journal of Obesity. 1 (2): 106–16. doi:10.1159/000126822. PMID 20054170.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Fried M; Hainer V; Basdevant A; et al. (2007). "Inter-disciplinary European guidelines on surgery of severe obesity". Int J Obes (Lond). 31 (4): 569–77. doi:10.1038/sj.ijo.0803560. PMID 17325689.
{{cite journal}}: Unknown parameter|author-separator=ignored (help); Unknown parameter|month=ignored (help) - ↑ Peeters A, Barendregt JJ, Willekens F, Mackenbach JP, Al Mamun A, Bonneux L (2003). "Obesity in adulthood and its consequences for life expectancy: A life-table analysis" (PDF). Ann. Intern. Med. 138 (1): 24–32. PMID 12513041.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Grundy SM (2004). "Obesity, metabolic syndrome, and cardiovascular disease". J. Clin. Endocrinol. Metab. 89 (6): 2595–600. doi:10.1210/jc.2004-0372. PMID 15181029.
- ↑ چاقی با افزایش سرطان ارتباط دارد . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
- ↑ Seidell 2005 p.9
- ↑ ۳۵٫۰ ۳۵٫۱ Bray GA (2004). "Medical consequences of obesity". J. Clin. Endocrinol. Metab. 89 (6): 2583–9. doi:10.1210/jc.2004-0535. PMID 15181027.
- ↑ Shoelson SE, Herrero L, Naaz A (2007). "Obesity, inflammation, and insulin resistance". Gastroenterology. 132 (6): 2169–80. doi:10.1053/j.gastro.2007.03.059. PMID 17498510.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Shoelson SE, Lee J, Goldfine AB (2006). "Inflammation and insulin resistance". J. Clin. Invest. 116 (7): 1793–801. doi:10.1172/JCI29069. PMC 1483173. PMID 16823477.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Dentali F, Squizzato A, Ageno W (2009). "The metabolic syndrome as a risk factor for venous and arterial thrombosis". Semin. Thromb. Hemost. 35 (5): 451–7. doi:10.1055/s-0029-1234140. PMID 19739035.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, McQueen M, Budaj A, Pais P, Varigos J, Lisheng L, INTERHEART Study Investigators. (2004). "Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): Case-control study". Lancet. 364 (9438): 937–52. doi:10.1016/S0140-6736(04)17018-9. PMID 15364185.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Darvall KA, Sam RC, Silverman SH, Bradbury AW, Adam DJ (2007). "Obesity and thrombosis". Eur J Vasc Endovasc Surg. 33 (2): 223–33. doi:10.1016/j.ejvs.2006.10.006. PMID 17185009.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۴۱٫۰ ۴۱٫۱ ۴۱٫۲ ۴۱٫۳ ۴۱٫۴ Yosipovitch G, DeVore A, Dawn A (2007). "Obesity and the skin: skin physiology and skin manifestations of obesity". J. Am. Acad. Dermatol. 56 (6): 901–16, quiz 917–20. doi:10.1016/j.jaad.2006.12.004. PMID 17504714.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Hahler B (2006). "An overview of dermatological conditions commonly associated with the obese patient". Ostomy Wound Manage. 52 (6): 34–6, 38, 40 passim. PMID 16799182.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ ۴۳٫۰ ۴۳٫۱ ۴۳٫۲ Arendas K, Qiu Q, Gruslin A (2008). "Obesity in pregnancy: pre-conceptional to postpartum consequences". J Obstet Gynaecol Can. 30 (6): 477–88. PMID 18611299.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Anand G, Katz PO (2008). "Gastroesophageal reflux disease and obesity". Rev Gastroenterol Disord. 8 (4): 233–9. PMID 19107097. Archived from the original on 18 September 2016. Retrieved 4 November 2013.
- ↑ Harney D, Patijn J (2007). "Meralgia paresthetica: diagnosis and management strategies". Pain Med. 8 (8): 669–77. doi:10.1111/j.1526-4637.2006.00227.x. PMID 18028045.
- ↑ Bigal ME, Lipton RB (2008). "Obesity and chronic daily headache". Curr Pain Headache Rep. 12 (1): 56–61. doi:10.1007/s11916-008-0011-8. PMID 18417025.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Sharifi-Mollayousefi A; Yazdchi-Marandi M; Ayramlou H; et al. (2008). "Assessment of body mass index and hand anthropometric measurements as independent risk factors for carpal tunnel syndrome". Folia Morphol. (Warsz). 67 (1): 36–42. PMID 18335412.
{{cite journal}}: Unknown parameter|author-separator=ignored (help); Unknown parameter|month=ignored (help) - ↑ Beydoun MA, Beydoun HA, Wang Y (2008). "Obesity and central obesity as risk factors for incident dementia and its subtypes: A systematic review and meta-analysis". Obes Rev. 9 (3): 204–18. doi:10.1111/j.1467-789X.2008.00473.x. PMID 18331422.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Wall M (2008). "Idiopathic intracranial hypertension (pseudotumor cerebri)". Curr Neurol Neurosci Rep. 8 (2): 87–93. doi:10.1007/s11910-008-0015-0. PMID 18460275.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Munger, KL; Chitnis, T; Ascherio, A. (2009). "Body size and risk of MS in two cohorts of US women". Neurology. 73 (19): 1543–50. doi:10.1212/WNL.0b013e3181c0d6e0. PMC 2777074. PMID 19901245.
{{cite journal}}: Cite has empty unknown parameter:|author-name-separator=(help); Unknown parameter|author-separator=ignored (help) - ↑ Calle EE, Rodriguez C, Walker-Thurmond K, Thun MJ (2003). "Overweight, obesity, and mortality from cancer in a prospectively studied cohort of U.S. adults". N. Engl. J. Med. 348 (17): 1625–38. doi:10.1056/NEJMoa021423. PMID 12711737.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Choi HK, Atkinson K, Karlson EW, Curhan G (2005). "Obesity, weight change, hypertension, diuretic use, and risk of gout in men: the health professionals follow-up study". Arch. Intern. Med. 165 (7): 742–8. doi:10.1001/archinte.165.7.742. PMID 15824292.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Tukker A, Visscher T, Picavet H (2008). "Overweight and health problems of the lower extremities: osteoarthritis, pain and disability". Public Health Nutr. 12 (3): 1–10. doi:10.1017/S1368980008002103. PMID 18426630.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Molenaar EA, Numans ME, van Ameijden EJ, Grobbee DE (2008). "[Considerable comorbidity in overweight adults: results from the Utrecht Health Project]". Ned Tijdschr Geneeskd (به Dutch; Flemish). 152 (45): 2457–63. PMID 19051798.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:زبان ناشناخته (link) نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Esposito K, Giugliano F, Di Palo C, Giugliano G, Marfella R, D'Andrea F, D'Armiento M, Giugliano D (2004). "Effect of lifestyle changes on erectile dysfunction in obese men: A randomized controlled trial". JAMA. 291 (24): 2978–84. doi:10.1001/jama.291.24.2978. PMID 15213209.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Hunskaar S (2008). "A systematic review of overweight and obesity as risk factors and targets for clinical intervention for urinary incontinence in women". Neurourol. Urodyn. 27 (8): 749–57. doi:10.1002/nau.20635. PMID 18951445.
- ↑ Ejerblad E, Fored CM, Lindblad P, Fryzek J, McLaughlin JK, Nyrén O (2006). "Obesity and risk for chronic renal failure". J. Am. Soc. Nephrol. 17 (6): 1695–702. doi:10.1681/ASN.2005060638. PMID 16641153.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Makhsida N, Shah J, Yan G, Fisch H, Shabsigh R (2005). "Hypogonadism and metabolic syndrome: Implications for testosterone therapy". J. Urol. 174 (3): 827–34. doi:10.1097/01.ju.0000169490.78443.59. PMID 16093964.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Pestana IA, Greenfield JM, Walsh M, Donatucci CF, Erdmann D (2009). "Management of "buried" penis in adulthood: an overview". Plast. Reconstr. Surg. 124 (4): 1186–95. doi:10.1097/PRS.0b013e3181b5a37f. PMID 19935302.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۶۰٫۰ ۶۰٫۱ Schmidt DS, Salahudeen AK (2007). "Obesity-survival paradox-still a controversy?". Semin Dial. 20 (6): 486–92. doi:10.1111/j.1525-139X.2007.00349.x. PMID 17991192.
- ↑ ۶۱٫۰ ۶۱٫۱ U.S. Preventive Services Task Force (2003). "Behavioral counseling in primary care to promote a healthy diet: recommendations and rationale". Am Fam Physician. 67 (12): 2573–6. PMID 12825847.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Habbu A, Lakkis NM, Dokainish H (2006). "The obesity paradox: Fact or fiction?". Am. J. Cardiol. 98 (7): 944–8. doi:10.1016/j.amjcard.2006.04.039. PMID 16996880.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Romero-Corral A; Montori VM; Somers VK; et al. (2006). "Association of bodyweight with total mortality and with cardiovascular events in coronary artery disease: A systematic review of cohort studies". Lancet. 368 (9536): 666–78. doi:10.1016/S0140-6736(06)69251-9. PMID 16920472.
{{cite journal}}: Unknown parameter|author-separator=ignored (help) - ↑ Oreopoulos A, Padwal R, Kalantar-Zadeh K, Fonarow GC, Norris CM, McAlister FA (2008). "Body mass index and mortality in heart failure: A meta-analysis". Am. Heart J. 156 (1): 13–22. doi:10.1016/j.ahj.2008.02.014. PMID 18585492.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Oreopoulos A, Padwal R, Norris CM, Mullen JC, Pretorius V, Kalantar-Zadeh K (2008). "Effect of obesity on short- and long-term mortality postcoronary revascularization: A meta-analysis". Obesity (Silver Spring). 16 (2): 442–50. doi:10.1038/oby.2007.36. PMID 18239657.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Diercks DB; Roe MT; Mulgund J; et al. (2006). "The obesity paradox in non-ST-segment elevation acute coronary syndromes: Results from the Can Rapid risk stratification of Unstable angina patients Suppress ADverse outcomes with Early implementation of the American College of Cardiology/American Heart Association Guidelines Quality Improvement Initiative". Am Heart J. 152 (1): 140–8. doi:10.1016/j.ahj.2005.09.024. PMID 16824844.
{{cite journal}}: Unknown parameter|author-separator=ignored (help); Unknown parameter|month=ignored (help) - ↑ ۶۷٫۰ ۶۷٫۱ ۶۷٫۲ ۶۷٫۳ Lau DC, Douketis JD, Morrison KM, Hramiak IM, Sharma AM, Ur E (2007). "2006 Canadian clinical practice guidelines on the management and prevention of obesity in adults and children summary". CMAJ. 176 (8): S1–13. doi:10.1503/cmaj.061409. PMC 1839777. PMID 17420481.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Bleich S, Cutler D, Murray C, Adams A (2008). "Why is the developed world obese?". Annu Rev Public Health. 29: 273–95. doi:10.1146/annurev.publhealth.29.020907.090954. PMID 18173389.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Drewnowski A, Specter SE (2004). "Poverty and obesity: the role of energy density and energy costs". Am. J. Clin. Nutr. 79 (1): 6–16. PMID 14684391.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Nestle M, Jacobson MF (2000). "Halting the obesity epidemic: a public health policy approach". Public Health Rep. 115 (1): 12–24. doi:10.1093/phr/115.1.12. PMC 1308552. PMID 10968581.
- ↑ James WP (2008). "The fundamental drivers of the obesity epidemic". Obes Rev. 9 (Suppl 1): 6–13. doi:10.1111/j.1467-789X.2007.00432.x. PMID 18307693.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ آشپزخانه نامرتب و کثیف سبب افزایش وزن میشود . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
- ↑ Keith SW; Redden DT; Katzmarzyk PT; et al. (2006). "Putative contributors to the secular increase in obesity: Exploring the roads less traveled". Int J Obes (Lond). 30 (11): 1585–94. doi:10.1038/sj.ijo.0803326. PMID 16801930.
{{cite journal}}: Unknown parameter|author-separator=ignored (help) - ↑ ژن عامل چاقی و دیابت ارثی کشف شد . [خبرگزاری جمهوری اسلامی(ایرنا)http://www.irna.ir]
- ↑ ۷۵٫۰ ۷۵٫۱ ۷۵٫۲ ۷۵٫۳ ۷۵٫۴ ۷۵٫۵ "EarthTrends: Nutrition: Calorie supply per capita". World Resources Institute. Retrieved Oct. 18, 2009.
{{cite web}}: Check date values in:|accessdate=(help) - ↑ "USDA: frsept99b". United States Department of Agriculture. Retrieved January 10, 2009.
- ↑ "Diet composition and obesity among Canadian adults". Statistics Canada.
- ↑ National Control for Health Statistics. "Nutrition For Everyone". Centers for Disease Control and Prevention. Retrieved 2008-07-09.
- ↑ Marantz PR, Bird ED, Alderman MH (2008). "A call for higher standards of evidence for dietary guidelines". Am J Prev Med. 34 (3): 234–40. doi:10.1016/j.amepre.2007.11.017. PMID 18312812.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Flegal KM, Carroll MD, Ogden CL, Johnson CL (2002). "Prevalence and trends in obesity among US adults, 1999–2000". JAMA. 288 (14): 1723–1727. doi:10.1001/jama.288.14.1723. PMID 12365955.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Wright JD, Kennedy-Stephenson J, Wang CY, McDowell MA, Johnson CL (2004). "Trends in intake of energy and macronutrients—United States, 1971–2000". MMWR Morb Mortal Wkly Rep. 53 (4): 80–2. PMID 14762332.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۸۲٫۰ ۸۲٫۱ ۸۲٫۲ ۸۲٫۳ ۸۲٫۴ ۸۲٫۵ Caballero B (2007). "The global epidemic of obesity: An overview". Epidemiol Rev. 29: 1–5. doi:10.1093/epirev/mxm012. PMID 17569676.
- ↑ Mozaffarian, D (2011 Jun 23). "Changes in Diet and Lifestyle and Long-Term Weight Gain in Women and Men". The New England Journal of Medicine. 364 (25): 2392–404. doi:10.1056/NEJMoa1014296. PMC 3151731. PMID 21696306.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Malik VS, Schulze MB, Hu FB (2006). "Intake of sugar-sweetened beverages and weight gain: a systematic review". Am. J. Clin. Nutr. 84 (2): 274–88. PMC 3210834. PMID 16895873.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Olsen NJ, Heitmann BL (2009). "Intake of calorically sweetened beverages and obesity". Obes Rev. 10 (1): 68–75. doi:10.1111/j.1467-789X.2008.00523.x. PMID 18764885.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Rosenheck R (2008). "Fast food consumption and increased caloric intake: a systematic review of a trajectory towards weight gain and obesity risk". Obes Rev. 9 (6): 535–47. doi:10.1111/j.1467-789X.2008.00477.x. PMID 18346099.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Lin BH, Guthrie J and Frazao E (1999). "Nutrient contribution of food away from home". In Frazão E (ed.). Agriculture Information Bulletin No. 750: America's Eating Habits: Changes and Consequences. Washington, DC: US Department of Agriculture, Economic Research Service. pp. 213–239. Archived from the original on 11 June 2002. Retrieved 11 October 2013.
- ↑ Pollan, Michael (22 April 2007). "You Are What You Grow". New York Times. Retrieved 2007-07-30.
- ↑ Kopelman and Caterson 2005:324.
- ↑ "Metabolism alone doesn't explain how thin people stay thin". John Schieszer (registration required). The Medical Post.
{{cite web}}:|format=requires|url=(help); Missing or empty|url=(help) - ↑ Seidell 2005 p.10
- ↑ ۹۲٫۰ ۹۲٫۱ "WHO: Obesity and overweight". World Health Organization. Archived from the original on 18 December 2008. Retrieved January 10, 2009.
- ↑ ۹۳٫۰ ۹۳٫۱ ۹۳٫۲ "WHO | Physical Inactivity: A Global Public Health Problem". World Health Organization. Retrieved February 22, 2009.
- ↑ ۹۴٫۰ ۹۴٫۱ Ness-Abramof R, Apovian CM (2006). "Diet modification for treatment and prevention of obesity". Endocrine. 29 (1): 5–9. doi:10.1385/ENDO:29:1:135. PMID 16622287.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Salmon J, Timperio A (2007). "Prevalence, trends and environmental influences on child and youth physical activity". Med Sport Sci. Medicine and Sport Science. 50: 183–99. doi:10.1159/000101391. ISBN 978-3-318-01396-2. PMID 17387258.
- ↑ Borodulin K, Laatikainen T, Juolevi A, Jousilahti P (2008). "Thirty-year trends of physical activity in relation to age, calendar time and birth cohort in Finnish adults". Eur J Public Health. 18 (3): 339–44. doi:10.1093/eurpub/ckm092. PMID 17875578.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Brownson RC, Boehmer TK, Luke DA (2005). "Declining rates of physical activity in the United States: what are the contributors?". Annu Rev Public Health. 26: 421–43. doi:10.1146/annurev.publhealth.26.021304.144437. PMID 15760296.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Gortmaker SL, Must A, Sobol AM, Peterson K, Colditz GA, Dietz WH (1996). "Television viewing as a cause of increasing obesity among children in the United States, 1986–1990". Arch Pediatr Adolesc Med. 150 (4): 356–62. doi:10.1001/archpedi.1996.02170290022003. PMID 8634729.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Vioque J, Torres A, Quiles J (2000). "Time spent watching television, sleep duration and obesity in adults living in Valencia, Spain". Int. J. Obes. Relat. Metab. Disord. 24 (12): 1683–8. doi:10.1038/sj.ijo.0801434. PMID 11126224.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Tucker LA, Bagwell M (1991). "Television viewing and obesity in adult females" (PDF). Am J Public Health. 81 (7): 908–11. doi:10.2105/AJPH.81.7.908. PMC 1405200. PMID 2053671.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ "Media + Child and Adolescent Health: A Systematic Review" (PDF). Ezekiel J. Emanuel. Common Sense Media. 2008. Retrieved April 6, 2009.
- ↑ Mary Jones. "Case Study: Cataplexy and SOREMPs Without Excessive Daytime Sleepiness in Prader Willi Syndrome. Is This the Beginning of Narcolepsy in a Five Year Old?". European Society of Sleep Technologists. Archived from the original on 6 June 2017. Retrieved April 6, 2009.
- ↑ Poirier P; Giles TD; Bray GA; et al. (2006). "Obesity and cardiovascular disease: pathophysiology, evaluation, and effect of weight loss". Arterioscler. Thromb. Vasc. Biol. 26 (5): 968–76. doi:10.1161/01.ATV.0000216787.85457.f3. PMID 16627822.
{{cite journal}}: Unknown parameter|author-separator=ignored (help); Unknown parameter|month=ignored (help) - ↑ Loos RJ, Bouchard C (2008). "FTO: the first gene contributing to common forms of human obesity". Obes Rev. 9 (3): 246–50. doi:10.1111/j.1467-789X.2008.00481.x. PMID 18373508.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Yang W, Kelly T, He J (2007). "Genetic epidemiology of obesity". Epidemiol Rev. ۲۹: ۴۹–۶۱. doi:10.1093/epirev/mxm004. PMID 17566051.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Walley AJ, Asher JE, Froguel P (2009). "The genetic contribution to non-syndromic human obesity". Nat. Rev. Genet. ۱۰ (۷): ۴۳۱–۴۲. doi:10.1038/nrg2594. PMID 19506576.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Farooqi S, O'Rahilly S (2006). "Genetics of obesity in humans". Endocr. Rev. 27 (7): 710–18. doi:10.1210/er.2006-0040. PMID 17122358. Archived from the original on 10 July 2010. Retrieved 11 October 2013.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Kolata,Gina (2007). Rethinking thin: The new science of weight loss – and the myths and realities of dieting. Picador. p. 122. ISBN 0-312-42785-9.
- ↑ Chakravarthy MV, Booth FW (2004). "Eating, exercise, and "thrifty" genotypes: Connecting the dots toward an evolutionary understanding of modern chronic diseases". J. Appl. Physiol. 96 (1): 3–10. doi:10.1152/japplphysiol.00757.2003. PMID 14660491.
- ↑ Wells, J C K (2009). "Thrift: a guide to thrifty genes, thrifty phenotypes and thrifty norms". International Journal of Obesity. 33 (12): 1331–1338. doi:10.1038/ijo.2009.175. ISSN 0307-0565.
- ↑ Wells, Jonathan C.K. (2011). "The thrifty phenotype: An adaptation in growth or metabolism?". American Journal of Human Biology. 23 (1): 65–75. doi:10.1002/ajhb.21100. ISSN 1042-0533.
- ↑ Rosén T, Bosaeus I, Tölli J, Lindstedt G, Bengtsson BA (1993). "Increased body fat mass and decreased extracellular fluid volume in adults with growth hormone deficiency". Clin. Endocrinol. (Oxf). 38 (1): 63–71. doi:10.1111/j.1365-2265.1993.tb00974.x. PMID 8435887.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Zametkin AJ, Zoon CK, Klein HW, Munson S (2004). "Psychiatric aspects of child and adolescent obesity: a review of the past 10 years". J Am Acad Child Adolesc Psychiatry. 43 (2): 134–50. doi:10.1097/00004583-200402000-00008. PMID 14726719.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Chiles C, van Wattum PJ (2010). "Psychiatric aspects of the obesity crisis". Psychiatr Times. 27 (4): 47–51.
- ↑ Yach D, Stuckler D, Brownell KD (2006). "Epidemiologic and economic consequences of the global epidemics of obesity and diabetes". Nat. Med. 12 (1): 62–6. doi:10.1038/nm0106-62. PMID 16397571.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Sobal J, Stunkard AJ (1989). "Socioeconomic status and obesity: A review of the literature". Psychol Bull. 105 (2): 260–75. doi:10.1037/0033-2909.105.2.260. PMID 2648443.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ ۱۱۷٫۰ ۱۱۷٫۱ McLaren L (2007). "Socioeconomic status and obesity". Epidemiol Rev. 29: 29–48. doi:10.1093/epirev/mxm001. PMID 17478442.
- ↑ ۱۱۸٫۰ ۱۱۸٫۱ Wilkinson, Richard; Pickett, Kate (2009). [[The Spirit Level: Why More Equal Societies Almost Always Do Better]]. London: Allen Lane. pp. 91–101. ISBN 978-1-84614-039-6.
{{cite book}}: URL–wikilink conflict (help) - ↑ Christakis NA, Fowler JH (2007). "The Spread of Obesity in a Large Social Network over 32 Years". New England Journal of Medicine. 357 (4): 370–379. doi:10.1056/NEJMsa066082. PMID 17652652.
- ↑ Bjornstop P (2001). "Do stress reactions cause abdominal obesity and comorbidities?". Obesity Reviews. 2 (2): 73–86. doi:10.1046/j.1467-789x.2001.00027.x. PMID 12119665.
- ↑ Goodman E, Adler NE, Daniels SR, Morrison JA, Slap GB, Dolan LM (2003). "Impact of objective and subjective social status on obesity in a biracial cohort of adolescents". Obesity Reviews. 11 (8): 1018–26. doi:10.1038/oby.2003.140. PMID 12917508.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Flegal KM, Troiano RP, Pamuk ER, Kuczmarski RJ, Campbell SM (1995). "The influence of smoking cessation on the prevalence of overweight in the United States". N. Engl. J. Med. 333 (18): 1165–70. doi:10.1056/NEJM199511023331801. PMID 7565970. Archived from the original on 5 April 2003. Retrieved 14 December 2015.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Chiolero A, Faeh D, Paccaud F, Cornuz J (1 April 2008). "Consequences of smoking for body weight, body fat distribution, and insulin resistance". Am. J. Clin. Nutr. 87 (4): 801–9. PMID 18400700.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Weng HH, Bastian LA, Taylor DH, Moser BK, Ostbye T (2004). "Number of children associated with obesity in middle-aged women and men: results from the health and retirement study". J Women's Health (Larchmt). 13 (1): 85–91. doi:10.1089/154099904322836492. PMID 15006281.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Bellows-Riecken KH, Rhodes RE (2008). "A birth of inactivity? A review of physical activity and parenthood". Prev Med. 46 (2): 99–110. doi:10.1016/j.ypmed.2007.08.003. PMID 17919713.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ "Obesity and Overweight" (PDF). World Health Organization. Retrieved February 22, 2009.
- ↑ ۱۲۷٫۰ ۱۲۷٫۱ Caballero B (2001). "Introduction. Symposium: Obesity in developing countries: biological and ecological factors". J. Nutr. 131 (3): 866S–870S. PMID 11238776.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ <Please add first missing authors to populate metadata.>. doi:10.1111/j.1467-789X.2011.00920.x http://onlinelibrary.wiley.com/doi/10.1111/j.1467-789X.2011.00920.x/abstract.
{{cite journal}}: Cite journal requires|journal=(help); Missing or empty|title=(help); Unknown parameter|doi_brokendate=ignored (|doi-broken-date=suggested) (help) - ↑ DiBaise JK, Zhang H, Crowell MD, Krajmalnik-Brown R, Decker GA, Rittmann BE (2008). "Gut microbiota and its possible relationship with obesity". Mayo Clinic proceedings. Mayo Clinic. 83 (4): 460–9. doi:10.4065/83.4.460. PMID 18380992.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Falagas ME, Kompoti M (2006). "Obesity and infection". Lancet Infect Dis. 6 (7): 438–46. doi:10.1016/S1473-3099(06)70523-0. PMID 16790384.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ ۱۳۱٫۰ ۱۳۱٫۱ ۱۳۱٫۲ ۱۳۱٫۳ ۱۳۱٫۴ Flier JS (2004). "Obesity wars: Molecular progress confronts an expanding epidemic". Cell. 116 (2): 337–50. doi:10.1016/S0092-8674(03)01081-X. PMID 14744442.
- ↑ Hamann A, Matthaei S (1996). "Regulation of energy balance by leptin". Exp. Clin. Endocrinol. Diabetes. 104 (4): 293–300. doi:10.1055/s-0029-1211457. PMID 8886745.
- ↑ Boulpaep, Emile L. ; Boron, Walter F. (2003). Medical physiologya: A cellular and molecular approach. Philadelphia: Saunders. p. 1227. ISBN 0-7216-3256-4.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Loscalzo, Joseph; Fauci, Anthony S. ; Braunwald, Eugene; Dennis L. Kasper; Hauser, Stephen L; Longo, Dan L. (2008). Harrison's principles of internal medicine. McGraw-Hill Medical. ISBN 0-07-146633-9.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Satcher D (2001). The Surgeon General's Call to Action to Prevent and Decrease Overweight and Obesity. U.S. Dept. of Health and Human Services, Public Health Service, Office of Surgeon General. ISBN 978-0-16-051005-2.
- ↑ Brook Barnes (2007-07-18). "Limiting Ads of Junk Food to Children". New York Times. Retrieved 2008-07-24.
- ↑ "Fewer Sugary Drinks Key to Weight Loss -healthfinder.gov". U.S. Department of Health and Human Services. Archived from the original on 16 November 2012. Retrieved Oct 18,2009.
{{cite web}}: Check date values in:|accessdate=(help) - ↑ Brennan Ramirez LK; Hoehner CM; Brownson RC; et al. (2006). "Indicators of activity-friendly communities: An evidence-based consensus process". Am J Prev Med. 31 (6): 530–32. doi:10.1016/j.amepre.2006.07.026. PMID 17169714.
{{cite journal}}: Unknown parameter|author-separator=ignored (help); Unknown parameter|month=ignored (help) - ↑ National Heart, Lung, and Blood Institute (1998). Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in Adults (PDF). International Medical Publishing, Inc. ISBN 1-58808-002-1.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Lau DC, Douketis JD, Morrison KM, Hramiak IM, Sharma AM, Ur E (2007). "2006 Canadian clinical practice guidelines on the management and prevention of obesity in adults and children summary". CMAJ. 176 (8): S1–13. doi:10.1503/cmaj.061409. PMC 1839777. PMID 17420481.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Storing up problems; the medical case for a slimmer nation. London: Royal College of Physicians. 2004-02-11. ISBN 1-86016-200-2.
- ↑ Great Britain Parliament House of Commons Health Committee (2004). Obesity– Volume 1 – HCP 23-I, Third Report of session 2003–04. Report, together with formal minutes. London, UK: TSO (The Stationery Office). ISBN 978-0-215-01737-6. Retrieved 2007-12-17.
{{cite book}}: Unknown parameter|month=ignored (help) - ↑ "Obesity: guidance on the prevention, identification, assessment and management of overweight and obesity in adults and children" (PDF). National Institute for Health and Clinical Excellence(NICE). National Health Services (NHS). 2006. Retrieved April 8, 2009.
- ↑ Wanless, Sir Derek (2007). Our Future Health Secured? A review of NHS funding and performance. London, UK: The King's Fund. ISBN 1-85717-562-X. Retrieved 2007-12-17.
{{cite book}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Sacks G, Swinburn B, Lawrence M (2009). "Obesity Policy Action framework and analysis grids for a comprehensive policy approach to reducing obesity". Obes Rev. 10 (1): 76–86. doi:10.1111/j.1467-789X.2008.00524.x. PMID 18761640.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Strychar I (2006). "Diet in the management of weight loss". CMAJ. 174 (1): 56–63. doi:10.1503/cmaj.045037. PMC 1319349. PMID 16389240.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Shick SM, Wing RR, Klem ML, McGuire MT, Hill JO, Seagle H (1998). "Persons successful at long-term weight loss and maintenance continue to consume a low-energy, low-fat diet". J Am Diet Assoc. 98 (4): 408–13. doi:10.1016/S0002-8223(98)00093-5. PMID 9550162.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Tate DF, Jeffery RW, Sherwood NE, Wing RR (1 April 2007). "Long-term weight losses associated with prescription of higher physical activity goals. Are higher levels of physical activity protective against weight regain?". Am. J. Clin. Nutr. 85 (4): 954–9. PMID 17413092.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Wing, Rena R; Phelan, Suzanne (1 July 2005). "Science-Based Solutions to Obesity: What are the Roles of Academia, Government, Industry, and Health Care? Proceedings of a symposium, Boston, Massachusetts, USA, 10–11 March 2004 and Anaheim, California, USA, 2 October 2004". Am. J. Clin. Nutr. 82 (1 Suppl): 207S–273S. PMID 16002825.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Thangaratinam, S (2012 May 16). "Effects of interventions in pregnancy on maternal weight and obstetric outcomes: meta-analysis of randomised evidence". BMJ (Clinical research ed.). 344: e2088. doi:10.1136/bmj.e2088. PMC 3355191. PMID 22596383.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ ۱۵۱٫۰ ۱۵۱٫۱ Rucker D, Padwal R, Li SK, Curioni C, Lau DC (2007). "Long term pharmacotherapy for obesity and overweight: updated meta-analysis". BMJ. 335 (7631): 1194–99. doi:10.1136/bmj.39385.413113.25. PMC 2128668. PMID 18006966.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Wood, Shelley. "Diet Drug Orlistat Linked to Kidney, Pancreas Injuries". Medscape. Medscape News. Retrieved 26 April 2011.
- ↑ Bays, HE (2011 Mar). "Lorcaserin: drug profile and illustrative model of the regulatory challenges of weight-loss drug development". Expert review of cardiovascular therapy. 9 (3): 265–77. doi:10.1586/erc.10.22. PMID 21438803.
{{cite journal}}: Check date values in:|date=(help) - ↑ Bays HE, Gadde KM (2011). "Phentermine/topiramate for weight reduction and treatment of adverse metabolic consequences in obesity". Drugs Today. 47 (12): 903–14. doi:10.1358/dot.2011.47.12.1718738. PMID 22348915.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Sjöström L; Narbro K; Sjöström CD; et al. (2007). "Effects of bariatric surgery on mortality in Swedish obese subjects". N. Engl. J. Med. 357 (8): 741–52. doi:10.1056/NEJMoa066254. PMID 17715408.
{{cite journal}}: Unknown parameter|author-separator=ignored (help); Unknown parameter|month=ignored (help) - ↑ روغن ماهی دشمن اضافه وزن . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
- ↑ "Global Prevalence of Adult Obesity" (PDF). International Obesity Taskforce. Retrieved January 29, 2008.
- ↑ ۱۵۸٫۰ ۱۵۸٫۱ Haslam D (2007). "Obesity: a medical history". Obes Rev. 8 Suppl 1: 31–6. doi:10.1111/j.1467-789X.2007.00314.x. PMID 17316298.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ ۱۵۹٫۰ ۱۵۹٫۱ "Obesity and overweight". World Health Organization. Retrieved April 8, 2009.
- ↑ Seidell 2005 p.5
- ↑ Howard, Natasha J.; Taylor, A; Gill, T; Chittleborough, C (2008). "Severe obesity: Investigating the socio-demographics within the extremes of body mass index". Obesity Research &Clinical Practice. 2 (1): 51–59. doi:10.1016/j.orcp.2008.01.001.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Tjepkema M (2005-07-06). "Measured Obesity–Adult obesity in Canada: Measured height and weight". Nutrition: Findings from the Canadian Community Health Survey. Ottawa, Ontario: Statistics Canada.
- ↑ http://www.bbc.co.uk/persian/science/2014/05/140529_l93_obesity.shtml
- ↑ سازمان بهداشت جهانی :بیشتر مردم اروپا بیش از اندازه چاق هستند . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
- ↑ "Online Etymology ]]Dictionary: Obesity". Douglas Harper. Retrieved December 31, 2008.
- ↑ "Obesity, n". Oxford English Dictionary 2008. Retrieved March 21, 2009.
- ↑ ۱۶۷٫۰ ۱۶۷٫۱ Zachary Bloomgarden (2003). "Prevention of Obesity and Diabetes". Diabetes Care. 26 (11): 3172–3178. doi:10.2337/diacare.26.11.3172. PMID 14578257.
- ↑ ۱۶۸٫۰ ۱۶۸٫۱ "History of Medicine: Sushruta – the Clinician –Teacher par Excellence" (PDF). Dwivedi, Girish & Dwivedi, Shridhar. 2007. Archived from the original (PDF) on 10 October 2008. Retrieved 2008-09-19.
- ↑ Theodore Mazzone; Giamila Fantuzzi (2006). Adipose Tissue And Adipokines in Health And Disease (Nutrition and Health). Totowa, NJ: Humana Press. p. 222. ISBN 1-58829-721-7.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Keller p. 49
- ↑ Breslow L (1952). "Public Health Aspects of Weight Control". Am J Public Health Nations Health. 42 (9): 1116–20. doi:10.2105/AJPH.42.9.1116. PMC 1526346. PMID 12976585.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ ۱۷۲٫۰ ۱۷۲٫۱ Puhl R, Brownell KD (2001). "Bias, discrimination, and obesity". Obes. Res. 9 (12): 788–805. doi:10.1038/oby.2001.108. PMID 11743063.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Rubinstein S, Caballero B (2000). "Is Miss America an undernourished role model?". JAMA. 283 (12): 1569. doi:10.1001/jama.283.12.1569. PMID 10735392.
- ↑ ۱۷۴٫۰ ۱۷۴٫۱ Johnson F, Cooke L, Croker H, Wardle J (2008). "Changing perceptions of weight in Great Britain: comparison of two population surveys". BMJ. 337: a494. doi:10.1136/bmj.a494. PMC 2500200. PMID 18617488.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Fumento, Michael (1997). The Fat of the Land: Our Health Crisis and How Overweight Americans Can Help Themselves. Penguin (Non-Classics). p. 126. ISBN 0-14-026144-3.
- ↑ ۱۷۶٫۰ ۱۷۶٫۱ Puhl R. , Henderson K. , and Brownell K. 2005 p.29
- ↑ Johansson E, Bockerman P, Kiiskinen U, Heliovaara M (2009). "Obesity and labour market success in Finland: The difference between having a high BMI and being fat". Economics and Human Biology. 7 (1): 36–45. doi:10.1016/j.ehb.2009.01.008. PMID 19249259.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Cawley, J (2012). "The medical care costs of obesity: An instrumental variables approach". Journal of Health Economics. 31 (1): 219–230. doi:10.1016/j.jhealeco.2011.10.003. PMID 22094013. Retrieved 2 August 2012.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help); Unknown parameter|month=ignored (help) - ↑ Finkelstein EA, Fiebelkorn IA, Wang G (1 January 2003). "National medical spending attributable to overweight and obesity: How much, and who's paying". Health Affairs. Online (May).
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ "Obesity and overweight: Economic consequences". Centers for Disease Control and Prevention. 22 May 2007. Retrieved 2007-09-05.
- ↑ Colagiuri, Stephen; Lee, Crystal M. Y.; Colagiuri, Ruth; <Please add first missing authors to populate metadata.> (2009). "The cost of overweight and obesity in Australia". The Medical Journal of Australia. Retrieved 2011-06-18.
{{cite journal}}: Invalid|display-authors=4(help); Missing|author4=(help) - ↑ Cummings, Laura (5 February 2003). "The diet business: Banking on failure". BBC News. Retrieved 25 February 2009.
- ↑ van Baal PH; Polder JJ; de Wit GA; et al. (2008). "Lifetime Medical Costs of Obesity: Prevention No Cure for Increasing Health Expenditure". PLoS Med. 5 (2): e29. doi:10.1371/journal.pmed.0050029. PMC 2225430. PMID 18254654.
{{cite journal}}: Unknown parameter|author-separator=ignored (help); Unknown parameter|month=ignored (help) - ↑ Bakewell J (2007). "Bariatric furniture: Considerations for use". Int J Ther Rehabil. 14 (7): 329–33. Archived from the original on 8 October 2011. Retrieved 11 October 2013.
- ↑ Neovius K, Johansson K, Kark M, Neovius M (2009). "Obesity status and sick leave: a systematic review". Obes Rev. 10 (1): 17–27. doi:10.1111/j.1467-789X.2008.00521.x. PMID 18778315.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Ostbye T, Dement JM, Krause KM (2007). "Obesity and workers' compensation: Results from the Duke Health and Safety Surveillance System". Arch. Intern. Med. 167 (8): 766–73. doi:10.1001/archinte.167.8.766. PMID 17452538.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ "Alabama "Obesity Penalty" Stirs Debate". Don Fernandez. Retrieved April 5, 2009.
- ↑ Puhl R. , Henderson K. , and Brownell K. 2005 p.30
- ↑ Lisa DiCarlo (2002-10-24). "Why Airlines Can't Cut The Fat". Forbes.com. Retrieved 2008-07-23.
- ↑ Dannenberg AL, Burton DC, Jackson RJ (2004). "Economic and environmental costs of obesity: The impact on airlines". American journal of preventive medicine. 27 (3): 264. doi:10.1016/j.amepre.2004.06.004. PMID 15450642.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Lauren Cox (July 2, 2009). "Who Should Pay for Obese Health Care?". ABC News. Retrieved 2012-08-06.
- ↑ ۱۹۲٫۰ ۱۹۲٫۱ "109th U.S. Congress (2005–2006) H.R. 554: 109th U.S. Congress (2005–2006) H.R. 554: Personal Responsibility in Food Consumption Act of 2005". GovTrack.us. Archived from the original on 1 November 2008. Retrieved 2008-07-24.
- ↑ "What is NAAFA". National Association to Advance Fat Acceptance. Retrieved February 17, 2009.
- ↑ "ISAA Mission Statement". International Size Acceptance Association. Retrieved February 17, 2009.
- ↑ ۱۹۵٫۰ ۱۹۵٫۱ Pulver, Adam (2007). An Imperfect Fit: Obesity, Public Health, and Disability Anti-Discrimination Law. Social Science Electronic Publishing. Retrieved January 13, 2009.
- ↑ Neumark-Sztainer D (1999). "The weight dilemma: a range of philosophical perspectives". Int. J. Obes. Relat. Metab. Disord. 23 Suppl 2: S31–7. doi:10.1038/sj.ijo.0800857. PMID 10340803.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ National Association to Advance Fat Acceptance (2008), We come in all sizes, NAAFA, archived from the original on 26 December 2018, retrieved 2008-07-29
- ↑ Big Trouble | Bitch Magazine بایگانیشده در ۲۶ دسامبر ۲۰۱۲ توسط Wayback Machine, bitchmagazine.org
- ↑ "International Size Acceptance Association – ISAA". International Size Acceptance Association. Retrieved January 13, 2009.
- ↑ ۲۰۰٫۰ ۲۰۰٫۱ Flynn MA; McNeil DA; Maloff B; et al. (2006). "Reducing obesity and related chronic disease risk in children and youth: a synthesis of evidence with 'best practice' recommendations". Obes Rev. 7 Suppl 1: 7–66. doi:10.1111/j.1467-789X.2006.00242.x. PMID 16371076.
{{cite journal}}: Unknown parameter|author-separator=ignored (help); Unknown parameter|month=ignored (help) - ↑ Dollman J, Norton K, Norton L (2005). "Evidence for secular trends in children's physical activity behaviour". Br J Sports Med. 39 (12): 892–7, discussion 897. doi:10.1136/bjsm.2004.016675. PMC 1725088. PMID 16306494.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Metcalf, B. (27 September 2012). "Effectiveness of intervention on physical activity of children: systematic review and meta-analysis of controlled trials with objectively measured outcomes (EarlyBird 54)". BMJ. 345 (sep27 1): e5888–e5888. doi:10.1136/bmj.e5888.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ سن ابتلا به عوارض چاقی به 10 تا 19 سال کاهش یافتهاست . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
- ↑ ۲۰۴٫۰ ۲۰۴٫۱ Lund Elizabeth M. (2006). "Prevalence and Risk Factors for Obesity in Adult Dogs from Private US Veterinary Practices" (PDF). Intern J Appl Res Vet Med. 4 (2): 177–86.
- ↑ McGreevy PD, Thomson PC, Pride C, Fawcett A, Grassi T, Jones B (2005). "Prevalence of obesity in dogs examined by Australian veterinary practices and the risk factors involved". Vet. Rec. 156 (22): 695–702. PMID 15923551.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Nijland ML, Stam F, Seidell JC (2009). "Overweight in dogs, but not in cats, is related to overweight in their owners". Public Health Nutr. 13 (1): 1–5. doi:10.1017/S136898000999022X. PMID 19545467.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link)
برای مطالعه بیشتر[ویرایش]
- Fumento, Michael (1997). The Fat of the Land: Our Health Crises and How Overweight Americans can Help Themselves. New York: Penguin Books. ISBN 0-14-026144-3.
- Keller, Kathleen (2008). Encyclopedia of Obesity. Thousand Oaks, Calif: Sage Publications, Inc. ISBN 1-4129-5238-7.
- Kolata, Gina (2007). Rethinking Thin: The new science of weight loss –and the myths and realities of dieting. Picador. ISBN 0-312-42785-9.
- Kopelman, Peter G. (2005). Clinical obesity in adults and children: In Adults and Children. Blackwell Publishing. p. 493. ISBN 1-4051-1672-2.
- Levy-Navarro, Elena (2008). The Culture of Obesity in Early and Late Modernity. Palgrave Macmillan. ISBN 0-230-60123-5.
- Pool, Robert (2001). Fat: Fighting the Obesity Epidemic. Oxford, UK: Oxford University Press. ISBN 0-19-511853-7.
- "Characteristics of metabolically unhealthy lean people". EurekAlert! (به انگلیسی). 2017-08-01. Retrieved 2018-11-14.
{{cite web}}: نگهداری یادکرد:تاریخ و سال (link) - Masterson, Andrew (2017-08-02). "Skinny legs and BMI: Lack of leg fat a sign of unhealthy metabolism". Cosmos Magazine (به انگلیسی). Retrieved 2018-11-14.
{{cite web}}: نگهداری یادکرد:تاریخ و سال (link)




