سرطان لوزالمعده: تفاوت میان نسخهها
علائم و نشانهها |
پبشگیری و غربالگری |
||
| خط ۷۶: | خط ۷۶: | ||
* هنوز بهطور واضح ثابت نشده است که [[رژیم غذایی]] خاصی (جدای از مسالهٔ چاقی) خطر ابتلا به سرطان لوزالمعده را افزایش دهد.<ref name="NEJM14" /><ref name=CancerOrg2014/> برخی عوامل غذایی که مطابق شواهد خطر بروز این سرطان را کمی افزایش میدهند، عبارتند از: گوشتهای فرآوری شده مثل سوسیس و کالباس، [[گوشت قرمز]] و گوشتهای پختهشده در دمای بسیار بالا (همچون سرخ کردن، یا هرگونه کبابی کردن روی آتش یا اجاق خانگی).<ref name=CancerOrg2014>{{cite web|title=Cancer Facts and Figures 2014|url=http://www.cancer.org/acs/groups/content/@research/documents/webcontent/acspc-042151.pdf|website=American Cancer Society|access-date=5 January 2015|url-status=live|archive-url=https://web.archive.org/web/20141218204235/http://www.cancer.org/acs/groups/content/%40research/documents/webcontent/acspc-042151.pdf|archive-date=18 December 2014}}, p. 19, "Though evidence is still accumulating, consumption of red or processed meat, or meat cooked at very high temperatures, may '''slightly''' increase risk."</ref><ref name="pmid22240790">{{cite journal | vauthors = Larsson SC, Wolk A | title = Red and processed meat consumption and risk of pancreatic cancer: meta-analysis of prospective studies | journal = British Journal of Cancer | volume = 106 | issue = 3 | pages = 603–07 | date = January 2012 | pmid = 22240790 | pmc = 3273353 | doi = 10.1038/bjc.2011.585 | df = dmy-all }}</ref> |
* هنوز بهطور واضح ثابت نشده است که [[رژیم غذایی]] خاصی (جدای از مسالهٔ چاقی) خطر ابتلا به سرطان لوزالمعده را افزایش دهد.<ref name="NEJM14" /><ref name=CancerOrg2014/> برخی عوامل غذایی که مطابق شواهد خطر بروز این سرطان را کمی افزایش میدهند، عبارتند از: گوشتهای فرآوری شده مثل سوسیس و کالباس، [[گوشت قرمز]] و گوشتهای پختهشده در دمای بسیار بالا (همچون سرخ کردن، یا هرگونه کبابی کردن روی آتش یا اجاق خانگی).<ref name=CancerOrg2014>{{cite web|title=Cancer Facts and Figures 2014|url=http://www.cancer.org/acs/groups/content/@research/documents/webcontent/acspc-042151.pdf|website=American Cancer Society|access-date=5 January 2015|url-status=live|archive-url=https://web.archive.org/web/20141218204235/http://www.cancer.org/acs/groups/content/%40research/documents/webcontent/acspc-042151.pdf|archive-date=18 December 2014}}, p. 19, "Though evidence is still accumulating, consumption of red or processed meat, or meat cooked at very high temperatures, may '''slightly''' increase risk."</ref><ref name="pmid22240790">{{cite journal | vauthors = Larsson SC, Wolk A | title = Red and processed meat consumption and risk of pancreatic cancer: meta-analysis of prospective studies | journal = British Journal of Cancer | volume = 106 | issue = 3 | pages = 603–07 | date = January 2012 | pmid = 22240790 | pmc = 3273353 | doi = 10.1038/bjc.2011.585 | df = dmy-all }}</ref> |
||
== پبشگیری و غربالگری == |
|||
جدای از سیگار نکشیدن، [[انجمن سرطان آمریکا]] حفظ وزن بدن در محدوده طبیعی و افزایش مصرف میوهها، سبزیجات و [[غله کامل|غلات کامل]] و در عین حال کاهش مصرف گوشت قرمز و گوشتهای فرآوریشده (مثل سوسیس و کالباس) را توصیه میکند، اگرچه هنوز شواهد متداومی وجود ندارد که نشان دهد این کار بهطور خاص از بروز سرطان لوزالمعده پیشگیری میکند یا میزان آن را کاهش میدهد.<ref>{{cite web|title=Diet and activity factors that affect risks for certain cancers: Pancreatic cancer section|url=http://www.cancer.org/healthy/eathealthygetactive/acsguidelinesonnutritionphysicalactivityforcancerprevention/acs-guidelines-on-nutrition-and-physical-activity-for-cancer-prevention-dietand-activity|website=[[American Cancer Society]]|date=20 August 2012|access-date=4 November 2014|url-status=live|archive-url=https://web.archive.org/web/20141104234940/http://www.cancer.org/healthy/eathealthygetactive/acsguidelinesonnutritionphysicalactivityforcancerprevention/acs-guidelines-on-nutrition-and-physical-activity-for-cancer-prevention-dietand-activity|archive-date=4 November 2014}}</ref> یک [[مقاله مروری]] در سال ۲۰۱۴ از پژوهشهای پیشین به این نتیجه رسید که شواهدی وجود دارد که مصرف [[مرکبات]] و [[کورکومین]] خطر ابتلا به سرطان لوزالمعده را کاهش میدهد، و همچنین مصرف غلات کامل، [[اسید فولیک]]، [[سلنیم]] و ماهیهای سرخنشده هم اثرات مفیدی در این زمینه دارند.<ref name="Pericleous" /> |
|||
در جمعیت عمومی، غربالگری گروههای بزرگ مؤثر در نظر گرفته نمیشود و حتی ممکن است مضر باشد (مطابف آنچه تا سال ۲۰۱۹ میدانیم)،<ref>{{cite journal | vauthors = Owens DK, Davidson KW, Krist AH, Barry MJ, Cabana M, Caughey AB, Curry SJ, Doubeni CA, Epling JW, Kubik M, Landefeld CS, Mangione CM, Pbert L, Silverstein M, Simon MA, Tseng CW, Wong JB | display-authors = 6 | title = Screening for Pancreatic Cancer: US Preventive Services Task Force Reaffirmation Recommendation Statement | journal = JAMA | volume = 322 | issue = 5 | pages = 438–44 | date = August 2019 | pmid = 31386141 | doi = 10.1001/jama.2019.10232 | doi-access = free }}</ref> اگرچه تکنیکهای جدیدتر و غربالگری گروههای هدفمند در حال بررسی و ارزیابی هستند.<ref name="He2014">{{cite journal | vauthors = He XY, Yuan YZ | title = Advances in pancreatic cancer research: moving towards early detection | journal = World Journal of Gastroenterology | volume = 20 | issue = 32 | pages = 11241–48 | date = August 2014 | pmid = 25170208 | pmc = 4145762 | doi = 10.3748/wjg.v20.i32.11241 | doi-access = free }}</ref><ref name="Okano2014">{{cite journal | vauthors = Okano K, Suzuki Y | title = Strategies for early detection of resectable pancreatic cancer | journal = World Journal of Gastroenterology | volume = 20 | issue = 32 | pages = 11230–40 | date = August 2014 | pmid = 25170207 | pmc = 4145761 | doi = 10.3748/wjg.v20.i32.11230 | doi-access = free }}</ref> با این همه، غربالگری منظم با سونوگرافی آندوسکوپی و تصویربرداری امآرآی/سیتیاسکن برای افرادی که در معرض خطر بالای سرطان لوزالمعده ارثی هستند، توصیه میشود.<ref name="Lancet" /><ref name=ESMOPA>{{cite journal | vauthors = Seufferlein T, Bachet JB, Van Cutsem E, Rougier P | title = Pancreatic adenocarcinoma: ESMO-ESDO Clinical Practice Guidelines for diagnosis, treatment and follow-up | journal = Annals of Oncology | volume = 23 | pages = vii33–40 | date = October 2012 | issue = Suppl 7 | pmid = 22997452 | doi = 10.1093/annonc/mds224 | doi-access = free }}</ref><ref name="Okano2014"/><ref>{{cite journal | vauthors = Goggins M, Overbeek KA, Brand R, Syngal S, Del Chiaro M, Bartsch DK, Bassi C, Carrato A, Farrell J, Fishman EK, Fockens P, Gress TM, van Hooft JE, Hruban RH, Kastrinos F, Klein A, Lennon AM, Lucas A, Park W, Rustgi A, Simeone D, Stoffel E, Vasen HF, Cahen DL, Canto MI, Bruno M | display-authors = 6 | title = Management of patients with increased risk for familial pancreatic cancer: updated recommendations from the International Cancer of the Pancreas Screening (CAPS) Consortium | journal = Gut | volume = 69 | issue = 1 | pages = 7–17 | date = January 2020 | pmid = 31672839 | doi = 10.1136/gutjnl-2019-319352 | pmc = 7295005 | doi-access = free }}</ref> |
|||
یک [[فراتحلیل]] در سال ۲۰۱۹ نشان داد که مصرف آسپرین ممکن است طر بروز سرطان لوزالمعده را کاهش دهد، اما هیچ ارتباط معنیداری با مرگومیر سرطان لوزالمعده یافت نشد.<ref>{{cite journal|title=Aspirin use and pancreatic cancer risk: A systematic review of observational studies - PubMed |year=2019 |doi=10.1097/MD.0000000000018033 |pmid=31860953 |last1=Sun |first1=J. |last2=Li |first2=Y. |last3=Liu |first3=L. |last4=Jiang |first4=Z. |last5=Liu |first5=G. |journal=Medicine |volume=98 |issue=51 |pages=e18033 |pmc=6940047 }}</ref> |
|||
== درمان == |
== درمان == |
||
نسخهٔ ۱ مهٔ ۲۰۲۴، ساعت ۱۹:۵۳
این مقاله یا بخشی از آن تحت نگارش، توسعه یا بازنویسی گسترده قرار دارد. از کمک شما در ویرایش و نگارش آن استقبال میکنیم؛ خوش آمدید. اگر این مقاله یا بخش چندین روز است که ویرایش نشده، لطفاً این الگو را حذف کنید. اگر خودتان این برچسب را در صفحه قرار دادهاید و همچنان در حال ویرایش صفحه هستید، لطفاً در زمانهایی که مشغول ویرایش هستید این الگو را با {{ویرایش}} جایگزین کنید. برای آگاهی از پارامترهای الگو روی پیوند آن کلیک کنید. این مقاله آخرین بار در ۲۱ روز پیش توسط Tisfoon (بحث | مشارکتها) ویرایش شدهاست. (روزآمدسازی زمانسنج) |
| سرطان لوزالمعده (سرطان پانکراس) | |
|---|---|
 | |
| نموداری که موقعیت لوزالمعده را در پشت معده نشان میدهد (که در این تصویر به رنگ زرد دیده میشود) | |
| تخصص | |
| نشانهها |
|
| دورهٔ معمول آغاز | سن بالای ۴۰ سال[۲] |
| عوامل خطر | |
| روش تشخیص |
|
| پیشگیری | عدم استعمال دخانیات، محدود کردن مصرف الکل، حفظ وزن بدن در محدوده طبیعی و سالم، کاهش مصرف گوشت قرمز[۵] |
| درمان | |
| پیشآگهی | میزان بقای پنج ساله ۱۳٪[۶] |
| فراوانی | ۳۹۳٬۸۰۰ (۲۰۱۵)[۷] |
| مرگها | ۴۱۱٬۶۰۰ (۲۰۱۵)[۸] |
| طبقهبندی و منابع بیرونی | |
سرطان لوزالمعده یا سرطان پانکراس (به انگلیسی: Pancreatic cancer) نوعی سرطان است که در اثر تکثیر و رشد کنترلنشدهٔ سلولهای باقت غدهٔ لوزالمعده (که پشت معده قرار دارد) پدید میآید و یک توده تشکیل میشود. این سلولهای سرطانی توانایی حمله به دیگر بخشهای بدن را دارند.[۹] چندین نوع متفاوت از سرطان لوزالمعده وجود دارد.
رایجترین نوع که آدنوکارسینوم لوزالمعده نام دارد، ۹۰٪ موارد را شامل میشود[۱۰] و عبارت «سرطان لوزالمعده» گاهی فقط برای اشاره به این نوع سرطان استفاده میشود.[۱۱] این آدنوکارسینومها از بخشی از لوزالمعده شروع میکنند که مسئول ساخت آنزیمهای گوارشی است.[۱۱] چندین نوع سرطان دیگر که در مجموع به آنها «غیر آدنوکارسینومی» میگویند نیز ممکن است از این سلولها ایجاد شوند.[۱۱]
۲–٪۱ از سرطانهای لوزالمعده تومورهای نورواندوکرین هستند که از سلولهای تولیدکنندهٔ هورمون لوزالمعده به وجود میآیند.[۱۱] در کل، میزان تهاجمی بودن این تومورها کمتر از آدنوکارسینومها است.[۱۱]
علائم و نشانگان رایجترین نوع سرطان لوزالمعده شامل این موارد است: زردی پوست، درد شکم یا درد پشت، کاهش وزن غیرتعمدی و بیدلیل، کم رنگی مدفوع، ادرار تیره و بی اشتهایی.[۱] معمولاً در مراحل اولیهٔ بیمارِی، علائمی وجود ندارد و علائمی که شاخص قطعی بیماری هستند و به اندازهای خاص هستند که بتوانند ما را به سرطان لوزالمعده مشکوک کنند، معمولاً زمانی بروز پیدا میکنند که بیماری به مرحلهٔ پیشرفتهٔ خود رسیده است.[۱][۲] در هنگام تشخیص سرطان لوزالمعده، معمولاً بیماری به نقاط دیگر بدن نیز گسترش یافته است.[۱۱][۱۲]
سرطان لوزالمعده بهندرت در سنین پایینتر از ۴۰ سالگی رخ میدهد و بیش از نیمی از موارد آدنوکارسینوم لوزالمعده افراد بالای ۷۰ سال هستند.[۲] عوامل خطر سرطان لوزالمعده شامل این موارد میشوند: استعمال دخانیات، مرض چاقی، دیابت و شرایط ژنتیکی خاص و نادر.[۲] حدود ۲۵ درصد موارد با کشیدن سیگار مرتبط است[۳] و ۵–۱۰٪ ناشی از ژنهای به ارث رسیده هستند.[۲]
سرطان لوزالمعده معمولاً به کمک ترکیبی از این روشها تشخیص داده میشود: تصویربرداری پزشکی مانند سونوگرافی یا سیتی اسکن، آزمایش خون، و آزمایش نمونههای بافت.[۳][۴] این بیماری به چند مرحله تقسیم میشود، از مرحلهٔ اولیه (مرحلهٔ ۱) تا مرحلهٔ آخر (مرحلهٔ ۵).[۱۲] انجام غربالگری سرطان در جمعیت عمومی مؤثر تشخیص داده نشده است.[۱۳] خطر ابتلا به سرطان لوزالمعده در میان افراد غیر سیگاری و افرادی که وزن مناسبی دارند و مصرف گوشت قرمز یا فرآوریشده را محدود میکنند، کمتر است.[۵] با این حال، این خطر برای مردان بیشتر است، به خصوص در صورت مصرف بسیار زیاد گوشت قرمز.[۱۴] با این حال، این یافته مورد بحث است، زیرا مثلاً مطالعهای که توسط ژورنال بینالمللی سرطان در سال ۲۰۱۳ انجام شد، هیچ رابطه آماری معنیداری بین مصرف گوشت قرمز و سرطان لوزالمعده پیدا نکرد، همچنین هیچ ارتباطی با جنس مذکر هم یافت نشد و تنها ارتباط مثبتی بین مصرف گوشت قرمز با خطر ابتلا به سرطان لوزالمعده در زنان مشاهده شد؛ آن هم پس از محدودیت کردن مطالعه به مواردی که حضور سلولهای سرطانی در بافت لوزالمعده با بررسیِ میکروسکوپی تأیید شده بود.[۱۵] خطر ابتلا به این بیماری در افراد سیگاری بلافاصله پس از ترک کاهش مییابد و تقریباً پس از ۲۰ سال احتمال ابتلای آنها با بقیهٔ افراد برابر میشود.[۱۱] مدیریت درمانی سرطان لوزالمعده با جراحی، پرتودرمانی، شیمیدرمانی، مراقبت تسکینی یا ترکیبی از این موارد انجام میشود.[۱] گزینههای درمانی تا حدی بر اساس مرحله سرطان است.[۱] جراحی تنها درمانی است که ممکن است آدنوکارسینوم لوزالمعده را درمان کند،[۱۲] و همچنین ممکن است بهمنظور بهبود کیفیت زندگی در آنهایی که احتمال درمان قطعی ندارند، انجام شود.[۱][۱۲] مدیریت درد و تجویز داروهای کمککننده به هضم غذا بعضاً لازم هستند.[۱۲] برای همهٔ موارد مبتلا به این بیماری توصیه میشود، حتی برای کسانی که تحت مراقبت با هدف درمان قطعی هستند.[۱۶]
سرطان لوزالمعده یکی از کشندهترین انواع سرطان در سطح جهان است و یکی از کمترین میزان بقا را دارد. در سال ۲۰۱۵، انواع سرطان لوزالمعده منجر به مرگ ۴۱۱٬۶۰۰ نفر در سراسر جهان شد.[۸] سرطان لوزالمعده پنجمین علتِ شایعِ مرگِ ناشی از سرطان در بریتانیا[۱۷] و سومین علتِ شایعِ مرگِ ناشی از سرطان در ایالات متحده آمریکا است.[۱۸] این بیماری اغلب در کشورهای توسعهیافته رخ میدهد و این کشورها در سال ۲۰۱۲ شاهد ۷۰ درصد از موارد جدید این بیماری بودهاند.[۱۱] آدنوکارسینوم لوزالمعده معمولاً پیشآگهی بسیار بدی دارد. پس از تشخیص بیماری، حدود ۲۵٪ از مبتلایان، یک سال زنده میمانند و ۱۲٪ به مدت پنج سال زنده میمانند.[۶][۱۱] اگر سرطان زود تشخیص داده شود، میزان بقای پنج ساله تا حدود ۲۰٪ افزایش مییابد.[۱۹] سرطانهای نورواندوکرین نتایج بهتری دارند. پس از گذشت ۵ سال از تشخیص و درمان، ۶۵ درصد از افرادی مبتلا زنده هستند، اگرچه میزان بقا بسته به نوع تومور بهطور قابل توجهی متفاوت است.[۱۱]
علائم و نشانهها

از آنجایی که معمولاً در مراحل اولیه سرطان لوزالمعده علائم قابل تشخیصی وجود ندارد، این بیماری معمولاً زمانی تشخیص داده میشود که سرطان فراتر از پانکراس گسترش یافته است.[۴] این موضوع یکی از دلایل اصلی میزان اندک بقای مبتلایان است. تومورهایِ نوروندوکرینِ فعالِ لوزالمعده در این مورد استثنا هستند؛ چرا که تولید بیش از حد هورمونهای فعال مختلف در این تومورها منجر به شکلگیری علائم (که به نوع هورمون بستگی دارد) میشود.[۲۰]
علائم رایج آدنوکارسینوم لوزالمعده عبارتند از:
- درد در قسمت بالایی شکم یا پشت که اغلب از جلو (اطراف معده) به پشت میزند. محل درد میتواند نشان دهنده بخشی از لوزالمعده باشد که تومور در آن قرار دارد. درد ممکن است در شب بدتر شود و در طول زمان افزایش یابد تا شدید و بیوقفه شود.[۲۱] درد همچنین ممکن است با خم شدن به جلو کمی تسکین یابد. در بریتانیا، حدود نیمی از موارد جدید سرطان لوزالمعده پس از مراجعه افراد به بخش اورژانس بیمارستان برای شکمدرد یا زردی پوست تشخیص داده میشود. در بیش از دو سوم افراد، درد شکم علامت اصلی است، که ۴۶٪ آنها زردی پوست (یرقان) هم دارند. در ۱۳٪ مبتلایان، زردی پوست با درد شکم همراه نیست.[۱۲]
- یرقان یا زردی، که در سفیدی چشمها یا پوست، با یا بدون درد، دیده میشود و گاهی همراه با ادرار تیره است. این علامت زمانی ایجاد میشود که سرطان در سرِ لوزالمعده باشد و مجرای صفراوی مشترک را هنگام عبور از لوزالمعده مسدود کند.[۲۲]
- کاشکسی یا کاهشِ وزنِ غیرقابل توضیح و غیر تعمدی، که بهدلیل بیاشتهایی است، یا به سبب اختلال در عملکرد برونریز لوزالمعده که منجر به سوءهاضمه میشود.[۱۲]
- تومور لوزالمعده ممکن است بر روی احشای مجاور فشار بیاورد و فرآیندهای گوارشی را مختل و تخلیه معده را دشوار کند، که این فرایند گاهی باعث تهوع و احساس پُری میشود. چربی هضمنشده منجر به مدفوع بدبو و چرب میگردد که به سختی دفع میشود.[۱۲] یبوست نیز شایع است.[۲۳]
- دستکم ۵۰ درصد از افراد مبتلا به آدنوکارسینوم لوزالمعده در زمان تشخیص دیابت دارند.[۲] در حالی که ابتلا به دیابت طولانیمدت یک عامل خطر شناختهشده برای سرطان لوزالمعده است (به عوامل خطر مراجعه کنید)، سرطان، خود میتواند باعث دیابت شود، در این صورت دیابت نوظهور گاهی نشانه اولیه بیماری در نظر گرفته میشود.[۲۴] افراد بالای ۵۰ سال که برای نخستین بار به دیابت مبتلا میشوند، ظرفِ سه سال آتی، هشت برابر بیشتر از افراد عادی خطر ابتلا به آدنوکارسینوم لوزالمعده دارند و پس از آن خطرِ نسبیِ ابتلا کاهش مییابد.[۱۲]
یافتههای دیگر
- سندرم تروسو - که در آن لختههای خون بهطور خودبهخود در رگهای خونی پورتال (ترومبوز وریدپورت)، سیاهرگهای عمقی اندامها (ترومبوز سیاهرگی عمقی)، یا سیاهرگهای سطحی (ترومبوز سیاهرگی سطحی) در هر نقطه از بدن تشکیل میشوند - ممکن است با سرطان لوزالمعده و در حدود ۱۰ درصد موارد آن دیده شوند.[۳]
- افسردگی بالینی مرتبط با سرطان لوزالمعده در حدود ۱۰ تا ۲۰ درصد موارد سرطان لوزالمعده گزارش شده است و میتواند مانعی برای مدیریت بهینه آن باشد. افسردگی گاهی پیش از تشخیص سرطان لوزالمعده ظاهر میشود و نشان میدهد که ممکن است توسط بیولوژی بیماری ایجاد شود.[۳]
- سایر تظاهرات شایع این بیماری عبارتند از: ضعف و خستگی زودرس، خشکی دهان، مشکلات خواب، و توده قابل لمس شکمی.[۲۳]
علائم گسترش سرطان

- گسترش سرطان لوزالمعده به سایر اندامها (متاستاز) نیز ممکن است علائمی ایجاد کند. معمولاً آدنوکارسینوم لوزالمعده ابتدا به گرههای لنفاوی مجاور و بعداً به کبد یا حفره صفاقی، روده بزرگ یا ریهها گسترش مییابد.[۳] سرطان لوزالمعده بهطور غیرمعمول، به استخوانها یا مغز هم ممکن است سرایت کند.[۲۵]
- تومورهای شکلگرفته در لوزالمعده نیز ممکن است سرطانهای ثانویه باشند که از سایر قسمتهای بدن پخش شدهاند. البته این موضوع نامعمول است و تنها در حدود ۲ درصد موارد سرطان لوزالمعده دیده میشود. تومور کلیه شایعترین سرطانی است که به لوزالمعده سرایت میکند و پس از آن سرطان روده بزرگ و سپس ملانوما، سرطان پستان و سرطان ریه قرار دارند. در چنین مواردی، چه به امید درمان قطعی و چه برای کاهش علائم، ممکن است جراحی روی لوزالمعده انجام شود.[۲۶]
عوامل خطرساز
عوامل خطرساز بروز آدنوکارسینوم لوزالمعده به شرح زیر است:[۲][۱۱][۱۲][۲۷][۲۸]
- سن، جنس و قومیت – خطر ابتلا به سرطان لوزالمعده با بالا رفتن سن افزایش مییابد. بیشتر موارد این سرطان پس از ۶۵ سالگی رخ میدهد[۱۱] و بروز آن پیش از ۴۰ سالگی نامعمول است. این بیماری در مردان کمی بیشتر از زنان دیده میشود.[۱۱] در ایالات متحده آمریکا، میزان وقوع آن در سیاهپوستان آمریکا بیش از ۱٫۵ برابر شایعتر است، اگرچه بروز این سرطان در قارهٔ آفریقا کم است.[۱۱]
- استعمال دخانیات شناختهشدهترین عامل خطر قابل اجتناب برای سرطان لوزالمعده است که خطر ابتلا به سرطان لوزالمعده را تقریباً دوبرابر میکند، این خطر با تعداد سیگارهای مصرفی و سالهای مصرف سیگار افزایش مییابد. این خطر پس از ترک سیگار به آرامی کاهش مییابد و حدود ۲۰ سال طول میکشد تا تقریباً به میزان ابتلای غیرسیگاریها بازگردد.[۲۹]
- چاقی – شاخص توده بدنی بیش از ۳۵ خطر نسبی بروز را نیم برابر بیشتر میکند.[۱۲][۳۰]
- سابقهٔ خانوادگی – ۵ تا ۱۰ درصد موارد سرطان لوزالمعده یک زمینهٔ ارثی دارد که در آن افراد مبتلا، سابقه خانوادگی سرطان لوزالمعده را دارند.[۲][۳۱] اگر بیش از یک نفر از بستگان درجه یک مبتلا به این بیماری باشند، خطر بروز بهشدت افزایش مییابد، و اگر آن عضو خانواده پیش از ۵۰ سالگی به سرطان مبتلا شده باشند، خطر ابتلا در عضو دیگر خانواده دچار افزایش اندکی میشود.[۴] بسیاری از ژنهای درگیر هنوز شناسایی نشدهاند.[۲][۳۲] پانکراتیت ارثی خطر ابتلا به سرطان لوزالمعده در طول زندگی را به میزان ۳۰ تا ۴۰ درصد تا حوالی ۷۰ سالگی افزایش میدهد.[۳] غربالگری برای کشف سرطان لوزالمعده در مراحل اولیه ممکن است به دلایل پژوهشی به افراد مبتلا به پانکراتیت ارثی پیشنهاد شود.[۳۳] برخی از افراد ممکن است تصمیم بگیرند که لوزالمعده خود را برای جلوگیری از ایجاد سرطان در آینده با جراحی خارج کنند.[۳]
- سرطان لوزالمعده با سایر سندرمهای ارثی نادر مرتبط است: سندرم پوتز-جگرز به دلیل جهش در ژن سرکوبگر تومور STK11 (بسیار نادر، اما یک عامل خطرساز بسیار قوی)؛ سندرم خال دیسپلاستیک (یا سندرم خالهای متعدد آتیپیک خانوادگی و سندرم ملانوم، FAMMM-PC) به دلیل جهش در ژن سرکوبگر تومور پی۱۶، آتاکسی-تلانژکتازی اتوزومال مغلوب و جهشهای ارثی اتوزومال غالب در ژنهای در BRCA2 و PALB2؛ سرطان روده بزرگ ارثی غیرپولیپی (موسوم به سندرم لینچ) و پولیپهای آدنوماتوز خانوادگی. بروز تومور نورواندوکرین لوزالمعده با نئوپلازی متعدد غدد درونریز نوع ۱ و بیماری فون هیپل لندائو مرتبط است.[۲][۳][۴]
- پانکراتیت مزمن خطر ابتلا را تقریباً سه برابر میکند، و همچون دیابت، پانکراتیت نوظهور ممکن است نشانه وجود یک تومور باشد.[۳] خطر ابتلا به سرطان لوزالمعده در افراد مبتلا به پانکراتیت خانوادگی زیاد است.[۳][۳۲]
- دیابت یک عامل خطرساز برای سرطان لوزالمعده است و (همانطور که در بخش علائم و نشانهها ذکر شد) دیابت نوظهور ممکن است نشانه اولیه این سرطان باشد. افرادی که بیش از ۱۰ سال مبتلا به دیابت نوع ۲ بوده باشند، ممکن است در مقایسه با افراد بدون دیابت، ۵۰ درصد بیشتر در معرض خطر این سرطان باشند.[۳] در سال ۲۰۲۱، ونتوری گزارش داد که لوزالمعده قادر به جذب مقدار زیادی سزیم رادیواکتیو (سزیم-۱۳۴ و سزیم-۱۳۷) است که باعث پانکراتیت مزمن و احتمالاً سرطان لوزالمعده با آسیب به جزایر لوزالمعده میشود و سبب بروز دیابت نوع ۳سی (پانکراتوژنیک) میشود.[۳۴] پانکراتیت مزمن، سرطان لوزالمعده و دیابت در جمعیتهای آلوده به سزیم رادیواکتیو، به ویژه کودکان و نوجوانان، پس از حوادث هسته ای فوکوشیما و چرنوبیل افزایش یافت. در عین حال، بیماریهای لوزالمعده، دیابت و سزیم رادیواکتیو محیطی در سراسر جهان در حال افزایش است.
- هنوز بهطور واضح ثابت نشده است که رژیم غذایی خاصی (جدای از مسالهٔ چاقی) خطر ابتلا به سرطان لوزالمعده را افزایش دهد.[۲][۳۵] برخی عوامل غذایی که مطابق شواهد خطر بروز این سرطان را کمی افزایش میدهند، عبارتند از: گوشتهای فرآوری شده مثل سوسیس و کالباس، گوشت قرمز و گوشتهای پختهشده در دمای بسیار بالا (همچون سرخ کردن، یا هرگونه کبابی کردن روی آتش یا اجاق خانگی).[۳۵][۳۶]
پبشگیری و غربالگری
جدای از سیگار نکشیدن، انجمن سرطان آمریکا حفظ وزن بدن در محدوده طبیعی و افزایش مصرف میوهها، سبزیجات و غلات کامل و در عین حال کاهش مصرف گوشت قرمز و گوشتهای فرآوریشده (مثل سوسیس و کالباس) را توصیه میکند، اگرچه هنوز شواهد متداومی وجود ندارد که نشان دهد این کار بهطور خاص از بروز سرطان لوزالمعده پیشگیری میکند یا میزان آن را کاهش میدهد.[۳۷] یک مقاله مروری در سال ۲۰۱۴ از پژوهشهای پیشین به این نتیجه رسید که شواهدی وجود دارد که مصرف مرکبات و کورکومین خطر ابتلا به سرطان لوزالمعده را کاهش میدهد، و همچنین مصرف غلات کامل، اسید فولیک، سلنیم و ماهیهای سرخنشده هم اثرات مفیدی در این زمینه دارند.[۳۸]
در جمعیت عمومی، غربالگری گروههای بزرگ مؤثر در نظر گرفته نمیشود و حتی ممکن است مضر باشد (مطابف آنچه تا سال ۲۰۱۹ میدانیم)،[۳۹] اگرچه تکنیکهای جدیدتر و غربالگری گروههای هدفمند در حال بررسی و ارزیابی هستند.[۴۰][۴۱] با این همه، غربالگری منظم با سونوگرافی آندوسکوپی و تصویربرداری امآرآی/سیتیاسکن برای افرادی که در معرض خطر بالای سرطان لوزالمعده ارثی هستند، توصیه میشود.[۴][۴۲][۴۱][۴۳]
یک فراتحلیل در سال ۲۰۱۹ نشان داد که مصرف آسپرین ممکن است طر بروز سرطان لوزالمعده را کاهش دهد، اما هیچ ارتباط معنیداری با مرگومیر سرطان لوزالمعده یافت نشد.[۴۴]
درمان
همانطور که گفته شد لوزالمعده پشت معده قرار دارد و توسط اندامهای دیگر همچون کبد و کیسه صفرا احاطه شدهاست و این اندامها مانع دسترسی پزشک به توده سرطانی و خارج کردن آن میشوند. از سوی دیگر تومورهای سرطان لوزالمعده عروق خونی خیلی کمی دارند بنابراین شیمی درمانی که تنها گزینه باقیمانده برای بیمار مبتلا به سرطان لوزالمعده است نیز تأثیری محدود خواهد داشت. اخیراً دستگاهی برای تحویل موضعی دارو طراحی شدهاست که تحولی عظیم در درمان سرطان کشنده لوزالمعده بهشمار میآید. این دستگاه را لورا ایندلفی (Laura Indolfi) که یک کارآفرین پزشکی است با همکاری دانشگاه MIT و بیمارستان عمومی ماساچوست (MGH) ساختهاست.[۴۵]
برای تحقیق
تحقیقات جدید و در جریانِ سرطان پانکراس شامل مطالعات ژنتیکی و تشخیص زودهنگام، درمان در مراحل مختلف سرطان، استراتژیهای جراحی و درمانهای هدفمند مانند مهار فاکتورهای رشد، درمانهای مبتنی بر سیستم ایمنی و واکسنها هستند.[۴۶][۴۷][۴۸][۴۹][۵۰] برخی از بررسیهای جدید نشان میدهد اسیدهای صفراوی ممکن است در سرطان زایی سرطان پانکراس نقش داشته باشند.[۵۱]
جستارهای وابسته
منابع
- ↑ ۱٫۰ ۱٫۱ ۱٫۲ ۱٫۳ ۱٫۴ ۱٫۵ ۱٫۶ "Pancreatic Cancer Treatment (PDQ®) Patient Version". National Cancer Institute. National Institutes of Health. 17 April 2014. Archived from the original on 5 July 2014. Retrieved 8 June 2014.
- ↑ ۲٫۰۰ ۲٫۰۱ ۲٫۰۲ ۲٫۰۳ ۲٫۰۴ ۲٫۰۵ ۲٫۰۶ ۲٫۰۷ ۲٫۰۸ ۲٫۰۹ ۲٫۱۰ ۲٫۱۱ Ryan DP, Hong TS, Bardeesy N (September 2014). "Pancreatic adenocarcinoma". The New England Journal of Medicine. 371 (11): 1039–49. doi:10.1056/NEJMra1404198. PMID 25207767.
- ↑ ۳٫۰۰ ۳٫۰۱ ۳٫۰۲ ۳٫۰۳ ۳٫۰۴ ۳٫۰۵ ۳٫۰۶ ۳٫۰۷ ۳٫۰۸ ۳٫۰۹ ۳٫۱۰ ۳٫۱۱ Wolfgang CL, Herman JM, Laheru DA, Klein AP, Erdek MA, Fishman EK, Hruban RH (September 2013). "Recent progress in pancreatic cancer". CA: A Cancer Journal for Clinicians. 63 (5): 318–48. doi:10.3322/caac.21190. PMC 3769458. PMID 23856911.
- ↑ ۴٫۰ ۴٫۱ ۴٫۲ ۴٫۳ ۴٫۴ ۴٫۵ Vincent A, Herman J, Schulick R, Hruban RH, Goggins M (اوت 2011). "Pancreatic cancer" (PDF). Lancet. 378 (9791): 607–20. doi:10.1016/S0140-6736(10)62307-0. PMC 3062508. PMID 21620466. Archived from the original (PDF) on 12 January 2015.
- ↑ ۵٫۰ ۵٫۱ "Can pancreatic cancer be prevented?". American Cancer Society. 11 June 2014. Archived from the original on 13 November 2014. Retrieved 13 November 2014.
- ↑ ۶٫۰ ۶٫۱ "Five-Year Pancreatic Cancer Survival Rate Increases to 12%". PANCAN. 2023. Archived from the original on 4 March 2023. Retrieved 3 March 2023.
- ↑ Vos T, Allen C, Arora M, Barber RM, Bhutta ZA, Brown A, et al. (GBD 2015 Disease and Injury Incidence and Prevalence Collaborators) (October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015". The Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ↑ ۸٫۰ ۸٫۱ Wang H, Naghavi M, Allen C, Barber RM, Bhutta ZA, Carter A, et al. (GBD 2015 Mortality and Causes of Death Collaborators) (October 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015". The Lancet. 388 (10053): 1459–1544. doi:10.1016/s0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ↑ "What Is Cancer? Defining Cancer". National Cancer Institute, National Institutes of Health. 7 March 2014. Archived from the original on 25 June 2014. Retrieved 5 December 2014.
- ↑ Unless otherwise specified in boxes, reference is: Pishvaian MJ, Brody JR (March 2017). "Therapeutic Implications of Molecular Subtyping for Pancreatic Cancer". Oncology. 31 (3): 159–66, 168. PMID 28299752.
- ↑ ۱۱٫۰۰ ۱۱٫۰۱ ۱۱٫۰۲ ۱۱٫۰۳ ۱۱٫۰۴ ۱۱٫۰۵ ۱۱٫۰۶ ۱۱٫۰۷ ۱۱٫۰۸ ۱۱٫۰۹ ۱۱٫۱۰ ۱۱٫۱۱ ۱۱٫۱۲ ۱۱٫۱۳ World Cancer Report. World Health Organization. 2014. Chapter 5.7. ISBN 978-92-832-0429-9.
- ↑ ۱۲٫۰۰ ۱۲٫۰۱ ۱۲٫۰۲ ۱۲٫۰۳ ۱۲٫۰۴ ۱۲٫۰۵ ۱۲٫۰۶ ۱۲٫۰۷ ۱۲٫۰۸ ۱۲٫۰۹ ۱۲٫۱۰ Bond-Smith G, Banga N, Hammond TM, Imber CJ (May 2012). "Pancreatic adenocarcinoma". BMJ. 344 (may16 1): e2476. doi:10.1136/bmj.e2476. PMID 22592847. S2CID 206894869.
- ↑ "Draft Recommendation Statement: Pancreatic Cancer: Screening". US Preventive Services Task Force. Retrieved 11 February 2019.
- ↑ Larsson, S. C.; Wolk, A. (2012). "Red and processed meat consumption and risk of pancreatic cancer: meta-analysis of prospective studies". British Journal of Cancer. 106 (3): 603–607. doi:10.1038/bjc.2011.585. PMC 3273353. PMID 22240790.
- ↑ Rohrmann, Sabine; et al. (2013). "Meat and fish consumption and risk of pancreatic cancer: Results from the European Prospective Investigation into Cancer and Nutrition". International Journal of Cancer. 132 (3): 617–624. doi:10.1002/ijc.27637. PMID 22610753. S2CID 2613568.
- ↑ Bardou M, Le Ray I (December 2013). "Treatment of pancreatic cancer: A narrative review of cost-effectiveness studies". Best Practice & Research Clinical Gastroenterology. 27 (6): 881–92. doi:10.1016/j.bpg.2013.09.006. PMID 24182608.
- ↑ "Cancer facts and figures – Why we exist". Pancreatic Cancer Research Fund. Retrieved 5 April 2019.
- ↑ "Pancreatic Cancer – Cancer Stat Facts". SEER (به انگلیسی). Retrieved 4 April 2019.
- ↑ "Pancreatic Cancer Treatment (PDQ®) Health Professional Version". National Cancer Institute. National Institutes of Health. 21 February 2014. Archived from the original on 22 October 2014. Retrieved 24 November 2014. "The highest cure rate occurs if the tumor is truly localized to the pancreas; however, this stage of disease accounts for less than 20% of cases. In cases with localized disease and small cancers (<2 cm) with no lymph-node metastases and no extension beyond the capsule of the pancreas, complete surgical resection is still associated with a low actuarial five-year survival rate of 18% to 24%."
- ↑ خطای یادکرد: خطای یادکرد:برچسب
<ref> غیرمجاز؛ متنی برای یادکردهای با نامSol PanNETوارد نشده است. (صفحهٔ راهنما را مطالعه کنید.). - ↑ خطای یادکرد: خطای یادکرد:برچسب
<ref> غیرمجاز؛ متنی برای یادکردهای با نامTobiasوارد نشده است. (صفحهٔ راهنما را مطالعه کنید.). - ↑ خطای یادکرد: خطای یادکرد:برچسب
<ref> غیرمجاز؛ متنی برای یادکردهای با نامCruzوارد نشده است. (صفحهٔ راهنما را مطالعه کنید.). - ↑ ۲۳٫۰ ۲۳٫۱ Alberts SR, Goldberg RM (2009). "Chapter 9: Gastrointestinal tract cancers". In Casciato DA, Territo MC (eds.). Manual of clinical oncology. Lippincott Williams & Wilkins. pp. 188–236. ISBN 978-0-7817-6884-9.
- ↑ Pannala R, Basu A, Petersen GM, Chari ST (January 2009). "New-onset diabetes: a potential clue to the early diagnosis of pancreatic cancer". The Lancet. Oncology. 10 (1): 88–95. doi:10.1016/S1470-2045(08)70337-1. PMC 2795483. PMID 19111249.
- ↑ "Chapter 15; Pancreas" (PDF). Manual for Staging of Cancer (2nd ed.). American Joint Committee on Cancer. pp. 95–98. Archived (PDF) from the original on 29 November 2014. See p. 95 for citation regarding "... lesser degree of involvement of bones and brain and other anatomical sites."
- ↑ Sperti C, Moletta L, Patanè G (October 2014). "Metastatic tumors to the pancreas: The role of surgery". World Journal of Gastrointestinal Oncology. 6 (10): 381–92. doi:10.4251/wjgo.v6.i10.381. PMC 4197429. PMID 25320654.
- ↑ "Causes of pancreatic cancer". NHS Choices. National Health Service, England. 7 October 2014. Archived from the original on 6 November 2014. Retrieved 5 December 2014.
- ↑ Anderson, Laura N.; Cotterchio, Michelle; Gallinger, Steven (5 February 2009). "Lifestyle, dietary, and medical history factors associated with pancreatic cancer risk in Ontario, Canada". Cancer Causes & Control. 20 (6): 825–34. doi:10.1007/s10552-009-9303-5. ISSN 0957-5243. PMC 3907069. PMID 19194662.
- ↑ Bosetti C, Lucenteforte E, Silverman DT, Petersen G, Bracci PM, Ji BT, et al. (July 2012). "Cigarette smoking and pancreatic cancer: an analysis from the International Pancreatic Cancer Case-Control Consortium (Panc4)". Annals of Oncology. 23 (7): 1880–88. doi:10.1093/annonc/mdr541. PMC 3387822. PMID 22104574.
- ↑ De Rubeis, Vanessa; Cotterchio, Michelle; Smith, Brendan T.; Griffith, Lauren E.; Borgida, Ayelet; Gallinger, Steven; Cleary, Sean; Anderson, Laura N. (1 September 2019). "Trajectories of body mass index, from adolescence to older adulthood, and pancreatic cancer risk; a population-based case–control study in Ontario, Canada". Cancer Causes & Control (به انگلیسی). 30 (9): 955–66. doi:10.1007/s10552-019-01197-9. ISSN 1573-7225. PMC 6685923. PMID 31230151.
- ↑ Peters ML, Tseng JF, Miksad RA (July 2016). "Genetic Testing in Pancreatic Ductal Adenocarcinoma: Implications for Prevention and Treatment". Clinical Therapeutics. 38 (7): 1622–35. doi:10.1016/j.clinthera.2016.03.006. PMID 27041411.
- ↑ ۳۲٫۰ ۳۲٫۱ Reznik R, Hendifar AE, Tuli R (2014). "Genetic determinants and potential therapeutic targets for pancreatic adenocarcinoma". Frontiers in Physiology. 5: 87. doi:10.3389/fphys.2014.00087. PMC 3939680. PMID 24624093.
- ↑ Greenhalf W, Grocock C, Harcus M, Neoptolemos J (May 2009). "Screening of high-risk families for pancreatic cancer". Pancreatology. 9 (3): 215–22. doi:10.1159/000210262. PMID 19349734. S2CID 29100310.
- ↑ Venturi, Sebastiano (January 2021). "Cesium in Biology, Pancreatic Cancer, and Controversy in High and Low Radiation Exposure Damage—Scientific, Environmental, Geopolitical, and Economic Aspects". International Journal of Environmental Research and Public Health (به انگلیسی). 18 (17): 8934. doi:10.3390/ijerph18178934. PMC 8431133. PMID 34501532.
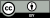 Text was copied from this source, which is available under a Creative Commons Attribution 4.0 International License.
Text was copied from this source, which is available under a Creative Commons Attribution 4.0 International License.
- ↑ ۳۵٫۰ ۳۵٫۱ "Cancer Facts and Figures 2014" (PDF). American Cancer Society. Archived (PDF) from the original on 18 December 2014. Retrieved 5 January 2015., p. 19, "Though evidence is still accumulating, consumption of red or processed meat, or meat cooked at very high temperatures, may slightly increase risk."
- ↑ Larsson SC, Wolk A (ژانویه 2012). "Red and processed meat consumption and risk of pancreatic cancer: meta-analysis of prospective studies". British Journal of Cancer. 106 (3): 603–07. doi:10.1038/bjc.2011.585. PMC 3273353. PMID 22240790.
- ↑ "Diet and activity factors that affect risks for certain cancers: Pancreatic cancer section". American Cancer Society. 20 August 2012. Archived from the original on 4 November 2014. Retrieved 4 November 2014.
- ↑ خطای یادکرد: خطای یادکرد:برچسب
<ref> غیرمجاز؛ متنی برای یادکردهای با نامPericleousوارد نشده است. (صفحهٔ راهنما را مطالعه کنید.). - ↑ Owens DK, Davidson KW, Krist AH, Barry MJ, Cabana M, Caughey AB, et al. (August 2019). "Screening for Pancreatic Cancer: US Preventive Services Task Force Reaffirmation Recommendation Statement". JAMA. 322 (5): 438–44. doi:10.1001/jama.2019.10232. PMID 31386141.
- ↑ He XY, Yuan YZ (August 2014). "Advances in pancreatic cancer research: moving towards early detection". World Journal of Gastroenterology. 20 (32): 11241–48. doi:10.3748/wjg.v20.i32.11241. PMC 4145762. PMID 25170208.
- ↑ ۴۱٫۰ ۴۱٫۱ Okano K, Suzuki Y (August 2014). "Strategies for early detection of resectable pancreatic cancer". World Journal of Gastroenterology. 20 (32): 11230–40. doi:10.3748/wjg.v20.i32.11230. PMC 4145761. PMID 25170207.
- ↑ Seufferlein T, Bachet JB, Van Cutsem E, Rougier P (October 2012). "Pancreatic adenocarcinoma: ESMO-ESDO Clinical Practice Guidelines for diagnosis, treatment and follow-up". Annals of Oncology. 23 (Suppl 7): vii33–40. doi:10.1093/annonc/mds224. PMID 22997452.
- ↑ Goggins M, Overbeek KA, Brand R, Syngal S, Del Chiaro M, Bartsch DK, et al. (January 2020). "Management of patients with increased risk for familial pancreatic cancer: updated recommendations from the International Cancer of the Pancreas Screening (CAPS) Consortium". Gut. 69 (1): 7–17. doi:10.1136/gutjnl-2019-319352. PMC 7295005. PMID 31672839.
- ↑ Sun, J.; Li, Y.; Liu, L.; Jiang, Z.; Liu, G. (2019). "Aspirin use and pancreatic cancer risk: A systematic review of observational studies - PubMed". Medicine. 98 (51): e18033. doi:10.1097/MD.0000000000018033. PMC 6940047. PMID 31860953.
- ↑ «سخنرانی TED: تحولی بزرگ در درمان سرطان لوزالمعده». مجله فناوریهای توان افزا و پوشیدنی. ۲۸ اسفند ۱۳۹۵. بایگانیشده از اصلی در ۲۶ اوت ۲۰۱۸. دریافتشده در ۱۵ ژوئن ۲۰۱۷.
- ↑ Reznik R, Hendifar AE, Tuli R (2014). "Genetic determinants and potential therapeutic targets for pancreatic adenocarcinoma". Frontiers in Physiology. 5: 87. doi:10.3389/fphys.2014.00087. PMC 3939680. PMID 24624093.
- ↑ "Pancreatic cancer research". Cancer Research UK. Archived from the original on 18 February 2014. Retrieved 17 July 2014.
- ↑ "Australian Pancreatic Genome Initiative". Garvan Institute. Archived from the original on 26 July 2014. Retrieved 17 July 2014.
- ↑ Biankin AV, Waddell N, Kassahn KS, Gingras MC, Muthuswamy LB, Johns AL, et al. (November 2012). "Pancreatic cancer genomes reveal aberrations in axon guidance pathway genes". Nature. 491 (7424): 399–405. Bibcode:2012Natur.491..399.. doi:10.1038/nature11547. PMC 3530898. PMID 23103869.
- ↑ "What's new in pancreatic cancer research and treatment?". American Cancer Society. 2019. Retrieved 2 May 2019.
- ↑ Feng, Hui-Yi; Chen, Yang-Chao (2016-09-07). "Role of bile acids in carcinogenesis of pancreatic cancer: An old topic with new perspective". World Journal of Gastroenterology. 22 (33): 7463–7477. doi:10.3748/wjg.v22.i33.7463. ISSN 1007-9327. PMC 5011662. PMID 27672269.
پیوند به بیرون
| در ویکیانبار پروندههایی دربارهٔ سرطان لوزالمعده موجود است. |
- سرطان لوزالمعده در کرلی
- «سرطان پانکراس - علائم و علل». مایو کلینیک. دریافتشده در ۲۰۲۴-۰۵-۰۱.
