سل: تفاوت میان نسخهها
جز ربات: sv:Tuberkulos یک مقالهٔ برگزیده است |
ترجمهشده توسط رضا ابراهیمی و محمود اکبری (پروژه TWB) برچسب: افزودن پیوند وبنوشت (پخ) |
||
| خط ۲: | خط ۲: | ||
|Name = سل |
|Name = سل |
||
|Image = Tuberculosis-x-ray-1.jpg |
|Image = Tuberculosis-x-ray-1.jpg |
||
|Caption = [[رادیوگرافی]] قفسه سینه شخص مبتلا به بیماری سل پیشرفته. [[عفونت]] در هر دو سمت ریه با |
|Caption = [[رادیوگرافی]] قفسه سینه شخص مبتلا به بیماری سل پیشرفته. [[عفونت]] در هر دو سمت ریه با پیکانهای سفید نمایش داده شده و تشکیل حفره سلی با پیکانهای مشکی مشخص شده است. |
||
|DiseasesDB = |
|DiseasesDB = ۸۵۱۵ |
||
|ICD10 = {{ICD10|A|15||a|15}}–{{ICD10|A|19||a|15}} |
|ICD10 = {{ICD10|A|15||a|15}}–{{ICD10|A|19||a|15}} |
||
|ICD9 = {{ICD9|010}}–{{ICD9|018}} |
|ICD9 = {{ICD9|010}}–{{ICD9|018}} |
||
| خط ۱۱: | خط ۱۱: | ||
|MedlinePlus_mult = {{MedlinePlus2|000624}} |
|MedlinePlus_mult = {{MedlinePlus2|000624}} |
||
|eMedicineSubj = med |
|eMedicineSubj = med |
||
|eMedicineTopic = |
|eMedicineTopic = ۲۳۲۴ |
||
|eMedicine_mult = {{eMedicine2|emerg|618}} {{eMedicine2|radio|411}} |
|eMedicine_mult = {{eMedicine2|emerg|618}} {{eMedicine2|radio|411}} |
||
|MeshID = D014376 |
|MeshID = D014376 |
||
}} |
}} |
||
[[پرونده: Mycobacterium tuberculosis.jpg|250px|farme|بندانگشتی|چپ|میکوباکتریوم توبرکلوزیس در زیر میکروسکوپ الکترونیک]] |
|||
'''سل''' {{به انگلیسی|Tuberculosi}} یک [[بیماری عفونی]] شایع، و در بسیاری از موارد مرگبار است. این بیماری توسط گونههای مختلف [[میکوباکتریوم|میکوباکتریا]]، به طور معمول «[[میکوباکتریوم توبرکلوسیس]]» ایجاد میشود.<ref name=Robbins>{{cite book|author=Kumar V, Abbas AK, Fausto N, Mitchell RN|year=2007|title=Robbins Basic Pathology|edition=8th|publisher=Saunders Elsevier|pages=516–522|isbn=978-1-4160-2973-1}}</ref> سل به طور معمول به [[ریه]]ها حمله میکند، اما بر قسمتهای دیگر بدن نیز میتواند تأثیر گذار باشد. وقتی افرادی که عفونت سلی فعال دارند سرفه، عطسه، و یا بزاق خود را از طریق هوا منتقل میکنند سل از طریق هوا پخش میشود.<ref name=AP>{{cite journal|author=Konstantinos A|year=2010|title=Testing for tuberculosis|journal=Australian Prescriber|volume= 33|issue=1|pages=12–18|url= http://www.australianprescriber.com/magazine/33/1/12/18/}}</ref> اغلب عفونتها [[بدون علامت]] و پنهان هستند. اما معمولا از هر ده عفونت نهفته یک عفونت در نهایت پیشرفت کرده و به بیماری فعال تبدیل میشود. اگر سل درمان نشود، بیش از ۵۰٪ از افرادی که به آن آلوده میشوند را به کام مرگ میکشد. |
|||
'''سِل''' یا «'''توبر کلوز'''» یک بیماری واگیر است. [[باسیل]] این بیماری [[میکوباکتریوم توبرکلوزیس]] یا '''باسیل کخ''' نام دارد زیرا که در سال ۱۸۸۲ (میلادی) پروفسور [[رابرت کخ]] دانشمند [[آلمان|آلمانی]] آن را کشف کرد. نوعی از این بیماری که به سل گاوی موسوم است، میان انسان و چهارپایان مشترک است. |
|||
علائم کلاسیک عفونت سل فعال عبارتند از [[سرفه|سرفه مزمن]] با [[خلط]] [[خلط خونین|آغشته به خون]]، [[تب]]، [[تعریق شبانه]]، و [[کاهش وزن]]. (سل قبلا به دلیل کاهش وزن افراد به «زوال» مبتلا معروف بود.) عفونت اندامهای دیگر باعث طیف وسیعی از علائم میشود. [[تشخیص پزشکی|تشخیص]] سل فعال به [[رادیولوژی سل|رادیولوژی]] (معمولا عکس از قفسه سینه با X-ray) و همچنین آزمایشهای میکروسکوپی و [[کشت میکروبیولوژیک]] مایعات بدن متکی است. تشخیص سل نهفته متکی بر [[آزمایشMantoux (آزمایش درجه حساسیت شخص نسبت به میکرب سل)|تست پوستی توبرکولین]] (TST) و آزمایش خون میباشد. [[درمان سل|درمان]] دشوار است و مستلزم آن است که آنتی بیوتیکهای متعددی در یک مدت زمان طولانی استفاده شوند. ارتباطات اجتماعی نیز غربالگری و در صورت لزوم مورد درمان قرار میگیرند. [[مقاومت در برابر آنتی بیوتیکها]] یک مشکل رو به رشد در عفونتهای [[سل مقاوم در برابر چند دارو|سل مقاوم در برابر داروهای چندگانه]] (MDR-TB) میباشد. برای جلوگیری از سل، مردم باید برای این بیماری غربالگری و با واکسن bacillus Calmette-Guérin [[واکسینه]] شوند. |
|||
این بیماری در کشورهای جهان سوم از معضلات بهداشتی است. مرض سل یا توبرکلوز (به اختصار تیبی) یکی از بیماریهای مهلک در جهان است که عامل آن مایکوباکتریومها یا به طور دقیقتر میکوباکتریومهای سلی است. در بیماری سل معمولاً [[شش|ششها]] مورد حمله قرار میگیرند، این نوع سل را تیبی ریوی نیز گویند ولی از سایر اعضای درگیر در سل میتوان سیستم عصبی مرکزی، غدد لنفاوی و گردش خون، دستگاه تناسلی و ادراری، دستگاه گوارش و [[معده]]، استخوانها، مفاصل و [[پوست]] را نام برد. سایر میکوباکتریومها مانند بوویس، افریکنم، میکرتی و کانتی نیز باعث بیماری میشوند ولی نادر هستند. از انواع نشانههای سل میتوان به سرفه مزمن همراه با خلط سینه آغشته به خون، تب، تعریق شبانگاهی و کاهش وزن اشاره کرد. سل را میتوان با رادیوگرافی قفسه سینه، تست پوستی توبرکولین، بررسی میکروسکوپی خلط و کشت میکروبی خلط و مایعات بدن در آزمایشگاه تشخیص داد. |
|||
کارشناسان معتقدند که یک سوم از [[جمعیت جهان]] مبتلا به «M. tuberculosis» هستند،<ref name=WHO2012data>{{cite web|url=http://www.who.int/mediacentre/factsheets/fs104/en/index.html|title=Tuberculosis Fact sheet N°104|publisher=[[World Health Organization]]|date=November 2010|accessdate=26 July 2011}}</ref> و در هر ثانیه یک نفر به این تعداد افزوده میشود.<ref name=WHO2012data/> در سال ۲۰۰۷، ۱۳٫۷ میلیون مورد مزمن در سطح جهان فعال بودند.<ref name=WHO2009-Epidemiology>{{cite book|title=Global tuberculosis control: epidemiology, strategy, financing|author=World Health Organization|year=2009|isbn=978-92-4-156380-2|chapter=Epidemiology|chapterurl=http://who.int/entity/tb/publications/global_report/2009/pdf/chapter1.pdf|accessdate=12 November 2009|pages=6–33}}</ref> در سال ۲۰۱۰، حدود ۸٫۸ میلیون مورد جدید به وجود آمده و ۱٫۵ میلیون مورد به مرگ انجامید، که عمدتا در [[کشور در حال توسعه|کشورهای در حال توسعه]] رخ داده است.<ref name=WHO2011>{{cite web|title=The sixteenth global report on tuberculosis|author=World Health Organization|url=http://www.who.int/tb/publications/global_report/2011/gtbr11_executive_summary.pdf|year=2011}}</ref> تعداد مطلق موارد ابتلا به سل از سال ۲۰۰۶ رو به کاهش بوده است، و موارد جدید از سال ۲۰۰۲ کاهش یافته است.<ref name=WHO2011/> سل به طور یکنواخت در سراسر جهان توزیع نشده است. تست توبرکولین حدود ۸۰٪ از جمعیت حاضر در بسیاری از کشورهای آسیایی و آفریقایی مثبت بوده است، اما تنها تست ۵-۱۰٪ از جمعیت ایالات متحده مثبت بوده است.<ref name=Robbins/> مردم [[کشور در حال توسعه|کشورهای در حال توسعه]] به دلیل کمبود ایمنی، بیشتر در معرض خطر سل قرار دارند. به طور معمول، این افراد به دلیل آلوده بودن به [[HIV]] و ابتلا به [[ایدز]] گرفتار سل میشوند.<ref name=Lancet11/> |
|||
درمان سل مشکل است و به دورههای طولانی و استفاده از آنتی بیوتیکهای متفاوت نیاز دارد همچنین باید رفتار و تماس افراد کنترل شود. گونههای مقاوم به آنتی بیوتیک مایکوباکتریوم در سالهای اخیر درمان سل را با مشکل روبه رو کردهاست. |
|||
[[پرونده: Tuberculosis reported cases 2006.PNG|350px|farme|بندانگشتی|چپ|شیوع بیماری سل در سال ۲۰۰۶ در هر ۱۰۰،۰۰۰ نفر. قرمزبیشتر از ۳۰۰، نارنجی ۳۰۰−۲۰۰، زرد ۲۰۰-۱۰۰، سبز ۱۰۰-۵۰، آبی کمتر از ۵۰ و خاکستری بدون اطلاعات]] |
|||
== علائم و نشانهها == |
|||
== پیشگیری == |
|||
[[File:Tuberculosis symptoms.svg|thumb|نشانههای عمده انواع و مراحل سل ارائه شده است.<ref>{{cite web|url=http://www.emedicinehealth.com/tuberculosis/page3_em.htm|title=Tuberculosis Symptoms|publisher=[[eMedicine]]Health|author=Schiffman G|date=15 January 2009}}</ref> بسیاری از علائم با انواع دیگر همپوشانی دارند، در حالی که بقیه بیشتر (اما نه به طور کامل) ویژه انواع خاصی هستند. انواع مختلف میتوانند به طور همزمان وجود داشته باشند.]] |
|||
پیشگیری از آلوده شدن به سل و کنترل تماسهای افراد و همچنین واکسیناسیون توسط [[واکسن ب. ث. ژ]] بهترین شیوه مبارزه با سل است. باکتریهای سل میتواند توسط عطسه، سرفه و یا تف کردن افراد آلوده به سل در محیط پخش شود. در حال حاضر حدود یک سوم جمعیت جهان به باکتریهای سل نوع ضعیف آلودهاند و سرعت آلوده شدن افراد درحال حاضر یک نفر در هر ثانیهاست هر چند بسیاری از این عفونتها به صورت نهانی هستند. حدود یک دهم این عفونتها نهایتاً به سل فعال تبدیل میشوند و اگر بدون معالجه رها شوند بیش از نیمی از آنها به مرگ منجر میشود. در سال ۲۰۰۴ حدود ۱۴٫۶ میلیون نفر در جهان از بیماری نوع شدید سل رنج میبرند و حدود ۸٫۹ میلیون نفر در جهان مستعد نوع شدید سل هستند و حدود ۱٫۶ میلیون نفر نیز بر اثر سل مردهاند. بیشتر این آمار مربوط به کشورهای جهان سوم است اما این آمار حتی در کشورهای پیشرفته نیز رشد داشته دلیل این امر میتواند گسترش بیماری ایدز باشد. حدود ۸۰٪ افراد سلی در [[آسیا]] و [[آفریقا]] هستند و در [[آمریکا]] حدود ۵٪ تا ۱۰٪ به آزمایش سل جواب مثبت دادهاند. در آمریکا ۲۵٫۰۰۰ نفر مستعد سل وجود دارد و حدود۴۰٪ سل در آمریکا به دلیل مهاجرت افراد آسیایی و آفریقایی رخ میدهد. |
|||
حدود ۵–۱۰٪ از افرادی که HIV ندارند، اما آلوده به سل هستند در طول عمر خود دچار بیماری فعال میشوند.<ref name=Pet2005>{{cite book|last=al.]|first=edited by Peter G. Gibson ; section editors, Michael Abramson ... [et|title=Evidence-based respiratory medicine|year=2005|publisher=Blackwell|location=Oxford|isbn=978-0-7279-1605-1|pages=321|url=http://books.google.ca/books?id=sDIKJ1s9wEQC&pg=PA321|edition=1. publ.}}</ref> در مقابل، ۳۰٪ از افرادی که آلوده به HIV و سل هستند دچار بیماری فعال میگردند.<ref name=Pet2005/> سل میتواند هر قسمتی از بدن را آلوده کند، اما معمولا در ریهها رخ میدهد (شناخته شده به عنوان سل ریوی).<ref name=ID10/> سل خارج ریوی زمانی رخ میدهد که سل به خارج از ریهها نفوذ میکند. سل خارج ریوی همچنین میتواند همزمان با سل ریوی وجود داشته باشد.<ref name=ID10/> علائم و نشانههای عمومی عبارتند از [[تب]]، [[شدید (دارویی)|لرز]]، [[تعریق شبانه]]، [[از دست دادن اشتها|از دست دادن اشتها]]، [[کاهش وزن]]، و [[خستگی (پزشکی)|خستگی]].<ref name=ID10/> همچنین پدیده [[انگشت چماقی]] قابل توجهی نیز میتواند رخ دهد.<ref name=Pet2005/> |
|||
=== ریوی === |
|||
== راههای ابتلا == |
|||
اگر یک عفونت سل فعال شود، در حدود ۹۰٪ از مردم در ریهها بروز میکند.<ref name=Lancet11/><ref>{{cite book|last=Behera|first=D.|title=Textbook of pulmonary medicine|year=2010|publisher=Jaypee Brothers Medical Pub.|location=New Delhi|isbn=978-81-8448-749-7|pages=457|url=http://books.google.ca/books?id=0TbJjd9eTp0C&pg=PA457|edition=2nd ed.}}</ref> علائم میتواند شامل [[درد قفسه سینه]] و سرفههای طولانی باشد که تولید خلط میکنند. <!--<ref name=Lancet11/> --> در حدود ۲۵٪ از افراد هیچ علائمی ندارند (یعنی آنها «بدون علامت» باقی میمانند).<ref name=Lancet11/> گاهی اوقات، افراد دچار [[خلط خونین|سرفههای خونین]] در مقادیر کم میشوند. در موارد نادر، عفونت میتواند به تضعیف [[شریان ریوی]] بیانجامد، که منجر به خونریزی شدید به نام [[آنوریسم راسموسن]] میشود. <!--<ref name=ID10/> --> سل میتواند تبدیل به یک بیماری مزمن شده و باعث زخمهای گسترده در نرمه فوقانی ریهها شود. <!--<ref name=ID10/> --> قسمت فوقانی ریهها بیشتر تحت تأثیر قرار میگریند.<ref name=ID10/> دلیل آن به طور کامل روشن نیست.<ref name="Robbins" /> شاید قسمت فوقانی ریهها به دلیل جریان هوای بهتر<ref name="Robbins" /> یا خروجی ضعیف [[غدد لنفاوی]] بیشتر تحت تأثیر قرار میگیرند.<ref name=ID10/> |
|||
اصلیترین راه ابتلا استنشاق ترشحات یا غبار آلوده به باسیل سل میباشد که معمولاً ناشی از تماس با بیمار سلی درمان نشده میباشد. ولی سل گاوی میتواند از طریق مصرف لبنیات آلوده و غیر [[پاستوریزه]] نیز انسان را آلوده نماید. بیماری سل به وسیله قطرههای ریز موجود در هوا از فردی به فرد دیگر منتقل میشود و اغلب افرادی را که در ارتباط نزدیک با فرد بیمار باشند را درگیر میکند. لذا باید بیمار به [[بیمارستان]] منتقل شود و یا تحت درمان صحیح قرار بگیرد. یک [[سرفه]] میتواند حدود ۳٫۰۰۰ ریزقطره عفونی تولید کند. این ریزقطرهها به سرعت خشک میشوند و در هوا معلق میمانند و در صورت استنشاق وارد ریه افراد میشوند. بنابراین افراد مبتلا هنگام عطسه و سرفه باید همیشه برای پوشاندن دهان و بینی خود از دستمال استفاده نمایند و پس از آن، دستهای خود را با دقت بشویند. |
|||
=== خارج ریوی === |
|||
البته این به آن معنا نیست که فرد مبتلا به سل باید قرنطینه شود. در تماس کوتاه و گذرا امکان انتقال بسیار کم است. بسیاری از مردم میکروب سل در بدنشان وجود دارد اما مبتلا به بیماری سل فعال نیستند. سل از طریق غذا، آب، تماس جنسی، تزریق خون یا نیش [[حشرات]] منتقل نمیشود. |
|||
در ۱۵–۲۰٪ از موارد فعال، عفونت به خارج از اندامهای تنفسی گسترش مییابد که باعث بروز انواع دیگر سل میشود<ref>{{cite book|last=Jindal|first=editor-in-chief SK|title=Textbook of pulmonary and critical care medicine|publisher=Jaypee Brothers Medical Publishers|location=New Delhi|isbn=978-93-5025-073-0|pages=549|url=http://books.google.ca/books?id=EvGTw3wn-zEC&pg=PA549}}</ref> به سلی که خارج از اندامهای تنفسی رخ میدهد، «سل خارج ریوی» گفته میشود.<ref name=Extra2005>{{cite journal|pmid=16300038|year=2005|author=Golden MP, Vikram HR|title=Extrapulmonary tuberculosis: an overview|volume=72|issue=9|pages=1761–8|journal=American family physician}}</ref> سل خارج ریوی به طور معمول در افرادی که دچار [[نقص سیستم ایمنی]] هستند و کودکان رخ میدهد. سل خارج ریوی در بیش از ۵۰٪ از افرادی که HIV دارند دیده میشود.<ref name=Extra2005/> مکانهای عفونت قابل توجه خارج ریوی عبارتند از: [[شش شامه]] (در پلورزی (آماس شامه ریه) سلی)، [[سیستم عصبی مرکزی]] (در [[مننژیت]] سلی)، و [[سیستم لنفاوی]] (در [[سل غدد لنفاوی گردن]]). از میان مکانهای دیگر سل خارج ریوی در [[دستگاه ادراری تناسلی]] (در [[سل ادراری تناسلی]]) و در استخوانها و مفاصل (در [[سل ستون فقرات]]) نیز اتفاق میافتد. هنگامی که این بیماری در استخوان هم گسترش مییابد، آن را به عنوان «سل استخوانی» نیز میشناسند،<ref>{{cite book|last=Kabra|first=[edited by] Vimlesh Seth, S.K.|title=Essentials of tuberculosis in children|year=2006|publisher=Jaypee Bros. Medical Publishers|location=New Delhi|isbn=978-81-8061-709-6|pages=249|url=http://books.google.ca/books?id=HkH0YbyBHDQC&pg=PA249|edition=3rd ed.}}</ref> که نوعی از [[استئومیلیت (کورک استخوانی)]] میباشد.<ref name="Robbins" /> یک نوع بالقوه جدی تر و شایع سل، سل «منتشر» نام دارد، که معمولا به عنوان [[سل ارزنی یا میلیاری]] شناخته شده است.<ref name=ID10/> سل ارزنی در حدود ۱۰٪ از موارد سل خارج ریوی را تشکیل میدهد.<ref name=Gho2008/> |
|||
== علل == |
|||
این باکتری میتواند تمامی اعضای بدن را گرفتار کند اما بیشتر [[ریه|ریهها]] را گرفتار میکند. باکتری سل پس از ورود به ریهها در آنجا تکثیر پیدا میکند و معمولاً پس از تحریک سیستم ایمنی بر آن در همان محل به صورت نهفته باقی میماند و در صورت ایجاد شرایط مساعد ممکن است سل ریوی بروز کند. گاهی باکتری پس از تکثیر در ریهها از طریق خون به سایر اعضای بدن منتقل میشود و ایجاد سل در آن عضو مینماید. ندرتاً باکتری بلافاصله پس از ورود به ریهها، شروع به فعالیت و تکثیر میکند و موجب بیماری فعال درریهها میگردد که این نوع در کودکان و بیمارانی که اختلال سیستم ایمنی دارند، شایعتر است. |
|||
=== میکوباکتری === |
|||
== دیگر نامهای سل == |
|||
[[File:Mycobacterium tuberculosis.jpg|thumb|[[اسکن الکترون میکروگراف]] «[[میکوباکتریوم توبرکلوسیس]]»]] |
|||
در گذشته سل را کانسامپشن یا مصرف کننده میگفتند چرا که این گونه تصور میشد که افراد را از داخل میخورد و با سرفه خونی و زردی همراه است. سل جلدی نیز یکی دیگر از نامهای عامیانه بود. دشمن پادشاه نیز نام دیگری بود چون اعتقاد بر این بود که پادشاه با دست زدن به افراد سلی آنها را شفا میدهد. پوت و یا گیبس مفصلی نیز نامیده میشد. نام کُخ نیز متداول است. |
|||
علت اصلی سل «[[میکوباکتریوم توبرکلوسیس]]»، یک [[باسیل]] بی حرکت [[ارگانیسم هوازی|هوازی]] کوچک است.<ref name=ID10>{{cite book|last=Dolin|first=[edited by] Gerald L. Mandell, John E. Bennett, Raphael|title=Mandell, Douglas, and Bennett's principles and practice of infectious diseases|year=2010|publisher=Churchill Livingstone/Elsevier|location=Philadelphia, PA|isbn=978-0-443-06839-3|pages=Chapter 250|edition=7th}}</ref> بسیاری از ویژگیهای بالینی منحصر به فرد این پاتوژن به دلیل محتوای [[چربی]] بالای آن ایجاد میشود.<ref>{{cite book|author=Southwick F|title=Infectious Diseases: A Clinical Short Course, 2nd ed.|publisher=McGraw-Hill Medical Publishing Division|date=10 December 2007|pages=313–4|chapter=Chapter 4: Pulmonary Infections|page=104|url=http://pharma-books.blogspot.com/2009/01/infectious-disease-clinical-short.html|isbn=0-07-147722-5}}</ref> این باسیل هر ۱۶ –۲۰ ساعت یک بار [[تقسیم سلولی|تقسیم]] میشود. سرعت آن در مقایسه با دیگر باکتریها که معمولا در کمتر از یک ساعت تقسیم میشوند آهسته است.<ref>{{cite book|last=Jindal|first=editor-in-chief SK|title=Textbook of pulmonary and critical care medicine|publisher=Jaypee Brothers Medical Publishers|location=New Delhi|isbn=978-93-5025-073-0|pages=525|url=http://books.google.ca/books?id=rAT1bdnDakAC&pg=PA525}}</ref> [[ساختار سلولی باکتری|غشای بیرونی]] میکوباکتریا از دولایه لیپیدی تشکیل شده است.<ref name=Niederweis2010>{{cite journal|author=Niederweis M, Danilchanka O, Huff J, Hoffmann C, Engelhardt H|title=Mycobacterial outer membranes: in search of proteins|journal=Trends in Microbiology|volume=18|issue=3|pages=109–16|year=2010|month=March|pmid=20060722|pmc=2931330|doi=10.1016/j.tim.2009.12.005 }}</ref> اگر یک [[رنگ آمیزی گرم]] انجام شود، MTB یا رنگ بسیار کم «گرم مثبت» دارد یا اصلا رنگی به خود نمیگیرد چرا که دیواره سلولی آن دارای محتوای [[چربی]] و [[اسید مایکولیک]] بالا میباشد.<ref name=Madison_2001>{{cite journal|author=Madison B|title=Application of stains in clinical microbiology|journal=Biotech Histochem|volume=76|issue=3|pages=119–25|year=2001|pmid=11475314|doi=10.1080/714028138}}</ref> MTB میتواند در برابر [[مواد ضد عفونی کننده]] ضعیف مقاومت کند و میتواند در یک [[آندوسپور (درون هاگ)|شرایط خشک]] هفتهها زنده بماند. در طبیعت، باکتری تنها میتواند در داخل سلول یک ارگانیسم [[میزبان (زیست شناسی)|میزبان]] رشد کند، اما «M. tuberculosis» میتوان [[در شرایط آزمایشگاهی|در آزمایشگاه]] کشت شود.<ref name=Parish_1999>{{cite journal|author=Parish T, Stoker N|title=Mycobacteria: bugs and bugbears (two steps forward and one step back)|journal=Molecular Biotechnology|volume=13|issue=3|pages=191–200|year=1999|pmid=10934532|doi = 10.1385/MB:13:3:191}}</ref> |
|||
با استفاده از رنگهای [[بافت شناسی|بافتی]] بر روی نمونههای [[بلغم]] به دست آمده از [[سینه]]، دانشمندان میتوانند MTB را در زیر یک میکروسکوپ معمولی (نوری) تشخیص دهند. (بلغم، «خلط» نیز نامیده میشود.) MTB رنگهای خاصی را حتی بعد از واکنش با محلول اسیدی حفظ میکند، بنابراین به عنوان [[باسیل اسید-فاست (مقاوم در برابر رنگ بری اسید)]] (AFB) طبقه بندی شده است.<ref name=Robbins/><ref name="Madison_2001"/> دو تکنیک رنگ آمیزی اسید فاست شایع تر هستند: [[رنگ آمیزی Ziehl–Neelsen]]، که AFBها را به رنگ قرمز روشن در میآورد که به وضوح در برابر یک پس زمینه آبی رنگ دیده میشوند،<ref name=Stain2000>{{cite book|author=|title=Medical Laboratory Science: Theory and Practice|publisher=Tata McGraw-Hill|location=New Delhi|year=2000|pages=473|isbn=0-07-463223-X|url=http://books.google.ca/books?id=lciNs3VQPLoC&pg=PA473}}</ref> و [[رنگ آمیزی auramine-rhodamine]] و پس از آن [[میکروسکوپ فلورسانس|میکروسکوپ فلورسانس]].<ref>{{cite book|last=Piot|first=editors, Richard D. Semba, Martin W. Bloem; foreword by Peter|title=Nutrition and health in developing countries|year=2008|publisher=Humana Press|location=Totowa, NJ|isbn=978-1-934115-24-4|pages=291|url=http://books.google.ca/books?id=RhH6uSQy7a4C&pg=PA291|edition=2nd ed.}}</ref> |
|||
در [[زبان پهلوی]] به این بیماری xwarišnih میگفتند که برابر با بیماریای بود که سبب تحلیل رفتن آدمی میشود. |
|||
مجموعه «M. tuberculosis»(MTBC) شامل چهار [[میکوباکتریوم|میکوباکتری]] سل زای دیگر میشود: “[[Mycobacterium bovis|M. bovis]],” “[[Mycobacterium africanum|M. africanum]],” “[[Mycobacterium canetti|M. canetti]],” و “[[Mycobacterium microti|M. microti]]”.<ref>{{cite journal|author=van Soolingen D|title=A novel pathogenic taxon of the Mycobacterium tuberculosis complex, Canetti: characterization of an exceptional isolate from Africa|journal=International Journal of Systematic Bacteriology|volume=47|issue=4|pages=1236–45|year=1997|pmid=9336935|doi=10.1099/00207713-47-4-1236|author-separator=,|display-authors=1|last2=Hoogenboezem|first2=T.|last3=De Haas|first3=P. E. W.|last4=Hermans|first4=P. W. M.|last5=Koedam|first5=M. A.|last6=Teppema|first6=K. S.|last7=Brennan|first7=P. J.|last8=Besra|first8=G. S.|last9=Portaels|first9=F.}}</ref> «M. africanum»شایع نیست، اما علت قابل توجه ایجاد سل در بخشهایی از آفریقا میباشد.<ref>{{cite journal|author=Niemann S|title=Mycobacterium africanum Subtype II Is Associated with Two Distinct Genotypes and Is a Major Cause of Human Tuberculosis in Kampala, Uganda|journal=J. Clin. Microbiol.|volume=40|issue=9|pages=3398–405|year=2002|pmid=12202584|pmc=130701|doi=10.1128/JCM.40.9.3398-3405.2002|author-separator=,|display-authors=1|last2=Rusch-Gerdes|first2=S.|last3=Joloba|first3=M. L.|last4=Whalen|first4=C. C.|last5=Guwatudde|first5=D.|last6=Ellner|first6=J. J.|last7=Eisenach|first7=K.|last8=Fumokong|first8=N.|last9=Johnson|first9=J. L.}}</ref><ref>{{cite journal|author=Niobe-Eyangoh SN|title=Genetic Biodiversity of Mycobacterium tuberculosis Complex Strains from Patients with Pulmonary Tuberculosis in Cameroon|journal=J. Clin. Microbiol.|volume=41|issue=6|pages=2547–53|year=2003|pmid=12791879|pmc=156567|doi=10.1128/JCM.41.6.2547-2553.2003|author-separator=,|display-authors=1|last2=Kuaban|first2=C.|last3=Sorlin|first3=P.|last4=Cunin|first4=P.|last5=Thonnon|first5=J.|last6=Sola|first6=C.|last7=Rastogi|first7=N.|last8=Vincent|first8=V.|last9=Gutierrez|first9=M. C.}}</ref> «M. bovis» یک علت شایع سل بود، اما با ظهور [[پاستوریزاسیون|شیر پاستوریزه]] تا حد زیادی این میکوباکتریوم را به عنوان یک مشکل بهداشت عمومی در کشورهای توسعه یافته از بین برد.<ref name=Robbins/><ref>{{cite journal|author=Thoen C, Lobue P, de Kantor I|title=The importance of''Mycobacterium bovis'' as a zoonosis|journal=Vet. Microbiol.|volume=112|issue=2–4|pages=339–45|year=2006|pmid=16387455|doi=10.1016/j.vetmic.2005.11.047}}</ref> «M. canetti» نادر است و به نظر میرسد به [[شاخ آفریقا]] محدود باشد، اگر چه چند مورد در مهاجران آفریقایی دیده شده است.<ref>{{cite book|last=Acton|first=Q. Ashton|title=Mycobacterium Infections: New Insights for the Healthcare Professional|year=2011|publisher=ScholarlyEditions|isbn=978-1-4649-0122-5|pages=1968|url=http://books.google.ca/books?id=g2iFfV6uEuAC&pg=PA1968}}</ref><ref>{{cite journal|last=Pfyffer|first=GE|coauthors=Auckenthaler, R, van Embden, JD, van Soolingen, D|title=Mycobacterium canettii, the smooth variant of M. tuberculosis, isolated from a Swiss patient exposed in Africa.|journal=Emerging infectious diseases|date=1998 Oct-Dec|volume=4|issue=4|pages=631-4|pmid=9866740}}</ref> «M. microti» نیز نادر بوده و اغلب در افراد دارای نقص ایمنی دیده میشود، اما این پاتوژن میتوانست شایع تر از آن باشد که ما فکر میکنیم.<ref>{{cite journal|last=Panteix|first=G|coauthors=Gutierrez, MC, Boschiroli, ML, Rouviere, M, Plaidy, A, Pressac, D, Porcheret, H, Chyderiotis, G, Ponsada, M, Van Oortegem, K, Salloum, S, Cabuzel, S, Bañuls, AL, Van de Perre, P, Godreuil, S|title=Pulmonary tuberculosis due to Mycobacterium microti: a study of six recent cases in France.|journal=Journal of medical microbiology|date=2010 Aug|volume=59|issue=Pt 8|pages=984-9|pmid=20488936}}</ref> |
|||
سل میلیاری که با نام سل ارزنی نیز شناخته میشود در بیماران با ضعف ایمنی دیده میشود. در این نوع ضایعات تحت پرتو ایکس ظاهری دانه شکل دارند. |
|||
دیگر میکوباکتریهای بیماری زای شناخته شده عبارتند از “[[Mycobacterium leprae|M. leprae]],” “[[Mycobacterium avium complex|M. avium]],” و “[[Mycobacterium kansasii|M. kansasii]]”. دو گونه آخر به عنوان «[[میکوباکتریهای غیر سلی]]» (NTM) طبقه بندی شدهاند. NTM باعث ایجاد سل یا [[جذام]] نمیشود، اما آنها منجر به بیماریهای ریوی میشوند که شبیه سل است.<ref name=ALA_1997>{{cite journal|title=Diagnosis and treatment of disease caused by nontuberculous mycobacteria. This official statement of the American Thoracic Society was approved by the Board of Directors, March 1997. Medical Section of the American Lung Association|journal=Am J Respir Crit Care Med|volume=156|issue=2 Pt 2|pages=S1–25|year=1997|pmid = 9279284|author=American Thoracic Society }}</ref> |
|||
== اشکال بیماری سل == |
|||
== عوامل خطر ساز == |
|||
* سل ریوی که اگر [[ریه|ریهها]] را درگیر کند بیماری سل ریوی حادث میشود که خود شامل دو گروه میشود: |
|||
عوامل متعددی مردم را بیشتر مستعد ابتلا به عفونت سل مینمایند. مهم ترین عامل خطر ساز در سراسر جهان [[HIV]] است؛ ۱۳٪ درصد از تمام موارد ابتلا به سل آلوده به ویروس HIV هستند.<ref name=WHO2011/> این مشکل در [[کشورهای جنوب صحرای آفریقا]]، که در آن نرخ HIV بالاست شایع است.<ref>{{cite web|author=World Health Organization|url=http://www.who.int/tb/publications/global_report/en/index.html|title=Global tuberculosis control–surveillance, planning, financing WHO Report 2006|accessdate=13 October 2006}}</ref><ref>{{cite journal|last=Chaisson|first=RE|coauthors=Martinson, NA|title=Tuberculosis in Africa--combating an HIV-driven crisis|journal=The New England Journal of Medicine|date=13 March 2008|volume=358|issue=11|pages=1089–92|pmid=18337598|doi=10.1056/NEJMp0800809}}</ref> سل به ازدحام بیش از حد و [[تغذیه نامناسب]] بسیار مرتبط است. این ارتباط باعث میشود سل یکی از [[بیماریهای فقر]] اصلی باشد.<ref name=Lancet11/> این دسته از افراد در معرض خطر بالایی برای عفونت سل قرار دارند: افرادی که مواد مخدر ممنوع تزریق میکنند، ساکنان و کارگران و کارمندان مکانهایی که در آن افراد آسیب پذیر تجمع میکنند (به عنوان مثال، زندانها و پناهگاههای مخصوص بی خانمانها)، افرادی که فقیر هستند و به مراقبتهای پزشکی مناسب دسترسی ندارند، اقلیتهای قومی با خطر بالا، بچهها در تماس نزدیک با افراد با خطر بالا، و ارائه دهندگان مراقبتهای بهداشتی که در خدمت این افراد میباشد.<ref name=Griffith_1996>{{cite journal|author=Griffith D, Kerr C|title=Tuberculosis: disease of the past, disease of the present|journal=J Perianesth Nurs|volume=11|issue=4|pages=240–5|year=1996|pmid = 8964016|doi = 10.1016/S1089-9472(96)80023-2}}</ref> بیماری ریوی مزمن، یکی دیگر از عوامل خطر ساز قابل توجه است. بیماری [[سیلیکوز]] خطر را حدودا ۳۰ برابر میکند.<ref name=table3>{{cite journal|title=Targeted tuberculin testing and treatment of latent tuberculosis infection. American Thoracic Society|journal=MMWR Recomm Rep|volume=49|issue=RR–6|pages=1–51|year=200|month=June|pmid=10881762|url=http://www.cdc.gov/mmwr/preview/mmwrhtml/rr4906a1.htm#tab3|author1=ATS/CDC Statement Committee on Latent Tuberculosis Infection}}</ref> افرادی که [[سیگار]] میکشند نسبت به غیر سیگاریها تقریبا دو برابر در معرض خطر ابتلا به سل هستند.<ref>{{cite journal|last=van Zyl Smit|first=RN|coauthors=Pai, M, Yew, WW, Leung, CC, Zumla, A, Bateman, ED, Dheda, K|title=Global lung health: the colliding epidemics of tuberculosis, tobacco smoking, HIV and COPD.|journal=The European respiratory journal: official journal of the European Society for Clinical Respiratory Physiology|date=2010 Jan|volume=35|issue=1|pages=27-33|pmid=20044459|quote=These analyses indicate that smokers are almost twice as likely to be infected with TB and to progress to active disease (RR of ∼1.5 for latent TB infection (LTBI) and RR of ∼2.0 for TB disease). Smokers are also twice as likely to die from TB (RR of ∼2.0 for TB mortality), but data are difficult to interpret because of heterogeneity in the results across studies.}}</ref> بیماریهای دیگر نیز میتوانند خطر ابتلا به سل را افزایش دهند، از جمله [[اعتیاد به الکل]]<ref name=Lancet11/> و [[دیابت قندی]] (خطر را سه برابر میکند).<ref>{{cite journal|last=Restrepo|first=BI|title=Convergence of the tuberculosis and diabetes epidemics: renewal of old acquaintances|journal=Clinical infectious diseases: an official publication of the Infectious Diseases Society of America|date=15 August 2007|volume=45|issue=4|pages=436–8|pmid=17638190|doi=10.1086/519939|pmc=2900315}}</ref> برخی داروها، مانند [[کورتیکواستروئیدها]] و [[Infliximab]] (یک آنتی بادی مونوکلونال ضد αTNF)، به خصوص در [[جوامع توسعه یافته]] از عوامل خطر ساز بسیار مهم هستند.<ref name=Lancet11/>همچنین، یک [[استعداد ژنتیکی]]<ref>{{cite journal|last=Möller|first=M|coauthors=Hoal, EG|title=Current findings, challenges and novel approaches in human genetic susceptibility to tuberculosis|journal=Tuberculosis (Edinburgh, Scotland)|date=2010 Mar|volume=90|issue=2|pages=71–83|pmid=20206579|doi=10.1016/j.tube.2010.02.002}}</ref> نیز وجود دارد، اما دانشمندان مشخص نکردهاند که چقدر مهم است.<ref name=Lancet11/> |
|||
== مکانیسم == |
|||
الف- سل ریوی با [[خلط]] مثبت (یعنی حاوی مایکوباکتریوم) |
|||
[[Image:TB poster.jpg|thumb|مبارزات بهداشت عمومی در دهه ۲۰ برای متوقف کردن گسترش سل تلاش کردند.]] |
|||
=== انتقال === |
|||
ب- سل ریوی با [[خلط]] منفی (یعنی فاقد مایکوباکتریوم) |
|||
هنگامی که افراد مبتلا به سل فعال آواز بخوانند، سرفه، عطسه، صحبت، یا تف کند، آنها قطرات عفونی [[ذرات|معلق در هوا]] به قطر ۰٫۵ تا ۵ [[میکرومتر]] را پخش میکنند. تنها یک عطسه میتواند تا ۴۰٬۰۰۰ قطره را منتشر کند.<ref name=Cole_1998>{{cite journal|author=Cole E, Cook C|title=Characterization of infectious aerosols in health care facilities: an aid to effective engineering controls and preventive strategies|journal=Am J Infect Control|volume=26|issue=4|pages=453–64|year=1998|pmid=9721404|doi = 10.1016/S0196-6553(98)70046-X}}</ref> هر قطره میتواند بیماری را منتقل کند زیرا دوز عفونی سل بسیار پایین است. (کسی که کمتر از ۱۰ باکتری را استنشاق کند میتواند آلوده شود).<ref>{{cite journal|author=Nicas M, Nazaroff WW, Hubbard A|title=Toward understanding the risk of secondary airborne infection: emission of respirable pathogens|journal=J Occup Environ Hyg|volume=2|issue=3|pages=143–54|year=2005|pmid=15764538|doi = 10.1080/15459620590918466}}</ref> |
|||
مردمی که در تماسهای طولانی مدت، مکرر، یا نزدیک با افراد مبتلا به سل هستند در معرض خطر آلوده شدن به عفونت، با نرخ عفونت حدود ۲۲ درصد میباشند.<ref name=Ahmed_2011>{{cite journal|author=Ahmed N, Hasnain S|title=Molecular epidemiology of tuberculosis in India: Moving forward with a systems biology approach|journal=Tuberculosis|volume=91|issue=5|pages=407–3|year=2011|pmid = 21514230|doi = 10.1016/j.tube.2011.03.006}}</ref> یک فرد مبتلا به سل فعال، اما درمان نشده میتواند ۱۰-۱۵ نفر (یا بیشتر) را در هر سال آلوده کند.<ref name="WHO2012data"/> به طور معمول، تنها افراد دارای سل فعال این بیماری را انتقال میدهند. تصور نمیشود که افراد مبتلا به عفونت نهفته مسری باشند.<ref name=Robbins/> احتمال انتقال از فردی به فرد دیگر به عوامل متعددی بستگی دارد. این عوامل عبارتند از تعداد قطرات عفونی که حامل منتشر میکند، کارآمدی تهویه محیط زیست افراد، مدت زمان در معرض قرار گرفتن، میزان [[واگیردار]] بودن [[گونه (زیست شناسی)|گونه]] «M. tuberculosis»، و سطح ایمنی در فرد غیرآلوده.<ref name=CDCcourse>{{cite web|publisher=[[Centers for Disease Control and Prevention]] (CDC), Division of Tuberculosis Elimination|url=http://www.cdc.gov/tb/education/corecurr/pdf/corecurr_all.pdf|title=Core Curriculum on Tuberculosis: What the Clinician Should Know|pg=24|edition=5th|year=2011}}</ref> برای جلوگیری از آبشار شیوع فرد به فرد، افراد مبتلا به سل فعال («آشکار») را جدا کنید و آنها را تحت رژیمهای داروی ضد سل قرار دهید. پس از حدود دو هفته درمان مؤثر، به طور کلی افراد مبتلا به عفونت فعال [[مقاومت در برابر آنتی بیوتیک|غیر مقاوم]] برای دیگران مسری نخواهند بود.<ref name="Ahmed_2011"/> اگر کسی آلوده شود، به طور معمول سه تا چهار هفته طول میکشد تا شخص به تازگی آلوده شده به اندازه کافی برای انتقال بیماری به دیگران مسری شود.<ref>{{cite web|url=http://www.mayoclinic.com/health/tuberculosis/DS00372/DSECTION=3|title=Causes of Tuberculosis|accessdate=19 October 2007|date=21 December 2006|publisher=[[Mayo Clinic]]}}</ref> |
|||
بیماران مبتلا به سل ریوی از مهمترین گروه میباشند زیرا این گروه به عنوان مخزن بیماری در جامعه نقش دارند و موجب انتقال بیماری به سایر افراد میگردند. |
|||
* سل خارج ریوی: سل ممکن است بجز ریه اعضای مختلفی از بدن را گرفتار کند که این اعضا میتواند شامل [[غدد لنفاوی]]، [[استخوان]] و مفاصل، ستون مهرهها، دستگاه ادراری و تناسلی، شکم و روده، [[پریکارد]] [[قلب]] باشد. |
|||
=== بیماری زایی === |
|||
== عوامل مساعدکننده == |
|||
در حدود ۹۰٪ درصد از افرادی که مبتلا به «M. tuberculosis» هستند عفونت سل نهفته [[بدون علامت]] دارند (که گاهی اوقات LTBI نامیده میشود).<ref name=Book90>{{cite book|last=Skolnik|first=Richard|title=Global health 101|year=2011|publisher=Jones & Bartlett Learning|location=Burlington, MA|isbn=978-0-7637-9751-5|pages=253|url=http://books.google.ca/books?id=sBQRpj4uWmYC&pg=PA253|edition=2nd ed.}}</ref> این افراد در طول عمر خود تنها ۱۰٪ شانس پیشرفت عفونت نهفته به بیماری سل فعال آشکار را دارند.<ref name=Arch2009>{{cite book|last=editors|first=Arch G. Mainous III, Claire Pomeroy,|title=Management of antimicrobials in infectious diseases: impact of antibiotic resistance.|year=2009|publisher=Humana|location=Totowa, N.J.|isbn=978-1-60327-238-4|pages=74|url=http://books.google.ca/books?id=hwVFAPLYznsC&pg=PA74|edition=2nd rev. ed.}}</ref> برای افراد مبتلا به HIV، خطر اینکه آنها به سل فعال مبتلا شوند به نزدیک ۱۰٪ در سال میرسد.<ref name=Arch2009/> اگر درمان مؤثر داده نشود، میزان مرگ و میر در موارد سل فعال تا ۶۶٪ میباشد.<ref name=WHO2012data/> |
|||
بعضی از عواملی که باعث میشود آلودگی به سل تبدیل به بیماری شود یا فرد سالم در معرض بیشتری برای بیمار شدن باشد در زیر آمدهاست: |
|||
# عفونت به [[ایدز]] (آلودگی به ایدز یکی از عوامل موثر در [[ابتلا]] به سل میباشد. فردی که به ایدز مبتلا باشد ۵٪ احتمال دارد که به سل مبتلا شود.) |
|||
# استفاده از مواد مخدر |
|||
# عفونت اخیر با [[میکوباکتریوم توبرکلوزیس]] (طی ۲ سال گذشته) |
|||
# علائم رادیوگرافی قفسه سینه که دال بر سل قبلی باشد (در افرادی کامل درمان نشدهاند یا اصلاً درمان نشدهاند) |
|||
# [[دیابت ملیتوس]] |
|||
# [[سیلیکوز]] یا [[سیلیکوزیس]] |
|||
# درمان طولانی با کورتیکواستروییدها (داروهای سرکوب کننده سیستم ایمنی) |
|||
# [[سرطان]] [[سر]] و [[گردن]] |
|||
# بیماریهای خونی (مانند [[لوسمی]]) |
|||
# بیمارهای کلیوی پیشرفته |
|||
# وزن بدن پایین(۱۰٪ یا کمتر از ۱۰٪ وزن مطلوب) |
|||
عفونت سل وقتی که میکوباکتریها به [[حبابچه ریوی|حبابچههای ریوی]] میرسد شروع میشود، جایی که آنها به [[endosomes]] از [[ماکروفاژها]]ی آلوئولی حمله کرده و در داخل آن تکثیر میشوند.<ref name=Robbins/><ref name=Houben>{{cite journal|author=Houben E, Nguyen L, Pieters J|title=Interaction of pathogenic mycobacteria with the host immune system|journal=Curr Opin Microbiol|volume=9|issue=1|pages=76–85|year=2006|pmid=16406837|doi=10.1016/j.mib.2005.12.014}}</ref> محل اولیه عفونت در ریهها، معروف به «[[کانون گان]]»، یا در قسمت فوقانی لوب تحتانی، یا در قسمت تحتانی [[ریه|لوب فوقانی]] واقع شده است.<ref name=Robbins/> سل ریهها میتواند از طریق عفونت از جریان خون نیز ایجاد شود، که به عنوان [[کانون سیمون]] شناخته شده است. یک عفونت کانون سیمون به طور معمول در بالای ریه دیده میشود.<ref>{{cite book|last=Khan|title=Essence Of Paediatrics|year=2011|publisher=Elsevier India|isbn=978-81-312-2804-3|pages=401|url=http://books.google.ca/books?id=gERCc6KTxwoC&pg=PA401}}</ref> این انتقال خونی میتواند بیماری را به محلهای دور تر از جمله غدد لنفاوی محیطی، کلیهها، مغز، و استخوانها نیز گسترش دهد.<ref name=Robbins/><ref name=Herrmann_2005>{{cite journal|author=Herrmann J, Lagrange P|title=Dendritic cells and ''Mycobacterium tuberculosis'': which is the Trojan horse?|journal=Pathol Biol (Paris)|volume=53|issue=1|pages=35–40|year=2005|pmid = 15620608|doi=10.1016/j.patbio.2004.01.004}}</ref> سل بر تمام قسمتهای بدن تأثیر میگذارد، هر چند به دلایل نامعلوم به ندرت [[قلب]]، [[عضلات اسکلتی]]، [[لوزالمعده]]، یا [[تیروئید]] را تحت تأثیر قرار میدهد.<ref>{{cite journal|author=Agarwal R, Malhotra P, Awasthi A, Kakkar N, Gupta D|pmc=1090580|title=Tuberculous dilated cardiomyopathy: an under-recognized entity?|journal=BMC Infect Dis|volume=5|issue=1|page=29|year=2005|pmid=15857515|doi=10.1186/1471-2334-5-29}}</ref> |
|||
== علایم بالینی == |
|||
سل اولیه معمولاً بینشانهاست و در جریان معاینه اطرافیان بیماران سلی کشف میشود. نشانههای بیماری عبارتاند از [[سرفه]] (معمولاً خشک)، تب، کم اشتهایی و در کودکان نارسایی رشد. نشانیهای شدیدتر بیماری ممکن است شامل حملات سرفه و دیده شدن [[خون]] در خلط باشد. |
|||
سل به عنوان یکی از بیماریهای التهابی [[گرانولومـ]]ـاتوز دسته بندی میشود. [[ماکروفاژ]]ها، [[سلول T|T لنفوسیتها]]، [[سلول B|B لنفوسیتها]]، و [[فیبروبلاست]]ها از جمله سلولهایی هستند که جمع میشوند تا [[گرانولوم]]ها را تشکیل دهند. [[لنفوسیتها]] ماکروفاژهای آلوده را احاطه میکنند. گرانولوم از انتشار میکوباکتریها جلوگیری کرده و یک محیط محلی را برای تعامل سلولهای سیستم ایمنی بدن فراهم مینماید. باکتریها در داخل گرانولوم میتوانند ساکت بمانند، که منجر به عفونت نهفته میشود. یکی دیگر از ویژگیهای گرانولومها توسعه مرگ سلولی غیر طبیعی ([[نکروز]]) در مرکز [[برآمدگی (آناتومی)|برآمدگیها]] است. برای چشم غیر مسلح، این نکروز، بافتی نرم، شبیه پنیر سفید دارد و [[نکروز]] [[پنیری]] نامیده میشوند.<ref name=Grosset>{{cite journal|author=Grosset J|title=Mycobacterium tuberculosis in the Extracellular Compartment: an Underestimated Adversary|journal=Antimicrob Agents Chemother|volume=47|issue=3|pages=833–6|year=2003|pmid = 12604509|doi = 10.1128/AAC.47.3.833-836.2003|pmc=149338}}</ref> |
|||
سل ممکن است بجز ریه اعضای مختلفی از بدن را گرفتار کند که این اعضا میتواند شامل [[غدد لنفاوی]]، [[استخوان]] و مفاصل، [[ستون مهرهها]]، دستگاه ادراری تناسلی، [[شکم]] و [[روده]]، [[پریکارد]] [[قلب]] باشد که بسته به ناحیه گرفتار علایم خاص خود را خواهد داشت. |
|||
باکتریهای سل میتوانند از یک منطقه آسیب دیده بافت وارد جریان خون شود. آنها میتوانند در سراسر بدن گسترش یافته و کانونهای متعدد عفونت را ایجاد کنند، که مانند برآمدگیهای کوچک سفید در بافتها دیده میشوند.<ref>{{cite book|last=Crowley|first=Leonard V.|title=An introduction to human disease: pathology and pathophysiology correlations|year=2010|publisher=Jones and Bartlett|location=Sudbury, Mass.|isbn=978-0-7637-6591-0|pages=374|url=http://books.google.ca/books?id=TEiuWP4z_QIC&pg=PA374|edition=8th ed.}}</ref> این نوع شدید از بیماری سل [[سل ارزنی]] نامیده میشود. این شکل از سل بیشتر در کودکان و افراد مبتلا به HIV شایع است.<ref>{{cite book|last=Anthony|first=Harries|title=TB/HIV a Clinical Manual.|year=2005|publisher=World Health Organization|location=Geneva|isbn=978-92-4-154634-8|pages=75|url=http://books.google.ca/books?id=8dfhwKaCSxkC&pg=PA75|edition=2nd }}</ref> افراد مبتلا به سل منتشر، حتی با درمان هم میزان مرگ و میر بالایی دارند (حدود ۳۰٪).<ref name=Gho2008>{{cite book|last=Ghosh|first=editors-in-chief, Thomas M. Habermann, Amit K.|title=Mayo Clinic internal medicine: concise textbook|year=2008|publisher=Mayo Clinic Scientific Press|location=Rochester, MN|isbn=978-1-4200-6749-1|pages=789|url=http://books.google.ca/books?id=YJtodBwNxokC&pg=PA789}}</ref><ref>{{cite journal|last=Jacob|first=JT|coauthors=Mehta, AK, Leonard, MK|title=Acute forms of tuberculosis in adults.|journal=The American journal of medicine|date=2009 Jan|volume=122|issue=1|pages=12-7|pmid=19114163}}</ref> |
|||
در بیماریهای نوع شدید سل حدود ۷۵٪ سل ریوی است که علائم آن شامل درد [[قفسه سینه]] و سرفه خونی و مزمن بیش از سه هفته و علائم سیستماتیک شامل تب و لرز، عرق شبانه، کاهش اشتها، کاهش وزن و رنگ پریدگی و خستگی مداوم میباشد. در حدود ۲۵٪ سل حاد عفونت از [[شش]] شروع شده و به دیگر قسمتها سرایت میکند و باعث بروز انواع تیبی میشود. عفونت غیر ریوی در پرده جنب، سیستم عصبی مرکزی و مننژ، غدد لنفاوی، حلق، سیستم تناسلی، مفاصل و استخوانها دیده میشود. هرچند عفونتهای غیر ریوی واگیر دار نیستند ولی ممکن است با نوع واگیر دار ریوی همزمان باشد. |
|||
در بسیاری از مردم، عفونت ظهور و افول دارد. تخریب و نکروز بافت اغلب با بهبود و [[فیبروز]] متعادل میشود.<ref name=Grosset/> بافت متأثر، با جای زخم و حفرههای پر شده با مواد نکروز پنیری جایگزین میشود. در بیماری فعال، برخی از این حفرهها به راههای هوایی [[نایژهها]] پیوسته و این مواد میتوانند با سرفه کردن بیرون بریزند. این مواد حاوی باکتری زنده هستند و میتوانند عفونت را پخش کنند. درمان با [[آنتی بیوتیک]]های مناسب، باکتریها را میکشد و امکان بهبودی را فراهم میکند. هنگامی که بیماری درمان شد، مناطق آسیب دیده توسط بافتهای همبند جای زخم جایگزین میشوند.<ref name=Grosset/> |
|||
کلاً هر بیماری که یک یا چند علائم زیر را داشته باشد باید مشکوک به بیماری سل شد: |
|||
# سرفه(معمولاً خشک) بیش از ۲ هفته(شایعترین علامت) |
|||
# [[تب]] و عرق شبانه |
|||
# [[بی اشتهایی]] |
|||
# خلط فراوان |
|||
# [[خلط]] [[خون|خونی]] |
|||
# درد قفسه سینه |
|||
== |
== تشخیص == |
||
[[File:TB in sputum.png|thumb||«[[میکوباکتریوم توبرکلوسیس]]» ([[رنگ آمیزی Ziehl-Neelsen|به رنگ قرمز]]) در [[خلط]]]] |
|||
بسته به دستگاه درگیر و مدت درگیری سل میتواند منجر به [[پلورزی]] (جمع شدن مایع در [[پرده جنب|فضای جنب]])، آمپیم (پلورزی چرکی سلی)، [[هموپتزی]] (خونریزی زخمهای مخاط برونش) که معمولاً جزیی است ولی میتواند به خونریزی کشنده نیز منجر شود. [[خنازیر]] یا [[لنفادنیت]] گردن (تورم گرههای لنفاوی که ممکن است با ترشح نیز همراه شود)، تخریب [[کلیه|کلیهها]]، اختلالهای باروری در گرفتاری اندامها تناسلی، شکستگی مهرهها و... شود. |
|||
=== سل فعال === |
|||
تشخیص سل فعال صرفا بر اساس علائم و نشانهها دشوار است.<ref name=DiagP2011>{{cite journal|last=Bento|first=J|coauthors=Silva, AS, Rodrigues, F, Duarte, R|title=[Diagnostic tools in tuberculosis].|journal=Acta medica portuguesa|date=2011 Jan-Feb|volume=24|issue=1|pages=145–54|pmid=21672452}}</ref> همچنین تشخیص بیماری در افرادی که دچار [[دپرسیون ایمنی]] هستند نیز مشکل است.<ref name=Clinic2009>{{cite journal|last=Escalante|first=P|title=In the clinic. Tuberculosis.|journal=Annals of internal medicine|date=2009 Jun 2|volume=150|issue=11|pages=ITC61-614; quiz ITV616|pmid=19487708}}</ref> با این حال، افرادی که دارای علائم بیماری ریوی یا [[علائم مزاجی]] هستند که بیش از دو هفته ادامه مییابند ممکن است سل داشته باشند.<ref name=Clinic2009/> یک عکس از قفسه سینه با [[X-ray]] و چند [[کشت خلط]] برای [[باسیلهای اسید فاست]] به طور معمول بخشی از ارزیابی اولیه میباشند.<ref name=Clinic2009/> آزمونهای اینترفرون گاما ترشح شده (IGRAها) و آزمونهای پوستی توبرکولین در جوامع در حال توسعه مفید نیستند.<ref>{{cite journal|last=Metcalfe|first=JZ|coauthors=Everett, CK, Steingart, KR, Cattamanchi, A, Huang, L, Hopewell, PC, Pai, M|title=Interferon-γ release assays for active pulmonary tuberculosis diagnosis in adults in low- and middle-income countries: systematic review and meta-analysis.|journal=The Journal of infectious diseases|date=2011 Nov 15|volume=204 Suppl 4|pages=S1120-9|pmid=21996694}}</ref><ref>{{cite journal|last=Sester|first=M|coauthors=Sotgiu, G, Lange, C, Giehl, C, Girardi, E, Migliori, GB, Bossink, A, Dheda, K, Diel, R, Dominguez, J, Lipman, M, Nemeth, J, Ravn, P, Winkler, S, Huitric, E, Sandgren, A, Manissero, D|title=Interferon-γ release assays for the diagnosis of active tuberculosis: a systematic review and meta-analysis.|journal=The European respiratory journal: official journal of the European Society for Clinical Respiratory Physiology|date=2011 Jan|volume=37|issue=1|pages=100-11|pmid=20847080}}</ref> IGRAها در افراد مبتلا به HIV نیز محدودیتهای مشابهی دارند.<ref>{{cite journal|last=Chen|first=J|coauthors=Zhang, R, Wang, J, Liu, L, Zheng, Y, Shen, Y, Qi, T, Lu, H|title=Interferon-gamma release assays for the diagnosis of active tuberculosis in HIV-infected patients: a systematic review and meta-analysis.|journal=PloS one|date=2011|volume=6|issue=11|pages=e26827|pmid=22069472}}</ref><ref>{{cite journal|last=Sester|first=M|coauthors=Sotgiu, G, Lange, C, Giehl, C, Girardi, E, Migliori, GB, Bossink, A, Dheda, K, Diel, R, Dominguez, J, Lipman, M, Nemeth, J, Ravn, P, Winkler, S, Huitric, E, Sandgren, A, Manissero, D|title=Interferon-γ release assays for the diagnosis of active tuberculosis: a systematic review and meta-analysis.|journal=The European respiratory journal: official journal of the European Society for Clinical Respiratory Physiology|date=2011 Jan|volume=37|issue=1|pages=100-11|pmid=20847080}}</ref> |
|||
یک تشخیص قطعی سل زمانی انجام میشود که «M. tuberculosis» در یک نمونه بالینی شناسایی شود (برای مثال، [[خلط]] [[چرک]]، یا یک [[بیوپسی]] از [[بافت]]). با این حال، روند دشوار کشت برای این ارگانیسم دارای رشد آهسته میتواند دو تا شش هفته برای کشت خون یا خلط طول بکشد.<ref>{{cite book|last=Diseases|first=Special Programme for Research & Training in Tropical|title=Diagnostics for tuberculosis: global demand and market potential.|year=2006|publisher=World Health Organization on behalf of the Special Programme for Research and Training in Tropical Diseases|location=Geneva|isbn=978-92-4-156330-7|pages=36|url=http://books.google.ca/books?id=CFPpcCef4yQC&pg=PA36}}</ref> از این رو، درمان اغلب قبل از تأیید کشتها آغاز میشود.<ref name=NICE2011/> |
|||
=== پیدایش بیماری === |
|||
[[پرونده: TB in sputum.png|250px|farme|بندانگشتی|چپ|باکتری سل (نقاط قرمز) در بزاق.]] |
|||
حدود ۹۰٪ افرادی که توسط میکروباکتریوم توبرکولوز آلوده شدهاند دارای عفونت نهانی میباشند و تقریباً بدون علائم تشخیص هستند. حدود یک دهم این افراد نهایتاً به سل حاد مبتلا میشوند و اگر بدون معالجه رها شوند بیش از نیمی از آنها به مرگ منجر میشود. عفونت زمانی شروع میشود که میکرو باکتریومها به مکانی میرسند که میتوانند در آنجا تکثیر یابند (اغلب درصورت ضعف دستگاه ایمنی فرد). مکان اولیه شروع عفونت در شش که گون نامیده میشود و به طور معمول در قسمت بالای لوپ پایینی یا در قسمت پایینی لوپ بالای ریه قرار دارد. در ابتدا باکتریها توسط سلول ایمنی برداشته میشوند و به آنها اجازه حمله مکرر داده نمیشود اگر چه این سلولها میتوانند باسیلها را به محل گرههای لنفاوی ببرند، اما در مرحله دوم انتشار توسط جریان خون باکتریها به دیگر ارگانها انتقال مییابند و کل بدن را میتوانند آلوده کنند. اگرچه تاثیرات سل بر روی قلب و ماهیجههای اسکلتی و [[پانکراس]] و [[تیروئید]] بسیار کم است. بیماری سل میتواند برای دیگر بیماریها زمینه را نیز آماده کند. برای مبارزه با سل در داخل بدن ماکروفاژها، لنفوسیتهای تیوبی و فیبروبلاستها که در بین سلولها قرار دارند با هم جمع شده و تشکیل گرانولار میدهند که در آن یاختههای عفونی توست لنفوسیتها احاطه میشوند و با این عمل از پراکنده شدن باکتریها جلوگیری کرده و محیطی برای فعالیت سیستم حفاظتی ایجاد میکند. در داخل گرانولارها لنفوسیتها سایتوکینهایی را ترشح میکنند تا با فعال کردن ماکروفاژها باکتریها را نابود کند البته لنفوسیتها میتوانند مستقیماً نیز باکتریها را نابود کنند. اغلب باکتریها بطور کامل نابود نمیشوند و تعدادی به حالت کمون میروند و عفونت نهایی را ایجاد میکنند. یکی دیگر از ویژگیهای گرانولار درانسان ایجاد سلولهای مرده داخل خودش است که نکروزیس نامیده میشود. نکروزیس یک بافت نرم سفید پنیری رنگ است که با چشم دیده میشود (نکروز کازئوز). اگر چنانچه باکتریها راهی به داخل جریان خون مخصوصا در بافتهای آسیب دیده بیابند به دیگر اعضای بدن رفته و باعث انتشارعفونت میشوند و به صورت دانههای ریز سفید رنگ ظاهر میشوند. این نوع شدید بیماری بیشتر در کودکان خردسال یا بزرگسالان با ضعف ایمنی شایع است و سل میلیاری نامیده میشود. سل میلیاری علیرغم درمان امار مرگ ومیر ۲۰٪درصدی دارد زیرا در بسیاری از موارد عفونت پیشرفت کرده و بافتهای مختلفی درگیر نکروز پنیری شدهاند. در انواع شدید بیماری این حفره راهی به مسیر هوا پیدا کرده واین مواد سفید رنگ توسط سرفه بیرون میاید. این مواد شامل باکتریهای زنده نیز بوده و همچنین روشی است برای انتشارعفونت. |
|||
[[آزمونهای تقویت اسید نوکلئیک]] و آزمایش [[آدنوزین آمیناز]] میتوانند سل را به سرعت تشخیص دهند.<ref name=DiagP2011/> با این حال، این آزمایشها به طور مداوم توصیه نمیشوند چرا که آنها به ندرت چگونگی درمان یک فرد را تغییر میدهند.<ref name=NICE2011/> آزمایش خون برای تشخیص آنتی بادیها [[حساسیت و دقت|دقیق]] یا [[حساسیت و دقت|حساس]] نیستند، بنابراین توصیه نمیشوند.<ref>{{cite journal|last=Steingart|first=KR|coauthors=Flores, LL, Dendukuri, N, Schiller, I, Laal, S, Ramsay, A, Hopewell, PC, Pai, M|title=Commercial serological tests for the diagnosis of active pulmonary and extrapulmonary tuberculosis: an updated systematic review and meta-analysis.|journal=PLoS medicine|date=2011 Aug|volume=8|issue=8|pages=e1001062|pmid=21857806|doi=10.1371/journal.pmed.1001062|pmc=3153457}}</ref> |
|||
== روشهای تشخیص == |
|||
[[پرونده: Tuberculosis-x-ray-1.jpg|250px|farme|بندانگشتی|چپ|[[رادیوگرافی]] قفسه سینه شخص مبتلا به بیماری سل پیشرفته. [[عفونت]] در هر دو سمت ریه با پیکان های سفید نمایش داده شده و تشکیل حفره سلی با پیکان های مشکی مشخص شده است.]] |
|||
بیماری سل را میتوان با علائم ظاهری بیماری که روی ارگانهای بدن میگذارد تشخیص داد. روشهای آزمایشگاهی، [[رادیوگرافی]] و یا تست پوستی توبرکولین نیز وجود دارند. یکی از مشکلات در تشخیص سل زمانبربودن بعضی از این روشهاست مثلاً کشت ازمایشگاهی خلط به ۴ الی ۱۲ هفته وقت نیاز دارد. |
|||
تفسیر تست پوستی به عوامل ریسک فرد برای مواجهه با [[عفونت]]، [[سیستم ایمنی]] و تاریخچه [[واکسیناسیون]] فرد بستگی دارد. افراد دارای عفونت نهانی که قبلاً واکسینه نشدهاند نسبت به افراد واکسینه شده در تست پوست به مدت زمان بیشتری نیاز دارند تا واکنش نشان دهند. بنابراین این تست باید با دقت و با توجه به محل زندگی بیمار انجام شود. تست توبرکولین پوست ممکن است جواب منفی کاذب نیز بدهد مثلاً در بیماران دچار سوء تغذیه، ضعف ایمنی یا سل میلیاری. البته در روشهای جدید برای تشخیص با استفاده از واکنشهای زنجیری پلیمراز به شناسای دیانای باکتری و سنجش میزان [[پادتن]]هایی که بدن در عکس العمل به باکتریها ترشح میکند میپردازد. این تستها دقیقتر هستند. روشهای تشخیص عبارتند از: |
|||
* آزمون توبرکولین |
|||
* کشت خلط |
|||
۳ نمونه خلط از بیمار گرفته و به آزمایشگاه ارسال میگردد. |
|||
نحوه گرفتن نمونه خلط: |
|||
# ابتدا در اولین مراجعه فرد مشکوک یک نمونه گرفته میشود. |
|||
# ظرفی به بیمار داده میشود که مشخصات بیمار در سطح خارجی ظرف نوشته شدهاست. و بیمار باید نمونه دوم خود را صبح زود و قبل از مراجعه دوم جمعآوری کند. |
|||
# در مراجعه دوم نمونه سوم از وی گرفته میشود. |
|||
* [[رادیوگرافی]] سینه |
|||
* نمونه برداری بافتی |
|||
== |
=== سل نهفته === |
||
[[File:Mantoux tuberculin skin test.jpg|thumb||[[تست Mantoux|تست پوستی توبرکولین مانتو]]]] [[تست Mantoux|تست پوستی توبرکولین مانتو]] اغلب برای غربالگری افراد در معرض خطر بالای بیماری سل استفاده میشود.<ref name=Rothel_2005>{{cite journal|author=Rothel J, Andersen P|title=Diagnosis of latent ''Mycobacterium tuberculosis'' infection: is the demise of the Mantoux test imminent?|journal=Expert Rev Anti Infect Ther|volume=3|issue=6|pages=981–93|year=2005|pmid = 16307510|doi = 10.1586/14787210.3.6.981}}</ref> این تست میتواند در افراد مبتلا به [[سارکوئیدوز]]، [[لنفوم هوچکین]]، و [[سوء تغذیه]] به صورت کاذب منفی باشد. مهمتر از همه، این تست میتواند در افرادی که سل فعال دارند به صورت کاذب منفی باشد.<ref name=Robbins/> [[سنجش اینترفرون گامای آزاد]] (IGRAها) در یک نمونه خون برای افرادی که تست مانتو مثبت دارند توصیه میشود.<ref name=NICE2011>{{NICE|117|Tuberculosis|2011}}</ref> IGRAها تحت تأثیر ایمن سازی یا اکثر [[میکوباکتریهای زیست محیطی]] قرار نمیگیرند، بنابراین آنها نتایج [[مثبت کاذب]] کمتری ارائه میکنند.<ref>{{cite journal|author=Pai M, Zwerling A, Menzies D|title=Systematic Review: T-Cell–based Assays for the Diagnosis of Latent Tuberculosis Infection: An Update|journal=Ann. Intern. Med.|volume=149|issue=3|pages=1–9|year=2008|pmid=18593687|pmc=2951987}}</ref> با این حال آنها تحت تأثیر «M. szulgai»، «M. marinum» و «M. kansasii» قرار میگیرند.<ref>{{cite book|last=Jindal|first=editor-in-chief SK|title=Textbook of pulmonary and critical care medicine|publisher=Jaypee Brothers Medical Publishers|location=New Delhi|isbn=978-93-5025-073-0|pages=544|url=http://books.google.ca/books?id=rAT1bdnDakAC&pg=PA544}}</ref> IGRAها زمانی که همراه با تست پوستی استفاده میشوند میتوانند حساسیت بیشتری داشته باشند. اما وقتی IGRAها به تنهایی استفاده میشوند میتوانند حساسیت کمتری نسبت به تست پوستی داشته باشند.<ref>{{cite journal|last=Amicosante|first=M|coauthors=Ciccozzi, M, Markova, R|title=Rational use of immunodiagnostic tools for tuberculosis infection: guidelines and cost effectiveness studies.|journal=The new microbiologica|date=2010 Apr|volume=33|issue=2|pages=93-107|pmid=20518271}}</ref> |
|||
دوره درمان و تعداد داروی مورد مصرف بسته به شدت بیماری و قسمتهای درگیر بدن متفاوت است ولی به طور متوسط بین شش ماه تا یک سال میباشد. آلودگی همزمان به بیماری [[ایدز]] میتواند درمان بیماری را بسیار مشکل کند. درمان انواع مقاوم به درمان [[باسیل]] سل از چالشهای پزشکی است. در گذشته تنها راههای درمانی استراحت در جاهای خوش آب و هوا و در زیر نور خورشید، نیروبخشی جسمانی، دوری از کارهای سخت و رنج آور، ورزش سبک، گردش و شادی و خوش گذرانی و دوری از غم و اندوه، خوردن خوراکهای سودمند و نیروبخش بود. طول مدت درمان معمول ۶ ماه است که ۲ ماه اول مرحله حملهای شامل ۴ داروی [[ایزونیازید]]، [[ریفامپین]]، [[پیرازینامید]] و اتامبوتول است و ۴ ماه بعدی در مرحله نگهدارنده از ۲ داروی ایزونیازید و ریفامپین استفاده میشود. |
|||
== پیشگیری == |
|||
مشکل مصرف [[آنتیبیوتیک|آنتیبیوتیکها]] مقاوم شدن باکتریها به آنها است. استفاده از آنتیبیوتیکها اغلب دارای عارضه نیز هست مانند عوارض [[کبد|کبدی]]. مقاومت در برابر آنتیبیوتیکها که به طور منظم مصرف میشوند شامل مقاومت اولیه و ثانویهاست. مقاومت اولیه در افراد آلوده به نوع شدید احتمال بیشتری دارد. برای این افراد نباید فقط داروهای با کیفیت پایین استفاده کرد. موضوع مقاومت دارویی یک مساله فراگیر است چرا که هرچه طول درمان بیشتر باشد نیاز به داروهای گرانتر (داروهای سری دوم درمان) بیشتر میشود. مقاومت میتواند به صورت مقاومت چند دارویی نیز باشد. |
|||
تلاش برای جلوگیری و کنترل سل بر واکسیناسیون نوزادان و تشخیص و درمان مناسب موارد فعال متکی میباشد.<ref name=Lancet11/> [[سازمان بهداشت جهانی]] (WHO) موفقیتهایی را در رژیمهای درمانی بهبود یافته به دست آورده است. کاهش کوچکی در تعداد موارد دیده شده است.<ref name=Lancet11/> |
|||
=== واکسنها === |
|||
در زمانهای گذشته روشهای معالجه سل بیشتر بر رژیم غذایی متمرکز بود. [[پلی ایلدر]] در کتاب تاریخ طبیعی این روشها را بیان میکند: کبد گرگ همراه با شراب رقیق و چربی خوک همراه با سبزی و سوپ مغز [[خر]] ماده. نشان داده شده موشهایی که در رژیم غذایی خود ۲٪ پروتئین مصرف میکنند مرگ و میر بیشتری در اثر بیماری سل نسبت به [[موش]]هایی دارند که ۲۰٪ پروتئین مصرف میکنند و با افزایش پروتئین در رژیم غذایی گروه اول مرگ و میر کم میشود. علاوه بر این آمارها در بین مهاجران لندن نشان میدهد افرادی که گیاه خوارند و گوشت و ماهی مصرف نمیکنند ۸٫۵ برابر بیشتر در معرض سل قرار دارند چراکه مبتلا به [[سوء تغذیه]] هستند. |
|||
تا سال ۲۰۱۱، تنها [[واکسن]] موجود [[bacillus Calmette-Guérin|bacillus Calmette-Guérin]] (BCG) میباشد. BCG در برابر بیماریهای منتشر شده در دوران کودکی مؤثر است، اما حفاظت متناقضی را در برابر ابتلا به سل ریوی ایجاد میکند.<ref>{{cite journal|last=McShane|first=H|title=Tuberculosis vaccines: beyond bacille Calmette–Guérin|journal=Philosophical transactions of the Royal Society of London. Series B, Biological sciences|date=12 October 2011|volume=366|issue=1579|pages=2782–9|pmid=21893541|doi=10.1098/rstb.2011.0097|pmc=3146779}}</ref> با این حال، این گسترده ترین واکسن مورد استفاده در سراسر جهان است، که بیش از ۹۰٪ از همه کودکان را [[واکسینه]] میکند.<ref name=Lancet11/> با این حال، ایمنی ایجاد شده توسط آن بعد از حدود ده سال کاهش مییابد.<ref name=Lancet11/> سل در اکثر نقاط کانادا، بریتانیا، و ایالات متحده شایع نیست، بنابراین BCG فقط برای افرادی که در معرض خطر بالا قرار دارند استفاده میشود.<ref>{{cite web|url=http://www.cdc.gov/tb/topic/vaccines/|title=Vaccine and Immunizations: TB Vaccine (BCG)|publisher =Centers for Disease Control and Prevention|year=2011|accessdate=26 July 2011}}</ref><ref>{{cite web|title=BCG Vaccine Usage in Canada -Current and Historical|url=http://www.phac-aspc.gc.ca/tbpc-latb/bcgvac_1206-eng.php|work=Public Health Agency of Canada|accessdate=30 December 2011|year=2010|month=September}}</ref><ref name=UK06>{{cite journal|last=Teo|first=SS|coauthors=Shingadia, DV|title=Does BCG have a role in tuberculosis control and prevention in the United Kingdom?|journal=Archives of Disease in Childhood|date=2006 Jun|volume=91|issue=6|pages=529–31|pmid=16714729|pmc= 2082765|doi=10.1136/adc.2005.085043 }}</ref> یکی از دلایل عدم استفاده از واکسن این است که باعث میشود [[تست پوستی توبرکولین]] مثبت کاذب شود، که این آزمون را برای غربالگری این بیماری بی فایده مینماید.<ref name=UK06/> واکسنهای جدید در دست تهیه هستند.<ref name=Lancet11/> |
|||
= بهداشت عمومی = |
|||
== عوارض داروهای ضد سل == |
|||
سازمان جهانی بهداشت در سال ۱۹۹۳ سل را «وضعیت اضطراری برای بهداشت جهانی» اعلام کرد.<ref name=Lancet11/> در سال ۲۰۰۶، مشارکت توقف سل، [[طرح جهانی برای متوقف کردن سل]] را مطرح کرد که قرار است تا سال ۲۰۱۵ جان ۱۴ میلیون نفر را حفظ کند.<ref>{{cite web|url=http://www.stoptb.org/global/plan/|title=The Global Plan to Stop TB|publisher=[[World Health Organization]]|year=2011|accessdate=13 June 2011}}</ref> تعدادی از اهداف تعیین شده به احتمال زیاد تا سال ۲۰۱۵ حاصل نمیشوند، این امر بیشتر به دلیل افزایش سل مرتبط با HIV و ظهور سل مقاوم در برابر چند دارو (MDR-TB) میباشد.<ref name=Lancet11/> سیستم [[طبقه بندی سل]] که [[جامعه بیماریهای صدری آمریکا]] آن را تهیه کرده است در برنامههای بهداشت عمومی استفاده میشود.<ref>{{cite book|last=Warrell|first=ed. by D. J. Weatherall ... [4. + 5. ed.] ed. by David A.|title=Sections 1 - 10.|year=2005|publisher=Oxford Univ. Press|location=Oxford [u.a.]|isbn=978-0-19-857014-1|pages=560|url=http://books.google.ca/books?id=EhjX517cGVsC&pg=PA560|edition=4. ed. , paperback.}}</ref> |
|||
سرگیجه، تهوع، تاری دید، عدم تعادل، زرد شدن سفیدی چشمها، دلدرد، استفراغ و وز وز گوش که در صورت مشاهده این علائم باید مصرف داروها قطع شود و پزشک در جریان قرار گیرد. |
|||
* نارنجی شدن یا قرمز شده رنگ ادرار یا سایر ترشحات بدن در اثر مصرف ریفامپین میباشد و هیچگونه خطری ندارد. |
|||
== |
== مدیریت == |
||
درمان سل از [[آنتی بیوتیکها]] برای از بین بردن باکتریها استفاده میکند. درمان مؤثر سل مشکل است که به دلیل ساختار غیر معمول و ترکیب شیمیایی دیواره سلولی میکوباکتریومی میباشد. دیواره سلولی داروها را بیرون نگه میدارد و باعث میشود که بسیاری از آنتی بیوتیکها بی اثر شوند.<ref>{{cite journal|author=Brennan PJ, Nikaido H|title=The envelope of mycobacteria|journal=Annu. Rev. Biochem.|volume=64|pages=29–63|year=1995|pmid=7574484|doi=10.1146/annurev.bi.64.070195.000333}}</ref> دو آنتی بیوتیکی که بیشترین استفاده را دارند [[ایزونیازید]] و [[ریفامپیسین]] هستند و درمان میتواند ماهها ادامه یابد.<ref name=CDCcourse/> در درمان سل نهفته معمولا تنها از یک آنتی بیوتیک استفاده میشود.<ref name=Latent2011/> بیماری سل فعال، به منظور کاهش خطر ایجاد [[مقاومت در برابر آنتی بیوتیک]] در باکتری، با ترکیبی از چند آنتی بیوتیک بهتر درمان میشود.<ref name=Lancet11/> افراد مبتلا به عفونت نهفته نیز درمان میشوند تا از ابتلای آنها به بیماری سل فعال در آینده جلوگیری شود.<ref name=Latent2011>{{cite journal|last=Menzies|first=D|coauthors=Al Jahdali, H, Al Otaibi, B|title=Recent developments in treatment of latent tuberculosis infection.|journal=The Indian journal of medical research|date=2011 Mar|volume=133|pages=257-66|pmid=21441678}}</ref> WHO [[درمان با مشاهده مستقیم]] را توصیه میکند. در این روش درمانی، ارائه دهنده مراقبتهای بهداشتی مصرف دارو توسط فرد را مشاهده مینماید. هدف کاهش تعداد افرادی است که آنتی بیوتیکها را به طور مناسب مصرف نمیکنند.<ref>{{cite book|author=Arch G. , III Mainous|title=Management of Antimicrobials in Infectious Diseases: Impact of Antibiotic Resistance|publisher=Humana Pr|location=|year=2010|pages=69|isbn=1-60327-238-0|oclc=|url=http://books.google.ca/books?id=hwVFAPLYznsC&pg=PA69}}</ref> با این حال، شواهد برای حمایت از درمان با مشاهده مستقیم ضعیف است.<ref>{{cite journal|author=Volmink J, Garner P|title=Directly observed therapy for treating tuberculosis|journal=Cochrane Database Syst Rev|volume=|issue=4|pages=CD003343|year=2007|pmid=17943789|doi=10.1002/14651858.CD003343.pub3|url=}}</ref> روشهایی که به مردم یادآوری میکند که درمان بسیار مهم است مؤثر میباشند.<ref>{{cite journal|last=Liu|first=Q|coauthors=Abba, K; Alejandria, MM; Balanag, VM; Berba, RP; Lansang, MA|title=Reminder systems and late patient tracers in the diagnosis and management of tuberculosis.|journal=Cochrane database of systematic reviews (Online)|date=2008 Oct 8|issue=4|pages=CD006594|pmid=18843723}}</ref> |
|||
* اصلیترین راه مبارزه با این بیماری شناسایی افراد مبتلا و درمان آنها با داروهای ضد سل میباشد. |
|||
* شناسایی افراد آلوده که به هنوز به سل مبتلا نشدهاند. |
|||
* [[واکسیناسیون]] توسط [[واکسن]] [[ب ث ژ]] |
|||
* ارتقاء آموزشهای بهداشتی و سطح اقتصادی فرهنگی در جامعه موجب کاهش بیماری میگردد. |
|||
* مبارزه با بیماری ایدز این بیماری موجب شیوع موج جدید از بیماری سل گردیدهاست. |
|||
* بعد از ۲ هفته از شروع درمان امکان انتقال بیماری به دیگران وجود ندارد ولی در ۲ هفته اول درمان باید از تماسهای مکرر با بیمار مبتلا به سل خودداری کرد. |
|||
* بیماران حتماً از ماسک استفاده کنند. البته در بیماران سل خارج ریوی در صورتی که بیمار سرفه نداشته باشد، بیماری سل واگیردار نیست و نیاز به استفاده ماسک نمیباشد |
|||
* از بوسیدن کودکان خودداری شود. |
|||
* از پراکندگی اخلاط در هوا و زمین خودداری کنند. |
|||
= شروع جدید = |
|||
=== پیشگیری در جامعه === |
|||
در سال ۲۰۱۰، درمان توصیه شده برای سل ریوی تازه بروز کرده، ترکیبی از آنتی بیوتیکها به مدت شش ماه میباشد. برای دو ماه اول، ریفامپیسین، ایزونیازید، [[پیرازینامید]] و [[اتامبوتول]] تجویز شود. در چهار ماه بعد، تنها ریفامپیسین و ایزونیازید تجویز شود.<ref name=Lancet11/> در صورتی که مقاومت به ایزونیازید بالا باشد، میتوان به جای آن از اتامبوتول در چهار ماه پایانی استفاده کرد.<ref name=Lancet11/> |
|||
* اصلیترین راه مبارزه با این بیماری شناسایی افراد مبتلا و درمان آنها با داروهای ضد سل میباشد(تحت نظارت مستقیم DOTS). |
|||
* شناسایی افراد آلوده که به هنوز به سل مبتلا نشدهاند. |
|||
* ارتقاء آموزشهای بهداشتی و سطح اقتصادی فرهنگی در جامعه موجب کاهش بیماری میگردد. |
|||
* مبارزه با بیماری ایدز، این بیماری موجب شیوع موج جدید از بیماری سل گردیدهاست. |
|||
=== بیماری عود کننده === |
|||
==== پیشگیری با [[واکسن]] سل (بثژ) ==== |
|||
اگر سل عود کند، قبل از شروع درمان برای تعیین آنتی بیوتیکهایی که به آن حساس است آزمایش انجام دهید.<ref name=Lancet11/> اگر [[سل مقاوم به چند دارو|سل مقاوم به چند دارو]] (MDR-TB) تشخیص داده شود، درمان با حداقل چهار آنتی بیوتیک مؤثر برای ۱۸-۲۴ ماه توصیه میشود.<ref name=Lancet11/> |
|||
با توجه به دستورالعملهای کشوری واکسن بثژ در حال حاضر در بدو تولد و در یک نوبت تزریق میشود. |
|||
* تزریق مکرر واکسن سود بخش نیست و فقط یکبار تزریق کافی است. |
|||
=== مقاومت به دارو === |
|||
باید دانست که واکسن بثژ از بروز موارد خطرناک و مرگ و میر بیماری سل منشتر اعضای بدن و سل [[مننژیت|مننژیتی]] جلوگیری به عمل میآورد ولی اثرات ناچیزی در پیشگیری از گسترش بیماری سل در جامعه دارد. |
|||
مقاومت اولیه هنگامی رخ میدهد که فرد به یک گونه مقاوم سل مبتلا میشود. فرد مبتلا به سل کاملا حساس (مستعد) ممکن است در طول درمان دچار مقاومت ثانویه (اکتسابی) شود. یک فرد در صورتی که از رژیم تجویز شده به طور مناسب پیروی نکند (عدم تطابق)، یا اگر از داروهایی با کیفیت پایین استفاده کند، ممکن است به دلیل درمان نامناسب دچار مقاومت ثانویه شود.<ref name=OBrien>{{cite journal|author=O'Brien R|title=Drug-resistant tuberculosis: etiology, management and prevention|journal=Semin Respir Infect|volume=9|issue=2|pages=104–12|year=1994|pmid = 7973169}}</ref> سل مقاوم در برابر دارو، یک مسئله جدی در بهداشت عمومی بسیاری از کشورهای در حال توسعه است. درمان سل مقاوم در برابر دارو طولانی تر است و به داروهای گران تر نیاز دارد. MDR-TB به عنوان مقاومت در برابر دو داروی مؤثر رده اول سل: ریفامپیسین و ایزونیازید، تعریف شده است. [[سل بسیار مقاوم در برابر دارو|سل بسیار مقاوم در برابر دارو]] در برابر سه یا بیشتر از سه مورد از شش کلاس داروهای رده دوم مقاوم است.<ref name="MMWR2006">{{cite journal|title=Emergence of ''Mycobacterium tuberculosis'' with extensive resistance to second-line drugs—worldwide, 2000–2004|journal=MMWR Morb Mortal Wkly Rep|volume=55|issue=11|pages=301–5|year=2006|url=http://www.cdc.gov/mmwr/preview/mmwrhtml/mm5511a2.htm|pmid = 16557213|author=Centers for Disease Control and Prevention (CDC)}}</ref> [[سل کاملا مقاوم در برابر دارو|سل کاملا مقاوم در برابر دارو]] نسبت به تمام داروهایی که در حال حاضر استفاده میشود مقاوم است. سل کاملا مقاوم در برابر دارو برای اولین بار در سال ۲۰۰۳ در ایتالیا مشاهده شد، اما از آن به بعد تا سال ۲۰۱۲ به طور گسترده گزارش نشده است.<ref>{{cite web|title=Totally Resistant TB: Earliest Cases in Italy|url=http://www.wired.com/wiredscience/2012/01/tdr-first-italy/|author=Maryn McKenna|date=12 January 2012|accessdate=12 January 2012|publisher=[[Wired (magazine)|Wired]]}}</ref> |
|||
== پیش شناخت == |
|||
== شرایط اتاق بیمار == |
|||
پیشرفت عفونت سل به بیماری سل آشکار زمانی رخ میدهد که باسیل بر دفاعهای سیستم ایمنی غلبه و شروع به تکثیر کند. در بیماری سل اولیه (حدود ۱-۵٪ از موارد)، این پیشرفت به سرعت پس از عفونت اولیه رخ میدهد.<ref name=Robbins/> با این حال، در اکثر موارد، یک [[سل نهفته|عفونت نهفته]] بدون هیچ نشانه آشکاری رخ میدهد.<ref name=Robbins/> این باسیلهای خفته باعث ایجاد سل فعال در ۵-۱۰٪ از این موارد نهفته میشوند، و اغلب این امر سالها پس از عفونت اتفاق میافتد.<ref name=Pet2005/> |
|||
# نور خورشید به مقدار کافی به درون اتاق نفوذ کند. |
|||
# به اندازه کافی پنجره داشته باشد (یک پنجم مساحت کف اتاق). |
|||
# از بستن پنجره اتاق بیمار خودداری کنید. |
|||
خطر فعال شدن مجدد با سرکوب سیستم ایمنی افزایش مییابد، مانند آنچه که از آلودگی به HIV ناشی میشود. در افراد مبتلا به «M. tuberculosis» و HIV، خطر فعال شدن مجدد به ۱۰٪ در سال افزایش مییابد.<ref name=Robbins/> مطالعاتی که از طرحهای DNA نژادهای «M. tuberculosis» استفاده میکنند، نشان میدهند که عفونت مجدد باعث عود سل بیشتر از آنچه قبلا تصور میشد میشود.<ref>{{cite journal|doi=10.1016/S1473-3099(03)00607-8|title=Recurrence in tuberculosis: relapse or reinfection?|year=2003|author=Lambert M|journal=Lancet Infect Dis|volume=3|page=282|pmid=12726976|issue=5|author-separator=,|display-authors=1|last2=Hasker|first2=Epco|last3=Deun|first3=Armand Van|last4=Roberfroid|first4=Dominique|last5=Boelaert|first5=Marleen|last6=Van Der Stuyft|first6=Patrick|pages=282–7}}</ref> عفونت مجدد ممکن است موجب بیش از ۵۰٪ از موارد فعال شده مجدد در مناطقی که در آن سل شایع است بشود.<ref>{{cite journal|last=Wang|first=JY|coauthors=Lee, LN, Lai, HC, Hsu, HL, Liaw, YS, Hsueh, PR, Yang, PC|title=Prediction of the tuberculosis reinfection proportion from the local incidence|journal=The Journal of infectious diseases|date=15 July 2007|volume=196|issue=2|pages=281–8|pmid=17570116|doi=10.1086/518898}}</ref> احتمال مرگ و میر ناشی از سل در حدود ۴٪ در سال ۲۰۰۸ بود، که کمتر از ۸٪ در سال ۱۹۹۵ است. |
|||
== اهمیت مبارزه صحیح با سل == |
|||
با تشخیص به موقع و درمان صحیح بیماران مبتلا به سل به راحتی میتوان با این بیماری مبارزه کرد. ولی اگر بیماران را نتوانیم تشخیص دهیم به راحتی هر بیمار مسلول سالانه ۱۰ تا ۱۵ نفر دیگر را در خانواده و نزدیکان خود آلوده میکند و مهمتر آنکه اگر بیمار مبتلا به سل ریوی را تشخیص دهیم ولی تحت درمان صحیح و دقیق قرار نگیرد، موجب به وجودآمدن [[میکروب]] سل مقاوم به دارو میگردد که دیگر داروهای ضد سل معمولی برآن اثر نمیکند و در نتیجه بیماری وخیمتر شده و به راحتی قابل درمان نیست و اگر به دیگران منتقل شود مشکلات زیادی را به وجود میآورد. |
|||
* عدم درمان صحیح و دقیق بیماران سل موجب بروز بیماری لاعلاجی میگردد. |
|||
* سل معمولاً، بیماری فقرا میباشد. |
|||
== شیوع== |
|||
== جستارهای وابسته == |
|||
[[میکوباکتریوم توبرکلوزیس]] |
|||
[[File:Tuberculosis-prevalence-WHO-2009.svg|thumb|alt= نقشه جهان با رنگهای مختلف زرد در [[کشورهای جنوب صحرای آفریقا]]، نشان دهنده شیوع بیش از ۳۰۰ نفر در هر ۱۰۰٬۰۰۰ نفر، و با رنگهای آبی تیره در ایالات متحده، کانادا، استرالیا و شمال اروپا، نشان دهنده شیوع حدود ۱۰ نفر در هر ۱۰۰٬۰۰۰ نفر است. آسیا زرد است، اما کاملا روشن نیست، که نشان دهنده شیوع حدود ۲۰۰ نفر در هر ۱۰۰٬۰۰۰ نفر است. امریکا جنوبی به رنگ زرد تیره تر است.|در سال ۲۰۰۷، شیوع سل در هر ۱۰۰٬۰۰۰ نفر در کشورهای جنوب صحرای آفریقا بالاترین، و در آسیا نیز نسبتا بالا بود.<ref name=WHO2009-Burden>{{cite book|title=Global tuberculosis control: epidemiology, strategy, financing|author=World Health Organization|year=2009|isbn=978-92-4-156380-2|chapter=The Stop TB Strategy, case reports, treatment outcomes and estimates of TB burden|chapterurl=http://who.int/tb/publications/global_report/2009/annex_3/en/index.html|accessdate=14 November 2009|pages=187–300}}</ref>]] |
|||
حدود یک سوم از جمعیت جهان با «M. tuberculosis» آلوده شده است. در هر ثانیه یک عفونت جدید در مقیاس جهانی رخ میدهد.<ref name=WHO2012data/> با این حال، بسیاری از عفونتها به «M. tuberculosis» منجر به بیماریهای سل نمیشود،<ref name=CDC>{{cite web|publisher=[[Centers for Disease Control]]|url=http://www.cdc.gov/tb/publications/factsheets/general/LTBIandActiveTB.htm|title=Fact Sheets: The Difference Between Latent TB Infection and Active TB Disease|date=20 June 2011|accessdate=26 July 2011}}</ref> و ۹۰-۹۵٪ از عفونتها بدون علامت باقی میمانند.<ref name=Book90/> در سال ۲۰۰۷، حدود ۱۳٫۷ میلیون مورد مزمن فعال وجود داشت.<ref name=WHO2009-Epidemiology/> در سال ۲۰۱۰، ۸٫۸ میلیون مورد جدید سل، و ۱٫۴۵ میلیون مرگ و میر شناسایی شد، که بیشتر اینها در [[کشور در حال توسعه|کشورهای در حال توسعه]] اتفاق میافتد.<ref name=WHO2011/> از این ۱٫۴۵ میلیون مرگ و میر، در حدود ۰٫۳۵ میلیون نفر در افراد آلوده به HIV رخ داد.<ref name=WHO2011Control>{{cite web|title=Global Tuberculosis Control 2011|url=http://www.who.int/tb/publications/global_report/2011/gtbr11_full.pdf|work=World Health Organization|accessdate=15 April 2012}}</ref> |
|||
سل دومین علت شایع مرگ ناشی از بیماریهای عفونی (پس از مرگ به علت HIV/AIDS) است.<ref name=ID10/> تعداد مطلق موارد ابتلا به سل («[[شیوع (اپیدمیولوژی)|شیوع]]») از سال ۲۰۰۵ رو به کاهش بوده است. موارد جدید سل («[[بروز (اپیدمیولوژی)|بروز]]») از سال ۲۰۰۲ کاهش یافته است.<ref name=WHO2011/> چین به خصوص پیشرفت چشمگیری داشته است. چین میزان مرگ و میر ناشی از سل خود را بین سالهای ۱۹۹۰ و ۲۰۱۰ حدود ۸۰٪ کاهش داده است.<ref name=WHO2011Control/> سل در کشورهای در حال توسعه شایع تر است. حدود ۸۰٪ از جمعیت بسیاری از کشورهای آسیایی و آفریقایی در آزمون توبرکولین تست مثبت داشتهاند، اما تنها ۵-۱۰٪ از جمعیت ایالات متحده آزمون مثبت داشتهاند.<ref name=Robbins/> کارشناسان امیدوار بودند که سل را به طور کامل کنترل کنند. با این حال، عوامل متعددی کنترل کامل سل را بعید میکند. تهیه یک واکسن مؤثر دشوار بوده است. تشخیص بیماری گران است و زمان زیادی میبرد. درمان چندین ماه طول میکشد. افراد مبتلا به HIV بیشتری گرفتار سل میشوند. سل مقاوم در برابر دارو در دهه ۸۰ مشاهده شد.<ref name=Lancet11/> |
|||
[[File:TB incidence.png|thumb|left|تعداد سالانه موارد جدید سل گزارش شده. اطلاعات از [[سازمان بهداشت جهانی|WHO]]<ref>{{cite web|author=World Health Organization|url=http://www.who.int/tb/publications/global_report/2008/annex_3/en/index.html|title=WHO report 2008: Global tuberculosis control|accessdate=13 April 2009}}</ref>]] در سال ۲۰۰۷، کشور دارای بیشترین میزان شیوع تخمینی سل، [[سوازیلند]]، با ۱٬۲۰۰ مورد در هر ۱۰۰٬۰۰۰ نفر بود. هند بیشترین شیوع در کل را با ۲٫۰ میلیون مورد جدید داشت.<ref name=WHO2009-Epidemiology/> در کشورهای توسعه یافته، سل کمتر شایع است و به طور عمده در مناطق برون شهری یافت میشود. در سال ۲۰۱۰، نرخ TB در هر ۱۰۰٬۰۰۰ نفر در مناطق مختلف جهان بدین شرح بود: در سطح جهانی ۱۷۸، آفریقا ۳۳۲، آمریکا ۳۶، شرق مدیترانه ۱۷۳، اروپا ۶۳، جنوب شرق آسیا ۲۷۸، و غرب اقیانوس آرام ۱۳۹.<ref name=WHO2011Control/> در کانادا و استرالیا، سل در میان [[مردم بومی|مردم بومی]] بسیار رایج است، به ویژه در مناطق دور افتاده.<ref>{{cite journal|last=FitzGerald|first=JM|coauthors=Wang, L, Elwood, RK|title=Tuberculosis: 13. Control of the disease among aboriginal people in Canada.|journal=CMAJ: Canadian Medical Association journal = journal de l'Association medicale canadienne|date=2000 Feb 8|volume=162|issue=3|pages=351-5|pmid=10693593}}</ref><ref>{{cite book|author=Quah, Stella R. ; Carrin, Guy; Buse, Kent; Kristian Heggenhougen|title=Health Systems Policy, Finance, and Organization|publisher=Academic Press|location=Boston|year=2009|pages=424|isbn=0-12-375087-3|oclc=|url=http://books.google.ca/books?id=IEXUrc0tr1wC&pg=PA424}}</ref> در ایالات متحده، مرگ و میر ناشی از سل سکنه بومی پنج برابر بیشتر است.<ref>{{cite book|author= Anne-Emanuelle Birn|title= Textbook of International Health: Global Health in a Dynamic World|year=2009|pages=261|isbn= 9780199885213|url=http://books.google.ca/books?id=2XBB4-eYGZIC&pg=PT261|doi=|accessdate=}}</ref> |
|||
شیوع سل در سنین مختلف متفاوت است. در آفریقا، سل به طور عمده افراد بین ۱۲ و ۱۸ سال و نوجوانان را تحت تأثیر قرار میدهد.<ref>{{cite web|author=World Health Organization|url=http://www.who.int/tb/publications/global_report/2006/pdf/full_report_correctedversion.pdf|title=Global Tuberculosis Control Report, 2006 – Annex 1 Profiles of high-burden countries|format=PDF|accessdate=13 October 2006}}</ref> با این حال، در کشورهایی که در آن نرخ بروز سل به طور چشمگیری کاهش یافته است (مانند ایالات متحده)، سل عمدتا بیماری افراد پیر و افراد دارای سیستم ایمنی در معرض خطر است.<ref name=Robbins/><ref>{{cite web|author=Centers for Disease Control and Prevention|url=http://www.cdc.gov/nchstp/tb/pubs/slidesets/surv/surv2005/default.htm|title=2005 Surveillance Slide Set|date=12 September 2006|accessdate=13 October 2006}}</ref> |
|||
== تاریخچه == |
|||
[[Image:Mummy at British Museum.jpg|thumb|[[مومیایی]] مصری در [[موزه بریتانیا]] - فروپاشی مسلول در ستون فقرات [[مومیایی|مومیاییهای]] [[مصر]]ی مشاهده شده است.]] |
|||
سل از دوران [[تاریخچه باستانی|باستان]] همراه انسان بوده است.<ref name=Lancet11>{{cite journal|last=Lawn|first=SD|coauthors=Zumla, AI|title=Tuberculosis|journal=Lancet|date=2 July 2011|volume=378|issue=9785|pages=57–72|pmid=21420161|doi=10.1016/S0140-6736(10)62173-3}}</ref> قدیمی ترین تشخیص بدون ابهام «M. tuberculosis» شامل شواهد این بیماری در بقایای گاومیش کوهان دار امریکایی است که به ۱۷٬۰۰۰ سال پیش باز میگردد.<ref>{{cite journal|author=Rothschild BM|title=Mycobacterium tuberculosis complex DNA from an extinct bison dated 17,000 years before the present|journal=Clin. Infect. Dis.|volume=33|issue=3|pages=305–11|year=2001|month=August|pmid=11438894|doi=10.1086/321886|url=http://www.journals.uchicago.edu/cgi-bin/resolve?CID001531|author-separator=,|author2=Martin LD|author3=Lev G|display-authors=3|last4=Bercovier|first4=Helen|last5=Bar‐Gal|first5=Gila Kahila|last6=Greenblatt|first6=Charles|last7=Donoghue|first7=Helen|last8=Spigelman|first8=Mark|last9=Brittain|first9=David}}</ref> با این حال، مشخص نیست که آیا سل، در گاومیش به وجود آمده و پس از آن به انسان منتقل شده است، یا اینکه از یک جد مشترک انشعاب یافته است.<ref>{{cite journal|author=Pearce-Duvet J|title=The origin of human pathogens: evaluating the role of agriculture and domestic animals in the evolution of human disease|journal=Biol Rev Camb Philos Soc|volume=81|issue=3|pages=369–82|year=2006|pmid = 16672105|doi=10.1017/S1464793106007020}}</ref> دانشمندان زمانی اعتقاد داشتند که انسان MTBC را از حیوانات هنگام اهلی کردن آنها گرفته است. با این حال، [[ژن]]های مجموعه «M. tuberculosis» (MTBC) در انسان با MTBC در حیوانات مقایسه شدهاند، و ثابت شده است که این تئوری نادرست است. هر دو گونه باکتری سل یک جد مشترک دارند، که میتوانسته است انسان را در اوایل [[انقلاب نوسنگی]] آلوده کرده باشد.<ref>{{cite journal|last=Comas|first=I|coauthors=Gagneux, S|title=The past and future of tuberculosis research.|journal=PLoS pathogens|date=2009 Oct|volume=5|issue=10|pages=e1000600|pmid=19855821}}</ref> باقی ماندههای اسکلتی نشان میدهد که انسانهای ماقبل تاریخ (۴۰۰۰ سال [[عصر متداول|قبل از میلاد مسیح]]) سل داشتهاند. پژوهشگران پوسیدگی مسلول را در ستون فقرات [[مومیایی|مومیایی]] [[مصر]]ی یافتهاند که به ۳۰۰۰-۲۴۰۰ سال قبل از میلاد باز میگردد.<ref>{{cite journal|author=Zink A, Sola C, Reischl U, Grabner W, Rastogi N, Wolf H, Nerlich A|title=Characterization of Mycobacterium tuberculosis Complex DNAs from Egyptian Mummies by Spoligotyping|journal=J Clin Microbiol|volume=41|issue=1|pages=359–67|year=2003|pmid=12517873|doi=10.1128/JCM.41.1.359-367.2003|pmc=149558}}</ref> «Phthisis» یک کلمه یونانی به معنی «مصرف» است که اصطلاح قدیمی برای بیماری سل ریوی میباشد.<ref>{{cite book|title=The Chambers Dictionary.|year=1998|publisher=Allied Chambers India Ltd.|location=New Delhi|isbn=978-81-86062-25-8|pages=352|url=http://books.google.ca/books?id=pz2ORay2HWoC&pg=RA1-PA352}}</ref> در حدود ۴۶۰ سال قبل از میلاد، [[بقراط]] سل ریوی را به عنوان گسترده ترین بیماری در آن زمان شناسایی کرد. افراد مبتلا به سل ریوی تب و سرفه خونین داشتند. سل ریوی تقریبا همیشه کشنده بود.<ref>Hippocrates.[http://web.archive.org/web/20050211173218/http://classics.mit.edu/Hippocrates/aphorisms.mb.txt Aphorisms.] Accessed 7 October 2006.</ref> مطالعات ژنتیکی نشان میدهد که سل از حدود سال ۱۰۰ میلادی در میان [[آمریکاییها]] وجود داشته است.<ref>{{cite journal|author=Konomi N, Lebwohl E, Mowbray K, Tattersall I, Zhang D|title=Detection of Mycobacterial DNA in Andean Mummies|journal=J Clin Microbiol|volume=40|issue=12|pages=4738–40|year=2002|pmid=12454182|doi=10.1128/JCM.40.12.4738-4740.2002|pmc=154635}}</ref> |
|||
قبل از [[انقلاب صنعتی]]، فرهنگ عامه اغلب سل را با [[خون آشام]]ها مرتبط می دانسته است. هنگامی که یکی از اعضای خانواده به دلیل سل فوت میکرد، دیگر اعضای آلوده، سلامت خود را به آرامی از دست میدادند. مردم بر این باور بودند که فرد اصلی مبتلا به سل زندگی را از دیگر اعضای خانواده می ربوده است.<ref name=sledzik>{{cite journal|last=Sledzik|first=Paul S.|coauthors=Nicholas Bellantoni|month=June|year=1994|title=Bioarcheological and biocultural evidence for the New England vampire folk belief|journal=American Journal of Physical Anthropology|volume=94|issue=2|pages=269–274|doi=10.1002/ajpa.1330940210|url=http://www.ceev.net/biocultural.pdf|format=PDF|pmid=8085617|issn=0002-9483}}</ref> |
|||
نوع ریوی مرتبط با [[برآمدگی (آناتومی)|برآمدگیها]] به عنوان یک آسیب شناسی توسط [[دکتر ریچارد مورتون]] در سال ۱۶۸۹ تعیین شد.<ref name="WhoNamedIt-Calmette">{{WhoNamedIt|doctor|2413|Léon Charles Albert Calmette}}</ref><ref name="MedHist1970-Trail">{{cite journal|author=Trail RR|title=Richard Morton (1637-1698)|journal=Med Hist|volume=14|issue=2|pages=166–74|year=1970|month=April|pmid=4914685|pmc=1034037 }}</ref>با این حال، سل انواع مختلفی از علائم را داراست، از این رو، سل تا دهه ۲۰ قرن نوزدهم به عنوان یک بیماری واحد شناسایی نشده بود. این بیماری در سال ۱۸۳۹ توسط [[یوهان لوکاس شوئن|جی. ال. شوئن]] سل نامیده شد.<ref>Zur Pathogenie der Impetigines. Auszug aus einer brieflichen Mitteilung an den Herausgeber. [Müller’s] ''Archiv für Anatomie, Physiologie und wissenschaftliche Medicin''. 1839, page 82.</ref> طی سالهای ۱۸۳۸-۱۸۴۵، دکتر جان کروگان (John Croghan)، صاحب [[غار ماموت]]، افراد مبتلا به سل را به داخل غار میبرد به این امید که این بیماری را با درجه حرارت ثابت و خلوص هوای غار درمان کند: آنها ظرف یک سال درگذشتند.<ref>[http://edition.cnn.com/2004/TRAVEL/DESTINATIONS/02/26/mammoth.cave.ap/index.html Kentucky: Mammoth Cave long on history.] ''[[CNN]]''. 27 February 2004. Accessed 8 October 2006.</ref> هرمان برمر (Hermann Brehmer) اولین [[آسایشگاه]] سل را در سال ۱۸۵۹ در [[Sokołowsko|Sokołowsko، لهستان]] باز کرد.<ref name =sanatoria>{{cite journal|author=McCarthy OR|title=The key to the sanatoria|journal=J R Soc Med|volume=94|issue=8|pages=413–7|year=2001|month=August|pmid=11461990|pmc=1281640|url=http://www.jrsm.org/cgi/pmidlookup?view=long&pmid=11461990}}</ref> |
|||
[[image:RobertKoch.jpg|upright|thumb|left|دکتر رابرت کخ (Robert Koch)، باسیل سل را کشف کرد.]] |
|||
باسیلی که باعث بیماری سل میشود، «میکوباکتریوم توبرکلوسیس»، در ۲۴ مارس ۱۸۸۲ توسط [[رابرت کخ (Robert Koch)]] شناخته و توصیف شد. او موفق به دریافت [[جایزه نوبل در فیزیولوژی یا پزشکی]] در سال ۱۹۰۵ برای این کشف شد.<ref>[[Nobel Foundation]]. [http://nobelprize.org/nobel_prizes/medicine/laureates/1905/ The Nobel Prize in Physiology or Medicine 1905.]Accessed 7 October 2006.</ref> کخ (Koch) معتقد نبود که بیماری سل گاومیشی (گاوی) و سل انسانی مشابه باشند. این باور درک اینکه که شیر آلوده هم یک منبع عفونت بود را به تعویق انداخت. پس از آن، خطر انتقال از این منبع با اختراع روند [[پاستوریزاسیون]] به طور قابل توجهی کاهش یافت. کخ (Koch) در سال ۱۸۹۰ یک عصاره [[گلیسیرین]] از باسیل سل را به عنوان «درمان» سل اعلام کرد. او آن را «توبرکولین» نامید. اگرچه «توبرکولین» مؤثر نبود اما از آن به عنوان یک تست غربالگری برای وجود سل پیش بالینی استفاده شد.<ref>{{cite journal|author=Waddington K|title=To stamp out "So Terrible a Malady": bovine tuberculosis and tuberculin testing in Britain, 1890–1939|journal=Med Hist|volume=48|issue=1|pages=29–48|year=2004|month=January|pmid=14968644|pmc=546294 }}</ref> |
|||
[[آلبرت کالمیت (Albert Calmette)]] و [[کامیل گوئرین (Camille Guérin)]] در سال ۱۹۰۶ اولین موفقیت را در ایمن سازی علیه سل به دست آوردند. آنها از گونه ضعیف شده سل گاوی استفاده کردند، و آن واکسن را BCG نامیدند ([[باسیل کلمنت-گوئرین (Bacillus Calmette-Guérin)|باسیل کلمنت و گوئرین]]). واکسن BCG برای اولین بار در سال ۱۹۲۱ در [[فرانسه]] بر روی انسانها مورد استفاده قرار گرفت.<ref name=Bonah>{{cite journal|author=Bonah C|title=The 'experimental stable' of the BCG vaccine: safety, efficacy, proof, and standards, 1921–1933|journal=Stud Hist Philos Biol Biomed Sci|volume=36|issue=4|pages=696–721|year=2005|pmid=16337557|doi=10.1016/j.shpsc.2005.09.003}}</ref> با این حال این واکسن BCG پس از جنگ جهانی دوم تنها در [[ایالات متحده|USA]] [[بریتانیا]]، و [[آلمان]] به صورت گسترده پذیرفته شد.<ref name=Comstock>{{cite journal|author=Comstock G|title=The International Tuberculosis Campaign: a pioneering venture in mass vaccination and research|journal=Clin Infect Dis|volume=19|issue=3|pages=528–40|year=1994|pmid=7811874|doi=10.1093/clinids/19.3.528}}</ref> |
|||
سل به عنوان گسترده ترین بیماری [[همه گیر (اپیدمیولوژی)|همه گیر]] فقرای شهری، باعث بزرگترین نگرانی عمومی در قرن ۱۹ و اوایل قرن ۲۰ شد. در سال ۱۸۱۵، یکی از هر چهار مرگ در انگلستان به دلیل «مصرف» بود. در سال ۱۹۱۸، سل دلیل یکی از هر شش مرگ در فرانسه بود. پس از اینکه دانشمندان دهه ۸۰ قرن ۱۹ فهمیدند که بیماری مسری است، سل در فهرست [[فهرست بیماریهای قابل اخطار رسمی|بیماریهای قابل اخطار رسمی]] در بریتانیا قرار گرفت. کمپینهایی برای جلوگیری از تف کردن مردم در مکانهای عمومی شروع شد و فقرای آلوده به رفتن [[آسایشگاه|آسایشگاههایی]] «تشویق» میشدند که شبیه زندان بود. (آسایشگاهها برای طبقات متوسط و بالا، مراقبتهای عالی و مراقبتهای پزشکی ثابت ارائه میکردند.)<ref name =sanatoria/> آسایشگاه ظاهرا مزایای «هوای تازه» و کار ارائه میکردند. اما حتی تحت بهترین شرایط، ۵۰٪ از افرادی که وارد آنجا میشدند ظرف پنج سال فوت میکردند (“ca. ” ۱۹۱۶)<ref name =sanatoria/> |
|||
نرخ سل در اروپا، در اوایل قرن ۱۷ شروع به افزایش کرد. سل در اروپا در قرن ۱۸ به اوج خود رسید، زمانی که عامل نزدیک به ۲۵٪ از تمام مرگ و میرها بود.<ref>{{cite book|last=Bloom|first=editor, Barry R.|title=Tuberculosis: pathogenesis, protection, and control|year=1994|publisher=ASM Press|location=Washington, D.C.|isbn=978-1-55581-072-6}}</ref> مرگ و میر پس از آن در دهه ۵۰ قرن بیستم نزدیک به ۹۰٪ کاهش یافت.<ref>{{cite book|last=Persson|first=Sheryl|title=Smallpox, Syphilis and Salvation: Medical Breakthroughs That Changed the World|year=2010|publisher=ReadHowYouWant.com|isbn=978-1-4587-6712-7|pages=141|url=http://books.google.ca/books?id=-W7ch1d6JOoC&pg=PA141}}</ref> بهبود سلامت عمومی به طور قابل توجهی میزان سل را حتی قبل از استفاده از [[استرپتومایسین]] و آنتی بیوتیکهای دیگر کاهش داد. با این حال، این بیماری یک تهدید قابل توجه برای بهداشت عمومی باقی ماند. هنگامی که [[شورای تحقیقات پزشکی (UK)|شورای تحقیقات پزشکی]] در انگلستان در سال ۱۹۱۳ تشکیل شد، تمرکز اولیه آن تحقیقات سل بود.<ref>{{cite book|last=editor|first=Caroline Hannaway,|title=Biomedicine in the twentieth century: practices, policies, and politics|year=2008|publisher=IOS Press|location=Amsterdam|isbn=978-1-58603-832-8|pages=233|url=http://books.google.ca/books?id=o5HBxyg5APIC&pg=PA233}}</ref> |
|||
در سال ۱۹۴۶، تولید آنتی بیوتیک [[استرپتومایسین]] درمان مؤثر و درمان سل را به یک واقعیت تبدیل کرد. قبل از اینکه این دارو معرفی شود، تنها درمان (به جز آسایشگاهها) مداخله جراحی بود. «روش [[پنوموتوراکس]]» ریه آلوده را کلاپس و بیحرکت میکرد تا به آن «استراحت» دهد و امکان درمان ضایعات سلی را فراهم نماید.<ref>{{cite book|last=Shields|first=Thomas|title=General thoracic surgery|year=2009|publisher=Wolters Kluwer Health/Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-0-7817-7982-1|pages=792|url=http://books.google.ca/books?id=bVEEHmpU-1wC&pg=PA792|edition=7th ed.}}</ref> پیدایش MDR-TB، دوباره جراحی را به عنوان گزینهای از استانداردهای قابل قبول مراقبت در درمان عفونت سل معرفی کرد. مداخلات جراحی کنونی شامل حذف پاتولوژیک حفرههای قفسه سینه («تاول») در ریهها برای کاهش تعداد باکتریها و برای افزایش در معرض دارو قرار گرفتن باکتریهای باقی مانده در جریان خون میباشد. این مداخله به طور همزمان بار باکتریایی را کاهش میدهد و باعث افزایش اثربخشی درمان آنتی بیوتیک سیستمیک میشود.<ref>{{cite journal|author=Lalloo UG, Naidoo R, Ambaram A|title=Recent advances in the medical and surgical treatment of multi-drug resistant tuberculosis|journal=Curr Opin Pulm Med|volume=12|issue=3|pages=179–85|year=2006|month=May|pmid=16582672|doi=10.1097/01.mcp.0000219266.27439.52|url=http://meta.wkhealth.com/pt/pt-core/template-journal/lwwgateway/media/landingpage.htm?issn=1070-5287&volume=12&issue=3&spage=179}}</ref> اگرچه کارشناسان امیدوار بودند سل را به طور کامل حذف کنند ([[آبله]])، پیدایش گونههای [[مقاوم در برابر آنتی بیوتیک|مقاوم در برابر دارو]] در دهه ۸۰ قرن بیستم حذف سل را غیر محتمل تر کرد. تجدید حیات متعاقب سل موجب اعلام یک وضعیت اضطراری برای بهداشت جهانی توسط WHO در سال ۱۹۹۳ شد.<ref>{{cite web|title=Frequently asked questions about TB and HIV|url=http://www.who.int/tb/hiv/faq/en/index.html|work=World Health Organization|accessdate=15 April 2012}}</ref> |
|||
== جامعه و فرهنگ == |
|||
[[سازمان بهداشت جهانی]] و [[بنیاد بیل و ملیندا گیتس (Bill and Melinda Gates)]] در حال ارائه کمکهای مالی به تهیه یک آزمون تشخیصی سریع برای استفاده در کشورهایی با درآمد پایین و متوسط هستند.<ref name=Xpert2011>{{cite journal|last=Lawn|first=SD|coauthors=Nicol, MP|title=Xpert® MTB/RIF assay: development, evaluation and implementation of a new rapid molecular diagnostic for tuberculosis and rifampicin resistance.|journal=Future microbiology|date=2011 Sep|volume=6|issue=9|pages=1067-82|pmid=21958145}}</ref><ref>{{cite news|url=http://www.reuters.com/article/idUSTRE6B71RF20101208|title=WHO says Cepheid rapid test will transform TB care|work= Reuters|date=8 December 2010}}</ref> در سال ۲۰۱۱، بسیاری از مکانهای فقیر هنوز هم تنها به میکروسکوپی خلط دسترسی دارند.<ref>{{cite journal|last=Lienhardt|first=C|coauthors=Espinal, M, Pai, M, Maher, D, Raviglione, MC|title=What research is needed to stop TB? Introducing the TB Research Movement.|journal=PLoS medicine|date=2011 Nov|volume=8|issue=11|pages=e1001135|pmid=22140369|doi=10.1371/journal.pmed.1001135|pmc=3226454}}</ref> |
|||
در سال ۲۰۱۰، هند بالاترین تعداد کل موارد ابتلا به سل در سراسر جهان را داشت. یکی از دلایل، مدیریت ضعیف این بیماری توسط بخش مراقبتهای بهداشتی خصوصی بود. برنامههایی مانند [[برنامه کنترل سل ملی اصلاح شده]] به کاهش میزان سل در میان افرادی که مراقبتهای بهداشتی عمومی دریافت میکنند، کمک میکند.<ref name="Bhargava">{{cite journal|author=Anurag Bhargava, Lancelot Pinto, Madhukar Pai|title=Mismanagement of tuberculosis in India: Causes, consequences, and the way forward|journal=Hypothesis|volume=9|issue=1|pages=e7|year=2011|url=http://www.hypothesisjournal.com/?p=989}}</ref><ref>{{cite journal|last=Amdekar|first=Y|title=Changes in the management of tuberculosis.|journal=Indian journal of pediatrics|date=2009 Jul|volume=76|issue=7|pages=739-42|pmid=19693453}}</ref> |
|||
== تحقیقات == |
|||
واکسن BCG دارای محدودیتهایی است، و تحقیق برای تهیه واکسن سل جدید در حال انجام است.<ref name=VacRes2011>{{cite journal|last=Martín Montañés|first=C|coauthors=Gicquel, B|title=New tuberculosis vaccines.|journal=Enfermedades infecciosas y microbiologia clinica|date=2011 Mar|volume=29 Suppl 1|pages=57–62|pmid=21420568|doi=10.1016/S0213-005X(11)70019-2}}</ref> چند کاندیدای احتمالی در حال حاضر در [[کارآزمایی بالینی|فاز I و II کارآزمایی بالینی]] هستند.<ref name=VacRes2011/> دو رویکرد اصلی در حال تلاش برای بهبود اثر بخشی واکسن موجود هستند. یک رویکرد شامل اضافه کردن یک واکسن زیرواحد به BCG است. استراتژی دیگر در تلاش برای ایجاد واکسنهای جدید و بهتر است.<ref name=VacRes2011/> [[MVA85A]] نمونهای از یک واکسن زیرواحد است که در حال حاضر در آفریقای جنوبی در دست آزمایش میباشد. MVA85A مبتنی بر یک ویروس [[آبله گاوی]] با اصلاح ژنتیک میباشد.<ref name=Ibanga_2006>{{cite journal|author=Ibanga H, Brookes R, Hill P, Owiafe P, Fletcher H, Lienhardt C, Hill A, Adegbola R, McShane H|title=Early clinical trials with a new tuberculosis vaccine, MVA85A, in tuberculosis-endemic countries: issues in study design|journal=Lancet Infect Dis|volume=6|issue=8|pages=522–8|year=2006|doi= 10.1016/S1473-3099(06)70552-7|pmid = 16870530}}</ref> امید است که واکسنها نقش مهمی را در درمان بیماری نهفته و فعال داشته باشند.<ref>{{cite journal|author=Kaufmann SH|title=Future vaccination strategies against tuberculosis: Thinking outside the box|journal=Immunity|year=2010|volume=33|pages=567–77|pmid = 21029966|doi=10.1016/j.immuni.2010.09.015|issue=4}}</ref> |
|||
برای تشویق کشف بیشتر، محققان و سیاست گذاران، مدلهای جدید اقتصادی توسعه واکسن را ترویج میدهند، از جمله جوایز، مشوقهای مالیاتی، و [[تعهدات بازار پیشرفته]].<ref>{{cite journal|author=Webber D, Kremer M|url=http://www.who.int/bulletin/archives/79(8)735.pdf|title=Stimulating Industrial R&D for Neglected Infectious Diseases: Economic Perspectives|journal=Bulletin of the World Health Organization|volume=79|issue=8|year=2001|pages=693–801}}</ref><ref>{{cite journal|author=Barder O, Kremer M, Williams H|url=http://www.bepress.com/ev/vol3/iss3/art1|title=Advance Market Commitments: A Policy to Stimulate Investment in Vaccines for Neglected Diseases|journal=The Economists' Voice|volume=3|year=2006|issue=3|doi=10.2202/1553-3832.1144}}</ref> گروههای متعددی در تحقیقات شرکت دارند، از جمله [[مشارکت توقف سل]]،<ref>{{cite book|last=Economic|first=Department of|title=Achieving the global public health agenda: dialogues at the Economic and Social Council|year=2009|publisher=United Nations|location=New York|isbn=978-92-1-104596-3|pages=103|url=http://books.google.ca/books?id=VeF9dv74C4MC&pg=PA103|coauthors=Affairs, Social}}</ref> ابتکار واکسن سل در آفریقای جنوبی، و [[بنیاد جهانی واکسن سل Aeras]].<ref>{{cite book|last=Jong|first=[edited by] Jane N. Zuckerman, Elaine C.|title=Travelers' vaccines|year=2010|publisher=People's Medical Pub. House|location=Shelton, CT|isbn=978-1-60795-045-5|pages=319|url=http://books.google.ca/books?id=BKRpWFEy66wC&pg=PA319|edition=2nd ed.}}</ref> بنیاد جهانی واکسن سل Aeras هدیهای به مبلغ بیش از ۲۸۰ میلیون دلار (امریکا) را از [[بنیاد بیل و ملیندا گیتس]] به منظور توسعه و تجویز یک واکسن بهبود یافته علیه سل برای استفاده در کشورهای دارای سرایت بالای سل دریافت کرد.<ref>{{Cite web|last=Bill and Melinda Gates Foundation Announcement|title=Gates Foundation Commits $82.9 Million to Develop New Tuberculosis Vaccines|date=2004-02-12|url=http://www.globalhealth.org/news/article/4134}}</ref><ref>{{Cite web|last=Nightingale|first=Katherine|title=Gates foundation gives US$280 million to fight TB|date=2007-09-19|url=http://www.scidev.net/en/news/gates-foundation-gives-us280-million-to-fight-tb.html}}</ref> |
|||
== در سایر حیوانات == |
|||
میکوباکتریها بسیاری از حیوانات مختلف را آلوده میکنند، از جمله پرندگان،<ref>{{cite journal|last=Shivaprasad|first=HL|coauthors=Palmieri, C|title=Pathology of mycobacteriosis in birds.|journal=The veterinary clinics of North America. Exotic animal practice|date=2012 Jan|volume=15|issue=1|pages=41-55, v-vi|pmid=22244112}}</ref>جوندگان،<ref>{{cite journal|last=Reavill|first=DR|coauthors=Schmidt, RE|title=Mycobacterial lesions in fish, amphibians, reptiles, rodents, lagomorphs, and ferrets with reference to animal models.|journal=The veterinary clinics of North America. Exotic animal practice|date=2012 Jan|volume=15|issue=1|pages=25-40, v|pmid=22244111}}</ref> و خزندگان.<ref>{{cite journal|last=Mitchell|first=MA|title=Mycobacterial infections in reptiles.|journal=The veterinary clinics of North America. Exotic animal practice|date=2012 Jan|volume=15|issue=1|pages=101-11, vii|pmid=22244116}}</ref> زیرگونه «Mycobacterium tuberculosis» به ندرت در حیوانات وحشی دیده میشود.<ref>{{cite book|last=Wobeser|first=Gary A.|title=Essentials of disease in wild animals|year=2006|publisher=Blackwell Publ.|location=Ames, Iowa [u.a.]|isbn=978-0-8138-0589-4|pages=170|url=http://books.google.ca/books?id=JgyS6fxVasYC&pg=PA170|edition=1st ed.}}</ref> تلاش برای ریشه کنی سل گاوی ناشی از «[[میکوباکتریوم بوویس]]» از گلههای گاو و گوزن [[نیوزیلند]] نسبتا موفق بوده است.<ref>{{cite journal|last=Ryan|first=TJ|coauthors=Livingstone, PG, Ramsey, DS, de Lisle, GW, Nugent, G, Collins, DM, Buddle, BM|title=Advances in understanding disease epidemiology and implications for control and eradication of tuberculosis in livestock: the experience from New Zealand.|journal=Veterinary microbiology|date=2006 Feb 25|volume=112|issue=2-4|pages=211-9|pmid=16330161}}</ref> تلاشها در بریتانیا کمتر موفق بودهاند.<ref>{{cite journal|last=White|first=PC|coauthors=Böhm, M, Marion, G, Hutchings, MR|title=Control of bovine tuberculosis in British livestock: there is no 'silver bullet'.|journal=Trends in microbiology|date=2008 Sep|volume=16|issue=9|pages=420-7|pmid=18706814}}</ref><ref>{{cite journal|last=Ward|first=AI|coauthors=Judge, J, Delahay, RJ|title=Farm husbandry and badger behaviour: opportunities to manage badger to cattle transmission of Mycobacterium bovis?|journal=Preventive veterinary medicine|date=2010 Jan 1|volume=93|issue=1|pages=2-10|pmid=19846226}}</ref> |
|||
== منابع == |
== منابع == |
||
{{پانویس}} |
{{پانویس|۳|چپچین=بله}} |
||
<small> |
|||
* دکتر میرحقانی، لیلا. مداحی، مژگان. محمدی زاده، حمیدرضا. مرکز بهداشت غرب تهران-واحد پیشگیری و مبارزه با بیماریها |
|||
* دکتر عزیزی، فریدون؛ دکتر خاتمی، حسین؛ دکتر جانقربانی، محسن؛ دکتر معتبر، منصور. اپیدمیولوژی و کنترل بیماریهای شایع در ایران- نشر اشتیاق- چاپ دوم ۱۳۷۹. ISBN ۹۶۴-۹۰۷۲۲-۹-۲ |
|||
* درسنامه پزشکی آکسفورد ۱، چاپ مرکز نشر دانشگاهی ۱۳۶۸ |
|||
* Wikipedia contributors، "Tuberculosis،" Wikipedia، The Free Encyclopedia، [//en.wikipedia.org/w/index.php?title=Tuberculosis&oldid=250839619](accessed November ۱۰، ۲۰۰۸). |
|||
<small/> |
|||
==پیوند به بیرون== |
|||
{{ویکیانبار-رده|Tuberculosis}} |
{{ویکیانبار-رده|Tuberculosis}} |
||
{{ایدز}} |
{{ایدز}} |
||
نسخهٔ ۱۶ اکتبر ۲۰۱۳، ساعت ۱۴:۴۵
| سل | |
|---|---|
| تخصص | بیماری عفونی (تخصص پزشکی)، پزشکی ریه |
| فراوانی | 0.043—0.045% (سورینام), 0.00033—0.00053% (ایسلند), 0.077—0.079% (اکوادور), -0.99—1.01% (نروژ), -0.00088—0.00112% (فرانسه), 0.0029% (ایالات متحده آمریکا), 0.0028% |
| طبقهبندی و منابع بیرونی | |
| آیسیدی-۱۰ | A15–A19 |
| آیسیدی-۹-سیام | 010–018 |
| اُمیم | 607948 |
| دادگان بیماریها | 8515 |
| مدلاین پلاس | 000077 000624 |
| ئیمدیسین | med/۲۳۲۴ emerg/618 radio/411 |
| پیشنت پلاس | سل |
| سمپ | D014376 |
سل (به انگلیسی: Tuberculosi) یک بیماری عفونی شایع، و در بسیاری از موارد مرگبار است. این بیماری توسط گونههای مختلف میکوباکتریا، به طور معمول «میکوباکتریوم توبرکلوسیس» ایجاد میشود.[۱] سل به طور معمول به ریهها حمله میکند، اما بر قسمتهای دیگر بدن نیز میتواند تأثیر گذار باشد. وقتی افرادی که عفونت سلی فعال دارند سرفه، عطسه، و یا بزاق خود را از طریق هوا منتقل میکنند سل از طریق هوا پخش میشود.[۲] اغلب عفونتها بدون علامت و پنهان هستند. اما معمولا از هر ده عفونت نهفته یک عفونت در نهایت پیشرفت کرده و به بیماری فعال تبدیل میشود. اگر سل درمان نشود، بیش از ۵۰٪ از افرادی که به آن آلوده میشوند را به کام مرگ میکشد.
علائم کلاسیک عفونت سل فعال عبارتند از سرفه مزمن با خلط آغشته به خون، تب، تعریق شبانه، و کاهش وزن. (سل قبلا به دلیل کاهش وزن افراد به «زوال» مبتلا معروف بود.) عفونت اندامهای دیگر باعث طیف وسیعی از علائم میشود. تشخیص سل فعال به رادیولوژی (معمولا عکس از قفسه سینه با X-ray) و همچنین آزمایشهای میکروسکوپی و کشت میکروبیولوژیک مایعات بدن متکی است. تشخیص سل نهفته متکی بر تست پوستی توبرکولین (TST) و آزمایش خون میباشد. درمان دشوار است و مستلزم آن است که آنتی بیوتیکهای متعددی در یک مدت زمان طولانی استفاده شوند. ارتباطات اجتماعی نیز غربالگری و در صورت لزوم مورد درمان قرار میگیرند. مقاومت در برابر آنتی بیوتیکها یک مشکل رو به رشد در عفونتهای سل مقاوم در برابر داروهای چندگانه (MDR-TB) میباشد. برای جلوگیری از سل، مردم باید برای این بیماری غربالگری و با واکسن bacillus Calmette-Guérin واکسینه شوند.
کارشناسان معتقدند که یک سوم از جمعیت جهان مبتلا به «M. tuberculosis» هستند،[۳] و در هر ثانیه یک نفر به این تعداد افزوده میشود.[۳] در سال ۲۰۰۷، ۱۳٫۷ میلیون مورد مزمن در سطح جهان فعال بودند.[۴] در سال ۲۰۱۰، حدود ۸٫۸ میلیون مورد جدید به وجود آمده و ۱٫۵ میلیون مورد به مرگ انجامید، که عمدتا در کشورهای در حال توسعه رخ داده است.[۵] تعداد مطلق موارد ابتلا به سل از سال ۲۰۰۶ رو به کاهش بوده است، و موارد جدید از سال ۲۰۰۲ کاهش یافته است.[۵] سل به طور یکنواخت در سراسر جهان توزیع نشده است. تست توبرکولین حدود ۸۰٪ از جمعیت حاضر در بسیاری از کشورهای آسیایی و آفریقایی مثبت بوده است، اما تنها تست ۵-۱۰٪ از جمعیت ایالات متحده مثبت بوده است.[۱] مردم کشورهای در حال توسعه به دلیل کمبود ایمنی، بیشتر در معرض خطر سل قرار دارند. به طور معمول، این افراد به دلیل آلوده بودن به HIV و ابتلا به ایدز گرفتار سل میشوند.[۶]
علائم و نشانهها
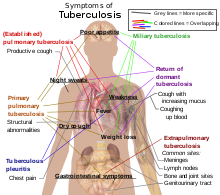
حدود ۵–۱۰٪ از افرادی که HIV ندارند، اما آلوده به سل هستند در طول عمر خود دچار بیماری فعال میشوند.[۸] در مقابل، ۳۰٪ از افرادی که آلوده به HIV و سل هستند دچار بیماری فعال میگردند.[۸] سل میتواند هر قسمتی از بدن را آلوده کند، اما معمولا در ریهها رخ میدهد (شناخته شده به عنوان سل ریوی).[۹] سل خارج ریوی زمانی رخ میدهد که سل به خارج از ریهها نفوذ میکند. سل خارج ریوی همچنین میتواند همزمان با سل ریوی وجود داشته باشد.[۹] علائم و نشانههای عمومی عبارتند از تب، لرز، تعریق شبانه، از دست دادن اشتها، کاهش وزن، و خستگی.[۹] همچنین پدیده انگشت چماقی قابل توجهی نیز میتواند رخ دهد.[۸]
ریوی
اگر یک عفونت سل فعال شود، در حدود ۹۰٪ از مردم در ریهها بروز میکند.[۶][۱۰] علائم میتواند شامل درد قفسه سینه و سرفههای طولانی باشد که تولید خلط میکنند. در حدود ۲۵٪ از افراد هیچ علائمی ندارند (یعنی آنها «بدون علامت» باقی میمانند).[۶] گاهی اوقات، افراد دچار سرفههای خونین در مقادیر کم میشوند. در موارد نادر، عفونت میتواند به تضعیف شریان ریوی بیانجامد، که منجر به خونریزی شدید به نام آنوریسم راسموسن میشود. سل میتواند تبدیل به یک بیماری مزمن شده و باعث زخمهای گسترده در نرمه فوقانی ریهها شود. قسمت فوقانی ریهها بیشتر تحت تأثیر قرار میگریند.[۹] دلیل آن به طور کامل روشن نیست.[۱] شاید قسمت فوقانی ریهها به دلیل جریان هوای بهتر[۱] یا خروجی ضعیف غدد لنفاوی بیشتر تحت تأثیر قرار میگیرند.[۹]
خارج ریوی
در ۱۵–۲۰٪ از موارد فعال، عفونت به خارج از اندامهای تنفسی گسترش مییابد که باعث بروز انواع دیگر سل میشود[۱۱] به سلی که خارج از اندامهای تنفسی رخ میدهد، «سل خارج ریوی» گفته میشود.[۱۲] سل خارج ریوی به طور معمول در افرادی که دچار نقص سیستم ایمنی هستند و کودکان رخ میدهد. سل خارج ریوی در بیش از ۵۰٪ از افرادی که HIV دارند دیده میشود.[۱۲] مکانهای عفونت قابل توجه خارج ریوی عبارتند از: شش شامه (در پلورزی (آماس شامه ریه) سلی)، سیستم عصبی مرکزی (در مننژیت سلی)، و سیستم لنفاوی (در سل غدد لنفاوی گردن). از میان مکانهای دیگر سل خارج ریوی در دستگاه ادراری تناسلی (در سل ادراری تناسلی) و در استخوانها و مفاصل (در سل ستون فقرات) نیز اتفاق میافتد. هنگامی که این بیماری در استخوان هم گسترش مییابد، آن را به عنوان «سل استخوانی» نیز میشناسند،[۱۳] که نوعی از استئومیلیت (کورک استخوانی) میباشد.[۱] یک نوع بالقوه جدی تر و شایع سل، سل «منتشر» نام دارد، که معمولا به عنوان سل ارزنی یا میلیاری شناخته شده است.[۹] سل ارزنی در حدود ۱۰٪ از موارد سل خارج ریوی را تشکیل میدهد.[۱۴]
علل
میکوباکتری

علت اصلی سل «میکوباکتریوم توبرکلوسیس»، یک باسیل بی حرکت هوازی کوچک است.[۹] بسیاری از ویژگیهای بالینی منحصر به فرد این پاتوژن به دلیل محتوای چربی بالای آن ایجاد میشود.[۱۵] این باسیل هر ۱۶ –۲۰ ساعت یک بار تقسیم میشود. سرعت آن در مقایسه با دیگر باکتریها که معمولا در کمتر از یک ساعت تقسیم میشوند آهسته است.[۱۶] غشای بیرونی میکوباکتریا از دولایه لیپیدی تشکیل شده است.[۱۷] اگر یک رنگ آمیزی گرم انجام شود، MTB یا رنگ بسیار کم «گرم مثبت» دارد یا اصلا رنگی به خود نمیگیرد چرا که دیواره سلولی آن دارای محتوای چربی و اسید مایکولیک بالا میباشد.[۱۸] MTB میتواند در برابر مواد ضد عفونی کننده ضعیف مقاومت کند و میتواند در یک شرایط خشک هفتهها زنده بماند. در طبیعت، باکتری تنها میتواند در داخل سلول یک ارگانیسم میزبان رشد کند، اما «M. tuberculosis» میتوان در آزمایشگاه کشت شود.[۱۹]
با استفاده از رنگهای بافتی بر روی نمونههای بلغم به دست آمده از سینه، دانشمندان میتوانند MTB را در زیر یک میکروسکوپ معمولی (نوری) تشخیص دهند. (بلغم، «خلط» نیز نامیده میشود.) MTB رنگهای خاصی را حتی بعد از واکنش با محلول اسیدی حفظ میکند، بنابراین به عنوان باسیل اسید-فاست (مقاوم در برابر رنگ بری اسید) (AFB) طبقه بندی شده است.[۱][۱۸] دو تکنیک رنگ آمیزی اسید فاست شایع تر هستند: رنگ آمیزی Ziehl–Neelsen، که AFBها را به رنگ قرمز روشن در میآورد که به وضوح در برابر یک پس زمینه آبی رنگ دیده میشوند،[۲۰] و رنگ آمیزی auramine-rhodamine و پس از آن میکروسکوپ فلورسانس.[۲۱]
مجموعه «M. tuberculosis»(MTBC) شامل چهار میکوباکتری سل زای دیگر میشود: “M. bovis,” “M. africanum,” “M. canetti,” و “M. microti”.[۲۲] «M. africanum»شایع نیست، اما علت قابل توجه ایجاد سل در بخشهایی از آفریقا میباشد.[۲۳][۲۴] «M. bovis» یک علت شایع سل بود، اما با ظهور شیر پاستوریزه تا حد زیادی این میکوباکتریوم را به عنوان یک مشکل بهداشت عمومی در کشورهای توسعه یافته از بین برد.[۱][۲۵] «M. canetti» نادر است و به نظر میرسد به شاخ آفریقا محدود باشد، اگر چه چند مورد در مهاجران آفریقایی دیده شده است.[۲۶][۲۷] «M. microti» نیز نادر بوده و اغلب در افراد دارای نقص ایمنی دیده میشود، اما این پاتوژن میتوانست شایع تر از آن باشد که ما فکر میکنیم.[۲۸]
دیگر میکوباکتریهای بیماری زای شناخته شده عبارتند از “M. leprae,” “M. avium,” و “M. kansasii”. دو گونه آخر به عنوان «میکوباکتریهای غیر سلی» (NTM) طبقه بندی شدهاند. NTM باعث ایجاد سل یا جذام نمیشود، اما آنها منجر به بیماریهای ریوی میشوند که شبیه سل است.[۲۹]
عوامل خطر ساز
عوامل متعددی مردم را بیشتر مستعد ابتلا به عفونت سل مینمایند. مهم ترین عامل خطر ساز در سراسر جهان HIV است؛ ۱۳٪ درصد از تمام موارد ابتلا به سل آلوده به ویروس HIV هستند.[۵] این مشکل در کشورهای جنوب صحرای آفریقا، که در آن نرخ HIV بالاست شایع است.[۳۰][۳۱] سل به ازدحام بیش از حد و تغذیه نامناسب بسیار مرتبط است. این ارتباط باعث میشود سل یکی از بیماریهای فقر اصلی باشد.[۶] این دسته از افراد در معرض خطر بالایی برای عفونت سل قرار دارند: افرادی که مواد مخدر ممنوع تزریق میکنند، ساکنان و کارگران و کارمندان مکانهایی که در آن افراد آسیب پذیر تجمع میکنند (به عنوان مثال، زندانها و پناهگاههای مخصوص بی خانمانها)، افرادی که فقیر هستند و به مراقبتهای پزشکی مناسب دسترسی ندارند، اقلیتهای قومی با خطر بالا، بچهها در تماس نزدیک با افراد با خطر بالا، و ارائه دهندگان مراقبتهای بهداشتی که در خدمت این افراد میباشد.[۳۲] بیماری ریوی مزمن، یکی دیگر از عوامل خطر ساز قابل توجه است. بیماری سیلیکوز خطر را حدودا ۳۰ برابر میکند.[۳۳] افرادی که سیگار میکشند نسبت به غیر سیگاریها تقریبا دو برابر در معرض خطر ابتلا به سل هستند.[۳۴] بیماریهای دیگر نیز میتوانند خطر ابتلا به سل را افزایش دهند، از جمله اعتیاد به الکل[۶] و دیابت قندی (خطر را سه برابر میکند).[۳۵] برخی داروها، مانند کورتیکواستروئیدها و Infliximab (یک آنتی بادی مونوکلونال ضد αTNF)، به خصوص در جوامع توسعه یافته از عوامل خطر ساز بسیار مهم هستند.[۶]همچنین، یک استعداد ژنتیکی[۳۶] نیز وجود دارد، اما دانشمندان مشخص نکردهاند که چقدر مهم است.[۶]
مکانیسم

انتقال
هنگامی که افراد مبتلا به سل فعال آواز بخوانند، سرفه، عطسه، صحبت، یا تف کند، آنها قطرات عفونی معلق در هوا به قطر ۰٫۵ تا ۵ میکرومتر را پخش میکنند. تنها یک عطسه میتواند تا ۴۰٬۰۰۰ قطره را منتشر کند.[۳۷] هر قطره میتواند بیماری را منتقل کند زیرا دوز عفونی سل بسیار پایین است. (کسی که کمتر از ۱۰ باکتری را استنشاق کند میتواند آلوده شود).[۳۸]
مردمی که در تماسهای طولانی مدت، مکرر، یا نزدیک با افراد مبتلا به سل هستند در معرض خطر آلوده شدن به عفونت، با نرخ عفونت حدود ۲۲ درصد میباشند.[۳۹] یک فرد مبتلا به سل فعال، اما درمان نشده میتواند ۱۰-۱۵ نفر (یا بیشتر) را در هر سال آلوده کند.[۳] به طور معمول، تنها افراد دارای سل فعال این بیماری را انتقال میدهند. تصور نمیشود که افراد مبتلا به عفونت نهفته مسری باشند.[۱] احتمال انتقال از فردی به فرد دیگر به عوامل متعددی بستگی دارد. این عوامل عبارتند از تعداد قطرات عفونی که حامل منتشر میکند، کارآمدی تهویه محیط زیست افراد، مدت زمان در معرض قرار گرفتن، میزان واگیردار بودن گونه «M. tuberculosis»، و سطح ایمنی در فرد غیرآلوده.[۴۰] برای جلوگیری از آبشار شیوع فرد به فرد، افراد مبتلا به سل فعال («آشکار») را جدا کنید و آنها را تحت رژیمهای داروی ضد سل قرار دهید. پس از حدود دو هفته درمان مؤثر، به طور کلی افراد مبتلا به عفونت فعال غیر مقاوم برای دیگران مسری نخواهند بود.[۳۹] اگر کسی آلوده شود، به طور معمول سه تا چهار هفته طول میکشد تا شخص به تازگی آلوده شده به اندازه کافی برای انتقال بیماری به دیگران مسری شود.[۴۱]
بیماری زایی
در حدود ۹۰٪ درصد از افرادی که مبتلا به «M. tuberculosis» هستند عفونت سل نهفته بدون علامت دارند (که گاهی اوقات LTBI نامیده میشود).[۴۲] این افراد در طول عمر خود تنها ۱۰٪ شانس پیشرفت عفونت نهفته به بیماری سل فعال آشکار را دارند.[۴۳] برای افراد مبتلا به HIV، خطر اینکه آنها به سل فعال مبتلا شوند به نزدیک ۱۰٪ در سال میرسد.[۴۳] اگر درمان مؤثر داده نشود، میزان مرگ و میر در موارد سل فعال تا ۶۶٪ میباشد.[۳]
عفونت سل وقتی که میکوباکتریها به حبابچههای ریوی میرسد شروع میشود، جایی که آنها به endosomes از ماکروفاژهای آلوئولی حمله کرده و در داخل آن تکثیر میشوند.[۱][۴۴] محل اولیه عفونت در ریهها، معروف به «کانون گان»، یا در قسمت فوقانی لوب تحتانی، یا در قسمت تحتانی لوب فوقانی واقع شده است.[۱] سل ریهها میتواند از طریق عفونت از جریان خون نیز ایجاد شود، که به عنوان کانون سیمون شناخته شده است. یک عفونت کانون سیمون به طور معمول در بالای ریه دیده میشود.[۴۵] این انتقال خونی میتواند بیماری را به محلهای دور تر از جمله غدد لنفاوی محیطی، کلیهها، مغز، و استخوانها نیز گسترش دهد.[۱][۴۶] سل بر تمام قسمتهای بدن تأثیر میگذارد، هر چند به دلایل نامعلوم به ندرت قلب، عضلات اسکلتی، لوزالمعده، یا تیروئید را تحت تأثیر قرار میدهد.[۴۷]
سل به عنوان یکی از بیماریهای التهابی گرانولومــاتوز دسته بندی میشود. ماکروفاژها، T لنفوسیتها، B لنفوسیتها، و فیبروبلاستها از جمله سلولهایی هستند که جمع میشوند تا گرانولومها را تشکیل دهند. لنفوسیتها ماکروفاژهای آلوده را احاطه میکنند. گرانولوم از انتشار میکوباکتریها جلوگیری کرده و یک محیط محلی را برای تعامل سلولهای سیستم ایمنی بدن فراهم مینماید. باکتریها در داخل گرانولوم میتوانند ساکت بمانند، که منجر به عفونت نهفته میشود. یکی دیگر از ویژگیهای گرانولومها توسعه مرگ سلولی غیر طبیعی (نکروز) در مرکز برآمدگیها است. برای چشم غیر مسلح، این نکروز، بافتی نرم، شبیه پنیر سفید دارد و نکروز پنیری نامیده میشوند.[۴۸]
باکتریهای سل میتوانند از یک منطقه آسیب دیده بافت وارد جریان خون شود. آنها میتوانند در سراسر بدن گسترش یافته و کانونهای متعدد عفونت را ایجاد کنند، که مانند برآمدگیهای کوچک سفید در بافتها دیده میشوند.[۴۹] این نوع شدید از بیماری سل سل ارزنی نامیده میشود. این شکل از سل بیشتر در کودکان و افراد مبتلا به HIV شایع است.[۵۰] افراد مبتلا به سل منتشر، حتی با درمان هم میزان مرگ و میر بالایی دارند (حدود ۳۰٪).[۱۴][۵۱]
در بسیاری از مردم، عفونت ظهور و افول دارد. تخریب و نکروز بافت اغلب با بهبود و فیبروز متعادل میشود.[۴۸] بافت متأثر، با جای زخم و حفرههای پر شده با مواد نکروز پنیری جایگزین میشود. در بیماری فعال، برخی از این حفرهها به راههای هوایی نایژهها پیوسته و این مواد میتوانند با سرفه کردن بیرون بریزند. این مواد حاوی باکتری زنده هستند و میتوانند عفونت را پخش کنند. درمان با آنتی بیوتیکهای مناسب، باکتریها را میکشد و امکان بهبودی را فراهم میکند. هنگامی که بیماری درمان شد، مناطق آسیب دیده توسط بافتهای همبند جای زخم جایگزین میشوند.[۴۸]
تشخیص
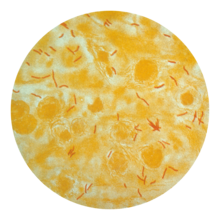
سل فعال
تشخیص سل فعال صرفا بر اساس علائم و نشانهها دشوار است.[۵۲] همچنین تشخیص بیماری در افرادی که دچار دپرسیون ایمنی هستند نیز مشکل است.[۵۳] با این حال، افرادی که دارای علائم بیماری ریوی یا علائم مزاجی هستند که بیش از دو هفته ادامه مییابند ممکن است سل داشته باشند.[۵۳] یک عکس از قفسه سینه با X-ray و چند کشت خلط برای باسیلهای اسید فاست به طور معمول بخشی از ارزیابی اولیه میباشند.[۵۳] آزمونهای اینترفرون گاما ترشح شده (IGRAها) و آزمونهای پوستی توبرکولین در جوامع در حال توسعه مفید نیستند.[۵۴][۵۵] IGRAها در افراد مبتلا به HIV نیز محدودیتهای مشابهی دارند.[۵۶][۵۷]
یک تشخیص قطعی سل زمانی انجام میشود که «M. tuberculosis» در یک نمونه بالینی شناسایی شود (برای مثال، خلط چرک، یا یک بیوپسی از بافت). با این حال، روند دشوار کشت برای این ارگانیسم دارای رشد آهسته میتواند دو تا شش هفته برای کشت خون یا خلط طول بکشد.[۵۸] از این رو، درمان اغلب قبل از تأیید کشتها آغاز میشود.[۵۹]
آزمونهای تقویت اسید نوکلئیک و آزمایش آدنوزین آمیناز میتوانند سل را به سرعت تشخیص دهند.[۵۲] با این حال، این آزمایشها به طور مداوم توصیه نمیشوند چرا که آنها به ندرت چگونگی درمان یک فرد را تغییر میدهند.[۵۹] آزمایش خون برای تشخیص آنتی بادیها دقیق یا حساس نیستند، بنابراین توصیه نمیشوند.[۶۰]
سل نهفته

تست پوستی توبرکولین مانتو اغلب برای غربالگری افراد در معرض خطر بالای بیماری سل استفاده میشود.[۶۱] این تست میتواند در افراد مبتلا به سارکوئیدوز، لنفوم هوچکین، و سوء تغذیه به صورت کاذب منفی باشد. مهمتر از همه، این تست میتواند در افرادی که سل فعال دارند به صورت کاذب منفی باشد.[۱] سنجش اینترفرون گامای آزاد (IGRAها) در یک نمونه خون برای افرادی که تست مانتو مثبت دارند توصیه میشود.[۵۹] IGRAها تحت تأثیر ایمن سازی یا اکثر میکوباکتریهای زیست محیطی قرار نمیگیرند، بنابراین آنها نتایج مثبت کاذب کمتری ارائه میکنند.[۶۲] با این حال آنها تحت تأثیر «M. szulgai»، «M. marinum» و «M. kansasii» قرار میگیرند.[۶۳] IGRAها زمانی که همراه با تست پوستی استفاده میشوند میتوانند حساسیت بیشتری داشته باشند. اما وقتی IGRAها به تنهایی استفاده میشوند میتوانند حساسیت کمتری نسبت به تست پوستی داشته باشند.[۶۴]
پیشگیری
تلاش برای جلوگیری و کنترل سل بر واکسیناسیون نوزادان و تشخیص و درمان مناسب موارد فعال متکی میباشد.[۶] سازمان بهداشت جهانی (WHO) موفقیتهایی را در رژیمهای درمانی بهبود یافته به دست آورده است. کاهش کوچکی در تعداد موارد دیده شده است.[۶]
واکسنها
تا سال ۲۰۱۱، تنها واکسن موجود bacillus Calmette-Guérin (BCG) میباشد. BCG در برابر بیماریهای منتشر شده در دوران کودکی مؤثر است، اما حفاظت متناقضی را در برابر ابتلا به سل ریوی ایجاد میکند.[۶۵] با این حال، این گسترده ترین واکسن مورد استفاده در سراسر جهان است، که بیش از ۹۰٪ از همه کودکان را واکسینه میکند.[۶] با این حال، ایمنی ایجاد شده توسط آن بعد از حدود ده سال کاهش مییابد.[۶] سل در اکثر نقاط کانادا، بریتانیا، و ایالات متحده شایع نیست، بنابراین BCG فقط برای افرادی که در معرض خطر بالا قرار دارند استفاده میشود.[۶۶][۶۷][۶۸] یکی از دلایل عدم استفاده از واکسن این است که باعث میشود تست پوستی توبرکولین مثبت کاذب شود، که این آزمون را برای غربالگری این بیماری بی فایده مینماید.[۶۸] واکسنهای جدید در دست تهیه هستند.[۶]
بهداشت عمومی
سازمان جهانی بهداشت در سال ۱۹۹۳ سل را «وضعیت اضطراری برای بهداشت جهانی» اعلام کرد.[۶] در سال ۲۰۰۶، مشارکت توقف سل، طرح جهانی برای متوقف کردن سل را مطرح کرد که قرار است تا سال ۲۰۱۵ جان ۱۴ میلیون نفر را حفظ کند.[۶۹] تعدادی از اهداف تعیین شده به احتمال زیاد تا سال ۲۰۱۵ حاصل نمیشوند، این امر بیشتر به دلیل افزایش سل مرتبط با HIV و ظهور سل مقاوم در برابر چند دارو (MDR-TB) میباشد.[۶] سیستم طبقه بندی سل که جامعه بیماریهای صدری آمریکا آن را تهیه کرده است در برنامههای بهداشت عمومی استفاده میشود.[۷۰]
مدیریت
درمان سل از آنتی بیوتیکها برای از بین بردن باکتریها استفاده میکند. درمان مؤثر سل مشکل است که به دلیل ساختار غیر معمول و ترکیب شیمیایی دیواره سلولی میکوباکتریومی میباشد. دیواره سلولی داروها را بیرون نگه میدارد و باعث میشود که بسیاری از آنتی بیوتیکها بی اثر شوند.[۷۱] دو آنتی بیوتیکی که بیشترین استفاده را دارند ایزونیازید و ریفامپیسین هستند و درمان میتواند ماهها ادامه یابد.[۴۰] در درمان سل نهفته معمولا تنها از یک آنتی بیوتیک استفاده میشود.[۷۲] بیماری سل فعال، به منظور کاهش خطر ایجاد مقاومت در برابر آنتی بیوتیک در باکتری، با ترکیبی از چند آنتی بیوتیک بهتر درمان میشود.[۶] افراد مبتلا به عفونت نهفته نیز درمان میشوند تا از ابتلای آنها به بیماری سل فعال در آینده جلوگیری شود.[۷۲] WHO درمان با مشاهده مستقیم را توصیه میکند. در این روش درمانی، ارائه دهنده مراقبتهای بهداشتی مصرف دارو توسط فرد را مشاهده مینماید. هدف کاهش تعداد افرادی است که آنتی بیوتیکها را به طور مناسب مصرف نمیکنند.[۷۳] با این حال، شواهد برای حمایت از درمان با مشاهده مستقیم ضعیف است.[۷۴] روشهایی که به مردم یادآوری میکند که درمان بسیار مهم است مؤثر میباشند.[۷۵]
شروع جدید
در سال ۲۰۱۰، درمان توصیه شده برای سل ریوی تازه بروز کرده، ترکیبی از آنتی بیوتیکها به مدت شش ماه میباشد. برای دو ماه اول، ریفامپیسین، ایزونیازید، پیرازینامید و اتامبوتول تجویز شود. در چهار ماه بعد، تنها ریفامپیسین و ایزونیازید تجویز شود.[۶] در صورتی که مقاومت به ایزونیازید بالا باشد، میتوان به جای آن از اتامبوتول در چهار ماه پایانی استفاده کرد.[۶]
بیماری عود کننده
اگر سل عود کند، قبل از شروع درمان برای تعیین آنتی بیوتیکهایی که به آن حساس است آزمایش انجام دهید.[۶] اگر سل مقاوم به چند دارو (MDR-TB) تشخیص داده شود، درمان با حداقل چهار آنتی بیوتیک مؤثر برای ۱۸-۲۴ ماه توصیه میشود.[۶]
مقاومت به دارو
مقاومت اولیه هنگامی رخ میدهد که فرد به یک گونه مقاوم سل مبتلا میشود. فرد مبتلا به سل کاملا حساس (مستعد) ممکن است در طول درمان دچار مقاومت ثانویه (اکتسابی) شود. یک فرد در صورتی که از رژیم تجویز شده به طور مناسب پیروی نکند (عدم تطابق)، یا اگر از داروهایی با کیفیت پایین استفاده کند، ممکن است به دلیل درمان نامناسب دچار مقاومت ثانویه شود.[۷۶] سل مقاوم در برابر دارو، یک مسئله جدی در بهداشت عمومی بسیاری از کشورهای در حال توسعه است. درمان سل مقاوم در برابر دارو طولانی تر است و به داروهای گران تر نیاز دارد. MDR-TB به عنوان مقاومت در برابر دو داروی مؤثر رده اول سل: ریفامپیسین و ایزونیازید، تعریف شده است. سل بسیار مقاوم در برابر دارو در برابر سه یا بیشتر از سه مورد از شش کلاس داروهای رده دوم مقاوم است.[۷۷] سل کاملا مقاوم در برابر دارو نسبت به تمام داروهایی که در حال حاضر استفاده میشود مقاوم است. سل کاملا مقاوم در برابر دارو برای اولین بار در سال ۲۰۰۳ در ایتالیا مشاهده شد، اما از آن به بعد تا سال ۲۰۱۲ به طور گسترده گزارش نشده است.[۷۸]
پیش شناخت
پیشرفت عفونت سل به بیماری سل آشکار زمانی رخ میدهد که باسیل بر دفاعهای سیستم ایمنی غلبه و شروع به تکثیر کند. در بیماری سل اولیه (حدود ۱-۵٪ از موارد)، این پیشرفت به سرعت پس از عفونت اولیه رخ میدهد.[۱] با این حال، در اکثر موارد، یک عفونت نهفته بدون هیچ نشانه آشکاری رخ میدهد.[۱] این باسیلهای خفته باعث ایجاد سل فعال در ۵-۱۰٪ از این موارد نهفته میشوند، و اغلب این امر سالها پس از عفونت اتفاق میافتد.[۸]
خطر فعال شدن مجدد با سرکوب سیستم ایمنی افزایش مییابد، مانند آنچه که از آلودگی به HIV ناشی میشود. در افراد مبتلا به «M. tuberculosis» و HIV، خطر فعال شدن مجدد به ۱۰٪ در سال افزایش مییابد.[۱] مطالعاتی که از طرحهای DNA نژادهای «M. tuberculosis» استفاده میکنند، نشان میدهند که عفونت مجدد باعث عود سل بیشتر از آنچه قبلا تصور میشد میشود.[۷۹] عفونت مجدد ممکن است موجب بیش از ۵۰٪ از موارد فعال شده مجدد در مناطقی که در آن سل شایع است بشود.[۸۰] احتمال مرگ و میر ناشی از سل در حدود ۴٪ در سال ۲۰۰۸ بود، که کمتر از ۸٪ در سال ۱۹۹۵ است.
شیوع
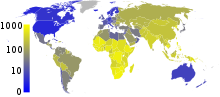
حدود یک سوم از جمعیت جهان با «M. tuberculosis» آلوده شده است. در هر ثانیه یک عفونت جدید در مقیاس جهانی رخ میدهد.[۳] با این حال، بسیاری از عفونتها به «M. tuberculosis» منجر به بیماریهای سل نمیشود،[۸۲] و ۹۰-۹۵٪ از عفونتها بدون علامت باقی میمانند.[۴۲] در سال ۲۰۰۷، حدود ۱۳٫۷ میلیون مورد مزمن فعال وجود داشت.[۴] در سال ۲۰۱۰، ۸٫۸ میلیون مورد جدید سل، و ۱٫۴۵ میلیون مرگ و میر شناسایی شد، که بیشتر اینها در کشورهای در حال توسعه اتفاق میافتد.[۵] از این ۱٫۴۵ میلیون مرگ و میر، در حدود ۰٫۳۵ میلیون نفر در افراد آلوده به HIV رخ داد.[۸۳]
سل دومین علت شایع مرگ ناشی از بیماریهای عفونی (پس از مرگ به علت HIV/AIDS) است.[۹] تعداد مطلق موارد ابتلا به سل («شیوع») از سال ۲۰۰۵ رو به کاهش بوده است. موارد جدید سل («بروز») از سال ۲۰۰۲ کاهش یافته است.[۵] چین به خصوص پیشرفت چشمگیری داشته است. چین میزان مرگ و میر ناشی از سل خود را بین سالهای ۱۹۹۰ و ۲۰۱۰ حدود ۸۰٪ کاهش داده است.[۸۳] سل در کشورهای در حال توسعه شایع تر است. حدود ۸۰٪ از جمعیت بسیاری از کشورهای آسیایی و آفریقایی در آزمون توبرکولین تست مثبت داشتهاند، اما تنها ۵-۱۰٪ از جمعیت ایالات متحده آزمون مثبت داشتهاند.[۱] کارشناسان امیدوار بودند که سل را به طور کامل کنترل کنند. با این حال، عوامل متعددی کنترل کامل سل را بعید میکند. تهیه یک واکسن مؤثر دشوار بوده است. تشخیص بیماری گران است و زمان زیادی میبرد. درمان چندین ماه طول میکشد. افراد مبتلا به HIV بیشتری گرفتار سل میشوند. سل مقاوم در برابر دارو در دهه ۸۰ مشاهده شد.[۶]
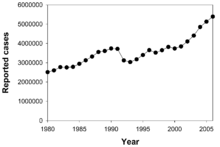
در سال ۲۰۰۷، کشور دارای بیشترین میزان شیوع تخمینی سل، سوازیلند، با ۱٬۲۰۰ مورد در هر ۱۰۰٬۰۰۰ نفر بود. هند بیشترین شیوع در کل را با ۲٫۰ میلیون مورد جدید داشت.[۴] در کشورهای توسعه یافته، سل کمتر شایع است و به طور عمده در مناطق برون شهری یافت میشود. در سال ۲۰۱۰، نرخ TB در هر ۱۰۰٬۰۰۰ نفر در مناطق مختلف جهان بدین شرح بود: در سطح جهانی ۱۷۸، آفریقا ۳۳۲، آمریکا ۳۶، شرق مدیترانه ۱۷۳، اروپا ۶۳، جنوب شرق آسیا ۲۷۸، و غرب اقیانوس آرام ۱۳۹.[۸۳] در کانادا و استرالیا، سل در میان مردم بومی بسیار رایج است، به ویژه در مناطق دور افتاده.[۸۵][۸۶] در ایالات متحده، مرگ و میر ناشی از سل سکنه بومی پنج برابر بیشتر است.[۸۷]
شیوع سل در سنین مختلف متفاوت است. در آفریقا، سل به طور عمده افراد بین ۱۲ و ۱۸ سال و نوجوانان را تحت تأثیر قرار میدهد.[۸۸] با این حال، در کشورهایی که در آن نرخ بروز سل به طور چشمگیری کاهش یافته است (مانند ایالات متحده)، سل عمدتا بیماری افراد پیر و افراد دارای سیستم ایمنی در معرض خطر است.[۱][۸۹]
تاریخچه

سل از دوران باستان همراه انسان بوده است.[۶] قدیمی ترین تشخیص بدون ابهام «M. tuberculosis» شامل شواهد این بیماری در بقایای گاومیش کوهان دار امریکایی است که به ۱۷٬۰۰۰ سال پیش باز میگردد.[۹۰] با این حال، مشخص نیست که آیا سل، در گاومیش به وجود آمده و پس از آن به انسان منتقل شده است، یا اینکه از یک جد مشترک انشعاب یافته است.[۹۱] دانشمندان زمانی اعتقاد داشتند که انسان MTBC را از حیوانات هنگام اهلی کردن آنها گرفته است. با این حال، ژنهای مجموعه «M. tuberculosis» (MTBC) در انسان با MTBC در حیوانات مقایسه شدهاند، و ثابت شده است که این تئوری نادرست است. هر دو گونه باکتری سل یک جد مشترک دارند، که میتوانسته است انسان را در اوایل انقلاب نوسنگی آلوده کرده باشد.[۹۲] باقی ماندههای اسکلتی نشان میدهد که انسانهای ماقبل تاریخ (۴۰۰۰ سال قبل از میلاد مسیح) سل داشتهاند. پژوهشگران پوسیدگی مسلول را در ستون فقرات مومیایی مصری یافتهاند که به ۳۰۰۰-۲۴۰۰ سال قبل از میلاد باز میگردد.[۹۳] «Phthisis» یک کلمه یونانی به معنی «مصرف» است که اصطلاح قدیمی برای بیماری سل ریوی میباشد.[۹۴] در حدود ۴۶۰ سال قبل از میلاد، بقراط سل ریوی را به عنوان گسترده ترین بیماری در آن زمان شناسایی کرد. افراد مبتلا به سل ریوی تب و سرفه خونین داشتند. سل ریوی تقریبا همیشه کشنده بود.[۹۵] مطالعات ژنتیکی نشان میدهد که سل از حدود سال ۱۰۰ میلادی در میان آمریکاییها وجود داشته است.[۹۶]
قبل از انقلاب صنعتی، فرهنگ عامه اغلب سل را با خون آشامها مرتبط می دانسته است. هنگامی که یکی از اعضای خانواده به دلیل سل فوت میکرد، دیگر اعضای آلوده، سلامت خود را به آرامی از دست میدادند. مردم بر این باور بودند که فرد اصلی مبتلا به سل زندگی را از دیگر اعضای خانواده می ربوده است.[۹۷]
نوع ریوی مرتبط با برآمدگیها به عنوان یک آسیب شناسی توسط دکتر ریچارد مورتون در سال ۱۶۸۹ تعیین شد.[۹۸][۹۹]با این حال، سل انواع مختلفی از علائم را داراست، از این رو، سل تا دهه ۲۰ قرن نوزدهم به عنوان یک بیماری واحد شناسایی نشده بود. این بیماری در سال ۱۸۳۹ توسط جی. ال. شوئن سل نامیده شد.[۱۰۰] طی سالهای ۱۸۳۸-۱۸۴۵، دکتر جان کروگان (John Croghan)، صاحب غار ماموت، افراد مبتلا به سل را به داخل غار میبرد به این امید که این بیماری را با درجه حرارت ثابت و خلوص هوای غار درمان کند: آنها ظرف یک سال درگذشتند.[۱۰۱] هرمان برمر (Hermann Brehmer) اولین آسایشگاه سل را در سال ۱۸۵۹ در Sokołowsko، لهستان باز کرد.[۱۰۲]

باسیلی که باعث بیماری سل میشود، «میکوباکتریوم توبرکلوسیس»، در ۲۴ مارس ۱۸۸۲ توسط رابرت کخ (Robert Koch) شناخته و توصیف شد. او موفق به دریافت جایزه نوبل در فیزیولوژی یا پزشکی در سال ۱۹۰۵ برای این کشف شد.[۱۰۳] کخ (Koch) معتقد نبود که بیماری سل گاومیشی (گاوی) و سل انسانی مشابه باشند. این باور درک اینکه که شیر آلوده هم یک منبع عفونت بود را به تعویق انداخت. پس از آن، خطر انتقال از این منبع با اختراع روند پاستوریزاسیون به طور قابل توجهی کاهش یافت. کخ (Koch) در سال ۱۸۹۰ یک عصاره گلیسیرین از باسیل سل را به عنوان «درمان» سل اعلام کرد. او آن را «توبرکولین» نامید. اگرچه «توبرکولین» مؤثر نبود اما از آن به عنوان یک تست غربالگری برای وجود سل پیش بالینی استفاده شد.[۱۰۴]
آلبرت کالمیت (Albert Calmette) و کامیل گوئرین (Camille Guérin) در سال ۱۹۰۶ اولین موفقیت را در ایمن سازی علیه سل به دست آوردند. آنها از گونه ضعیف شده سل گاوی استفاده کردند، و آن واکسن را BCG نامیدند (باسیل کلمنت و گوئرین). واکسن BCG برای اولین بار در سال ۱۹۲۱ در فرانسه بر روی انسانها مورد استفاده قرار گرفت.[۱۰۵] با این حال این واکسن BCG پس از جنگ جهانی دوم تنها در USA بریتانیا، و آلمان به صورت گسترده پذیرفته شد.[۱۰۶]
سل به عنوان گسترده ترین بیماری همه گیر فقرای شهری، باعث بزرگترین نگرانی عمومی در قرن ۱۹ و اوایل قرن ۲۰ شد. در سال ۱۸۱۵، یکی از هر چهار مرگ در انگلستان به دلیل «مصرف» بود. در سال ۱۹۱۸، سل دلیل یکی از هر شش مرگ در فرانسه بود. پس از اینکه دانشمندان دهه ۸۰ قرن ۱۹ فهمیدند که بیماری مسری است، سل در فهرست بیماریهای قابل اخطار رسمی در بریتانیا قرار گرفت. کمپینهایی برای جلوگیری از تف کردن مردم در مکانهای عمومی شروع شد و فقرای آلوده به رفتن آسایشگاههایی «تشویق» میشدند که شبیه زندان بود. (آسایشگاهها برای طبقات متوسط و بالا، مراقبتهای عالی و مراقبتهای پزشکی ثابت ارائه میکردند.)[۱۰۲] آسایشگاه ظاهرا مزایای «هوای تازه» و کار ارائه میکردند. اما حتی تحت بهترین شرایط، ۵۰٪ از افرادی که وارد آنجا میشدند ظرف پنج سال فوت میکردند (“ca. ” ۱۹۱۶)[۱۰۲]
نرخ سل در اروپا، در اوایل قرن ۱۷ شروع به افزایش کرد. سل در اروپا در قرن ۱۸ به اوج خود رسید، زمانی که عامل نزدیک به ۲۵٪ از تمام مرگ و میرها بود.[۱۰۷] مرگ و میر پس از آن در دهه ۵۰ قرن بیستم نزدیک به ۹۰٪ کاهش یافت.[۱۰۸] بهبود سلامت عمومی به طور قابل توجهی میزان سل را حتی قبل از استفاده از استرپتومایسین و آنتی بیوتیکهای دیگر کاهش داد. با این حال، این بیماری یک تهدید قابل توجه برای بهداشت عمومی باقی ماند. هنگامی که شورای تحقیقات پزشکی در انگلستان در سال ۱۹۱۳ تشکیل شد، تمرکز اولیه آن تحقیقات سل بود.[۱۰۹]
در سال ۱۹۴۶، تولید آنتی بیوتیک استرپتومایسین درمان مؤثر و درمان سل را به یک واقعیت تبدیل کرد. قبل از اینکه این دارو معرفی شود، تنها درمان (به جز آسایشگاهها) مداخله جراحی بود. «روش پنوموتوراکس» ریه آلوده را کلاپس و بیحرکت میکرد تا به آن «استراحت» دهد و امکان درمان ضایعات سلی را فراهم نماید.[۱۱۰] پیدایش MDR-TB، دوباره جراحی را به عنوان گزینهای از استانداردهای قابل قبول مراقبت در درمان عفونت سل معرفی کرد. مداخلات جراحی کنونی شامل حذف پاتولوژیک حفرههای قفسه سینه («تاول») در ریهها برای کاهش تعداد باکتریها و برای افزایش در معرض دارو قرار گرفتن باکتریهای باقی مانده در جریان خون میباشد. این مداخله به طور همزمان بار باکتریایی را کاهش میدهد و باعث افزایش اثربخشی درمان آنتی بیوتیک سیستمیک میشود.[۱۱۱] اگرچه کارشناسان امیدوار بودند سل را به طور کامل حذف کنند (آبله)، پیدایش گونههای مقاوم در برابر دارو در دهه ۸۰ قرن بیستم حذف سل را غیر محتمل تر کرد. تجدید حیات متعاقب سل موجب اعلام یک وضعیت اضطراری برای بهداشت جهانی توسط WHO در سال ۱۹۹۳ شد.[۱۱۲]
جامعه و فرهنگ
سازمان بهداشت جهانی و بنیاد بیل و ملیندا گیتس (Bill and Melinda Gates) در حال ارائه کمکهای مالی به تهیه یک آزمون تشخیصی سریع برای استفاده در کشورهایی با درآمد پایین و متوسط هستند.[۱۱۳][۱۱۴] در سال ۲۰۱۱، بسیاری از مکانهای فقیر هنوز هم تنها به میکروسکوپی خلط دسترسی دارند.[۱۱۵]
در سال ۲۰۱۰، هند بالاترین تعداد کل موارد ابتلا به سل در سراسر جهان را داشت. یکی از دلایل، مدیریت ضعیف این بیماری توسط بخش مراقبتهای بهداشتی خصوصی بود. برنامههایی مانند برنامه کنترل سل ملی اصلاح شده به کاهش میزان سل در میان افرادی که مراقبتهای بهداشتی عمومی دریافت میکنند، کمک میکند.[۱۱۶][۱۱۷]
تحقیقات
واکسن BCG دارای محدودیتهایی است، و تحقیق برای تهیه واکسن سل جدید در حال انجام است.[۱۱۸] چند کاندیدای احتمالی در حال حاضر در فاز I و II کارآزمایی بالینی هستند.[۱۱۸] دو رویکرد اصلی در حال تلاش برای بهبود اثر بخشی واکسن موجود هستند. یک رویکرد شامل اضافه کردن یک واکسن زیرواحد به BCG است. استراتژی دیگر در تلاش برای ایجاد واکسنهای جدید و بهتر است.[۱۱۸] MVA85A نمونهای از یک واکسن زیرواحد است که در حال حاضر در آفریقای جنوبی در دست آزمایش میباشد. MVA85A مبتنی بر یک ویروس آبله گاوی با اصلاح ژنتیک میباشد.[۱۱۹] امید است که واکسنها نقش مهمی را در درمان بیماری نهفته و فعال داشته باشند.[۱۲۰]
برای تشویق کشف بیشتر، محققان و سیاست گذاران، مدلهای جدید اقتصادی توسعه واکسن را ترویج میدهند، از جمله جوایز، مشوقهای مالیاتی، و تعهدات بازار پیشرفته.[۱۲۱][۱۲۲] گروههای متعددی در تحقیقات شرکت دارند، از جمله مشارکت توقف سل،[۱۲۳] ابتکار واکسن سل در آفریقای جنوبی، و بنیاد جهانی واکسن سل Aeras.[۱۲۴] بنیاد جهانی واکسن سل Aeras هدیهای به مبلغ بیش از ۲۸۰ میلیون دلار (امریکا) را از بنیاد بیل و ملیندا گیتس به منظور توسعه و تجویز یک واکسن بهبود یافته علیه سل برای استفاده در کشورهای دارای سرایت بالای سل دریافت کرد.[۱۲۵][۱۲۶]
در سایر حیوانات
میکوباکتریها بسیاری از حیوانات مختلف را آلوده میکنند، از جمله پرندگان،[۱۲۷]جوندگان،[۱۲۸] و خزندگان.[۱۲۹] زیرگونه «Mycobacterium tuberculosis» به ندرت در حیوانات وحشی دیده میشود.[۱۳۰] تلاش برای ریشه کنی سل گاوی ناشی از «میکوباکتریوم بوویس» از گلههای گاو و گوزن نیوزیلند نسبتا موفق بوده است.[۱۳۱] تلاشها در بریتانیا کمتر موفق بودهاند.[۱۳۲][۱۳۳]
منابع
- ↑ ۱٫۰۰ ۱٫۰۱ ۱٫۰۲ ۱٫۰۳ ۱٫۰۴ ۱٫۰۵ ۱٫۰۶ ۱٫۰۷ ۱٫۰۸ ۱٫۰۹ ۱٫۱۰ ۱٫۱۱ ۱٫۱۲ ۱٫۱۳ ۱٫۱۴ ۱٫۱۵ ۱٫۱۶ Kumar V, Abbas AK, Fausto N, Mitchell RN (2007). Robbins Basic Pathology (8th ed.). Saunders Elsevier. pp. 516–522. ISBN 978-1-4160-2973-1.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Konstantinos A (2010). "Testing for tuberculosis". Australian Prescriber. 33 (1): 12–18.
- ↑ ۳٫۰ ۳٫۱ ۳٫۲ ۳٫۳ ۳٫۴ "Tuberculosis Fact sheet N°104". World Health Organization. November 2010. Retrieved 26 July 2011.
- ↑ ۴٫۰ ۴٫۱ ۴٫۲ World Health Organization (2009). "Epidemiology" (PDF). Global tuberculosis control: epidemiology, strategy, financing. pp. 6–33. ISBN 978-92-4-156380-2. Retrieved 12 November 2009.
- ↑ ۵٫۰ ۵٫۱ ۵٫۲ ۵٫۳ ۵٫۴ World Health Organization (2011). "The sixteenth global report on tuberculosis" (PDF).
- ↑ ۶٫۰۰ ۶٫۰۱ ۶٫۰۲ ۶٫۰۳ ۶٫۰۴ ۶٫۰۵ ۶٫۰۶ ۶٫۰۷ ۶٫۰۸ ۶٫۰۹ ۶٫۱۰ ۶٫۱۱ ۶٫۱۲ ۶٫۱۳ ۶٫۱۴ ۶٫۱۵ ۶٫۱۶ ۶٫۱۷ ۶٫۱۸ ۶٫۱۹ ۶٫۲۰ Lawn, SD (2 July 2011). "Tuberculosis". Lancet. 378 (9785): 57–72. doi:10.1016/S0140-6736(10)62173-3. PMID 21420161.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Schiffman G (15 January 2009). "Tuberculosis Symptoms". eMedicineHealth.
- ↑ ۸٫۰ ۸٫۱ ۸٫۲ ۸٫۳ al.], edited by Peter G. Gibson ; section editors, Michael Abramson ... [et (2005). Evidence-based respiratory medicine (1. publ. ed.). Oxford: Blackwell. p. 321. ISBN 978-0-7279-1605-1.
{{cite book}}:|first=has generic name (help) - ↑ ۹٫۰ ۹٫۱ ۹٫۲ ۹٫۳ ۹٫۴ ۹٫۵ ۹٫۶ ۹٫۷ Dolin, [edited by] Gerald L. Mandell, John E. Bennett, Raphael (2010). Mandell, Douglas, and Bennett's principles and practice of infectious diseases (7th ed.). Philadelphia, PA: Churchill Livingstone/Elsevier. pp. Chapter 250. ISBN 978-0-443-06839-3.
{{cite book}}:|first=has generic name (help) - ↑ Behera, D. (2010). Textbook of pulmonary medicine (2nd ed. ed.). New Delhi: Jaypee Brothers Medical Pub. p. 457. ISBN 978-81-8448-749-7.
{{cite book}}:|edition=has extra text (help) - ↑ Jindal, editor-in-chief SK. Textbook of pulmonary and critical care medicine. New Delhi: Jaypee Brothers Medical Publishers. p. 549. ISBN 978-93-5025-073-0.
{{cite book}}:|first=has generic name (help) - ↑ ۱۲٫۰ ۱۲٫۱ Golden MP, Vikram HR (2005). "Extrapulmonary tuberculosis: an overview". American family physician. 72 (9): 1761–8. PMID 16300038.
- ↑ Kabra, [edited by] Vimlesh Seth, S.K. (2006). Essentials of tuberculosis in children (3rd ed. ed.). New Delhi: Jaypee Bros. Medical Publishers. p. 249. ISBN 978-81-8061-709-6.
{{cite book}}:|edition=has extra text (help);|first=has generic name (help) - ↑ ۱۴٫۰ ۱۴٫۱ Ghosh, editors-in-chief, Thomas M. Habermann, Amit K. (2008). Mayo Clinic internal medicine: concise textbook. Rochester, MN: Mayo Clinic Scientific Press. p. 789. ISBN 978-1-4200-6749-1.
{{cite book}}:|first=has generic name (help) - ↑ Southwick F (10 December 2007). "Chapter 4: Pulmonary Infections". Infectious Diseases: A Clinical Short Course, 2nd ed. McGraw-Hill Medical Publishing Division. p. 104. ISBN 0-07-147722-5.
{{cite book}}: More than one of|pages=و|page=specified (help) - ↑ Jindal, editor-in-chief SK. Textbook of pulmonary and critical care medicine. New Delhi: Jaypee Brothers Medical Publishers. p. 525. ISBN 978-93-5025-073-0.
{{cite book}}:|first=has generic name (help) - ↑ Niederweis M, Danilchanka O, Huff J, Hoffmann C, Engelhardt H (2010). "Mycobacterial outer membranes: in search of proteins". Trends in Microbiology. 18 (3): 109–16. doi:10.1016/j.tim.2009.12.005. PMC 2931330. PMID 20060722.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۱۸٫۰ ۱۸٫۱ Madison B (2001). "Application of stains in clinical microbiology". Biotech Histochem. 76 (3): 119–25. doi:10.1080/714028138. PMID 11475314.
- ↑ Parish T, Stoker N (1999). "Mycobacteria: bugs and bugbears (two steps forward and one step back)". Molecular Biotechnology. 13 (3): 191–200. doi:10.1385/MB:13:3:191. PMID 10934532.
- ↑ Medical Laboratory Science: Theory and Practice. New Delhi: Tata McGraw-Hill. 2000. p. 473. ISBN 0-07-463223-X.
- ↑ Piot, editors, Richard D. Semba, Martin W. Bloem; foreword by Peter (2008). Nutrition and health in developing countries (2nd ed. ed.). Totowa, NJ: Humana Press. p. 291. ISBN 978-1-934115-24-4.
{{cite book}}:|edition=has extra text (help);|first=has generic name (help) - ↑ van Soolingen D; et al. (1997). "A novel pathogenic taxon of the Mycobacterium tuberculosis complex, Canetti: characterization of an exceptional isolate from Africa". International Journal of Systematic Bacteriology. 47 (4): 1236–45. doi:10.1099/00207713-47-4-1236. PMID 9336935.
{{cite journal}}: Unknown parameter|author-separator=ignored (help) - ↑ Niemann S; et al. (2002). "Mycobacterium africanum Subtype II Is Associated with Two Distinct Genotypes and Is a Major Cause of Human Tuberculosis in Kampala, Uganda". J. Clin. Microbiol. 40 (9): 3398–405. doi:10.1128/JCM.40.9.3398-3405.2002. PMC 130701. PMID 12202584.
{{cite journal}}: Unknown parameter|author-separator=ignored (help) - ↑ Niobe-Eyangoh SN; et al. (2003). "Genetic Biodiversity of Mycobacterium tuberculosis Complex Strains from Patients with Pulmonary Tuberculosis in Cameroon". J. Clin. Microbiol. 41 (6): 2547–53. doi:10.1128/JCM.41.6.2547-2553.2003. PMC 156567. PMID 12791879.
{{cite journal}}: Unknown parameter|author-separator=ignored (help) - ↑ Thoen C, Lobue P, de Kantor I (2006). "The importance ofMycobacterium bovis as a zoonosis". Vet. Microbiol. 112 (2–4): 339–45. doi:10.1016/j.vetmic.2005.11.047. PMID 16387455.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Acton, Q. Ashton (2011). Mycobacterium Infections: New Insights for the Healthcare Professional. ScholarlyEditions. p. 1968. ISBN 978-1-4649-0122-5.
- ↑ Pfyffer, GE (1998 Oct-Dec). "Mycobacterium canettii, the smooth variant of M. tuberculosis, isolated from a Swiss patient exposed in Africa". Emerging infectious diseases. 4 (4): 631–4. PMID 9866740.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Panteix, G (2010 Aug). "Pulmonary tuberculosis due to Mycobacterium microti: a study of six recent cases in France". Journal of medical microbiology. 59 (Pt 8): 984–9. PMID 20488936.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ American Thoracic Society (1997). "Diagnosis and treatment of disease caused by nontuberculous mycobacteria. This official statement of the American Thoracic Society was approved by the Board of Directors, March 1997. Medical Section of the American Lung Association". Am J Respir Crit Care Med. 156 (2 Pt 2): S1–25. PMID 9279284.
- ↑ World Health Organization. "Global tuberculosis control–surveillance, planning, financing WHO Report 2006". Retrieved 13 October 2006.
- ↑ Chaisson, RE (13 March 2008). "Tuberculosis in Africa--combating an HIV-driven crisis". The New England Journal of Medicine. 358 (11): 1089–92. doi:10.1056/NEJMp0800809. PMID 18337598.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Griffith D, Kerr C (1996). "Tuberculosis: disease of the past, disease of the present". J Perianesth Nurs. 11 (4): 240–5. doi:10.1016/S1089-9472(96)80023-2. PMID 8964016.
- ↑ ATS/CDC Statement Committee on Latent Tuberculosis Infection (200). "Targeted tuberculin testing and treatment of latent tuberculosis infection. American Thoracic Society". MMWR Recomm Rep. 49 (RR–6): 1–51. PMID 10881762.
{{cite journal}}:|author1=has generic name (help); Unknown parameter|month=ignored (help) - ↑ van Zyl Smit, RN (2010 Jan). "Global lung health: the colliding epidemics of tuberculosis, tobacco smoking, HIV and COPD". The European respiratory journal: official journal of the European Society for Clinical Respiratory Physiology. 35 (1): 27–33. PMID 20044459.
These analyses indicate that smokers are almost twice as likely to be infected with TB and to progress to active disease (RR of ∼1.5 for latent TB infection (LTBI) and RR of ∼2.0 for TB disease). Smokers are also twice as likely to die from TB (RR of ∼2.0 for TB mortality), but data are difficult to interpret because of heterogeneity in the results across studies.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Restrepo, BI (15 August 2007). "Convergence of the tuberculosis and diabetes epidemics: renewal of old acquaintances". Clinical infectious diseases: an official publication of the Infectious Diseases Society of America. 45 (4): 436–8. doi:10.1086/519939. PMC 2900315. PMID 17638190.
- ↑ Möller, M (2010 Mar). "Current findings, challenges and novel approaches in human genetic susceptibility to tuberculosis". Tuberculosis (Edinburgh, Scotland). 90 (2): 71–83. doi:10.1016/j.tube.2010.02.002. PMID 20206579.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Cole E, Cook C (1998). "Characterization of infectious aerosols in health care facilities: an aid to effective engineering controls and preventive strategies". Am J Infect Control. 26 (4): 453–64. doi:10.1016/S0196-6553(98)70046-X. PMID 9721404.
- ↑ Nicas M, Nazaroff WW, Hubbard A (2005). "Toward understanding the risk of secondary airborne infection: emission of respirable pathogens". J Occup Environ Hyg. 2 (3): 143–54. doi:10.1080/15459620590918466. PMID 15764538.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۳۹٫۰ ۳۹٫۱ Ahmed N, Hasnain S (2011). "Molecular epidemiology of tuberculosis in India: Moving forward with a systems biology approach". Tuberculosis. 91 (5): 407–3. doi:10.1016/j.tube.2011.03.006. PMID 21514230.
- ↑ ۴۰٫۰ ۴۰٫۱ "Core Curriculum on Tuberculosis: What the Clinician Should Know" (PDF) (5th ed.). Centers for Disease Control and Prevention (CDC), Division of Tuberculosis Elimination. 2011.
{{cite web}}: Unknown parameter|pg=ignored (help) - ↑ "Causes of Tuberculosis". Mayo Clinic. 21 December 2006. Retrieved 19 October 2007.
- ↑ ۴۲٫۰ ۴۲٫۱ Skolnik, Richard (2011). Global health 101 (2nd ed. ed.). Burlington, MA: Jones & Bartlett Learning. p. 253. ISBN 978-0-7637-9751-5.
{{cite book}}:|edition=has extra text (help) - ↑ ۴۳٫۰ ۴۳٫۱ editors, Arch G. Mainous III, Claire Pomeroy, (2009). Management of antimicrobials in infectious diseases: impact of antibiotic resistance (2nd rev. ed. ed.). Totowa, N.J.: Humana. p. 74. ISBN 978-1-60327-238-4.
{{cite book}}:|edition=has extra text (help);|last=has generic name (help)نگهداری CS1: نقطهگذاری اضافه (link) - ↑ Houben E, Nguyen L, Pieters J (2006). "Interaction of pathogenic mycobacteria with the host immune system". Curr Opin Microbiol. 9 (1): 76–85. doi:10.1016/j.mib.2005.12.014. PMID 16406837.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Khan (2011). Essence Of Paediatrics. Elsevier India. p. 401. ISBN 978-81-312-2804-3.
- ↑ Herrmann J, Lagrange P (2005). "Dendritic cells and Mycobacterium tuberculosis: which is the Trojan horse?". Pathol Biol (Paris). 53 (1): 35–40. doi:10.1016/j.patbio.2004.01.004. PMID 15620608.
- ↑ Agarwal R, Malhotra P, Awasthi A, Kakkar N, Gupta D (2005). "Tuberculous dilated cardiomyopathy: an under-recognized entity?". BMC Infect Dis. 5 (1): 29. doi:10.1186/1471-2334-5-29. PMC 1090580. PMID 15857515.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۴۸٫۰ ۴۸٫۱ ۴۸٫۲ Grosset J (2003). "Mycobacterium tuberculosis in the Extracellular Compartment: an Underestimated Adversary". Antimicrob Agents Chemother. 47 (3): 833–6. doi:10.1128/AAC.47.3.833-836.2003. PMC 149338. PMID 12604509.
- ↑ Crowley, Leonard V. (2010). An introduction to human disease: pathology and pathophysiology correlations (8th ed. ed.). Sudbury, Mass.: Jones and Bartlett. p. 374. ISBN 978-0-7637-6591-0.
{{cite book}}:|edition=has extra text (help) - ↑ Anthony, Harries (2005). TB/HIV a Clinical Manual (2nd ed.). Geneva: World Health Organization. p. 75. ISBN 978-92-4-154634-8.
- ↑ Jacob, JT (2009 Jan). "Acute forms of tuberculosis in adults". The American journal of medicine. 122 (1): 12–7. PMID 19114163.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ ۵۲٫۰ ۵۲٫۱ Bento, J (2011 Jan-Feb). "[Diagnostic tools in tuberculosis]". Acta medica portuguesa. 24 (1): 145–54. PMID 21672452.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ ۵۳٫۰ ۵۳٫۱ ۵۳٫۲ Escalante, P (2009 Jun 2). "In the clinic. Tuberculosis". Annals of internal medicine. 150 (11): ITC61-614, quiz ITV616. PMID 19487708.
{{cite journal}}: Check date values in:|date=(help) - ↑ Metcalfe, JZ (2011 Nov 15). "Interferon-γ release assays for active pulmonary tuberculosis diagnosis in adults in low- and middle-income countries: systematic review and meta-analysis". The Journal of infectious diseases. 204 Suppl 4: S1120-9. PMID 21996694.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Sester, M (2011 Jan). "Interferon-γ release assays for the diagnosis of active tuberculosis: a systematic review and meta-analysis". The European respiratory journal: official journal of the European Society for Clinical Respiratory Physiology. 37 (1): 100–11. PMID 20847080.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Chen, J (2011). "Interferon-gamma release assays for the diagnosis of active tuberculosis in HIV-infected patients: a systematic review and meta-analysis". PloS one. 6 (11): e26827. PMID 22069472.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Sester, M (2011 Jan). "Interferon-γ release assays for the diagnosis of active tuberculosis: a systematic review and meta-analysis". The European respiratory journal: official journal of the European Society for Clinical Respiratory Physiology. 37 (1): 100–11. PMID 20847080.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Diseases, Special Programme for Research & Training in Tropical (2006). Diagnostics for tuberculosis: global demand and market potential. Geneva: World Health Organization on behalf of the Special Programme for Research and Training in Tropical Diseases. p. 36. ISBN 978-92-4-156330-7.
- ↑ ۵۹٫۰ ۵۹٫۱ ۵۹٫۲ National Institute for Health and Clinical Excellence. Clinical guideline 117: Tuberculosis. London, 2011.
- ↑ Steingart, KR (2011 Aug). "Commercial serological tests for the diagnosis of active pulmonary and extrapulmonary tuberculosis: an updated systematic review and meta-analysis". PLoS medicine. 8 (8): e1001062. doi:10.1371/journal.pmed.1001062. PMC 3153457. PMID 21857806.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Rothel J, Andersen P (2005). "Diagnosis of latent Mycobacterium tuberculosis infection: is the demise of the Mantoux test imminent?". Expert Rev Anti Infect Ther. 3 (6): 981–93. doi:10.1586/14787210.3.6.981. PMID 16307510.
- ↑ Pai M, Zwerling A, Menzies D (2008). "Systematic Review: T-Cell–based Assays for the Diagnosis of Latent Tuberculosis Infection: An Update". Ann. Intern. Med. 149 (3): 1–9. PMC 2951987. PMID 18593687.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Jindal, editor-in-chief SK. Textbook of pulmonary and critical care medicine. New Delhi: Jaypee Brothers Medical Publishers. p. 544. ISBN 978-93-5025-073-0.
{{cite book}}:|first=has generic name (help) - ↑ Amicosante, M (2010 Apr). "Rational use of immunodiagnostic tools for tuberculosis infection: guidelines and cost effectiveness studies". The new microbiologica. 33 (2): 93–107. PMID 20518271.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ McShane, H (12 October 2011). "Tuberculosis vaccines: beyond bacille Calmette–Guérin". Philosophical transactions of the Royal Society of London. Series B, Biological sciences. 366 (1579): 2782–9. doi:10.1098/rstb.2011.0097. PMC 3146779. PMID 21893541.
- ↑ "Vaccine and Immunizations: TB Vaccine (BCG)". Centers for Disease Control and Prevention. 2011. Retrieved 26 July 2011.
- ↑ "BCG Vaccine Usage in Canada -Current and Historical". Public Health Agency of Canada. 2010. Retrieved 30 December 2011.
{{cite web}}: Unknown parameter|month=ignored (help) - ↑ ۶۸٫۰ ۶۸٫۱ Teo, SS (2006 Jun). "Does BCG have a role in tuberculosis control and prevention in the United Kingdom?". Archives of Disease in Childhood. 91 (6): 529–31. doi:10.1136/adc.2005.085043. PMC 2082765. PMID 16714729.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ "The Global Plan to Stop TB". World Health Organization. 2011. Retrieved 13 June 2011.
- ↑ Warrell, ed. by D. J. Weatherall ... [4. + 5. ed.] ed. by David A. (2005). Sections 1 - 10 (4. ed. , paperback. ed.). Oxford [u.a.]: Oxford Univ. Press. p. 560. ISBN 978-0-19-857014-1.
{{cite book}}:|first=has generic name (help) - ↑ Brennan PJ, Nikaido H (1995). "The envelope of mycobacteria". Annu. Rev. Biochem. 64: 29–63. doi:10.1146/annurev.bi.64.070195.000333. PMID 7574484.
- ↑ ۷۲٫۰ ۷۲٫۱ Menzies, D (2011 Mar). "Recent developments in treatment of latent tuberculosis infection". The Indian journal of medical research. 133: 257–66. PMID 21441678.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Arch G. , III Mainous (2010). Management of Antimicrobials in Infectious Diseases: Impact of Antibiotic Resistance. Humana Pr. p. 69. ISBN 1-60327-238-0.
- ↑ Volmink J, Garner P (2007). "Directly observed therapy for treating tuberculosis". Cochrane Database Syst Rev (4): CD003343. doi:10.1002/14651858.CD003343.pub3. PMID 17943789.
- ↑ Liu, Q (2008 Oct 8). "Reminder systems and late patient tracers in the diagnosis and management of tuberculosis". Cochrane database of systematic reviews (Online) (4): CD006594. PMID 18843723.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ O'Brien R (1994). "Drug-resistant tuberculosis: etiology, management and prevention". Semin Respir Infect. 9 (2): 104–12. PMID 7973169.
- ↑ Centers for Disease Control and Prevention (CDC) (2006). "Emergence of Mycobacterium tuberculosis with extensive resistance to second-line drugs—worldwide, 2000–2004". MMWR Morb Mortal Wkly Rep. 55 (11): 301–5. PMID 16557213.
- ↑ Maryn McKenna (12 January 2012). "Totally Resistant TB: Earliest Cases in Italy". Wired. Retrieved 12 January 2012.
- ↑ Lambert M; et al. (2003). "Recurrence in tuberculosis: relapse or reinfection?". Lancet Infect Dis. 3 (5): 282. doi:10.1016/S1473-3099(03)00607-8. PMID 12726976.
{{cite journal}}: More than one of|pages=و|page=specified (help); Unknown parameter|author-separator=ignored (help) - ↑ Wang, JY (15 July 2007). "Prediction of the tuberculosis reinfection proportion from the local incidence". The Journal of infectious diseases. 196 (2): 281–8. doi:10.1086/518898. PMID 17570116.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ World Health Organization (2009). "The Stop TB Strategy, case reports, treatment outcomes and estimates of TB burden". Global tuberculosis control: epidemiology, strategy, financing. pp. 187–300. ISBN 978-92-4-156380-2. Retrieved 14 November 2009.
- ↑ "Fact Sheets: The Difference Between Latent TB Infection and Active TB Disease". Centers for Disease Control. 20 June 2011. Retrieved 26 July 2011.
- ↑ ۸۳٫۰ ۸۳٫۱ ۸۳٫۲ "Global Tuberculosis Control 2011" (PDF). World Health Organization. Retrieved 15 April 2012.
- ↑ World Health Organization. "WHO report 2008: Global tuberculosis control". Retrieved 13 April 2009.
- ↑ FitzGerald, JM (2000 Feb 8). "Tuberculosis: 13. Control of the disease among aboriginal people in Canada". CMAJ: Canadian Medical Association journal = journal de l'Association medicale canadienne. 162 (3): 351–5. PMID 10693593.
{{cite journal}}: Check date values in:|date=(help); Missing pipe in:|journal=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Quah, Stella R. ; Carrin, Guy; Buse, Kent; Kristian Heggenhougen (2009). Health Systems Policy, Finance, and Organization. Boston: Academic Press. p. 424. ISBN 0-12-375087-3.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Anne-Emanuelle Birn (2009). Textbook of International Health: Global Health in a Dynamic World. p. 261. ISBN 9780199885213.
- ↑ World Health Organization. "Global Tuberculosis Control Report, 2006 – Annex 1 Profiles of high-burden countries" (PDF). Retrieved 13 October 2006.
- ↑ Centers for Disease Control and Prevention (12 September 2006). "2005 Surveillance Slide Set". Retrieved 13 October 2006.
- ↑ Rothschild BM; Martin LD; Lev G; et al. (2001). "Mycobacterium tuberculosis complex DNA from an extinct bison dated 17,000 years before the present". Clin. Infect. Dis. 33 (3): 305–11. doi:10.1086/321886. PMID 11438894.
{{cite journal}}: Unknown parameter|author-separator=ignored (help); Unknown parameter|month=ignored (help) - ↑ Pearce-Duvet J (2006). "The origin of human pathogens: evaluating the role of agriculture and domestic animals in the evolution of human disease". Biol Rev Camb Philos Soc. 81 (3): 369–82. doi:10.1017/S1464793106007020. PMID 16672105.
- ↑ Comas, I (2009 Oct). "The past and future of tuberculosis research". PLoS pathogens. 5 (10): e1000600. PMID 19855821.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Zink A, Sola C, Reischl U, Grabner W, Rastogi N, Wolf H, Nerlich A (2003). "Characterization of Mycobacterium tuberculosis Complex DNAs from Egyptian Mummies by Spoligotyping". J Clin Microbiol. 41 (1): 359–67. doi:10.1128/JCM.41.1.359-367.2003. PMC 149558. PMID 12517873.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ The Chambers Dictionary. New Delhi: Allied Chambers India Ltd. 1998. p. 352. ISBN 978-81-86062-25-8.
- ↑ Hippocrates.Aphorisms. Accessed 7 October 2006.
- ↑ Konomi N, Lebwohl E, Mowbray K, Tattersall I, Zhang D (2002). "Detection of Mycobacterial DNA in Andean Mummies". J Clin Microbiol. 40 (12): 4738–40. doi:10.1128/JCM.40.12.4738-4740.2002. PMC 154635. PMID 12454182.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Sledzik, Paul S. (1994). "Bioarcheological and biocultural evidence for the New England vampire folk belief" (PDF). American Journal of Physical Anthropology. 94 (2): 269–274. doi:10.1002/ajpa.1330940210. ISSN 0002-9483. PMID 8085617.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help); Unknown parameter|month=ignored (help) - ↑ Léon Charles Albert Calmette در وبگاه Who Named It?
- ↑ Trail RR (1970). "Richard Morton (1637-1698)". Med Hist. 14 (2): 166–74. PMC 1034037. PMID 4914685.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Zur Pathogenie der Impetigines. Auszug aus einer brieflichen Mitteilung an den Herausgeber. [Müller’s] Archiv für Anatomie, Physiologie und wissenschaftliche Medicin. 1839, page 82.
- ↑ Kentucky: Mammoth Cave long on history. CNN. 27 February 2004. Accessed 8 October 2006.
- ↑ ۱۰۲٫۰ ۱۰۲٫۱ ۱۰۲٫۲ McCarthy OR (2001). "The key to the sanatoria". J R Soc Med. 94 (8): 413–7. PMC 1281640. PMID 11461990.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Nobel Foundation. The Nobel Prize in Physiology or Medicine 1905.Accessed 7 October 2006.
- ↑ Waddington K (2004). "To stamp out "So Terrible a Malady": bovine tuberculosis and tuberculin testing in Britain, 1890–1939". Med Hist. 48 (1): 29–48. PMC 546294. PMID 14968644.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Bonah C (2005). "The 'experimental stable' of the BCG vaccine: safety, efficacy, proof, and standards, 1921–1933". Stud Hist Philos Biol Biomed Sci. 36 (4): 696–721. doi:10.1016/j.shpsc.2005.09.003. PMID 16337557.
- ↑ Comstock G (1994). "The International Tuberculosis Campaign: a pioneering venture in mass vaccination and research". Clin Infect Dis. 19 (3): 528–40. doi:10.1093/clinids/19.3.528. PMID 7811874.
- ↑ Bloom, editor, Barry R. (1994). Tuberculosis: pathogenesis, protection, and control. Washington, D.C.: ASM Press. ISBN 978-1-55581-072-6.
{{cite book}}:|first=has generic name (help) - ↑ Persson, Sheryl (2010). Smallpox, Syphilis and Salvation: Medical Breakthroughs That Changed the World. ReadHowYouWant.com. p. 141. ISBN 978-1-4587-6712-7.
- ↑ editor, Caroline Hannaway, (2008). Biomedicine in the twentieth century: practices, policies, and politics. Amsterdam: IOS Press. p. 233. ISBN 978-1-58603-832-8.
{{cite book}}:|last=has generic name (help)نگهداری CS1: نقطهگذاری اضافه (link) - ↑ Shields, Thomas (2009). General thoracic surgery (7th ed. ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 792. ISBN 978-0-7817-7982-1.
{{cite book}}:|edition=has extra text (help) - ↑ Lalloo UG, Naidoo R, Ambaram A (2006). "Recent advances in the medical and surgical treatment of multi-drug resistant tuberculosis". Curr Opin Pulm Med. 12 (3): 179–85. doi:10.1097/01.mcp.0000219266.27439.52. PMID 16582672.
{{cite journal}}: Unknown parameter|month=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ "Frequently asked questions about TB and HIV". World Health Organization. Retrieved 15 April 2012.
- ↑ Lawn, SD (2011 Sep). "Xpert® MTB/RIF assay: development, evaluation and implementation of a new rapid molecular diagnostic for tuberculosis and rifampicin resistance". Future microbiology. 6 (9): 1067–82. PMID 21958145.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ "WHO says Cepheid rapid test will transform TB care". Reuters. 8 December 2010.
- ↑ Lienhardt, C (2011 Nov). "What research is needed to stop TB? Introducing the TB Research Movement". PLoS medicine. 8 (11): e1001135. doi:10.1371/journal.pmed.1001135. PMC 3226454. PMID 22140369.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Anurag Bhargava, Lancelot Pinto, Madhukar Pai (2011). "Mismanagement of tuberculosis in India: Causes, consequences, and the way forward". Hypothesis. 9 (1): e7.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Amdekar, Y (2009 Jul). "Changes in the management of tuberculosis". Indian journal of pediatrics. 76 (7): 739–42. PMID 19693453.
{{cite journal}}: Check date values in:|date=(help) - ↑ ۱۱۸٫۰ ۱۱۸٫۱ ۱۱۸٫۲ Martín Montañés, C (2011 Mar). "New tuberculosis vaccines". Enfermedades infecciosas y microbiologia clinica. 29 Suppl 1: 57–62. doi:10.1016/S0213-005X(11)70019-2. PMID 21420568.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Ibanga H, Brookes R, Hill P, Owiafe P, Fletcher H, Lienhardt C, Hill A, Adegbola R, McShane H (2006). "Early clinical trials with a new tuberculosis vaccine, MVA85A, in tuberculosis-endemic countries: issues in study design". Lancet Infect Dis. 6 (8): 522–8. doi:10.1016/S1473-3099(06)70552-7. PMID 16870530.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Kaufmann SH (2010). "Future vaccination strategies against tuberculosis: Thinking outside the box". Immunity. 33 (4): 567–77. doi:10.1016/j.immuni.2010.09.015. PMID 21029966.
- ↑ Webber D, Kremer M (2001). "Stimulating Industrial R&D for Neglected Infectious Diseases: Economic Perspectives" (PDF). Bulletin of the World Health Organization. 79 (8): 693–801.
- ↑ Barder O, Kremer M, Williams H (2006). "Advance Market Commitments: A Policy to Stimulate Investment in Vaccines for Neglected Diseases". The Economists' Voice. 3 (3). doi:10.2202/1553-3832.1144.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Economic, Department of (2009). Achieving the global public health agenda: dialogues at the Economic and Social Council. New York: United Nations. p. 103. ISBN 978-92-1-104596-3.
{{cite book}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Jong, [edited by] Jane N. Zuckerman, Elaine C. (2010). Travelers' vaccines (2nd ed. ed.). Shelton, CT: People's Medical Pub. House. p. 319. ISBN 978-1-60795-045-5.
{{cite book}}:|edition=has extra text (help);|first=has generic name (help) - ↑ Bill and Melinda Gates Foundation Announcement (2004-02-12). "Gates Foundation Commits $82.9 Million to Develop New Tuberculosis Vaccines".
- ↑ Nightingale, Katherine (2007-09-19). "Gates foundation gives US$280 million to fight TB".
- ↑ Shivaprasad, HL (2012 Jan). "Pathology of mycobacteriosis in birds". The veterinary clinics of North America. Exotic animal practice. 15 (1): 41–55, v–vi. PMID 22244112.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Reavill, DR (2012 Jan). "Mycobacterial lesions in fish, amphibians, reptiles, rodents, lagomorphs, and ferrets with reference to animal models". The veterinary clinics of North America. Exotic animal practice. 15 (1): 25–40, v. PMID 22244111.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Mitchell, MA (2012 Jan). "Mycobacterial infections in reptiles". The veterinary clinics of North America. Exotic animal practice. 15 (1): 101–11, vii. PMID 22244116.
{{cite journal}}: Check date values in:|date=(help) - ↑ Wobeser, Gary A. (2006). Essentials of disease in wild animals (1st ed. ed.). Ames, Iowa [u.a.]: Blackwell Publ. p. 170. ISBN 978-0-8138-0589-4.
{{cite book}}:|edition=has extra text (help) - ↑ Ryan, TJ (2006 Feb 25). "Advances in understanding disease epidemiology and implications for control and eradication of tuberculosis in livestock: the experience from New Zealand". Veterinary microbiology. 112 (2–4): 211–9. PMID 16330161.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ White, PC (2008 Sep). "Control of bovine tuberculosis in British livestock: there is no 'silver bullet'". Trends in microbiology. 16 (9): 420–7. PMID 18706814.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Ward, AI (2010 Jan 1). "Farm husbandry and badger behaviour: opportunities to manage badger to cattle transmission of Mycobacterium bovis?". Preventive veterinary medicine. 93 (1): 2–10. PMID 19846226.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help)
پیوند به بیرون
| در ویکیانبار پروندههایی دربارهٔ سل موجود است. |
الگو:Link FA الگو:Link FA الگو:Link GA الگو:Link GA الگو:Link GA الگو:Link GA الگو:Link FA
