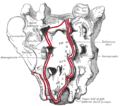
استخوان خاجی
| استخوان خاجی | |
|---|---|
 استخوان خاجی، نمای لگنی | |
| جزئیات | |
| شناسهها | |
| لاتین | os sacrum |
| MeSH | D012447 |
| TA98 | A02.2.05.001 |
| TA2 | 1071 |
| FMA | 16202 |
استخوان خاجی یا ساکروم (به انگلیسی: Sacrum) نام یکی از استخوانهای تشکیلدهندهٔ لگن خاصره است. این استخوان در پایین ستون مهرههای کمر، در زیر آخرین مهرهٔ کمری قرار گرفته و در پشت لگن، بین دو استخوان کوهانه (بینام، هیپ) قرار دارد. در داخل استخوان خاجی ریشههای عصبی قرار دارند.
استخوان خاجی در واقع از جوش خوردن پنج مهرهٔ انتهایی (S1–S5) تشکیلشدهاست و از دو پهلو با استخوان کوهانه مفصل میشود. مهرههای خاجی دارای انحنایی بهصورت تحدب به عقب هستند که جزء انحنای اولیه محسوب میشود.
خاج در فارسی بهمعنی صلیب است و معنی نام استخوان خاجی بهمعنای استخوان صلیبیشکل است.
توصیف[ویرایش]
استخوان خاجی استخوانی است فرد، بزرگ، تخت و سهگوش در بدن انسان که در پایه ستون مهرهها، بعد از بخش کمری و قبل از دنبالچه، واقع شدهاست. این استخوان به شکل هرم مربعالقاعدهای است که قاعده آن در بالا و رأس آن در پایین قرار دارد. استخوان خاجی علاوه بر آنکه به لگن استحکام و ثبات میدهد وزن بدن را هم از طریق مفاصل خاجیتهیگاهی به کمربند لگنی منتقل میکند. استخوان خاجی در زنان پهنتر و کوتاهتر از مردان است. در کودکان مهرههای خاجی هنوز توسط غضروف به هر
م وصل هستند.[۱]
استخوان خاجی، با قسمت تهیگاهی (ایلیوم) استخوان بینام، تشکیل مفصل خاجیتهیگاهی (ساکروایلیاک)، با اتصال به مهره L5، تشکیل مفصل کمریخاجی (لومبوساکرال) و با اتصال به مهره اول دنبالچه (CO1)، تشکیل مفصل خاجیدنبالچهای (ساکروکوکسیژئال) را میدهد.
دنبالچه از طریق یک مفصل دارای یک دیسک بازمانده (وستیجیال) و همچنین چند رباط به استخوان خاجی متصل است. حرکت مفصل بین دنبالچه و خاجی بسیار محدود است.[۲]
محل استخوان خاجی در بدن، به رنگ قرمز:
ساختار[ویرایش]
استخوان خاجی دارای چهار سطح (قدامی یا لگنی، خلفی یا دورسال، طرفی راست و چپ) یک قاعده که در بالا قرار گرفته و یک راس است.
نکات مهم کالبدشناختی استخوان خاجی:
- انحنای خاجی، از مفصل کمریخاجی شروع و تا رأس استخوان دنبالچه امتداد دارد.
- مجرای خاجی، از بدنبال هم قرار گرفتن سوراخهای مهرهای مهرههای S1_S4 تشکیل میشود. این کانال روبهروی مهرهٔ چهارم خاجی (S4) پایان میپذیرد.
- قاعده استخوان خاجی که در بالا قرار دارد، پهن بوده و توسط سطح فوقانی مهرهٔ S1 تشکیل میشود.
- رأس استخوان خاجی در پایین قرار دارد و از سطح تحتانی مهرهٔ S5 تشکیل میشود. قاعده خاجی با مهرهٔ L5 و رأس آن، با قاعده استخوان دنبالچه مفصل میشود.
- استخوان خاجی دارای ۲ سطح قدامی (لگنی)، خلفی، و ۵ سطح مفصلی (دو سطح مفصلی طرفی راست و چپ جهت مفصل شدن با استخوان تهیگاهی، دو سطح مفصلی جهت مفصل شدن با مهرهٔ L5 و یک سطح مفصلی در رأس استخوان جهت مفصل شدن با مهرهٔ CO1 میباشد که جدار خلفی لگن حقیقی را تشکیل میدهد. سطح قدامی، مقعر و سطح خلفی محدب بوده و سطوح طرفی راست و چپ دارای سطوح مفصلی گوشیشکل به شکل L میباشند که با قسمت تهیگاهی استخوانهای بینام راست و چپ مفصل میشوند.
- به برجستگی لبه فوقانی سطح قدامی بدنه مهرهٔ S1، دماغه خاجی میگویند که در روبهروی زاویه خاجیمهرهای (ساکروورتبرال) قرار دارد.
- در طرفین بدنه مهرههای خاجی در سطح قدامی، ۴ جفت سوراخ بنام سوراخهای قدامی (لگنی) خاجی وجود دارد که محل خروج شاخههای قدامی اعصاب خاجی فوقانی هستند.
- در سطح خلفی خاجی، ۴ جفت سوراخ بنام سوراخهای خلفی (پشتی) خاجی وجود دارد که محل خروج شاخههای خلفی اعصاب خاجی فوقانی میباشند.
- بین مهرههای خاجی دیسک بین مهرهای وجود ندارد و خطوط عرضی که تعداد آنها ۴ عدد میباشد، معادل دیسکهای بین مهرهای میباشند (این خطوط در سطح قدامی استخوان خاجی و بین هر جفت سوراخهای قدامی خاجی دیده میشود).
- در سطح قدامی و در طرفین بدنه، تودههای طرفی قرار دارند که این تودههای طرفی در مهرهٔ S1، بال خاجی را تشکیل میدهند.
- در سطح خلفی خاجی، ۳ ستیغ وجود دارد: الف) ستیغ خارجی خاجی: زوائد عرضی مهرههای خاجی به یکدیگر متصل شده و این ستیغ را تشکیل میدهند. این ستیغ، در طرفین ستیغ بینابینی قرار دارد. ب) ستیغ بینابینی خاجی: زوائد مفصلی مهرههای خاجی به یکدیگر متصل شده و این ستیغ را تشکیل میدهند. این ستیغ، در طرفین ستیغ وسطی قرار دارد. پ) ستیغ وسطی خاجی: زوائد خاری مهرههای خاجی به یکدیگر متصل شده و این ستیغ را تشکیل میدهند که در قسمت وسط سطح خلفی قرار دارد.
- دهانه خاجی (ساکرال هیاتوس): این دهانه در مهرهٔ S5 و به دلیل عدم اتصال لامیناها به یکدیگر و در خط وسط تشکیل میشود که محل خروج اعصاب S5.N و Coccygeal.N میباشد.
- توبروزیتی خاجی، در سطح خلفی استخوان خاجی و در قسمت فوقانی ستیغ خارجی خاجی قرار دارد.
- مهرهٔ S5 دارای دو شاخ میباشد که به آنها، شاخهای خاجی گویند.
- مهرهٔ S4، زائده خاری ندارد.
- سوراخهای قدامی و خلفی خاجی، از طریق سوراخ بین مهرهای، با مجرای خاجی ارتباط دارند. در این کانال، الیاف دم اسبی (Cauda Equina)، رشته مهار انتهایی (Filum Terminal)[۳] و پردههای مننژ قرار دارند.
- مهرهٔ S1، مشخصات مهرهٔ نمونه را دارا میباشد.
- دماغه (پرومونتاری) خاجی، دارای شیبی با زاویه ۳۰ درجه و به سمت جلو میباشد و در معاینات بارداری، شاخص قطر قدامیخلفی لگن میباشد.
- نقطه میانی مفصل خاجیتهیگاهی (ساکروایلیاک)، PSIS (خار خاصرهای خلفی فوقانی)، انتهای فضای زیرسختشامهای (سابدورال) و انتهای فضای زیرعنکبوتیهای (سابآراکنوئید) در روبهروی مهرهٔ S2 میباشند؛ شروع راستروده و PIIS (خار خاصرهای خلفی تحتانی)، روبهروی مهرهٔ S3 میباشد؛ رشته انتهایی، روبهروی مهرههای S3 و S4 میباشد؛ دهانه (شکاف) خاجی و انتهای کانال خاجی، روبهروی مهرهٔ S4 میباشد.
- استخوان خاجی دارای ۲۱ مرکز اولیه و ۱۴ مرکز ثانویه استخوانسازی میباشد.
- کنار تحتانی بدنه مهرهٔ L1، انتهای نخاع و کنار تحتانی بدنه مهرهٔ S2، انتهای پردههای مننژ میباشد.
نگارخانه[ویرایش]
منابع[ویرایش]
- ↑ مجله دلگرم. بازدید: مارس ۲۰۱۷.
- ↑ پروفسور فروغ. بازدید: مارس ۲۰۱۷.
- ↑ Kirschner, Celeste G. (2005). Netter's Atlas Of Human Anatomy For CPT Coding. Chicago: American medical association. p. 274. ISBN 1-57947-669-4.
- این مقاله در بردارندهٔ بخشهایی از صفحه page 106 چاپ ۲۰ام آناتومی گری (۱۹۱۸) است که در مالکیت عمومی قرار دارد.
- ریچارد دریک، آدام میچل، وین وگل (۱۳۸۸)، آناتومی گری برای دانشجویان. جلد اول: تنه، ترجمهٔ غلامرضا حسنزاده، سید بهنامالدین جامعی و…، انتشارات خسروی، شابک ۹۷۸-۶۰۰-۵۵۲۳-۳۰-۰
- Foster, F.D. (1891-1893). An illustrated medical dictionary. Being a dictionary of the technical terms used by writers on medicine and the collateral sciences, in the Latin, English, French, and German languages. New York: D. Appleton and Company.
- Sonek JD; Gabbe SG; Landon MB; Stempel LE; Foley MR; Shubert-Moell K (مارس ۱۹۹۰). "Antenatal diagnosis of sacral agenesis syndrome in a pregnancy complicated by diabetes mellitus". Am. J. Obstet. Gynecol. 162 (3): 806–8.
| در ویکیانبار پروندههایی دربارهٔ استخوان خاجی موجود است. |