آسم: تفاوت میان نسخهها
ابرابزار |
Mhossein.you (بحث | مشارکتها) تمام مقاله آسم مطابق متن زبان انگلیسی به صورت کامل ترجمه و منابع درج گردید برچسبها: افزودن پیوند بیرونی به جای ویکیپیوند متن دارای ویکیمتن نامتناظر |
||
| خط ۱: | خط ۱: | ||
{{short description|Long-term inflammatory disease of the airways of the lungs}} |
|||
{{Infobox disease |
|||
{{Other uses}} |
|||
| name = آسم |
|||
{{Not to be confused with|Ahimsa}} |
|||
| image = Two Peak Flow Meters.jpg |
|||
{{pp-vandalism|small=yes}} |
|||
| alt = |
|||
{{Infobox medical condition |
|||
| caption = ''پیک دبی سنج'' ابزار سنجش جریان هوای حداکثری دم و بازدم |
|||
| |
| name = Asthma |
||
| |
| image = Two Peak Flow Meters.jpg |
||
| alt = Two white plastic tubes with movable dials on the front |
|||
| ICD9 = {{ICD9|493}} |
|||
| pronounce = {{IPAc-en|uk|ˈ|æ|s|m|ə|,_|ˈ|æ|s|θ|m|ə}} |
|||
| ICDO = |
|||
| pronounce 2 = {{IPAc-en|us|ˈ|æ|z|m|ə}}<ref>https://en.wikipedia.org/wiki/Daniel_Jones_(phonetician)</ref><ref>https://en.wikipedia.org/wiki/John_C._Wells</ref> |
|||
| OMIM = ۶۰۰۸۰۷ |
|||
| caption = پیک دبی سنج ابزار سنجش جریان هوای حداکثری دم و بازدم.<ref name=GINA_2011_page18>{{harvnb|GINA|2011|p=18}}</ref> |
|||
| MedlinePlus = ۰۰۰۱۴۱ |
|||
| field = [[پزشکی ریه]] |
|||
| eMedicineSubj = article |
|||
| symptoms = مقاطع مکرر خس خس سینه، سرفه، تنگی قفسه سینه، تنگی نفس<ref name=Goldman2020/> |
|||
| eMedicineTopic = ۸۰۶۸۹۰ |
|||
| complications = بیماری ریفلاکس معده (GERD)، سینوزیت، آپنه انسدادی خواب |
|||
| MeshID = D001249 |
|||
| onset = دوران کودکی |
|||
| GeneReviewsID = |
|||
| duration = بلندمدت<ref name=WHO2013/> |
|||
| GeneReviewsName = |
|||
| causes = ژنتیک و عامل زیستمحیطی<ref name=Goldman2020/> |
|||
| risks = آلودگی هوا, آلرژیزا<ref name=WHO2013/> |
|||
| diagnosis = بر اساس علائم، پاسخ به درمان، اسپیرومتری<ref name=Lemanske2010/> |
|||
| differential = |
|||
| prevention = |
|||
| treatment = اجتناب از محرک ها، کورتیکواستروئیدهای استنشاقی، سالبوتامول<ref name="NHLBI07p169"/><ref name=NHLBI07p214/> |
|||
| medication = |
|||
| prognosis = |
|||
| frequency = تقریبا. ۲۶۲ میلیون (۲۰۱۹)<ref name="lancetasthma">{{cite journal |url=https://www.thelancet.com/pb-assets/Lancet/gbd/summaries/diseases/asthma.pdf |title=Asthma–Level 3 cause |journal=The Lancet |volume=396 |date=October 2020 |pages=S108–S109}}</ref> |
|||
| deaths = تقریبا. ۴۶۱,۰۰۰ (۲۰۱۹)<ref name="lancetasthma"/> |
|||
}} |
}} |
||
<!-- Definition and symptoms --> |
|||
'''آسم''' یک بیماری التهابی طولانیمدت راههای هوایی ریه است. .<ref name=WHO2013/>این [[بیماری]] با نشانههای متغیر و عودکننده، انسداد برگشتپذیر جریان هوا، و انقباض برونش (نایژه) که به راحتی تحریک میشود، مشخص میشود..<ref name="NHLBI07p11-12">{{harvnb|NHLBI Guideline|2007|pp=11–12}}</ref><ref name=GINA_2011_page20,51>{{harvnb|GINA|2011|p=20,51}}</ref>نشانههای آن شامل دورههای خسخس سینه، سرفه، احساس تنگی در قفسه سینه و تنگی نفس است.<ref name=Goldman2020/> این موارد ممکن است چند بار در روز یا چند بار در هفته رخ دهند.<ref name=WHO2013/> بسته به فرد بیمار، نشانههای آسم ممکن است در طول شب یا با ورزش بدتر شوند.<ref name=WHO2013/> |
|||
<!-- Cause and diagnosis --> |
|||
'''آسم''' ({{فرانسوی|Asthme}} برگرفته از واژه یونانی ἅσθμα به معنی «آسما» یا «نفسنفس زدن») یک [[بیماری]] التهابی رایج [[مزمن (پزشکی)|مزمن]] [[برونش|مجاری هوایی]] است که ویژگیهای آن عبارتند از علائم متغیر و عودکننده، انسداد برگشتپذیر جریان هوا و اسپاسم برونش.<ref name=NHLBI07p11-12>{{harvnb|NHLBI Guideline|2007|pp=11–12}}</ref> نشانههای رایج آن عبارتند از [[خس خس]]، [[سرفه]] و [[تنگی نفس]] که به سهگانه آسم معروف است.<ref name=bts2009p4>{{harvnb|British Guideline|2009|p=4}}</ref><ref>درخشان دیلمی غلامرضا، ارجمند محسن، صراطی نوری آیدن، در ترجمه مبانی طب داخلی سیسیل بیمارهای دستگاه تنفس، آندرئولی و کارپنتر (مؤلف). چاپ دوم. تهران: انتشارات ارجمند، 1389 صفحه 55</ref> |
|||
تصور میشود که آسم در اثر ترکیبی از عوامل ژنتیکی و محیطی ایجاد میشود.<ref name=Goldman2020>{{cite book | vauthors = Drazen GM, Bel EH | veditors = Goldman L, Schafer AI |title=Goldman-Cecil Medicine |date=2020 |publisher=Elsevier |location=Philadelphia|isbn=978-0-323-55087-1 |pages=527–535|edition=26th|volume=1 |chapter-url=https://books.google.com/books?id=7pKqDwAAQBAJ&dq=Asthma&pg=PA527|language=en |chapter=81. Asthma}}</ref> عوامل محیطی عبارتند از قرارگرفتن در معرض آلایندههای هوا و آلرژنها (مواد حساسیتزا).<ref name=WHO2013/> دیگر محرکهای بالقوه شامل داروهایی مانند آسپرین و مسدودکنندههای بتا هستند.<ref name=WHO2013/> تشخیص معمولا بر اساس الگوی نشانهها، پاسخ به درمان در طول زمان و تست اسپیرومتری عملکرد ریه صورت میگیرد.<ref name="Lemanske2010">{{cite journal | vauthors = Lemanske RF, Busse WW | title = Asthma: clinical expression and molecular mechanisms | journal = The Journal of Allergy and Clinical Immunology | volume = 125 | issue = 2 Suppl 2 | pages = S95-102 | date = February 2010 | pmid = 20176271 | pmc = 2853245 | doi = 10.1016/j.jaci.2009.10.047 }}</ref> آسم بر اساس فراوانی نشانهها، حجم بازدم اجباری در یک ثانیه (FEV۱) و حداکثر سرعت بازدم طبقهبندی میشود.<ref name=Yawn2008>{{cite journal | vauthors = Yawn BP | title = Factors accounting for asthma variability: achieving optimal symptom control for individual patients | journal = Primary Care Respiratory Journal | volume = 17 | issue = 3 | pages = 138–147 | date = September 2008 | pmid = 18264646 | pmc = 6619889 | doi = 10.3132/pcrj.2008.00004 | url = http://www.thepcrj.org/journ/vol17/17_3_138_147.pdf | url-status = live | archive-url = https://web.archive.org/web/20090326102723/http://www.thepcrj.org/journ/vol17/17_3_138_147.pdf | archive-date = 2009-03-26 }}</ref> همچنین ممکن است بهعنوان آتوپیک یا غیرآتوپیک طبقهبندی شود، که در آن آتوپی به استعداد ابتلا به واکنش حساسیت نوع ۱ اشاره دارد.<ref name=RobbinsCotran2010>{{cite book | vauthors = Kumar V, Abbas AK, Fausto N, Aster J |title=Robbins and Cotran pathologic basis of disease |publisher=Saunders |edition=8th |year=2010 |isbn=978-1-4160-3121-5 |pages = 688 |oclc=643462931 }}</ref><ref>{{cite book | title=Stedman's Medical Dictionary | url=https://archive.org/details/stedmansmedicald00sted_3 | url-access=registration | publisher=Lippincott Williams & Wilkins | edition=28 | year=2005 | isbn=978-0-7817-3390-8 }}</ref> |
|||
<!-- Prevention and treatment --> |
|||
تصور بر این است که آسم از ترکیبی از عوامل [[ژنتیک]]ی و عوامل محیطی ایجاد میشود.<ref name=Martinez_geneenvir>{{cite journal |author=Martinez FD |title=Genes, environments, development and asthma: a reappraisal |journal=Eur Respir J |volume=29|issue=1 |pages=179–84 |year=2007 |pmid=17197483 |doi=10.1183/09031936.00087906}}</ref> تشخیص آن معمولاً بر اساس الگوی علائم، پاسخ به درمان در طول زمان و [[اسپیرومتری]] صورت میگیرد.<ref name=lemanske>{{cite journal |author=Lemanske RF, Busse WW|title=Asthma: clinical expression and molecular mechanisms|journal=J. Allergy Clin. Immunol. |volume=125 |issue=2 Suppl 2 |pages=S95–102 |year=2010|month=February|pmid=20176271 |pmc=2853245 |doi=10.1016/j.jaci.2009.10.047}}</ref> این بیماری از نظر بالینی با توجه به دفعات علائم، حجم بازدمی با فشار در یک ثانیه ([[اسپیرومتری|FEV1]]) و بیشینه میزان جریان بازدمی طبقهبندی میشود.<ref name=Yawn2008/> آسم را همچنین میتوان بر اساس آتوپیک (بیرونی) یا غیر آتوپیک (درونی) بودن عامل آن طبقهبندی کرد<ref name=RobbinsCotran2010/> که در اینجا [[آتوپی]] اشاره به استعداد بروز واکنشهای حساسیت نوع ۱ اشاره دارد.<ref>{{cite book | title=Stedman's Medical Dictionary | url=https://archive.org/details/stedmansmedicald00sted_3 | publisher=Lippincott Williams and Wilkins | edition=28 | year=2005 |isbn=0-7817-3390-1}}</ref> |
|||
هیچ درمان شناختهشدهای برای آسم وجود ندارد، اما میتوان آن را کنترل کرد<ref name=WHO2013/> علائم را میتوان با اجتناب از مواجهه با محرکها، مانند آلرژنها و محرکهای تنفسی، و با استفاده از کورتیکواستروئیدهای استنشاقی سرکوب کرد.<ref name="NHLBI07p169">{{harvnb|NHLBI Guideline|2007|pp=169–72}}</ref><ref name=GINA_2011_page71>{{harvnb|GINA|2011|p=71}}</ref> اگر نشانههای آسم کنترلنشده باقی بمانند، آگونیستهای بتا طولانیاثر (LABA) یا عوامل ضدلوکوترین ممکن است علاوه بر کورتیکواستروئیدهای استنشاقی استفاده شوند. <ref name=GINA_2011_page33>{{harvnb|GINA|2011|p=33}}</ref><ref name="Antileukotriene agents">{{cite journal | vauthors = Scott JP, Peters-Golden M | title = Antileukotriene agents for the treatment of lung disease | journal = American Journal of Respiratory and Critical Care Medicine | volume = 188 | issue = 5 | pages = 538–44 | date = September 2013 | pmid = 23822826 | doi = 10.1164/rccm.201301-0023PP }}</ref> درمان نشانههایی که به سرعت در حال بدترشدن هستند، معمولاً با یک آگونیست بتا-۲ کوتاهاثر استنشاقی مانند سالبوتامول و کورتیکواستروئیدها صورت میگیرد که از راه خوراکی مصرف میشوند.<ref name=NHLBI07p214>{{harvnb|NHLBI Guideline|2007|p=214}}</ref> در موارد بسیار شدید، کورتیکواستروئیدهای داخلوریدی، سولفات منیزیم و بستری شدن در بیمارستان ممکن است مورد نیاز باشند.<ref name=NHLBI07p373>{{harvnb|NHLBI Guideline|2007|pp=373–75}}</ref> |
|||
<!-- Epidemiology, history, and society --> |
|||
درمان علائم حاد معمولاً با استفاده از داروهای استنشاقی کوتاه اثر [[آگونیست آدرنرژیک بتا ۲|آگونیست بتا ۲]] (مانند [[سالبوتامول]]) و [[کورتیکواستروئیدها]] خوراکی صورت میگیرد.<ref name=NHLBI07p214>{{harvnb|NHLBI Guideline|2007|p=214}}</ref> در موارد بسیار شدید ممکن است لازم باشد از کورتیکواستروئیدهای داخل وریدی، [[سولفات منیزیم]] استفاده شده و فرد بستری گردد.<ref name=NHLBI07p373>{{harvnb|NHLBI Guideline|2007|pp=373–375}}</ref> با اجتناب از حساسیتزاها یا [[آلرژن]]ها<ref name="NHLBI07p169">{{harvnb|NHLBI Guideline|2007|pp=169–172}}</ref> و محرکها و با استفاده از کورتیکواستروئیدهای استنشاقی میتوان از بروز علائم جلوگیری کرد.<ref name=GINA_2011_page71>{{harvnb|GINA|2011|p=71}}</ref> اگر علائم آسم تحت کنترل در نیامد، [[آگونیست طولانیاثر گیرنده آدرنرژیک بتا|آگونیستهای طولانیاثر بتا]] (LABA) یا آنتاگونیست لکوترین را نیز میتوان علاوه بر کورتیکواستروئیدهای استنشاقی استفاده نمود.<ref name=GINA_2011_page33>{{harvnb|GINA|2011|p=33}}</ref> شیوع آسم از دهه ۱۹۷۰ بهطور قابل توجهی افزایش یافتهاست. در سال ۲۰۱۱، تعداد ۲۳۵–۳۰۰ میلیون نفر در سطح جهان به این بیماری مبتلا بودند،<ref name=WHO2011/><ref name=GINA_2011_page3/> و این بیماری حدود ۲۵۰٬۰۰۰ مورد مرگ و میر را سبب شد.<ref name=GINA_2011_page3>{{harvnb|GINA|2011|p=3}}</ref> |
|||
در سال ۲۰۱۹، آسم تقریباً ۲۶۲ میلیون نفر را تحت تأثیر قرار داد و باعث مرگ حدود ۴۶۱ هزار نفر شد<ref name="lancetasthma"/> بیشتر مرگومیرها در کشورهای در حال توسعه رخ داده است.<ref name=WHO2013/> آسم اغلب در دوران کودکی شروع میشود، <ref name=WHO2013>{{cite web|title=Asthma Fact sheet №307 |url=https://www.who.int/mediacentre/factsheets/fs307/en/ |website=WHO |access-date=3 March 2016 |date=November 2013 |url-status=dead |archive-url=https://web.archive.org/web/20110629035454/http://www.who.int/mediacentre/factsheets/fs307/en/ |archive-date=June 29, 2011 }}</ref> و میزان آن از دهه ۱۹۶۰بهطور قابل توجهی افزایش یافتهاست.<ref name=Ana2010>{{cite journal | vauthors = Anandan C, Nurmatov U, van Schayck OC, Sheikh A | title = Is the prevalence of asthma declining? Systematic review of epidemiological studies | journal = Allergy | volume = 65 | issue = 2 | pages = 152–67 | date = February 2010 | pmid = 19912154 | doi = 10.1111/j.1398-9995.2009.02244.x | s2cid = 19525219 | doi-access = free }}</ref> آسم در اوایل مصر باستان شناخته شدهبود..<ref name="Manniche1999">{{cite book | vauthors = Manniche L | title = Sacred luxuries: fragrance, aromatherapy, and cosmetics in ancient Egypt | pages = [https://archive.org/details/sacredluxuriesfr0000mann/page/49 49] | year = 1999 | publisher = Cornell University Press | isbn=978-0-8014-3720-5 }}</ref> واژه «آسم» از یونانی ἆσθμα، âsthma به معنای نفسنفسزدن است.<ref name=M38>{{cite book | vauthors = Murray JF |title=Murray and Nadel's textbook of respiratory medicine | veditors = Mason RJ, Murray JF, Broaddus VC, Nadel JA, Martin TR, King Jr TE, Schraufnagel DE |year=2010|publisher=Elsevier|isbn=978-1-4160-4710-0 |chapter=Ch. 38 Asthma |edition=5th}}</ref> |
|||
{{TOC limit|limit=۳}} |
|||
{{TOC limit}} |
|||
== علائم و نشانهها == |
=={{anchor|Asthma attack}} علائم و نشانهها == |
||
{{listen |
{{listen |
||
| filename = |
| filename = |
||
Wheeze2O noise reduced.ogg | title = Wheezing |
Wheeze2O noise reduced.ogg | title = Wheezing |
||
| description = صدای خسخس شنیدهشده با استفاده از گوشی پزشکی |
| description = صدای خسخس شنیدهشده با استفاده از گوشی پزشکی. |
||
| format = [[Ogg]] |
| format = [[Ogg]] |
||
}} |
}} |
||
آسم با دورههای مکرر خسخس سینه، تنگی نفس، احساس تنگی در قفسه سینه و سرفه مشخص میشود.<ref name=GINA2011p2>{{harvnb|GINA|2011|pp=2–5}}</ref>خلط ممکن است از طریق سرفه از ریه تولید شود، اما اغلب به سختی بالا آورده میشود.<ref>{{cite book|veditors=Jindal SK|title=Textbook of pulmonary and critical care medicine|publisher=Jaypee Brothers Medical Publishers|location=New Delhi|year=2011|isbn=978-93-5025-073-0|pages = 242|url=https://books.google.com/books?id=EvGTw3wn-zEC&pg=PA242|url-status=live|archive-url=https://web.archive.org/web/20160424073023/https://books.google.com/books?id=EvGTw3wn-zEC&pg=PA242|archive-date=2016-04-24}}</ref> در طول بهبودی پس از حمله آسم (تشدید)، ممکن است به دلیل سطوح بالای گلبولهای سفید خون به نام ائوزینوفیل، چرکی به نظر برسد.<ref>{{cite book| vauthors = George RB |title=Chest medicine : essentials of pulmonary and critical care medicine|year=2005|publisher=Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-0-7817-5273-2|pages = 62|url=https://books.google.com/books?id=ZzlX2zJMbdgC&pg=PA62|edition=5th|url-status=live|archive-url=https://web.archive.org/web/20160505195821/https://books.google.com/books?id=ZzlX2zJMbdgC&pg=PA62|archive-date=2016-05-05}}</ref> نشانهها معمولاً در شب و در اوایل صبح یا در پاسخ به ورزش یا هوای سرد بدتر میشوند.<ref name=bts2009p14>{{harvnb|British Guideline|2009|p=14}}</ref> برخی از افراد مبتلا به آسم به ندرت دچار نشانهها میشوند، معمولاً در پاسخ به محرکها، در حالی که برخی دیگر ممکن است اغلب و به آسانی واکنش نشان دهند و دچار علائم پایدار شوند.<ref name="GINA2011_p8-9">{{harvnb|GINA|2011|pp=8–9}}</ref> |
|||
=== شرایط مرتبط === |
|||
مشخصه آسم بروز مکرر [[خس خس]]، [[تنگی نفس]]، تنگی قفسه سینه و [[سرفه]] میباشد.<ref name=GINA2011p2>{{harvnb|GINA|2011|pp=2–5}}</ref> ممکن است در اثر سرفه از ریه [[خلط]] تولید شود اما بالا آوردن آن اغلب دشوار است.<ref>{{cite book|last=Jindal|first=editor-in-chief SK|title=Textbook of pulmonary and critical care medicine|publisher=Jaypee Brothers Medical Publishers|location=New Delhi|isbn=978-93-5025-073-0|page=242|url=http://books.google.ca/books?id=EvGTw3wn-zEC&pg=PA242}}</ref> در هنگام بهبودی پس از حمله ممکن است این خلط [[چرک|چرک مانند]] به نظر میرسد و علت آن وجود میزان زیاد سلولهای سفید خون موسوم به [[ائوزینوفیل]] میباشد.<ref>{{cite book|last=George|first=Ronald B.|title=Chest medicine: essentials of pulmonary and critical care medicine|year=2005|publisher=Lippincott Williams & Wilkins|location=Philadelphia, PA|isbn=978-0-7817-5273-2|page=62|url=http://books.google.ca/books?id=ZzlX2zJMbdgC&pg=PA62|edition=5th ed.}}</ref> علائم معمولاً در شب و در صبح زود یا در هنگام ورزش یا در هوای سرد بدتر میشود.<ref name=bts2009p14>{{harvnb|British Guideline|2009|p=14}}</ref> برخی از افراد مبتلا به آسم به ندرت علائم را تجربه میکنند و معمولاً در واکنش به عوامل محرک این علائم را از خود نشان میدهند، در حالی که ممکن دیگران علائم آشکار و مداومی داشته باشند.<ref name=GINA2011_p8-9>{{harvnb|GINA|2011|pp=8–9}}</ref> |
|||
تعدادی دیگر از شرایط سلامت بیشتر در افراد مبتلا به آسم رخ میدهد، از جمله بیماری ریفلاکس معده (GERD)، التهاب بینی و سینوسها (رینوسینوزیت)، و ایست موقتی تنفس حین خواب (آپنه انسدادی).<ref name=Boulet2009>{{cite journal | vauthors = Boulet LP | title = Influence of comorbid conditions on asthma | journal = The European Respiratory Journal | volume = 33 | issue = 4 | pages = 897–906 | date = April 2009 | pmid = 19336592 | doi = 10.1183/09031936.00121308 | doi-access = free }}</ref> اختلالات روانشناختی نیز شایعتر هستند، <ref name=Boulay2011>{{cite journal | vauthors = Boulet LP, Boulay MÈ | title = Asthma-related comorbidities | journal = Expert Review of Respiratory Medicine | volume = 5 | issue = 3 | pages = 377–393 | date = June 2011 | pmid = 21702660 | doi = 10.1586/ers.11.34 | doi-access = free }}</ref> با اختلالات اضطرابی که بین ۱۶ تا ۵۲ درصد و اختلالات خلقی در ۱۴ تا ۴۱ درصد رخ میدهند.<ref name=Andrew2010>{{cite book| veditors = Harver A, Kotses H |title=Asthma, Health and Society: A Public Health Perspective |year=2010|publisher=Springer|location=New York |isbn=978-0-387-78285-0 |page=315 |url=https://books.google.com/books?id=nkP8_h_ewLMC&pg=PA315|access-date=6 April 2021}}</ref> مشخص نیست که آسم باعث مشکلات روانی میشود یا مشکلات روانی منجر به آسم میشود.<ref>{{cite journal | vauthors = Thomas M, Bruton A, Moffat M, Cleland J | title = Asthma and psychological dysfunction | journal = Primary Care Respiratory Journal | volume = 20 | issue = 3 | pages = 250–256 | date = September 2011 | pmid = 21674122 | pmc = 6549858 | doi = 10.4104/pcrj.2011.00058 }}</ref> آسم فعلی، اما نه آسم سابق، با افزایش مرگومیر ناشی از همه علل، مرگومیر ناشی از بیماری قلبی، و مرگومیر ناشی از بیماری دستگاه تنفسی تحتانی همراه است.<ref>{{cite journal | vauthors = He X, Cheng G, He L, Liao B, Du Y, Xie X, Zhang S, Li G, Wang Y, Zhang Y | display-authors = 6 | title = Adults with current asthma but not former asthma have higher all-cause and cardiovascular mortality: a population-based prospective cohort study | journal = Scientific Reports | volume = 11 | issue = 1 | pages = 1329 | date = January 2021 | pmid = 33446724 | pmc = 7809422 | doi = 10.1038/s41598-020-79264-4 | bibcode = 2021NatSR..11.1329H }}</ref> آسم، به ویژه آسم شدید، به شدت با ایجاد بیماری انسدادی مزمن ریه (COPD) مرتبط است.<ref>{{cite journal | vauthors = Silva GE, Sherrill DL, Guerra S, Barbee RA | title = Asthma as a risk factor for COPD in a longitudinal study | journal = Chest | volume = 126 | issue = 1 | pages = 59–65 | date = July 2004 | pmid = 15249443 | doi = 10.1378/chest.126.1.59 }}</ref><ref>{{cite journal | vauthors = de Marco R, Marcon A, Rossi A, Antó JM, Cerveri I, Gislason T, Heinrich J, Janson C, Jarvis D, Kuenzli N, Leynaert B, Probst-Hensch N, Svanes C, Wjst M, Burney P | display-authors = 6 | title = Asthma, COPD and overlap syndrome: a longitudinal study in young European adults | journal = The European Respiratory Journal | volume = 46 | issue = 3 | pages = 671–679 | date = September 2015 | pmid = 26113674 | doi = 10.1183/09031936.00008615 | s2cid = 2169875 | doi-access = free }}</ref><ref>{{cite journal | vauthors = Gibson PG, McDonald VM | title = Asthma-COPD overlap 2015: now we are six | journal = Thorax | volume = 70 | issue = 7 | pages = 683–691 | date = July 2015 | pmid = 25948695 | doi = 10.1136/thoraxjnl-2014-206740 | s2cid = 38550372 | doi-access = free }}</ref> افراد مبتلا به آسم، به خصوص اگر به خوبی کنترل نشده باشد، در معرض خطر افزایش واکنشهای کنتراست رادیویی هستند.<ref>{{cite book |veditors=Thomsen HS, Webb JA |title=Contrast media : safety issues and ESUR guidelines.|date=2014|publisher=Springer|location=Dordrecht|isbn=978-3-642-36724-3|pages = 54|edition=Third|url=https://books.google.com/books?id=W1O-BAAAQBAJ&pg=PA54}}</ref> |
|||
=== بیماریهای مرتبط === |
|||
برخی از بیماریهای دیگر در افراد مبتلا به آسم بیشتر رخ میدهد از جمله: [[بیماری ریفلاکس معده و مری]] (GERD)، [[التهاب سینوس و بینی]] و [[آپنه خواب انسدادی]].<ref name=Boulet2009>{{cite journal |author=Boulet LP |title=Influence of comorbid conditions on asthma |journal=Eur Respir J |volume=33 |issue=4 |pages=897–906 |year=2009|month=April |pmid=19336592 |doi=10.1183/09031936.00121308}}</ref> همچنین اختلالات روانی نیز در این افراد شایعتر است<ref name=Boulay2011>{{cite journal|last=Boulet|first=LP|coauthors=Boulay, MÈ|title=Asthma-related comorbidities.|journal=Expert review of respiratory medicine|date=2011 Jun|volume=5|issue=3|pages=377–93|pmid=21702660}}</ref> چنانکه [[اختلال اضطراب]] در بین ۱۶–۵۲٪ افراد و [[اختلال خلقی]] در ۱۴–۴۱٪ آنها رخ میدهد.<ref name=Andrew2010>{{cite book|last=editors|first=Andrew Harver, Harry Kotses,|title=Asthma, health and society a public health perspective|year=2010|publisher=Springer|location=New York|isbn=978-0-387-78285-0|page=315|url=http://books.google.ca/books?id=nkP8_h_ewLMC&pg=PA315}}</ref> با این حال مشخص نیست که آیا آسم باعث مشکلات روانی میشود یا مشکلات روانی منجر به آسم میگردد. .<ref>{{cite journal|last=Thomas|first=M|coauthors=Bruton, A; Moffat, M; Cleland, J|title=Asthma and psychological dysfunction.|journal=Primary care respiratory journal: journal of the General Practice Airways Group|date=2011 Sep|volume=20|issue=3|pages=250–6|pmid=21674122}}</ref> |
|||
پوسیدگی دندان بیشتر در افراد مبتلا به آسم ایجاد می شود..<ref>{{cite journal | vauthors = Agostini BA, Collares KF, Costa FD, Correa MB, Demarco FF | title = The role of asthma in caries occurrence - meta-analysis and meta-regression | journal = The Journal of Asthma | volume = 56 | issue = 8 | pages = 841–852 | date = August 2019 | pmid = 29972654 | doi = 10.1080/02770903.2018.1493602 | s2cid = 49694304 }}</ref> این ممکن است به اثر آگونیستهای بتا ۲ در کاهش بزاق مربوط باشد..<ref name=Tho2010>{{cite journal | vauthors = Thomas MS, Parolia A, Kundabala M, Vikram M | title = Asthma and oral health: a review | journal = Australian Dental Journal | volume = 55 | issue = 2 | pages = 128–133 | date = June 2010 | pmid = 20604752 | doi = 10.1111/j.1834-7819.2010.01226.x | doi-access = free }}</ref> این داروها ممکن است خطر سایش شیمیایی دندان را افزایش دهند..<ref name=Tho2010/> |
|||
== علل == |
== علل == |
||
آسم در اثر ترکیبی از تعاملات پیچیده محیطی و ژنتیکی ایجاد میشود که درک ناقصی از آنها در اختیار داریم.<ref name=Martinez_geneenvir/><ref>{{cite journal | last=Miller |first=RL | coauthors=Ho SM|title=Environmental epigenetics and asthma: current concepts and call for studies | journal=American Journal of Respiratory and Critical Care Medicine| volume=177 | issue=6 | pages=567–573 | year=2008 | month=March | pmid=18187692|doi=10.1164/rccm.200710-1511PP | pmc=2267336}}</ref> این عوامل هم شدت این بیماری و هم نحوه پاسخ آن به درمان را تحت تأثیر قرار میدهند.<ref>{{cite journal |author=Choudhry S, Seibold MA, Borrell LN "et al." |title=Dissecting complex diseases in complex populations: asthma in latino americans |journal=Proc Am Thorac Soc |volume=4 |issue=3 |pages=226–33|year=2007 |pmid=17607004 |doi=10.1513/pats.200701-029AW |pmc=2647623}}</ref> اعتقاد بر این است که افزایش اخیر میزان آسم به علت تغییر [[اپی ژنتیک]] (عوامل [[ارثی]] و نه عوامل مربوط به [[توالی DNA]]) و تغییر محیط زیست میباشد.<ref>{{cite journal|last=Dietert|first=RR|title=Maternal and childhood asthma: risk factors, interactions, and ramifications.|journal=Reproductive toxicology (Elmsford, N.Y.)|date=2011 Sep|volume=32|issue=2|pages=198–204|pmid=21575714}}</ref> |
|||
آسم توسط ترکیبی از تعاملات محیطی و ژنتیکی پیچیده و ناشناخته ایجاد میشود.<ref name=Martinez2007>{{cite journal | vauthors = Martinez FD | title = Genes, environments, development and asthma: a reappraisal | journal = The European Respiratory Journal | volume = 29 | issue = 1 | pages = 179–84 | date = January 2007 | pmid = 17197483 | doi = 10.1183/09031936.00087906 | doi-access = free }}</ref><ref>{{cite journal | vauthors = Miller RL, Ho SM | title = Environmental epigenetics and asthma: current concepts and call for studies | journal = American Journal of Respiratory and Critical Care Medicine | volume = 177 | issue = 6 | pages = 567–73 | date = March 2008 | pmid = 18187692 | pmc = 2267336 | doi = 10.1164/rccm.200710-1511PP }}</ref> این موارد هم بر شدت و هم بر پاسخگویی آن به درمان تأثیر میگذارند.<ref>{{cite journal | vauthors = Choudhry S, Seibold MA, Borrell LN, Tang H, Serebrisky D, Chapela R, Rodriguez-Santana JR, Avila PC, Ziv E, Rodriguez-Cintron W, Risch NJ, Burchard EG | display-authors = 6 | title = Dissecting complex diseases in complex populations: asthma in latino americans | journal = Proceedings of the American Thoracic Society | volume = 4 | issue = 3 | pages = 226–33 | date = July 2007 | pmid = 17607004 | pmc = 2647623 | doi = 10.1513/pats.200701-029AW}}</ref> اعتقاد بر این است که میزان افزایش اخیر آسم به دلیل تغییر اپیژنتیک (عوامل ارثی غیر از عوامل مرتبط با توالی DNA) و تغییر محیط زندگی است.<ref name="pmid21575714">{{cite journal | vauthors = Dietert RR | title = Maternal and childhood asthma: risk factors, interactions, and ramifications | journal = Reproductive Toxicology | volume = 32 | issue = 2 | pages = 198–204 | date = September 2011 | pmid = 21575714 | doi = 10.1016/j.reprotox.2011.04.007 }}</ref> آسمی که پیش از ۱۲ سالگی شروع میشود بیشتر به دلیل تأثیر ژنتیکی است، در حالی که شروع بعد از سن ۱۲ سالگی بیشتر به تأثیرات محیطی بازمیگردد.<ref>{{cite journal | vauthors = Tan DJ, Walters EH, Perret JL, Lodge CJ, Lowe AJ, Matheson MC, Dharmage SC | title = Age-of-asthma onset as a determinant of different asthma phenotypes in adults: a systematic review and meta-analysis of the literature | journal = Expert Review of Respiratory Medicine | volume = 9 | issue = 1 | pages = 109–23 | date = February 2015 | pmid = 25584929 | doi = 10.1586/17476348.2015.1000311 | s2cid = 23213216 }}</ref> |
|||
=== محیط === |
|||
بسیاری از عوامل محیطی با ایجاد و تشدید آسم همراه است از جمله: آلرژیزاها، آلودگی هوا، و دیگر مواد شیمیایی زیستمحیطی.<ref>{{cite journal|last=Kelly|first=FJ|coauthors=Fussell, JC|title=Air pollution and airway disease.|journal=Clinical and experimental allergy: journal of the British Society for Allergy and Clinical Immunology|date=2011 Aug|volume=41|issue=8|pages=1059–71|pmid=21623970}}</ref> [[استعمال دخانیات و بارداری|سیگار کشیدن در دوران بارداری]] و بعد از زایمان با خطر بیشتر نشانههای مشابه آسم همراه است.<ref name=GINA2011_p6>{{harvnb|GINA|2011|p=6}}</ref> پایین بودن [[شاخص کیفیت هوا|کیفیت هوا]] ناشی از آلودگی ترافیک یا میزان بالای [[ازون]]<ref name=GINA2011_p61>{{harvnb|GINA|2011|p=61}}</ref> هم با ایجاد و هم افزایش شدت آسم همراه است.<ref name=Gold>{{cite journal |author=Gold DR, Wright R |title=Population disparities in asthma |journal=Annu Rev Public Health|volume=26 |pages=89–113|year=2005 |pmid=15760282|doi=10.1146/annurev.publhealth.26.021304.144528}}</ref> قرار گرفتن در معرض [[ترکیبات آلی فرار]] ممکن است محرکی برای آسم باشد. به عنوان مثال قرار گرفتن در معرض [[فرمالدئید]] ارتباط مثبتی با آن دارد.<ref>{{cite journal|last=McGwin|first=G|coauthors=Lienert, J; Kennedy, JI|title=Formaldehyde exposure and asthma in children: a systematic review.|journal=Environmental health perspectives|date=2010 Mar|volume=118|issue=3|pages=313–7|pmid=20064771}}</ref> همچنین، [[فتالات]] موجود در [[پیویسی]] با آسم در کودکان و بزرگسالان مرتبط است.<ref>{{cite journal |author= نقاشان اتومبیل و دیوار و کسانی که از تینر فوری در شغلشان استفاده میکنندJaakkola JJ, Knight TL. |title= The role of exposure to phthalates from polyvinyl chloride products in the development of asthma and allergies: a systematic review and meta-analysis|journal= Environ Health Perspect |volume=116 |issue=7 |pages=845–53 |year=2008 |month=July |pmid= 18629304 |pmc= 2453150 |doi= 10.1289/ehp.10846}}</ref><ref>{{cite journal|last=Bornehag|first=CG|coauthors=Nanberg, E|title=Phthalate exposure and asthma in children.|journal=International journal of andrology|date=2010 Apr|volume=33|issue=2|pages=333–45|pmid=20059582}}</ref> و همین مسئله در مورد قرار گرفتن در معرض سطح بالای [[اندوتوکسین]] صدق میکند.<ref>{{cite journal |author=Liu AH|title=Something old, something new: indoor endotoxin, allergens and asthma |journal=Paediatr Respir Rev|volume=5|issue=Suppl A |pages=S65–71 |year=2004 |pmid=14980246|doi=10.1016/S1526-0542(04)90013-9}}</ref> |
|||
=== عوامل محیطی === |
|||
{{See also|Asthma-related microbes}} |
|||
بسیاری از عوامل محیطی با ایجاد و تشدید آسم مرتبط بودهاند، از جمله آلرژنها، آلودگی هوا و دیگر مواد شیمیایی محیطی.<ref name="pmid21623970">{{cite journal|vauthors=Kelly FJ, Fussell JC|date=August 2011|title=Air pollution and airway disease|journal=Clinical and Experimental Allergy|volume=41|issue=8|pages=1059–71|doi=10.1111/j.1365-2222.2011.03776.x|pmid=21623970|s2cid=37717160}}</ref> موادی وجود دارند که به عنوان عامل ایجاد آسم در افراد در معرض تماس شناخته شدهاند و به آنها آسمزا (Asthmogens) میگویند. برخی از عوامل آسم رایج عبارتند از آمونیاک، لاتکس، آفتکشها، دودهای ناشی از لحیم و جوش، گردوغبار فلز یا چوب، پاشش رنگ ایزوسیانات در تعمیر خودرو، فرمالدئید، گلوتارآلدئید، انیدریدها، چسبها، رنگها، سیالات فلزکاری، مه روغن، کپکها.<ref>{{Cite web | url=https://www.health.ny.gov/environmental/workplace/lung_disease_registry/toolkit/asthmagens.htm | title=Occupational Asthmagens - New York State Department of Health}}</ref><ref>{{Cite web | url=https://www.hse.gov.uk/foi/internalops/og/og-00016.htm | title=Occupational Asthmagens - HSE}}</ref> سیگارکشیدن در دوران بارداری و پس از زایمان با خطر بیشتر نشانههای شبه آسم همراه است.<ref name="GINA2011_p6">{{harvnb|GINA|2011|p=6}}</ref> کیفیت پایین هوا ناشی از عوامل محیطی مانند آلودگی ترافیک یا سطوح بالای ازن<ref name="GINA2011_p61">{{harvnb|GINA|2011|p=61}}</ref> هم با ایجاد آسم و هم با افزایش شدت آسم مرتبط است.<ref name="Gold">{{cite journal|vauthors=Gold DR, Wright R|year=2005|title=Population disparities in asthma|journal=Annual Review of Public Health|volume=26|pages=89–113|doi=10.1146/annurev.publhealth.26.021304.144528|pmid=15760282|doi-access=free}}</ref> بیش از نیمی از موارد در کودکان در ایالات متحده در مناطقی رخ میدهد که کیفیت هوا کمتر از استانداردهای EPA است.<ref>{{cite journal|title=Urban Air Pollution and Health Inequities: A Workshop Report|journal=Environmental Health Perspectives |volume=109 |issue=s3 |year=2001 |pages=357–374 |issn=0091-6765 |doi=10.1289/ehp.01109s3357|doi-access=free }}</ref> کیفیت پایین هوا در جوامع کم درآمد و اقلیت رایجتر است.<ref>{{Cite journal| vauthors = Brooks N, Sethi R |date=February 1997|title=The Distribution of Pollution: Community Characteristics and Exposure to Air Toxics|journal=Journal of Environmental Economics and Management|volume=32|issue=2|pages=233–50|doi=10.1006/jeem.1996.0967|doi-access=free}}</ref> |
|||
قرارگرفتن در معرض ترکیبات آلی فرار داخلی (فضای سرپوشیده) ممکن است محرک آسم باشد. برای مثال، مواجهه با فرمالدئید، ارتباط مثبتی دارد.<ref name="pmid20064771">{{cite journal|vauthors=McGwin G, Lienert J, Kennedy JI|date=March 2010|title=Formaldehyde exposure and asthma in children: a systematic review|journal=Environmental Health Perspectives|volume=118|issue=3|pages=313–7|doi=10.1289/ehp.0901143|pmc=2854756|pmid=20064771}}</ref> فتالات موجود در انواع خاصی از PVC با آسم در کودکان و بزرگسالان مرتبط است.<ref>{{cite journal|vauthors=Jaakkola JJ, Knight TL|date=July 2008|title=The role of exposure to phthalates from polyvinyl chloride products in the development of asthma and allergies: a systematic review and meta-analysis|journal=Environmental Health Perspectives|volume=116|issue=7|pages=845–53|doi=10.1289/ehp.10846|pmc=2453150|pmid=18629304}}</ref><ref name="pmid20059582">{{cite journal|vauthors=Bornehag CG, Nanberg E|date=April 2010|title=Phthalate exposure and asthma in children|journal=International Journal of Andrology|volume=33|issue=2|pages=333–45|doi=10.1111/j.1365-2605.2009.01023.x|pmid=20059582|doi-access=free}}</ref> در حالی که قرارگرفتن در معرض آفتکشها با ایجاد آسم مرتبط است، هنوز رابطه علت و معلولی ایجاد نشده است.<ref name="MamJune2015">{{cite journal|vauthors=Mamane A, Baldi I, Tessier JF, Raherison C, Bouvier G|date=June 2015|title=Occupational exposure to pesticides and respiratory health|journal=European Respiratory Review|volume=24|issue=136|pages=306–19|doi=10.1183/16000617.00006014|pmid=26028642|pmc=9487813 |doi-access=free}}</ref><ref name="MamSept2015">{{cite journal|vauthors=Mamane A, Raherison C, Tessier JF, Baldi I, Bouvier G|date=September 2015|title=Environmental exposure to pesticides and respiratory health|journal=European Respiratory Review|volume=24|issue=137|pages=462–73|doi=10.1183/16000617.00006114|pmid=26324808|pmc=9487696 |doi-access=free}}</ref> یک متاآنالیز به این نتیجه رسید که اجاقهای گاز یک عامل خطر اصلی برای آسم هستند، یافتن حدود یک مورد از هر هشت مورد را در ایالات متحده میتوان به این موارد نسبت داد<ref>{{cite journal | vauthors = Gruenwald T, Seals BA, Knibbs LD, Hosgood HD | title = Population Attributable Fraction of Gas Stoves and Childhood Asthma in the United States | journal = International Journal of Environmental Research and Public Health | volume = 20 | issue = 1 | pages = 75 | date = December 2022 | pmid = 36612391 | pmc = 9819315 | doi = 10.3390/ijerph20010075 | doi-access = free }}</ref> |
|||
<!-- Pregnancy --> |
|||
اکثر شواهد از نقش علتی بین پاراستامول (استامینوفن) یا مصرف آنتیبیوتیک و آسم پشتیبانی نمیکنند.<ref>{{cite journal | vauthors = Heintze K, Petersen KU | title = The case of drug causation of childhood asthma: antibiotics and paracetamol | journal = European Journal of Clinical Pharmacology | volume = 69 | issue = 6 | pages = 1197–209 | date = June 2013 | pmid = 23292157 | pmc = 3651816 | doi = 10.1007/s00228-012-1463-7 }}</ref><ref>{{cite journal | vauthors = Henderson AJ, Shaheen SO | title = Acetaminophen and asthma | journal = Paediatric Respiratory Reviews | volume = 14 | issue = 1 | pages = 9–15; quiz 16 | date = March 2013 | pmid = 23347656 | doi = 10.1016/j.prrv.2012.04.004 }}</ref> یک بررسی سیستماتیک در سال ۲۰۱۴ نشان داد که ارتباط بین مصرف پاراستامول و آسم با در نظر گرفتن عفونتهای تنفسی ناپدید شد.<ref>{{cite journal | vauthors = Cheelo M, Lodge CJ, Dharmage SC, Simpson JA, Matheson M, Heinrich J, Lowe AJ | title = Paracetamol exposure in pregnancy and early childhood and development of childhood asthma: a systematic review and meta-analysis | journal = Archives of Disease in Childhood | volume = 100 | issue = 1 | pages = 81–9 | date = January 2015 | pmid = 25429049 | doi = 10.1136/archdischild-2012-303043 | s2cid = 13520462 | url = https://epub.ub.uni-muenchen.de/37262/ }}</ref> استرس روانی مادر در دوران بارداری یک عامل خطر برای کودک برای ابتلا به آسم است.<ref>{{cite journal | vauthors = van de Loo KF, van Gelder MM, Roukema J, Roeleveld N, Merkus PJ, Verhaak CM | title = Prenatal maternal psychological stress and childhood asthma and wheezing: a meta-analysis | journal = The European Respiratory Journal | volume = 47 | issue = 1 | pages = 133–46 | date = January 2016 | pmid = 26541526 | doi = 10.1183/13993003.00299-2015 | doi-access = free }}</ref> |
|||
<!--Allergens --> |
|||
آسم با قرارگرفتن در معرض آلرژنهای داخلی(فضای سرپوشیده) همراه است.<ref name="pmid21301330">{{cite journal | vauthors = Ahluwalia SK, Matsui EC | title = The indoor environment and its effects on childhood asthma | journal = Current Opinion in Allergy and Clinical Immunology | volume = 11 | issue = 2 | pages = 137–43 | date = April 2011 | pmid = 21301330 | doi = 10.1097/ACI.0b013e3283445921 | s2cid = 35075329 }}</ref> آلرژنهای رایج داخلی شامل کنههای گردوغبار، سوسکها، شوره حیوانات (تکههایی از خز یا پر) و کپک هستند.<ref name=Arshad>{{cite journal | vauthors = Arshad SH | s2cid = 30418306 | title = Does exposure to indoor allergens contribute to the development of asthma and allergy? | journal = Current Allergy and Asthma Reports | volume = 10 | issue = 1 | pages = 49–55 | date = January 2010 | pmid = 20425514 | doi = 10.1007/s11882-009-0082-6 }}</ref><ref>{{cite journal | vauthors = Custovic A, Simpson A | title = The role of inhalant allergens in allergic airways disease | journal = Journal of Investigational Allergology & Clinical Immunology | volume = 22 | issue = 6 | pages = 393–401; qiuz follow 401 | year = 2012 | pmid = 23101182 }}</ref> مشخص شده است که تلاشها برای کاهش کنههای گردوغبار روی علائم در افراد حساس بیاثر است.<ref name=Gotzsche2008/><ref>{{cite journal | vauthors = Calderón MA, Linneberg A, Kleine-Tebbe J, De Blay F, Hernandez Fernandez de Rojas D, Virchow JC, Demoly P | title = Respiratory allergy caused by house dust mites: What do we really know? | journal = The Journal of Allergy and Clinical Immunology | volume = 136 | issue = 1 | pages = 38–48 | date = July 2015 | pmid = 25457152 | doi = 10.1016/j.jaci.2014.10.012 | doi-access = free }}</ref> شواهد ضعیف نشان میدهد که تلاش برای کاهش کپک با تعمیر ساختمانها ممکن است به بهبود علائم آسم در بزرگسالان کمک کند.<ref>{{cite journal | vauthors = Sauni R, Verbeek JH, Uitti J, Jauhiainen M, Kreiss K, Sigsgaard T | title = Remediating buildings damaged by dampness and mould for preventing or reducing respiratory tract symptoms, infections and asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2015 | issue = 2 | pages = CD007897 | date = February 2015 | pmid = 25715323 | pmc = 6769180 | doi = 10.1002/14651858.CD007897.pub3 }}</ref> برخی از عفونتهای تنفسی ویروسی، مانند ویروس سنسیشیال تنفسی و رینوویروس، <ref name=M38/> ممکن است خطر ابتلا به آسم را در دوران کودکی افزایش دهند.<ref name=NHLBI07p11>{{harvnb|NHLBI Guideline|2007|p=11}}</ref> با این حال، برخی عفونتهای دیگر ممکن است خطر را کاهش دهند.<ref name=M38/> |
|||
==== فرضیه بهداشت ==== |
|||
فرضیه بهداشت تلاش میکند تا میزان افزایشیافته آسم را در سرتاسر جهان به عنوان یک نتیجه مستقیم و ناخواسته کاهش مواجهه در دوران کودکی با باکتریها و ویروسهای غیربیماریزا توضیح دهد<ref>{{cite journal | vauthors = Ramsey CD, Celedón JC | title = The hygiene hypothesis and asthma | journal = Current Opinion in Pulmonary Medicine | volume = 11 | issue = 1 | pages = 14–20 | date = January 2005 | pmid = 15591883 | doi = 10.1097/01.mcp.0000145791.13714.ae | s2cid = 44556390 }}</ref><ref>{{cite journal | vauthors = Bufford JD, Gern JE | title = The hygiene hypothesis revisited | journal = Immunology and Allergy Clinics of North America | volume = 25 | issue = 2 | pages = 247–62, v-vi | date = May 2005 | pmid = 15878454 | doi = 10.1016/j.iac.2005.03.005 }}</ref> پیشنهاد شده که کاهش قرار گرفتن در معرض باکتریها و ویروسها تا حدی به دلیل افزایش پاکیزگی و کاهش تعداد خانواده در جوامع مدرن است.<ref name=Brook2013>{{cite journal | vauthors = Brooks C, Pearce N, Douwes J | title = The hygiene hypothesis in allergy and asthma: an update | journal = Current Opinion in Allergy and Clinical Immunology | volume = 13 | issue = 1 | pages = 70–7 | date = February 2013 | pmid = 23103806 | doi = 10.1097/ACI.0b013e32835ad0d2 | s2cid = 23664343 }}</ref> قرار گرفتن در معرض سم (اندوتوکسین) باکتریایی در اوایل کودکی ممکن است از پیشرفت آسم جلوگیری کند، اما قرار گرفتن در معرض آن در سنین بالاتر ممکن است باعث انقباض برونش شود.<ref>{{cite journal | vauthors = Rao D, Phipatanakul W | title = Impact of environmental controls on childhood asthma | journal = Current Allergy and Asthma Reports | volume = 11 | issue = 5 | pages = 414–20 | date = October 2011 | pmid = 21710109 | pmc = 3166452 | doi = 10.1007/s11882-011-0206-7 }}</ref> شواهدی که از فرضیه بهداشت حمایت میکنند شامل نرخ پایینتر آسم در مزارع و خانوادههای دارای حیوانات خانگی است.<ref name=Brook2013/> |
|||
<!--آلرژیزاها--> |
|||
آسم با قرار گرفتن در معرض آلرژیزاهای فضاهای داخلی ارتباط دارد.<ref>{{cite journal|last=Ahluwalia|first=SK|coauthors=Matsui, EC|title=The indoor environment and its effects on childhood asthma.|journal=Current opinion in allergy and clinical immunology|date=2011 Apr|volume=11|issue=2|pages=137–43|pmid=21301330}}</ref> آلرژیزاهای شایع فضاهای داخلی عبارتند از: [[کنه گرد و غبار]]، [[سوسک]]، شوره بدن حیوانات، و کپک.<ref name=Arshad>{{cite journal|last=Arshad|first=SH|title=Does exposure to indoor allergens contribute to the development of asthma and allergy?|journal=Current allergy and asthma reports|date=2010 Jan|volume=10|issue=1|pages=49–55|pmid=20425514}}</ref><ref>{{cite journal|last=Custovic|first=A|coauthors=Simpson, A|title=The role of inhalant allergens in allergic airways disease.|journal=Journal of investigational allergology & clinical immunology: official organ of the International Association of Asthmology (INTERASMA) and Sociedad Latinoamericana de Alergia e Inmunologia|year=2012|volume=22|issue=6|pages=393–401; qiuz follow 401|pmid=23101182}}</ref> تلاش برای کاهش کنه گرد و غبار بینتیجه بودهاست.<ref name=Gotzsche2008/> برخی از عفونتهای تنفسی ویروسی ممکن است خطر ایجاد آسم را در هنگام ابتلا در سنین پایین افزایش دهند نظیر:<ref name=NHLBI07p11>{{harvnb|NHLBI Guideline|2007|p=11}}</ref> ''[[ویروس سنسیشیال تنفسی]]'' و ''[[راینوویروس]]''.<ref name=M38/> با این حال برخی از عفونتهای دیگر ممکن است خطر ابتلا را کاهش دهند.<ref name=M38/> |
|||
استفاده از آنتیبیوتیکها در اوایل زندگی با ایجاد آسم مرتبط است.<ref>{{cite journal | vauthors = Murk W, Risnes KR, Bracken MB | title = Prenatal or early-life exposure to antibiotics and risk of childhood asthma: a systematic review | journal = Pediatrics | volume = 127 | issue = 6 | pages = 1125–38 | date = June 2011 | pmid = 21606151 | doi = 10.1542/peds.2010-2092 | s2cid = 26098640 }}</ref> همچنین، زایمان از طریق سزارین با افزایش خطر ابتلا به آسم (۲۰تا ۸۰درصد تخمین زده میشود) مرتبط است - این خطر افزایشیافته به فقدان رشد و تکثیر باکتریایی سالم نسبت داده میشود که نوزاد از عبور از کانال تولد به دست میآورد.<ref>{{harvnb|British Guideline|2009|p=72}}</ref><ref name="pmid21645799">{{cite journal | vauthors = Neu J, Rushing J | title = Cesarean versus vaginal delivery: long-term infant outcomes and the hygiene hypothesis | journal = Clinics in Perinatology | volume = 38 | issue = 2 | pages = 321–31 | date = June 2011 | pmid = 21645799 | pmc = 3110651 | doi = 10.1016/j.clp.2011.03.008 }}</ref> ارتباطی بین آسم و میزان ثروت وجود دارد که ممکن است با فرضیه بهداشت مرتبط باشد، زیرا افراد کمتر مرفه اغلب بیشتر در معرض باکتریها و ویروسها قرار میگیرند.<ref name="pmid14763924">{{cite journal | vauthors = Von Hertzen LC, Haahtela T | title = Asthma and atopy – the price of affluence? | journal = Allergy | volume = 59 | issue = 2 | pages = 124–37 | date = February 2004 | pmid = 14763924 | doi = 10.1046/j.1398-9995.2003.00433.x | s2cid = 34049674 | doi-access = free }}</ref> |
|||
==== فرضیه بهداشتی ==== |
|||
[[فرضیه بهداشتی]] نظریهای است که تلاش میکند افزایش میزان آسم در سراسر جهان را بهعنوان نتیجه مستقیم و ناخواسته قرار گرفتن کمتر در معرض باکتریها و ویروسهای غیر عفونی در دوران کودکی توضیح دهد.<ref>{{cite journal| last=Ramsey | first=CD |coauthors=Celedón JC | title=The hygiene hypothesis and asthma | journal=Current Opinion in Pulmonary Medicine| volume=11 | issue=1 | pages=14–20 | month=January | year=2005 |pmid=15591883 | doi=10.1097/01.mcp.0000145791.13714.ae}}</ref><ref>{{cite journal |last=Bufford | first=JD | coauthors=Gern JE | title=The hygiene hypothesis revisited |url=https://archive.org/details/sim_immunology-and-allergy-clinics-of-north-america_2005-05_25_2/page/247 |journal=Immunology and Allergy Clinics of North America | volume=25 | issue=2 |pages=247–262 | month=May |year=2005 | pmid=15878454 | doi=10.1016/j.iac.2005.03.005}}</ref> این مسئله مطرح شدهاست که دلیل کاهش قرار گرفتن در معرض باکتریها و ویروسها تا حدودی به دلیل افزایش سطح نظافت و اندازه خانواده در جوامع مدرن است.<ref name=Brook2013>{{cite journal|last=Brooks|first=C|coauthors=Pearce, N; Douwes, J|title=The hygiene hypothesis in allergy and asthma: an update.|journal=Current opinion in allergy and clinical immunology|date=2013 Feb|volume=13|issue=1|pages=70–7|pmid=23103806}}</ref> شواهد پشتیبان فرضیه بهداشتی عبارتند از میزان پایینتر آسم در مزارع و در خانوادههایی که حیوانات خانگی دارند.<ref name=Brook2013/> |
|||
=== علل ژنتیکی === |
|||
استفاده از [[آنتیبیوتیک]] در بدو زندگی با ایجاد آسم ارتباط دارد.<ref>{{cite journal|last=Murk|first=W|coauthors=Risnes, KR, Bracken, MB|title=Prenatal or early-life exposure to antibiotics and risk of childhood asthma: a systematic review.|journal=Pediatrics|date=2011 Jun|volume=127|issue=6|pages=1125–38|pmid=21606151|doi=10.1542/peds.2010-2092}}</ref> همچنین، زایمان به روش [[سزارین]] با افزایش خطر آسم (به میزان حدود ۲۰–۸۰٪) همراه است، دلیل این افزایش عدم دریافت کلونیهای باکتریایی سالمی است که نوزاد با عبور از مجرای زایمان آنها را کسب میکند.<ref>{{harvnb|British Guideline|2009|p=72}}</ref><ref>{{cite journal|last=Neu|first=J|coauthors=Rushing, J|title=Cesarean versus vaginal delivery: long-term infant outcomes and the hygiene hypothesis.|url=https://archive.org/details/sim_clinics-in-perinatology_2011-06_38_2/page/321|journal=Clinics in perinatology|date=2011 Jun|volume=38|issue=2|pages=321–31|pmid=21645799}}</ref> ارتباطی بین آسم و میزان رفاه وجود دارد.<ref>{{cite journal|last=Von Hertzen|first=LC|coauthors=Haahtela, T|title=Asthma and atopy -the price of affluence?|journal=Allergy|date=2004 Feb|volume=59|issue=2|pages=124–37|pmid=14763924}}</ref> |
|||
{| class="wikitable" style = "float: right; margin-left:15px; text-align:center" |
|||
=== ژنتیک === |
|||
|+ CD14-تعامل اندوتوکسین بر اساس CD14 SNP C-159T<ref name=Martinez_CD14 /> |
|||
{| class="wikitable sortable" style="float: left; margin-left:15px; text-align:center" |
|||
|+ CD14-endotoxin interaction based on CD14 SNP C-159T<ref name=Martinez_CD14/> |
|||
|- |
|- |
||
! سطح |
! سطح اندوتوکسین !! CC ژنوتیپ !! TT ژنوتیپ |
||
|- |
|- |
||
! در معرض |
! در معرض زیاد |
||
| ریسک پایین || ریسک بالا |
|||
| احتمال کم|| احتمال زیاد |
|||
|- |
|- |
||
! در معرض کم |
! در معرض کم |
||
| ریسک بالا || ریسک پایین |
|||
|احتمال زیاد || احتمال کم |
|||
|} |
|} |
||
سابقه خانوادگی |
سابقه خانوادگی یک عامل خطر برای آسم بوده و ژنهای مختلفی در آن دخیل هستند.<ref name=El2010>{{cite book| vauthors = Elward G, Douglas KS |title=Asthma|year=2010|publisher=Manson Pub.|location=London|isbn=978-1-84076-513-7|pages=27–29|url=https://books.google.com/books?id=gS4BsugTBvoC&pg=PA27|url-status=live|archive-url=https://web.archive.org/web/20160517002458/https://books.google.com/books?id=gS4BsugTBvoC&pg=PA27|archive-date=2016-05-17}}</ref> اگر یکی از دوقلوهای همسان مبتلا شود، احتمال ابتلای دیگری به این بیماری تقریباً ۲۵ درصد است..<ref name=El2010/> تا پایان سال ۲۰۰۵، تعداد ۲۵ ژن با آسم در شش یا چند جمعیت جداگانه مرتبط بودند، از جمله [[Glutathione S-transferase Mu 1|GSTM1]], [[Interleukin 10|IL10]], [[CTLA-4]], [[SPINK5]], [[Leukotriene C4 synthase|LTC4S]], [[Interleukin-4 receptor|IL4R]] و [[ADAM33]], among others.<ref name=Hoffjan/> بسیاری از این ژنها مربوط به سیستم ایمنی یا تعدیلکننده التهاب هستند. حتی میان این فهرست از ژنهایی که توسط مطالعات بسیار تکراری پشتیبانی میشوند، نتایج بین همه جمعیتهای آزمایششده یکسان نبوده است.<ref name=Hoffjan /> در سال 2006 بیش از 100 ژن فقط در یک مطالعه ارتباط ژنتیکی با آسم مرتبط بودند.;<ref name=Hoffjan>{{cite journal | vauthors = Ober C, Hoffjan S | title = Asthma genetics 2006: the long and winding road to gene discovery | journal = Genes and Immunity | volume = 7 | issue = 2 | pages = 95–100 | date = March 2006 | pmid = 16395390 | doi = 10.1038/sj.gene.6364284 | doi-access = free }}</ref><ref name="pmid20298365">{{cite journal | vauthors = Halapi E, Bjornsdottir US | title = Overview on the current status of asthma genetics | journal = The Clinical Respiratory Journal | volume = 3 | issue = 1 | pages = 2–7 | date = January 2009 | pmid = 20298365 | doi = 10.1111/j.1752-699X.2008.00119.x | s2cid = 36471997 | doi-access = free }}</ref> |
||
برخی از |
برخی از انواع ژنتیکی فقط زمانی ممکن است باعث آسم شوند که با قرارگرفتن در معرض محیطی خاص ترکیب شوند.<ref name=Martinez2007/> به عنوان مثال یک پلیمورفیسم (چند-شکلی) تکنوکلئوتیدی خاص در ناحیه CD14 و قرارگرفتن در معرض اندوتوکسین (یک محصول باکتریایی) است. قرارگرفتن در معرض اندوتوکسین میتواند از چندین منبع محیطی از جمله دود تنباکو، سگها و مزارع باشد. بنابراین، خطر ابتلا به آسم توسط ژنتیک فرد و سطح قرارگرفتن در معرض اندوتوکسین تعیین میشود.<ref name=Martinez_CD14>{{cite journal | vauthors = Martinez FD | title = CD14, endotoxin, and asthma risk: actions and interactions | journal = Proceedings of the American Thoracic Society | volume = 4 | issue = 3 | pages = 221–5 | date = July 2007 | pmid = 17607003 | pmc = 2647622 | doi = 10.1513/pats.200702-035AW }}</ref> |
||
=== |
=== بیماریها === |
||
سهگانه [[اگزمای آتوپیک]]، [[رینیت آلرژیک]] و آسم به [[آتوپی]] موسوم است.<ref name="Bolognia"/> تأثیرگذارترین عامل خطرآفرین جهت ابتلا به آسم داشتن سابقه [[آتوپی|بیماری آتوپیک]] است؛<ref name=NHLBI07p11/> و آسم در کسانی که دچار [[اگزما]] یا [[رینیت|تب یونجه]] هستند به میزان بسیار بیشتری رخ میدهد.<ref name=GINA2011_p4>{{harvnb|GINA|2011|p=4}}</ref> ابتلا به آسم با [[سندروم چرگ اشتراوس]] که یک نوع بیماری خود ایمنی است و [[واسکولیت]] ارتباط دارد. افرادی که دچار انواع خاصی از [[کهیر]] میشوند نیز ممکن است علائم آسم را تجربه کنند.<ref name="Bolognia">{{cite book |author=Rapini, Ronald P. ; Bolognia, Jean L. ; Jorizzo, Joseph L.|title=Dermatology: 2-Volume Set |publisher=Mosby |location=St. Louis |year=2007|isbn=1-4160-2999-0}}</ref> |
|||
التهاب پوستی آتوپیک، التهاب بینی آلرژیک و آسم را آتوپی مینامند.<ref name="Bolognia"/> قویترین عامل خطر برای ابتلا به آسم، سابقه بیماری آتوپیک است.;<ref name=NHLBI07p11/> آسم در افرادی که اگزما یا تب یونجه دارند با نرخ بسیار بیشتری رخ میدهد.<ref name=GINA2011_p4>{{harvnb|GINA|2011|p=4}}</ref> آسم با گرانولوماتوز ائوزینوفیلیک همراه با پلیآنژیت (که قبلاً به عنوان سندرم چرگ-استراوس شناخته میشد)، یک بیماری خودایمنی و التهاب رگ همراه است..<ref name="ChapelHill">{{cite journal | vauthors = Jennette JC, Falk RJ, Bacon PA, Basu N, Cid MC, Ferrario F, Flores-Suarez LF, Gross WL, Guillevin L, Hagen EC, Hoffman GS, Jayne DR, Kallenberg CG, Lamprecht P, Langford CA, Luqmani RA, Mahr AD, Matteson EL, Merkel PA, Ozen S, Pusey CD, Rasmussen N, Rees AJ, Scott DG, Specks U, Stone JH, Takahashi K, Watts RA | display-authors = 6 | title = 2012 revised International Chapel Hill Consensus Conference Nomenclature of Vasculitides | journal = Arthritis and Rheumatism | volume = 65 | issue = 1 | pages = 1–11 | date = January 2013 | pmid = 23045170 | doi = 10.1002/art.37715 | doi-access = free }}</ref> افراد مبتلا به انواع خاصی از کهیر ممکن است دچار علائم آسم نیز شوند.<ref name="Bolognia">{{cite book | vauthors = Rapini RP, Bolognia JL, Jorizzo JL |title=Dermatology: 2-Volume Set |publisher=Mosby |location=St. Louis |year=2007 |isbn=978-1-4160-2999-1 }}</ref> |
|||
بین [[چاقی (بیماری)|چاقی]] و خطر ابتلا به آسم همبستگی وجود دارد و میزان هر دو آنها در سالهای اخیر افزایش یافتهاست.<ref>{{cite journal |author=Beuther DA |title=Recent insight into obesity and asthma |journal=Curr Opin Pulm Med|volume=16 |issue=1 |pages=64–70|year=2010 |month=January |pmid=19844182 |doi=10.1097/MCP.0b013e3283338fa7}}</ref><ref name=holguin>{{cite journal |author=Holguin F, Fitzpatrick A |title=Obesity, asthma, and oxidative stress|url=https://archive.org/details/sim_journal-of-applied-physiology_2010-03_108_3/page/754 |journal=J. Appl. Physiol. |volume=108 |issue=3 |pages=754–9 |year=2010|month=March |pmid=19926826|doi=10.1152/japplphysiol.00702.2009}}</ref> عوامل مختلفی میتواند در این میان نقش داشته باشد از جمله کاهش عملکرد تنفسی به علت تجمع چربی و این واقعیت که بافت چربی منجر به وضعیت مستعد ابتلا به التهاب میشود.<ref name="Woods 2009">{{cite journal |author=Wood LG, Gibson PG |title=Dietary factors lead to innate immune activation in asthma |journal=Pharmacol. Ther.|volume=123 |issue=1 |pages=37–53 |year=2009|month=July |pmid=19375453|doi=10.1016/j.pharmthera.2009.03.015}}</ref> |
|||
بین چاقی و خطر ابتلا به آسم همبستگی وجود دارد که هر دو در سالهای اخیر افزایش یافتهاند.<ref>{{cite journal | vauthors = Beuther DA | title = Recent insight into obesity and asthma | journal = Current Opinion in Pulmonary Medicine | volume = 16 | issue = 1 | pages = 64–70 | date = January 2010 | pmid = 19844182 | doi = 10.1097/MCP.0b013e3283338fa7 | s2cid = 34157182 }}</ref><ref name=holguin>{{cite journal | vauthors = Holguin F, Fitzpatrick A | title = Obesity, asthma, and oxidative stress | journal = Journal of Applied Physiology | volume = 108 | issue = 3 | pages = 754–9 | date = March 2010 | pmid = 19926826 | doi = 10.1152/japplphysiol.00702.2009 }}</ref> عوامل متعددی از جمله کاهش عملکرد تنفسی به دلیل تجمع چربی و این واقعیت که بافت چربی منجر به یک حالت پیشالتهابی میشود، ممکن است نقش داشتهباشد.<ref name="Woods 2009">{{cite journal | vauthors = Wood LG, Gibson PG | title = Dietary factors lead to innate immune activation in asthma | journal = Pharmacology & Therapeutics | volume = 123 | issue = 1 | pages = 37–53 | date = July 2009 | pmid = 19375453 | doi = 10.1016/j.pharmthera.2009.03.015 }}</ref> |
|||
داروهای [[بلوککننده بتا]] نظیر [[پروپرانولول]] نیز ممکن است در افرادی که در معرض خطر این بیماری هستند، موجب بروز آسم شود.<ref>{{cite journal|author=O'Rourke ST |title=Antianginal actions of beta-adrenoceptor antagonists |journal=Am J Pharm Educ |volume=71|issue=5 |pages=95|year=2007 |month=October |pmid=17998992 |pmc=2064893}}</ref> با این حال، به نظر میرسد استفاده از [[بلوککنندههای بتای انتخابی قلبی]] در کسانی که مبتلا به بیماری خفیف یا متوسط هستند اشکالی نداشته باشد.<ref>{{cite journal|last=Salpeter|first=S|coauthors=Ormiston, T; Salpeter, E|title=Cardioselective beta-blocker use in patients with reversible airway disease.|journal=Cochrane database of systematic reviews (Online)|year=2001|issue=2|pages=CD002992|pmid=11406056}}</ref> داروهای دیگری که ممکن است باعث مشکلاتی شوند عبارتند از [[استیلسالیسیلیک اسید|ASA (ابهامزدایی)]]، [[داروهای ضد التهاب غیر استروئیدی]] و [[مهارکنندههای آنزیم مبدل آنژیوتانسین]].<ref>{{cite journal|last=Covar|first=RA|coauthors=Macomber, BA; Szefler, SJ|title=Medications as asthma trigers.|url=https://archive.org/details/sim_immunology-and-allergy-clinics-of-north-america_2005-02_25_1/page/169|journal=Immunology and allergy clinics of North America|date=2005 Feb|volume=25|issue=1|pages=169–90|pmid=15579370}}</ref> |
|||
داروهای مسدودکننده بتا مانند پروپرانولول میتوانند باعث ایجاد آسم در افراد مستعد شوند.<ref name="pmid17998992">{{cite journal | vauthors = O'Rourke ST | title = Antianginal actions of beta-adrenoceptor antagonists | journal = American Journal of Pharmaceutical Education | volume = 71 | issue = 5 | pages = 95 | date = October 2007 | pmid = 17998992 | pmc = 2064893 | doi = 10.5688/aj710595 }}</ref> [با این حال، داروهای مسدودکننده بتا انتخابی قلبی، در افراد مبتلا به بیماری خفیف یا متوسط، بیخطر به نظر میرسند.<ref>{{cite journal | vauthors = Salpeter S, Ormiston T, Salpeter E | title = Cardioselective beta-blockers for reversible airway disease | journal = The Cochrane Database of Systematic Reviews | issue = 4 | pages = CD002992 | date = 2002 | volume = 2011 | pmid = 12519582 | doi = 10.1002/14651858.CD002992 | pmc = 8689715 }}</ref><ref>{{cite journal | vauthors = Morales DR, Jackson C, Lipworth BJ, Donnan PT, Guthrie B | title = Adverse respiratory effect of acute β-blocker exposure in asthma: a systematic review and meta-analysis of randomized controlled trials | journal = Chest | volume = 145 | issue = 4 | pages = 779–786 | date = April 2014 | pmid = 24202435 | doi = 10.1378/chest.13-1235 }}</ref> دیگر داروهایی که میتوانند در بیماران آسمی مشکلاتی ایجاد کنند، مهارکنندههای آنزیم مبدل آنژیوتانسین، آسپرین و NSAIDها هستند.<ref name="pmid15579370">{{cite journal | vauthors = Covar RA, Macomber BA, Szefler SJ | title = Medications as asthma triggers | journal = Immunology and Allergy Clinics of North America | volume = 25 | issue = 1 | pages = 169–90 | date = February 2005 | pmid = 15579370 | doi = 10.1016/j.iac.2004.09.009 }}</ref> استفاده از داروهای سرکوب کننده اسید (مهارکنندههای پمپ پروتون و مسدودکنندههای H2) در دوران بارداری با افزایش خطر ابتلا به آسم در کودک مرتبط است.<ref>{{cite journal | vauthors = Lai T, Wu M, Liu J, Luo M, He L, Wang X, Wu B, Ying S, Chen Z, Li W, Shen H | display-authors = 6 | title = Acid-Suppressive Drug Use During Pregnancy and the Risk of Childhood Asthma: A Meta-analysis | journal = Pediatrics | volume = 141 | issue = 2 | pages = e20170889 | date = February 2018 | pmid = 29326337 | doi = 10.1542/peds.2017-0889 | doi-access = free }}</ref> |
|||
=== تشدید === |
|||
برخی از افراد به مدت چندین هفته یا ماه دچار آسم پایدار هستند و سپس بهطور ناگهانی دچار آسم حاد میشوند. عکسالعمل افراد مختلف به عوامل مختلف، متفاوت است.<ref name=Baxi2010>{{cite journal |author=Baxi SN, Phipatanakul W |title=The role of allergen exposure and avoidance in asthma |journal=Adolesc Med State Art Rev |volume=21 |issue=1|pages=57–71, viii–ix |year=2010 |month=April |pmid=20568555 |pmc=2975603}}</ref> در بسیاری از افراد ممکن است آسم در اثر تعدادی از عوامل تحریککننده شدیداً تشدید گردد.<ref name=Baxi2010/> |
|||
=== تشدید حملات === |
|||
عوامل اصلی که ممکن است منجر به تشدید آسم شوند عبارتند از: [[گرد و غبار]]، [[شوره]] حیوان (بهخصوص گربه و سگ مو)، سوسکها، [[آلرژیزا]]ها و [[کپک]].<ref name=Baxi2010/> [[عطر]] یک علت شایع حملات حاد در زنان و کودکان است. [[عفونت]] [[ویروس]]ی و باکتریایی دستگاه تنفسی فوقانی میتواند بیماری را بدتر کند.<ref name=Baxi2010/> [[استرس (بیولوژیکی)|استرس]] روانی ممکن است علائم را بدتر کند - تصور بر این است که استرس سیستم ایمنی بدن را تغییر داده و به این ترتیب پاسخ التهابی مجاری هوایی به آلرژیزاها و محرکها را افزایش میدهد.<ref name=Gold/><ref name="Chen2007">{{cite journal |author=Chen E, Miller GE |title=Stress and inflammation in exacerbations of asthma|journal=Brain Behav Immun. |volume=21 |issue=8 |pages=993–9|year=2007 |pmid=17493786|doi=10.1016/j.bbi.2007.03.009|pmc=2077080}}</ref> |
|||
برخی از افراد برای هفتهها یا ماهها آسم پایدار دارند و سپس بهطور ناگهانی دچار یک دوره آسم حاد میشوند. افراد مختلف به گونههای مختلف به عوامل مختلف واکنش نشان میدهند.<ref name=Baxi2010>{{cite journal | vauthors = Baxi SN, Phipatanakul W | title = The role of allergen exposure and avoidance in asthma | journal = Adolescent Medicine | volume = 21 | issue = 1 | pages = 57–71, viii–ix | date = April 2010 | pmid = 20568555 | pmc = 2975603 }}</ref> بیشتر افراد ممکن است در اثر تعدادی از عوامل محرک دچار تشدید شدید شوند.<ref name=Baxi2010/> |
|||
== پاتوفیزیولوژی == |
|||
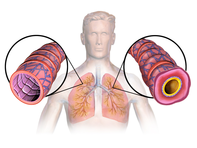
[[پرونده:Asthma .jpg|بندانگشتی|alt=مقطع بافت راه هوایی که یک دیواره صورتی لکهدار و پر از مخاط سفید را نشان میدهد|انسداد لومن [[برونشیول]] توسط ترشحات مخاطی، [[متاپلازی]] [[سلول جامی]] و [[غشای پایه]] اپیتلیال ضخیم شده در فرد مبتلا به آسم.]] |
|||
آسم [[التهاب]] مزمن مجاری هوایی است که متعاقباً به افزایش انقباضپذیری [[عضله صاف]] اطراف منجر میشود. <!--<ref name=GINA2011p2/> --> این وضع از جمله عواملی است که منجر به تنگی راه هوایی و علائم کلاسیک خس خس سینه میشود. <!--<ref name=GINA2011p2/> -->این تنگ شدن بهطور معمول چه با درمان یا بدون آن برگشتپذیر است. <!--<ref name=GINA2011p2/> --> گهگاه مجاری هوایی خودشان تغییر میکنند.<ref name=GINA2011p2/> تغییرات معمول در مجاری هوایی عبارتند از افزایش در [[ائوزینوفیل]] و ضخیم شدن [[پرده مشبک]]. <!--<ref name=M38/> --> در حالت مزمن ممکن است اندازه عضله صاف مجاری هوایی همراه با افزایش تعداد غدد مخاطی، افزایش پیدا کند. <!--<ref name=M38/> --> انواع سلولهای دیگر درگیر در این زمینه عبارتند از: [[لنفوسیتهای تی]]، [[ماکروفاژها]] و [[نوتروفیلها]] <!--<ref name=M38/> --> همچنین ممکن است سایر اجزای [[سیستم ایمنی بدن]] از جمله: [[سیتوکینها]]، [[کموکاینها]]، [[هیستامین]]، و[[لوکوترینها]] نیز درگیر شوند.<ref name=M38/> |
|||
عوامل خانگی که میتوانند منجر به تشدید آسم شوند، عبارتند از گرد و غبار، ذرات حاصل از حیوانات (به ویژه موی گربه و سگ)، مواد حساسیتزای سوسک و کپک.<ref name=Baxi2010/><ref>{{cite journal | vauthors = Sharpe RA, Bearman N, Thornton CR, Husk K, Osborne NJ | title = Indoor fungal diversity and asthma: a meta-analysis and systematic review of risk factors | journal = The Journal of Allergy and Clinical Immunology | volume = 135 | issue = 1 | pages = 110–22 | date = January 2015 | pmid = 25159468 | doi = 10.1016/j.jaci.2014.07.002 | doi-access = free }}</ref> عطرها یکی از علل شایع حملات حاد در زنان و کودکان هستند. هر دو عفونت ویروسی و باکتریایی دستگاه تنفسی فوقانی میتوانند بیماری را بدتر کنند.<ref name=Baxi2010/> استرس روانی ممکن است علائم را بدتر کند - تصور میشود که استرس سیستم ایمنی را تغییر داده و در نتیجه پاسخ التهابی راه هوایی را به آلرژنها و محرکها افزایش میدهد<ref name=Gold/><ref name="Chen2007">{{cite journal | vauthors = Chen E, Miller GE | title = Stress and inflammation in exacerbations of asthma | journal = Brain, Behavior, and Immunity | volume = 21 | issue = 8 | pages = 993–9 | date = November 2007 | pmid = 17493786 | pmc = 2077080 | doi = 10.1016/j.bbi.2007.03.009 }}</ref> |
|||
== تشخیص == |
|||
گرچه آسم بیماری بهخوبی شناخته شدهای است، اما توافق عمومی بر سر تعریف آن وجود ندارد.<ref name=M38/> تعریف آن توسط [[ابتکار جهانی برای آسم]] عبارت است از: «یک اختلال التهابی مزمن مجاری هوایی که در آن سلولها و عناصر سلولی بسیاری نقش ایفا میکنند. التهاب مزمن با واکنش بیش از حد راه هوایی همراه است که منجر به حملات مکرر خس خس، تنگی نفس، تنگی قفسه سینه و سرفه به خصوص در شب یا صبح زود میشود. این دورهها معمولاً با انسداد گسترده اما متغیر جریان هوا در داخل ریه همراه است که اغلب به صورت خود به خودی یا با درمان قابل برگشت است».<ref name=GINA2011p2/> |
|||
تشدید آسم در کودکان مدرسهای در پاییز، اندکی پس از بازگشت کودکان به مدرسه، به اوج خود میرسد. این ممکن است منعکسکننده ترکیبی از عوامل، از جمله تبعیت ضعیف از درمان، افزایش قرارگرفتن در معرض آلرژن و ویروس، و تغییر تحمل ایمنی باشد. شواهد محدودی برای راهنمایی رویکردهای احتمالی برای کاهش تشدیدهای پاییزی وجود دارد، اما درمان فصلی اومالیزوماب در حالی که هزینهبر است، از چهار تا شش هفته پیش از بازگشت به مدرسه ممکن است تشدید آسم پاییزی را کاهش دهد.<ref name="PikeAkhbari2018">{{cite journal | vauthors = Pike KC, Akhbari M, Kneale D, Harris KM | title = Interventions for autumn exacerbations of asthma in children | journal = The Cochrane Database of Systematic Reviews | volume = 2018 | issue = 3 | pages = CD012393 | date = March 2018 | pmid = 29518252 | pmc = 6494188 | doi = 10.1002/14651858.CD012393.pub2 }}</ref> |
|||
در حال حاضر هیچ تست دقیقی برای این کار وجود ندارد و تشخیص بهطور معمول بر اساس الگوی علایم، پاسخ به درمان در طول زمان و عدم وجود سایر علل صورت میگیرد.<ref name=lemanske/><ref name=M38/> در صورت عدم تشخیص میتوان از تستهای تحریکی ریه و کاهش حجم بازدمی در آن، تست برگشتپذیری با سالبوتامول و افزایش حجم بازدمی در آن، یا بررسی میزان تغییرات تنفس در طول روزها و ساعات مختلف انجام گیرد. |
|||
== آسیب شناسی - فیزیولوژی == |
|||
در صورت وجود سابقه مربوط به موارد زیر امکان وجود آسم باید مشکوک تلقی شود: خس خس مکرر، سرفه یا دشواری در تنفس و در صورتی که این علائم به دلیل به ورزش، عفونتهای ویروسی، آلرژیزاها یا آلودگی هوا رخ داده یا بدتر شود.<ref name="NAEPP42">{{harvnb|NHLBI Guideline|2007|p=42}}</ref> سپس از [[اسپیرومتری]] برای تأیید تشخیص استفاده میشود.<ref name="NAEPP42"/> در کودکان زیر سن شش سالگی تشخیص دشوارتر است زیرا هنوز امکان انجام اسپیرومتری برای آنها وجود ندارد.<ref name="GINA2011p20">{{harvnb|GINA|2011|p=20}}</ref> |
|||
{{Main|Pathophysiology of asthma}} |
|||
{{multiple image |
|||
| total_width = 660 |
|||
| image1 = Asthma attack-illustration NIH.jpg |
|||
| caption1 = شکل A محل ریه ها و راه های هوایی را در بدن نشان می دهد. شکل B سطح مقطع یک راه هوایی طبیعی را نشان می دهد. شکل C یک مقطع راه هوایی را در طول علائم آسم نشان می دهد. |
|||
| image2 = Asthma .jpg |
|||
| alt2 = A tissue cross section of the airway showing a stained pink wall and an inside full of white mucous |
|||
| caption2 = انسداد مجرای نایژک توسط ترشحات مخاطی (تراوه)، متاپلازی سلول های جامی و ضخیم شدن بافت پوششی غشای پایه در فرد مبتلا به آسم. |
|||
| image3 = Asthma (Lungs).png |
|||
| caption3 = نمودار آسم |
|||
}} |
|||
آسم نتیجه التهاب مزمن ناحیه هدایتکننده راههای هوایی (به ویژه برونشها و برونشیولها) است که متعاقباً منجر به افزایش انقباضپذیری عضلات صاف میشود. <!-- <ref name=GINA2011p2/> --> این عامل میان دیگر موارد منجر به حملات تنگی راه هوایی و علائم کلاسیک خسخس سینه میشود. <!-- <ref name=GINA2011p2/> --> باریکشدن راه هوایی معمولاً با یا بدون درمان قابل برگشت است. <!-- <ref name=GINA2011p2/> --> گاهیاوقات خود راههای هوایی تغییر میکنند.<ref name=GINA2011p2/> تغییرات معمولی در راههای هوایی شامل افزایش ائوزینوفیلها و ضخیمشدن بافت همبند مشبک است. <!-- <ref name=M38/> --> بهطور مزمن، ماهیچه صاف مجاری هوایی ممکن است همراه با افزایش تعداد غدد مخاطی افزایش یابند. <!-- <ref name=M38/> --> دیگر انواع سلولهای درگیر شامل لنفوسیتهای T، ماکروفاژها و نوتروفیلها هستند. <!-- <ref name=M38/> --> همچنین ممکن است دیگر اجزای سیستم ایمنی، از جمله سیتوکینها، کموکاینها، هیستامین و لکوترینها درگیر باشند.<ref name=M38/> |
|||
== تشخیص آسم == |
|||
در حالی که آسم یک بیماری کاملاً شناخته شده است، یک تعریف مورد توافق جهانی وجود ندارد.<ref name=M38/> این بیماری توسط ابتکار جهانی برای آسم به عنوان «یک اختلال التهابی مزمن مجاری هوایی که در آن سلولها و عناصر سلولی بسیاری نقش دارند»، تعریف میشود. التهاب مزمن با افزایش حساسیت راه هوایی مرتبط است که به دورههایی از سرفه، تنگی نفس، احساس تنگی در قفسه سینه و سرفه بهویژه در شب یا اوایل صبح منجر میشود. این دورهها معمولاً با انسداد گسترده اما متغیر جریان هوا در ریه همراه است که اغلب بهطور خودبهخود یا با درمان قابل برگشت است.<ref name=GINA2011p2 /> |
|||
در حال حاضر هیچ آزمایش دقیقی برای تشخیص وجود ندارد، و معمولاً بر اساس الگوی نشانهها و پاسخ به درمان در طول زمان تشخیص گذاشته میشود.<ref name=Lemanske2010/><ref name=M38/> اگر سابقه خسخس مکرر، سرفه یا مشکل تنفسی وجود داشته باشد و این علائم به دلیل ورزش، عفونتهای ویروسی، مواد حساسیتزا یا آلاینده هوا رخ دهند یا بدتر شوند، ممکن است به آسم مشکوک شوند.<ref name=NAEPP42>{{harvnb|NHLBI Guideline|2007|p=42}}</ref> سپس از اسپیرومتری برای تایید تشخیص استفاده میشود.<ref name=NAEPP42/> در کودکان زیر شش سال، تشخیص دشوارتر است، زیرا آنها برای انجام اسپیرومتری بسیار کوچک هستند.<ref name=GINA2011p20>{{harvnb|GINA|2011|p=20}}</ref> |
|||
=== اسپیرومتری === |
=== اسپیرومتری === |
||
[[اسپیرومتری]] برای کمک به تشخیص و درمان بیماری توصیه میشود.<ref name="AAAAIfive">{{Citation |author1 = American Academy of Allergy, Asthma, and Immunology|author1-link=American Academy of Allergy, Asthma, and Immunology |date= |title=Five things physicians and patients should question |publisher=[[American Academy of Allergy, Asthma, and Immunology]] |work=Choosing wisely: an initiative of the ABIM Foundation |page=|url=http://choosingwisely.org/wp-content/uploads/2012/04/5things_12_factsheet_AAAAI.pdf|accessdate=August 14, 2012}}</ref><ref name="NIHasthmaguide">{{cite book |author=Third Expert Panel on the Diagnosis and Management of Asthma |title=Guidelines for the diagnosis and management of asthma |year=2007 |publisher=National Heart, Lung, and Blood Institute (US) |url=http://www.ncbi.nlm.nih.gov/books/NBK7232/}}</ref> این تست، بهترین روش برای تشخیص آسم است. <!--<ref name=M38/> --> اگر [[دمسنجی]] که توسط این روش اندازهگیری میشود پس از تجویز داروی گشادکننده برونش مانند [[سالبوتامول]] بیش از ۱۲٪ بهبود یابد، این امر موجب تأیید تشخیص میگردد. <!--<ref name=M38/> --> با این حال ممکن است طبیعی باشد که این اتفاق در افراد دچار سابقه آسم خفیف رخ ندهد. <!--<ref name=M38/> --> [[ظرفیت انتشار یکنفسه]] میتواند به متمایز کردن آسم از [[COPD]] کمک کند.<ref name=M38/> معقول است که اسپیرومتری هر یک یا دو سال یک بار برای پیگیری نحوه کنترل آسم شخص انجام شود.<ref name=NHLBI07p58>{{harvnb|NHLBI Guideline|2007|p=58}}</ref> |
|||
انجام اسپیرومتری برای کمک به تشخیص و مدیریت بیماری توصیه میشود.<ref name="AAAAIfive">{{Cite web |author=((American Academy of Allergy, Asthma, and Immunology)) |author1-link=American Academy of Allergy, Asthma, and Immunology |title=Five things physicians and patients should question |work=Choosing Wisely |publisher=ABIM Foundation |url=http://choosingwisely.org/wp-content/uploads/2012/04/5things_12_factsheet_AAAAI.pdf |access-date=August 14, 2012 |url-status=dead |archive-url=https://web.archive.org/web/20121103151124/http://choosingwisely.org/wp-content/uploads/2012/04/5things_12_factsheet_AAAAI.pdf |archive-date=November 3, 2012 }}</ref><ref name="NIHasthmaguide">{{cite book |title=Expert Panel Report 3: Guidelines for the Diagnosis and Management of Asthma |year=2007 |publisher=National Heart, Lung, and Blood Institute (US) |url=https://www.ncbi.nlm.nih.gov/books/NBK7232/ |id=07-4051 |via=NCBI}}</ref> این تست بهترین آزمایش برای آسم است. <!-- <ref name=M38/> --> این تست بهترین آزمایش برای آسم است. اگر FEV1 اندازهگیری شده با این روش بیش از 12 درصد بهبود یابد و حداقل 200 میلی لیتر پس از تجویز یک نایژه گشادکننده مانند سالبوتامول افزایش یابد، تشخیص را تأیید میکند. <!-- <ref name=M38/> --> با این حال ممکن است در کسانی که سابقه آسم خفیف دارند، طبیعی باشد. <ref name=M38/> از آنجایی که کافئین در افراد مبتلا به آسم یک گشادکننده نایژه است، استفاده از کافئین پیش از آزمایش عملکرد ریه ممکن است با نتایج تداخل داشته باشد.<ref name="pmid20091514">{{cite journal | vauthors = Welsh EJ, Bara A, Barley E, Cates CJ | title = Caffeine for asthma | journal = The Cochrane Database of Systematic Reviews | issue = 1 | pages = CD001112 | date = January 2010 | volume = 2010 | pmid = 20091514 | doi = 10.1002/14651858.CD001112.pub2 | pmc = 7053252 | url = http://openaccess.sgul.ac.uk/2686/1/CD001112.pdf | veditors = Welsh EJ }}</ref> ظرفیت انتشار تکتنفسی میتواند به افتراق آسم از COPD کمک کند..<ref name=M38/> انجام اسپیرومتری هر یک یا دو سال یکبار برای بررسی میزان کنترل آسم فرد منطقی است.<ref name=NHLBI07p58>{{harvnb|NHLBI Guideline|2007|p=58}}</ref> |
|||
=== سایر === |
|||
[[تست چالش متاکولین|چالش متاکولین]] مستلزم استنشاق فزاینده مادهای است که باعث باریک شدن راه هوایی در افراد مستعد بیماری میشود. <!--<ref name=M38/> --> اگر نتیجه آزمون منفی باشد به این معنی است که فرد آسم ندارد؛ اما در صورتی که مثبت باشد، این نشانه مختص این بیماری نیست.<ref name=M38/> |
|||
=== دیگر موارد === |
|||
چالش متاکولین شامل استنشاق افزایش غلظت مادهای است که باعث تنگشدن راه هوایی در افراد مستعد میشود. اگر منفی باشد، به این معنی است که فرد مبتلا به آسم نیست. <!-- <ref name=M38/> --> اما اگر مثبت باشد، وجود بیماری را اثبات نمیکند.<ref name=M38/> |
|||
دیگر شواهد حمایتی عبارتند از: اختلاف ≥۲۰ درصد در اوج جریان بازدمی حداقل در سه روز در هفته به مدت حداقل دو هفته، بهبود ≥۲۰ درصد اوج جریان پس از درمان با سالبوتامول، کورتیکواستروئیدهای استنشاقی یا پردنیزون، یا ≥۲۰ درصد کاهش در اوج جریان به دنبال قرار گرفتن در معرض یک محرک.<ref>{{cite journal | vauthors = Pinnock H, Shah R | title = Asthma | journal = BMJ | volume = 334 | issue = 7598 | pages = 847–50 | date = April 2007 | pmid = 17446617 | pmc = 1853223 | doi = 10.1136/bmj.39140.634896.BE }}</ref> با این حال، آزمایش حداکثر جریان بازدمی نسبت به اسپیرومتری متغیرتر است و بنابراین برای تشخیص معمول توصیه نمیشود. <!-- <ref name=NAEPP2007p59/> --> ممکن است برای نظارت روزانه خود در افراد مبتلا به بیماری متوسط تا شدید و برای بررسی اثربخشی داروهای جدید مفید باشد.<!-- <ref name=NAEPP2007p59/> --> همچنین ممکن است در هدایت درمان در کسانی که تشدید حاد دارند، مفید باشد.<ref name=NAEPP2007p59>{{harvnb|NHLBI Guideline|2007|p=59}}</ref> |
|||
=== طبقهبندی === |
|||
سایر شواهد تأییدکننده عبارتند از: اختلاف ۲۰٪ یا بیشتر در [[بیشینه میزان جریان بازدمی]] در حداقل سه روز در هفته به مدت حداقل دو هفته، بهبود ۲۰٪ یا بیشتر بیشینه جریان پس از درمان با سالبوتامول، کورتیکواستروئیدهای استنشاقی یا [[پردنیزون]] یا کاهش ۲۰٪ یا بیشتر بیشینه جریان پس از قرار گرفتن در معرض محرکها.<ref>{{cite journal|author=Pinnock H, Shah R |title=Asthma |journal=BMJ |volume=334 |issue=7598 |pages=847–50|year=2007 |pmid=17446617 |doi=10.1136/bmj.39140.634896.BE |pmc=1853223}}</ref> با این حال، تست بیشینه جریان بازدمی نسبت به اسپیرومتری متغیرتر است و به همین دلیل بهعنوان روش متداول تشخیص توصیه نمیشود. <!--<ref name=NAEPP2007p59/> --> ممکن است این کار برای کنترل شخصی روزانه توسط کسانی که بیماری متوسط تا شدید دارند و به منظور بررسی اثربخشی داروهای جدید مفید باشد. <!--<ref name=NAEPP2007p59/> --> همچنین ممکن است در هدایت درمان افراد مبتلا به وضعیت حاد نیز مفید باشد.<ref name=NAEPP2007p59>{{harvnb|NHLBI Guideline|2007|p=59}}</ref> |
|||
{| class="wikitable" style="clear:right; float:right; margin-left:1em; text-align:center" |
|||
=== دستهبندی === |
|||
|+ طبقهبندی بالینی (بیش از 12 سال)<ref name=Yawn2008/> |
|||
{| class="wikitable sortable" style="float: left; margin-left:1em; text-align:center" |
|||
|+ Clinical classification (≥ ۱۲ years old)<ref name=Yawn2008/> |
|||
|- |
|- |
||
! scope="col" style="width:6em;" | شدت |
! scope="col" style="width:6em;" | شدت علائم |
||
! scope="col" style="width:4em;" | |
! scope="col" style="width:4em;" | تناوب علائم |
||
! scope="col" style="width:4em;" | علائم شبانه |
! scope="col" style="width:4em;" | علائم شبانه |
||
! scope="col" style="width:4em;" | %FEV<sub> |
! scope="col" style="width:4em;" | %FEV<sub>1</sub> تغییرات پیشبینی شده |
||
! scope="col" style="width:4em;" | FEV<sub> |
! scope="col" style="width:4em;" | FEV<sub>1</sub> تغییرپذیری |
||
! scope="col" style="width:4em;" | SABA |
! scope="col" style="width:4em;" | SABA استفاده از |
||
|- |
|- |
||
! scope="row" | متناوب |
! scope="row" | متناوب |
||
| |
| ≤2/هفته |
||
| ≤۲/ماه |
| ≤۲/ماه |
||
| ≥۸۰% |
|||
| ≥۸۰٪ |
|||
| < |
| <۲۰% |
||
| ≤۲ روز |
| ≤۲ روز در هفته |
||
|- |
|- |
||
! scope="row" | |
! scope="row" | پایدار خفیف |
||
|>۲/هفته |
| >۲/هفته |
||
| ۳–۴/ماه |
| ۳–۴/ماه |
||
| ≥۸۰% |
|||
| ≥۸۰٪ |
|||
| ۲۰–۳۰% |
|||
| ۲۰–۳۰٪ |
|||
|>۲ روز |
| >۲ روز در هفته |
||
|- |
|- |
||
! scope="row" | |
! scope="row" | متوسط مداوم |
||
| روزانه |
|||
| هر روز |
|||
|>۱/هفته |
| >۱/هفته |
||
| ۶۰–۸۰% |
|||
| ۶۰–۸۰٪ |
|||
|> |
| >۳۰% |
||
| روزانه |
|||
| هر روز |
|||
|- |
|- |
||
! scope="row" | |
! scope="row" | شدید مداوم |
||
| بهطور مداوم |
|||
| Continuously |
|||
| |
| مکرر (۷/هفته) |
||
| < |
| <۶۰% |
||
|> |
| >۳۰% |
||
| |
| ≥ دو بار در روز |
||
|} |
|} |
||
آسم از نظر بالینی بر اساس فراوانی علائم، حجم بازدم اجباری در یک ثانیه (FEV1) و حداکثر سرعت بازدم طبقهبندی میشود..<ref name=Yawn2008/> آسم همچنین ممکن است به عنوان آتوپیک (خارجی) یا غیرآتوپیک (داخلی) طبقهبندی شود، بر اساس اینکه آیا علائم توسط مواد حساسیتزا (آتوپیک) ایجاد میشود یا خیر (غیرآتوپیک).<ref name="RobbinsCotran2010"/> در حالی که آسم بر اساس شدت طبقهبندی میشود، در حال حاضر هیچ روش روشنی برای طبقهبندی زیرگروههای مختلف آسم فراتر از این سیستم وجود ندارد.<ref name=Moore2010>{{cite journal | vauthors = Moore WC, Pascual RM | title = Update in asthma 2009 | journal = American Journal of Respiratory and Critical Care Medicine | volume = 181 | issue = 11 | pages = 1181–7 | date = June 2010 | pmid = 20516492 | pmc = 3269238 | doi = 10.1164/rccm.201003-0321UP }}</ref> یافتن راههایی برای شناسایی زیرگروههایی که به انواع مختلف درمانها به خوبی پاسخ میدهند، یک هدف حیاتی کنونی تحقیقات آسم است.<ref name=Moore2010/> اخیراً آسم بر اساس ارتباط آن با التهاب نوع ۲ یا التهاب غیر نوع ۲ طبقه بندی شده است. این رویکرد به طبقه بندی وابسته به ایمنی شناسی با درک در حال توسعه از فرآیندهای ایمنی اساسی و توسعه رویکردهای درمانی که التهاب نوع ۲ را هدف قرار می دهد هدایت می شود.<ref>{{Cite book |title=Harrison's principles of internal medicine |date=2022 |publisher=McGraw Hill |isbn=978-1-264-26850-4 |edition=21st |location=New York |pages=2150}}</ref> |
|||
اگرچه آسم یک وضعیت انسدادی مزمن است، به عنوان بخشی از بیماری مزمن انسدادی ریه در نظر گرفته نمیشود، زیرا این اصطلاح بهطور خاص به ترکیبی از بیماریهایی اشاره دارد که غیرقابل برگشت هستند مانند برونشکتازی (بزرگی قسمتهایی از راههای هوایی ریه) و آمفیزم (بزرگی کیسههای هوایی ریه).<ref name="Self, Timothy 2009">{{cite book | veditors = Koda-Kimble MA, Alldredge BK | vauthors = Self T, Chrisman C, Finch C |title=Applied therapeutics: the clinical use of drugs |edition=9th |location=Philadelphia |publisher=Lippincott Williams & Wilkins |year=2009 |chapter=22. Asthma |oclc=230848069 |display-editors=etal}}</ref> برخلاف این بیماریها، انسداد راه هوایی در آسم معمولا برگشتپذیر است. با این حال، اگر درمان نشود، التهاب مزمن ناشی از آسم میتواند منجر به انسداد غیرقابل برگشت ریهها به دلیل بازسازی راه هوایی شود.<ref name=Delacourt2004>{{cite journal | vauthors = Delacourt C | title = [Bronchial changes in untreated asthma] | journal = Archives de Pédiatrie | volume = 11 | issue = Suppl 2 | pages = 71s–73s | date = June 2004 | pmid = 15301800 | doi = 10.1016/S0929-693X(04)90003-6 | trans-title = Bronchiaففl changes in untreated asthma }}</ref> برخلاف آمفیزم، آسم برونشها را تحت تأثیر قرار میدهد، نه کیسههای هوایی را (آلوئول).<ref name=Schiffman2009>{{cite web|url=http://www.medicinenet.com/chronic_obstructive_pulmonary_disease_copd/article.htm |title=Chronic obstructive pulmonary disease | vauthors = Schiffman G |date=18 December 2009 |publisher=MedicineNet |access-date=2 September 2010 |archive-url=https://web.archive.org/web/20100828011049/http://www.medicinenet.com/chronic_obstructive_pulmonary_disease_copd/article.htm |archive-date= 28 August 2010 |url-status=live}}</ref> ترکیب آسم با جزئی از انسداد غیرقابل برگشت راه هوایی را سندرم همپوشانی آسم (ACOS)-بیماری انسدادی مزمن (COPD) مینامند. در مقایسه با دیگر افراد مبتلا به آسم «خالص» یا COPD، افراد مبتلا به ACOS عوارض، مرگومیر و احتمالاً بیماریهای همراه بیشتری را نشان میدهند.<ref>{{cite journal | vauthors = Gibson PG, McDonald VM | title = Asthma-COPD overlap 2015: now we are six | journal = Thorax | volume = 70 | issue = 7 | pages = 683–691 | date = July 2015 | pmid = 25948695 | doi = 10.1136/thoraxjnl-2014-206740 | s2cid = 38550372 | doi-access = free }}</ref> |
|||
آسم از نظر بالینی با توجه به فراوانی علائم، حجم بازدمی با فشار در یک ثانیه ([[اسپیرومتری|FEV1]]) و [[بیشینه میزان جریان بازدمی]] طبقهبندی میشود.<ref name=Yawn2008>{{cite journal |author=Yawn BP |title=Factors accounting for asthma variability: achieving optimal symptom control for individual patients |journal=Primary Care Respiratory Journal |volume=17 |issue=3 |pages=138–147 |month=September |year=2008 |url=http://www.thepcrj.org/journ/vol17/17_3_138_147.pdf |archiveurl=https://www.webcitation.org/5nySCf5x8?url=http://www.thepcrj.org/journ/vol17/17_3_138_147.pdf |archivedate=۴ مارس ۲۰۱۰ |pmid=18264646 |doi=10.3132/pcrj.2008.00004 |access-date=۱۱ اکتبر ۲۰۱۳ |dead-url=no}}</ref> آسم را همچنین میتوان بهعنوان آسم آتوپیک (بیرونی) یا غیر آتوپیک (درونی) و بر این اساس طبقهبندی کرد که آیا علائم توسط آلرژیزاها ایجاد شوند (آتوپیک) یا خیر (غیر آتوپیک).<ref name="RobbinsCotran2010">{{cite book |editor1-last=Kumar|editor1-first=Vinay |editor2-last=Abbas |editor2-first=Abul K |editor3-last=Fausto|editor3-first=Nelson |editor4-last=Aster |editor4-first=Jon |title=Robbins and Cotran pathologic basis of disease |publisher=Saunders |edition=8th |year=2010|isbn=978-1-4160-3121-5 |page=688 |oclc=643462931}}</ref> گرچه آسم بر اساس شدت طبقهبندی میشود، اما در حال حاضر هیچ روش مشخصی برای طبقهبندی زیرگروههای مختلف آسم جدای از این سیستم وجود ندارد.<ref name=Moore2010>{{cite journal |author=Moore WC, Pascual RM |title=Update in asthma 2009 |journal=American Journal of Respiratory and Critical Care Medicine |volume=181 |issue=11 |pages=1181–7 |year=2010 |month=June|pmid=20516492 |doi=10.1164/rccm.201003-0321UP}}</ref> در حال حاضر یافتن روشهای شناسایی زیرگروههایی که به خوبی به انواع مختلف درمان پاسخ میدهند یکی از اهداف اصلی پژوهشهای مربوط به آسم است.<ref name=Moore2010/> |
|||
اگرچه آسم یک وضعیت [[بیماری انسدادی ریوی|انسدادی]] مزمن است، اما بهعنوان بخشی از [[بیماری انسدادی مزمن ریوی]] تلقی نمیشود زیرا این اصطلاح بهطور خاص به ترکیبی از بیماریهای غیرقابل برگشت مانند [[برونشکتازی]]، [[برونشیت مزمن]] و [[آمفیزم]] اشاره دارد.<ref name="Self, Timothy 2009">{{cite book|editor=Mary Anne Koda-Kimble, Brian K Alldredge, et al. |author1=Self, Timothy|author2=Chrisman, Cary |author3=Finch, Christopher |title=Applied therapeutics: the clinical use of drugs |edition=9th |location=Philadelphia |publisher=Lippincott Williams & Wilkins |year=2009 |chapter=22. Asthma |oclc=230848069}}</ref> برخلاف بیماری مذکور، انسداد مجاری هوایی در آسم معمولاً قابل برگشت است؛ با این حال، اگر آسم بدون درمان رها شود، التهاب مزمن ناشی از آن میتواند باعث شود ریهها بهعلت شکلگیری مجدد راه هوایی بهطور برگشتناپذیری مسدود گردند.<ref name=Delacourt2004>{{cite journal |last=Delacourt |first=C|title=Conséquences bronchiques de l'asthme non traité |trans-title=Bronchial changes in untreated asthma |journal=Archives de Pédiatrie |volume=11 |issue=Suppl. 2 |pages=71s–73s|month=June |year=2004 |pmid=15301800}}</ref> آسم برخلاف [[آمفیزم]] بر برونش تأثیر میگذارد نه بر [[آلوئولها]].<ref name=Schiffman2009>{{cite web |url=http://www.medicinenet.com/chronic_obstructive_pulmonary_disease_copd/article.htm |title=Chronic obstructive pulmonary disease |first=George |last=Schiffman |date=18 December 2009 |publisher=MedicineNet |accessdate=2 September 2010 |archiveurl=https://web.archive.org/web/20100828011049/http://www.medicinenet.com/chronic_obstructive_pulmonary_disease_copd/article.htm |archivedate=۲۸ اوت ۲۰۱۰ |deadurl=no}}</ref> |
|||
==== تشدید آسم ==== |
==== تشدید آسم ==== |
||
{| class="wikitable sortable" style="float: left; margin-left:15px; text-align:center" |
|||
{| class="wikitable" style="clear:right; float:right; margin-left:15px; text-align:center" |
|||
|+ Severity of an acute exacerbation<ref name=BTS58/> |
|||
|+ شدت یک تشدید حاد<ref name=BTS58/> |
|||
|- |
|- |
||
! style="border-top: |
! style="border-top:3px solid darkgrey;"| تقریباً کشنده |
||
| colspan="2" style="border-top: |
| colspan="2" style="border-top:3px solid darkgrey;"| نزدیک به مرگ PaCO2 بالا تقریباً کشنده، یا نیاز به تهویه مکانیکی، یا هر دو |
||
|- |
|- |
||
! rowspan="9" style="border-top: |
! rowspan="9" style="border-top:3px solid darkgrey;"| تهدیدات زندگی <br>(هر کدام از) |
||
|- |
|- |
||
! علائم بالینی |
|||
! Clinical signs |
|||
! اندازه گیری ها |
|||
! Measurements |
|||
|- |
|- |
||
| تغییر سطح هوشیاری |
|||
| Altered [[level of consciousness]] |
|||
| حداکثر جریان < ۳۳% |
|||
| [[Peak flow]] <۳۳٪ |
|||
|- |
|- |
||
| خستگی |
|||
| Exhaustion |
|||
| اشباع اکسیژن < ۹۲% |
|||
| [[Oxygen saturation]] <۹۲٪ |
|||
|- |
|- |
||
| |
| آریتمی |
||
| [[ |
| [[Arterial blood gas|PaO<sub>2</sub>]] < ۸ kPa |
||
|- |
|- |
||
| فشار خون پایین |
|||
| Low [[blood pressure]] |
|||
| " |
| "طبیعی" PaCO<sub>2</sub> |
||
|- |
|- |
||
| سیانوز |
|||
| [[کبودی پوست]] |
|||
| |
| |
||
|- |
|- |
||
| سینه بی صدا |
|||
| Silent chest |
|||
| |
| |
||
|- |
|- |
||
| تلاش تنفسی ضعیف |
|||
| Poor respiratory effort |
|||
| |
| |
||
|- |
|- |
||
! rowspan="5" style="border-top: |
! rowspan="5" style="border-top:3px solid darkgrey;"| حاد شدید<br>(هر کدام از) |
||
|- |
|- |
||
| colspan="2" | |
| colspan="2" | اوج جریان ۳۳–۵۰٪ |
||
|- |
|- |
||
| colspan="2" | |
| colspan="2" | تعداد تنفس ≥ ۲۵ نفس در دقیقه |
||
|- |
|- |
||
| colspan="2" | |
| colspan="2" | ضربان قلب ≥ ۱۱۰ ضربه در دقیقه |
||
|- |
|- |
||
| colspan="2" | |
| colspan="2" | قادر به تکمیل جملات در یک نفس نیست |
||
|- |
|- |
||
! rowspan="3" style="border-top: |
! rowspan="3" style="border-top:3px solid darkgrey; border-bottom:3 px solid darkgrey;"| متوسط |
||
| colspan="2" style="border-top: |
| colspan="2" style="border-top:3px solid darkgrey;"| علائم بدتر شدن |
||
|- |
|- |
||
| colspan="2" | |
| colspan="2" | حداکثر جریان ۵۰-۸۰٪ بهترین یا پیش بینی شده است |
||
|- |
|- |
||
| colspan="2" style="border-bottom: |
| colspan="2" style="border-bottom:3 px solid darkgrey;"| هیچ ویژگی آسم حاد شدید وجود ندارد |
||
|} |
|} |
||
معمولاً به |
تشدید حاد آسم معمولاً به عنوان حمله آسم شناخته میشود. علائم کلاسیک عبارتند از تنگی نفس، خسخس سینه و احساس تنگی در قفسه سینه.<ref name=M38/> خسخس سینه اغلب هنگام بازدم است.<ref>{{cite book|title=Current Review of Asthma|date=2003|publisher=Current Medicine Group|location=London|isbn=978-1-4613-1095-2|pages = 42|url=https://books.google.com/books?id=MCEBCAAAQBAJ&pg=PA42|url-status=live|archive-url=https://web.archive.org/web/20170908184941/https://books.google.com/books?id=MCEBCAAAQBAJ&pg=PA42|archive-date=2017-09-08}}</ref> در حالی که اینها نشانههای اولیه آسم هستند، <ref name=Barnes2008>{{cite book| vauthors = Barnes PJ |chapter=Asthma |title=Harrison's Principles of Internal Medicine|url=https://archive.org/details/harrisonsprincip00asfa |url-access=limited | veditors = Fauci AS, Braunwald E, Kasper DL |location=New York |publisher=McGraw-Hill |year=2008 |edition=17th |isbn=978-0-07-146633-2|pages=[https://archive.org/details/harrisonsprincip00asfa/page/n1634 1596]–607}}</ref> برخی از افراد عمدتاً با سرفه ظاهر میشوند، و در موارد شدید، حرکت هوا ممکن است بهطور قابل توجهی مختل شود، بهطوری که صدای خسخس شنیده نمیشود.<ref name=BTS58/> در کودکان، درد قفسه سینه اغلب وجود دارد.<ref name=Mac2011>{{cite book | vauthors = McMahon M | title = Pediatrics a competency-based companion | publisher = Saunders/Elsevier | location = Philadelphia, PA | year = 2011 | isbn = 978-1-4160-5350-7}}</ref> |
||
علائمی که حین حمله آسم رخ میدهد، عبارتند از استفاده از عضلات کمکی تنفسی (عضلات استرنوکلیدوماستوئید و اسکالن گردن)، و ممکن است نبض متناقض (نبض که هنگام دم ضعیفتر و هنگام بازدم قویتر است) و تورم بیش از حد قفسه سینه وجود داشته باشد.<ref name=Maitre1995>{{cite journal | vauthors = Maitre B, Similowski T, Derenne JP | title = Physical examination of the adult patient with respiratory diseases: inspection and palpation | journal = The European Respiratory Journal | volume = 8 | issue = 9 | pages = 1584–93 | date = September 1995 | doi = 10.1183/09031936.95.08091584 | pmid = 8575588 | s2cid = 30677275 | url = http://erj.ersjournals.com/content/8/9/1584.long | url-status = live | archive-url = https://web.archive.org/web/20150429223309/http://erj.ersjournals.com/content/8/9/1584.long | archive-date = 2015-04-29 | doi-access = free }}</ref> رنگ آبی پوست و ناخن میتواند در اثر کمبود اکسیژن ایجاد شود.<ref name=Werner2001>{{cite journal | vauthors = Werner HA | title = Status asthmaticus in children: a review | journal = Chest | volume = 119 | issue = 6 | pages = 1913–29 | date = June 2001 | pmid = 11399724 | doi = 10.1378/chest.119.6.1913 }}</ref> |
|||
در |
در یک تشدید خفیف، اوج جریان بازدمی (PEFR)، ≥۲۰۰ لیتر/دقیقه یا ≥۵۰ درصد از بهترین مقدار پیشبینی شده است.<ref name=Shiber2006>{{cite journal | vauthors = Shiber JR, Santana J | title = Dyspnea | journal = The Medical Clinics of North America | volume = 90 | issue = 3 | pages = 453–79 | date = May 2006 | pmid = 16473100 | doi = 10.1016/j.mcna.2005.11.006 }}</ref> متوسط بین ۸۰ تا ۲۰۰ لیتر در دقیقه یا ۲۵ تا ۵۰ درصد از بهترین مقدار پیشبینیشده، در حالی که شدید به صورت ≤ ۸۰ لیتر در دقیقه یا ≤۲۵ درصد از بهترین مقدار پیشبینیشده تعریف میشود.<ref name=Shiber2006/> |
||
آسم حاد شدید، که قبلا به عنوان وضعیت آسماتیکوس (Asthmaticus) شناخته میشد، یک تشدید حاد آسم است که به درمانهای استاندارد برونکودیلاتورها و کورتیکواستروئیدها پاسخ نمیدهد.<ref name=Shah2012/> نیمی از موارد به دلیل عفونت و دیگر موارد ناشی از آلرژن، آلودگی هوا، یا استفاده ناکافی یا نامناسب از دارو است.<ref name=Shah2012>{{cite journal | vauthors = Shah R, Saltoun CA | title = Chapter 14: Acute severe asthma (status asthmaticus) | journal = Allergy and Asthma Proceedings | volume = 33 | issue = 3 | pages = 47–50 | year = 2012 | pmid = 22794687 | doi = 10.2500/aap.2012.33.3547 }}</ref> |
|||
آسم شکننده نوعی آسم است که با حملات مکرر و شدید قابل تشخیص است.<ref name=BTS58>{{harvnb|British Guideline|2009|p=54}}</ref> آسم شکننده نوع ۱ یک بیماری است که علیرغم مصرف داروی شدید، تنوع وسیعی در اوج جریان دارد. آسم شکننده نوع ۲، آسم به خوبی کنترل شده با پسزمینه با تشدید شدید ناگهانی است.<ref name=BTS58/> |
|||
==== ناشی از ورزش ==== |
==== آسم ناشی از ورزش ==== |
||
{{Main|Exercise-induced bronchoconstriction}} |
|||
ورزش میتواند هم در افراد مبتلا به آسم و هم در سایر افراد باعث [[انقباض برونش]] شود.<ref name=EIB2012>{{cite journal|last=Khan|first=DA|title=Exercise-induced bronchoconstriction: burden and prevalence.|journal=Allergy and asthma proceedings: the official journal of regional and state allergy societies|date=2012 Jan–Feb|volume=33|issue=1|pages=1–6|pmid=22370526}}</ref> این مسئله در اکثر افراد مبتلا به آسم و در ۲۰٪ افراد بدون آسم رخ میدهد.<ref name=EIB2012/> در بین ورزشکاران، این مسئله بیشتر در ورزشکاران حرفهای رخ میدهد، و میزان آن از ۳٪ در [[سورتمهسواری]] تا ۵۰٪ در [[دوچرخهسواری]] و ۶۰٪ برای [[اسکی صحرانوردی]] در تغییر است.<ref name=EIB2012/> گرچه این اتفاق ممکن است در هر گونه شرایط آب و هوایی رخ دهد، اما هنگامی که هوا سرد و خشک است شایعتر میباشد.<ref name=GINA_2011_page17>{{harvnb|GINA|2011|p=17}}</ref> آگونیست بتا ۲ استنشاقی موجب بهبود عملکرد ورزشی در میان افراد غیرمبتلا به آسم نمیشود،<ref>{{cite journal|last=Carlsen|first=KH|coauthors=Anderson, SD; Bjermer, L; Bonini, S; Brusasco, V; Canonica, W; Cummiskey, J; Delgado, L; Del Giacco, SR; Drobnic, F; Haahtela, T; Larsson, K; Palange, P; Popov, T; van Cauwenberge, P; European Respiratory, Society; European Academy of Allergy and Clinical, Immunology; GA(2)LEN,|title=Treatment of exercise-induced asthma, respiratory and allergic disorders in sports and the relationship to doping: Part II of the report from the Joint Task Force of European Respiratory Society (ERS) and European Academy of Allergy and Clinical Immunology (EAACI) in cooperation with GA(2)LEN.|journal=Allergy|date=2008 May|volume=63|issue=5|pages=492–505|pmid=18394123}}</ref> اما استفاده از دوز خوراکی آن ممکن قدرت و استقامت افراد را بهبود بخشد.<ref>{{cite journal|last=Kindermann|first=W|title=Do inhaled beta(2)-agonists have an ergogenic potential in non-asthmatic competitive athletes?|journal=Sports medicine (Auckland, N.Z.)|year=2007|volume=37|issue=2|pages=95–102|pmid=17241101}}</ref><ref>{{cite journal|last=Pluim|first=BM|coauthors=de Hon, O; Staal, JB; Limpens, J; Kuipers, H; Overbeek, SE; Zwinderman, AH; Scholten, RJ|title=β₂-Agonists and physical performance: a systematic review and meta-analysis of randomized controlled trials.|journal=Sports medicine (Auckland, N.Z.)|date=2011 Jan 1|volume=41|issue=1|pages=39–57|pmid=21142283}}</ref> |
|||
ورزش میتواند باعث انقباض برونش در افراد مبتلا به آسم یا بدون آسم شود.<ref name=EIB2012>{{cite journal | vauthors = Khan DA | title = Exercise-induced bronchoconstriction: burden and prevalence | journal = Allergy and Asthma Proceedings | volume = 33 | issue = 1 | pages = 1–6 | date = Jan–Feb 2012 | pmid = 22370526 | doi = 10.2500/aap.2012.33.3507 }}</ref> این بیماری در اکثر افراد مبتلا به آسم و تا ۲۰ درصد از افراد بدون آسم رخ میدهد.<ref name=EIB2012/> انقباض برونش ناشی از ورزش در ورزشکاران حرفهای رایج است. بالاترین میزان میان دوچرخهسواران (تا 45 درصد)، شناگران، و اسکیبازان صحرایی است.<ref name="Wuestenfeld">{{cite journal | vauthors = Wuestenfeld JC, Wolfarth B | title = Special considerations for adolescent athletic and asthmatic patients | journal = Open Access Journal of Sports Medicine | volume = 4 | pages = 1–7 | date = January 2013 | pmid = 24379703 | pmc = 3871903 | doi = 10.2147/OAJSM.S23438 | doi-access = free }}</ref> در حالی که ممکن است در هر شرایط آبوهوایی رخ دهد، زمانی که هوا خشک و سرد است بیشتر رایج است.<ref name=GINA_2011_page17>{{harvnb|GINA|2011|p=17}}</ref> بتا2 آگونیستهای استنشاقی به نظر نمیرسد عملکرد ورزشی را بین افراد بدون آسم بهبود بخشند،;<ref name="pmid18394123">{{cite journal | vauthors = Carlsen KH, Anderson SD, Bjermer L, Bonini S, Brusasco V, Canonica W, Cummiskey J, Delgado L, Del Giacco SR, Drobnic F, Haahtela T, Larsson K, Palange P, Popov T, van Cauwenberge P | display-authors = 6 | title = Treatment of exercise-induced asthma, respiratory and allergic disorders in sports and the relationship to doping: Part II of the report from the Joint Task Force of European Respiratory Society (ERS) and European Academy of Allergy and Clinical Immunology (EAACI) in cooperation with GA(2)LEN | journal = Allergy | volume = 63 | issue = 5 | pages = 492–505 | date = May 2008 | pmid = 18394123 | doi = 10.1111/j.1398-9995.2008.01663.x | doi-access = free | others = European Respiratory, Society; European Academy of Allergy and Clinical, Immunology; GA(2)LEN }}</ref> با این حال، دوزهای خوراکی ممکن است استقامت و قدرت را بهبود بخشند.<ref name="pmid17241101">{{cite journal | vauthors = Kindermann W | title = Do inhaled beta(2)-agonists have an ergogenic potential in non-asthmatic competitive athletes? | journal = Sports Medicine | volume = 37 | issue = 2 | pages = 95–102 | year = 2007 | pmid = 17241101 | doi = 10.2165/00007256-200737020-00001 | s2cid = 20993439 }}</ref><ref name="pmid21142283">{{cite journal | vauthors = Pluim BM, de Hon O, Staal JB, Limpens J, Kuipers H, Overbeek SE, Zwinderman AH, Scholten RJ | display-authors = 6 | title = β₂-Agonists and physical performance: a systematic review and meta-analysis of randomized controlled trials | journal = Sports Medicine | volume = 41 | issue = 1 | pages = 39–57 | date = January 2011 | pmid = 21142283 | doi = 10.2165/11537540-000000000-00000 | s2cid = 189906919 }}</ref> |
|||
==== |
==== آسم شغلی ==== |
||
{{Main|Occupational asthma}} |
|||
آسم ناشی از محیط کار (یا بدتر شدن آن)، بهطور معمول از جمله [[بیماریهای شغلی]] است که گزارش میشود.<ref name=Baur2012/> اما بسیاری از موارد گزارش نشده یا تشخیص داده نمیشود.<ref>{{cite book|last=Kunnamo|first=ed. -in-chief: Ilkka|title=Evidence-based medicine guidelines|year=2005|publisher=Wiley|location=Chichester|isbn=978-0-470-01184-3|page=214|url=http://books.google.ca/books?id=frYEiHYtOv0C&pg=PA214}}</ref><ref>{{cite book|last=Kraft|first=editors, Mario Castro, Monica|title=Clinical asthma|year=2008|publisher=Mosby / Elsevier|location=Philadelphia|isbn=978-0-323-07081-2|pages=Chapter 42|url=http://books.google.ca/books?id=y9WYwLVn7pgC&pg=PT1185}}</ref> تخمین زده شدهاست که بین ۵–۲۵٪ از موارد آسم در بزرگسالان مربوط به کار باشد. <!--<ref name=Baur2012/> --> چند صد عامل مختلف در این زمینه دخیل است که چند مورد از آنها به شرح زیر است: [[ایزوسیاناتها]]، آرد و گرد و غبار چوب، [[کلوفون]]، [[روانکننده لحیمکاری]]، [[لاتکس]] حیوانات، و [[آلدئیدها]]. <!--<ref name=Baur2012/> --> مشاغلی که بیشترین خطر ابتلا به این مشکلات را دارند عبارتند از: افرادی که [[رنگکاری پاششی]] انجام میدهند، نانواها و کسانی که غذا میپزند، پرستاران، کارگران واحدهای شیمیایی، کسانی که با حیوانات کار میکنند، [[جوشکاران]]، آرایشگران و کارگران چوببریها.<ref name=Baur2012>{{cite journal|last=Baur|first=X|coauthors=Aasen, TB; Burge, PS; Heederik, D; Henneberger, PK; Maestrelli, P; Schlünssen, V; Vandenplas, O; Wilken, D; ERS Task Force on the Management of Work-related, Asthma|title=The management of work-related asthma guidelines: a broader perspective.|journal=European respiratory review: an official journal of the European Respiratory Society|date=2012 Jun 1|volume=21|issue=124|pages=125–39|pmid=22654084}}</ref> |
|||
آسم در اثر (یا بدتر شدن) قرارگرفتن در محل کار، یک بیماری شغلی شایع گزارش شده است.<ref name=Baur2012/> با این حال، بسیاری از موارد گزارش یا به رسمیت شناخته نشده اند.<ref>{{cite book |veditors=Kunnamo I |title=Evidence-based medicine guidelines|url=https://archive.org/details/evidencebasedmed00publ |url-access=limited |year=2005|publisher=Wiley|location=Chichester|isbn=978-0-470-01184-3|page=[https://archive.org/details/evidencebasedmed00publ/page/n250 214]}}</ref><ref>{{cite book |vauthors=Frew AJ |veditors=Castro M, Kraft M |title=Clinical Asthma|url=https://archive.org/details/clinicalasthma0000unse |url-access=registration |year=2008|publisher=Mosby / Elsevier |location=Philadelphia |isbn=978-0-323-07081-2 |chapter=Chapter 42: Occupational Asthma}}</ref> تخمین زده میشود که 5 تا 25 درصد از موارد آسم در بزرگسالان مربوط به کار باشد.<!-- <ref name=Baur2012/> --> چند صد عامل مختلف دخیل در این نوع دخیل هستند که رایجترین آنها عبارتند از: ایزوسیاناتها، غبار غلات و چوب، رزین، لاتکس، حیوانات و آلدئیدها. <!-- <ref name=Baur2012/> --> مشاغل مرتبط با بالاترین خطر مشکلات عبارتند از: کسانی که رنگپاشی میکنند، نانواها و کسانی که غذا را فرآوری میکنند، پرستاران، کارگران شیمیایی، کسانی که با حیوانات کار میکنند، جوشکاران، آرایشگران و کارگران چوب.<ref name=Baur2012>{{cite journal | vauthors = Baur X, Aasen TB, Burge PS, Heederik D, Henneberger PK, Maestrelli P, Schlünssen V, Vandenplas O, Wilken D | display-authors = 6 | title = The management of work-related asthma guidelines: a broader perspective | journal = European Respiratory Review | volume = 21 | issue = 124 | pages = 125–39 | date = June 2012 | pmid = 22654084 | doi = 10.1183/09059180.00004711 | others = ERS Task Force on the Management of Work-related, Asthma | pmc = 9487296 | doi-access = free }}</ref> |
|||
==== بیماری تنفسی تشدید شده با آسپرین ==== |
|||
=== تشخیص افتراقی === |
|||
{{Main|Aspirin-exacerbated respiratory disease}} |
|||
بسیاری از بیماریهای دیگر میتواند باعث بروز علائمی مشابه آسم شود. <!--<ref name=NAEPP46/> --> در کودکان، سایر بیماریهای مجاری هوایی فوقانی مانند [[رینیت آلرژیک]] و [[سینوزیت]] باید از این جمله در نظر گرفته شود، و همچنین علل دیگر از جمله انسداد راه هوایی: [[Foreign body#Airways|آسپیراسیون جسم خارجی]]، [[تنگی تراشه]] یا [[تراکئومالاسی]]، [[حلقه عروقی]]، بزرگ شدن [[گرههای لنفاوی]] یا تودههای گردن. <!--<ref name=NAEPP46>--> در بزرگسالان، [[COPD]]، [[نارسایی احتقانی قلب]]، بزرگ شدن راه هوایی، و همچنین سرفه ناشی از دارو به علت استفاده از مهارکنندههای ACE باید مد نظر قرار داده شود. <!--<ref name=NAEPP46>--> در هر دو جمعیت [[اختلال عملکرد تارهای صوتی]] نیز ممکن است مشابه باشد.<ref name=NAEPP46>{{harvnb|NHLBI Guideline|2007|p=46}}</ref> |
|||
بیماری تنفسی تشدید شده با آسپرین (AERD)، همچنین به عنوان آسم ناشی از آسپرین شناخته میشود، تا 9 درصد از مبتلایان به آسم را تحت تاثیر قرار میدهد.<ref>{{cite journal | vauthors = Chang JE, White A, Simon RA, Stevenson DD | title = Aspirin-exacerbated respiratory disease: burden of disease | journal = Allergy and Asthma Proceedings | volume = 33 | issue = 2 | pages = 117–21 | date = 2012 | pmid = 22525387 | doi = 10.2500/aap.2012.33.3541 }}</ref> AERD شامل آسم، پولیپ بینی، بیماری سینوسی، و واکنشهای تنفسی به آسپرین و دیگر داروهای NSAID (مانند ایبوپروفن و ناپروکسن) است.<ref>{{cite web |url= https://www.aaaai.org/conditions-and-treatments/library/asthma-library/aspirin-exacerbated-respiratory-disease |title= Aspirin Exacerbated Respiratory Disease (AERD) |author= <!--Not stated--> |website= www.aaaai.org |publisher= American Academy of Allergy Asthma & Immunology |date= August 3, 2018 |access-date= August 2, 2018 |archive-date= September 18, 2018 |archive-url= https://web.archive.org/web/20180918131548/https://www.aaaai.org/conditions-and-treatments/library/asthma-library/aspirin-exacerbated-respiratory-disease |url-status= dead }}</ref> افراد اغلب دچار از دست دادن بویایی میشوند و بیشتر دچار واکنشهای تنفسی به الکل میشوند.<ref name=Ken2018>{{cite journal | vauthors = Kennedy JL, Stoner AN, Borish L | title = Aspirin-exacerbated respiratory disease: Prevalence, diagnosis, treatment, and considerations for the future | journal = American Journal of Rhinology & Allergy | volume = 30 | issue = 6 | pages = 407–413 | date = November 2016 | pmid = 28124651 | pmc = 5108840 | doi = 10.2500/ajra.2016.30.4370 }}</ref> |
|||
==== آسم ناشی از الکل ==== |
|||
[[بیماری مزمن انسدادی ریه]] نیز ممکن است به همراه آسم وجود داشته باشد و میتواند به عنوان یکی از عوارض آسم مزمن رخ دهد. پس از سن ۶۵ سالگی بسیاری از افراد مبتلا به بیماریهای انسدادی مجاری هوایی به آسم و COPD مبتلا میشوند. در این شرایط، COPD را میتوان بر حسب افزایش نوتروفیلهای مجاری هوایی، افزایش غیرطبیعی ضخامت دیواره، و افزایش عضلات صاف برونش متمایز کرد. با این حال، این نوع پژوهش با توجه به اصول مشابه کنترل COPD و آسم انجام نمیشود، چرا که در هر دو مورد کورتیکواستروئیدها، آگونیستهای بتا با اثر طولانی و ترک سیگار مورد استفاده قرار میگیرد.<ref name=Gibson>{{cite journal |author=Gibson PG, McDonald VM, Marks GB |title=Asthma in older adults |journal=Lancet |volume=376|issue=9743 |pages=803–13 |year=2010 |month=September |pmid=20816547|doi=10.1016/S0140-6736(10)61087-2}}</ref> این بیماری از نظر علائم با آسم شباهت دارد، با قرار گرفتن در معرض دود سیگار و سن همبستگی دارد، برگشت علائم بعد از تجویز گشادکنندههای برونش کمتر است، و با احتمال سابقه خانوادگی [[آتوپی]] کمتر در ارتباط است.<ref name=Hargreave>{{cite journal | author1=Hargreave FE |author2=Parameswaran K|title=Asthma, COPD and bronchitis are just components of airway disease |journal=European Respiratory Journal |volume=28 |issue=2 |pages=264–267 |month=August |year=2006|url=http://erj.ersjournals.com/content/28/2/264.full |pmid=16880365|doi=10.1183/09031936.06.00056106}}</ref><ref name="Applied Therapeutics 2009">{{cite book|author=Diaz, P. Knoell |title=Applied therapeutics: the clinical use of drugs|edition=9th |location=Philadelphia |publisher=Lippincott Williams & Wilkins |year=2009|chapter=23. Chronic obstructive pulmonary disease}}</ref> |
|||
{{Main|Alcohol-induced respiratory reactions}} |
|||
الکل ممکن است علائم آسم را در یک سوم افراد بدتر کند.<ref name=Adams2013/> این وضعیت ممکن است حتی در برخی از گروههای نژادی مانند ژاپنیها و کسانی که بیماری تنفسی تشدید شده با آسپرین دارند، شایعتر باشد.<ref name=Adams2013/> مطالعات دیگر بهبود علائم آسم ناشی از الکل را نشان دادهاند.<ref name=Adams2013>{{cite journal | vauthors = Adams KE, Rans TS | title = Adverse reactions to alcohol and alcoholic beverages | journal = Annals of Allergy, Asthma & Immunology | volume = 111 | issue = 6 | pages = 439–45 | date = December 2013 | pmid = 24267355 | doi = 10.1016/j.anai.2013.09.016 }}</ref> |
|||
==== آسم غیرآتوپیک ==== |
|||
آسم غیرآتوپیک که تحت عنوان ذاتی یا غیرآلرژیک نیز شناخته میشود، بین 10 و 33 درصد موارد را تشکیل میدهد. <!-- <ref name=Peter2014/> --> تست پوستی آن برای آلرژنهای استنشاقی رایج منفی است. <!-- <ref name=Peter2014/> --> اغلب در اواخر زندگی شروع میشود و زنان بیشتر از مردان مبتلا میشوند. <!-- <ref name=Peter2014/> --> درمانهای معمول ممکن است به خوبی مؤثر نباشند.<ref name=Peter2014>{{cite journal | vauthors = Peters SP | title = Asthma phenotypes: nonallergic (intrinsic) asthma | journal = The Journal of Allergy and Clinical Immunology. In Practice | volume = 2 | issue = 6 | pages = 650–652 | date = 2014 | pmid = 25439352 | doi = 10.1016/j.jaip.2014.09.006 }}</ref> این مفهوم که «غیرآتوپیک» مترادف با «غیر آلرژیک» است، توسط دادههای اپیدمیولوژیک که شیوع آسم ارتباط نزدیکی با سطح سرمی IgE استاندارد شده برای سن و جنس دارد، زیر سؤال میرود، که نشان میدهد آسم تقریباً همیشه با نوعی واکنش مرتبط با IgE همراه است و بنابراین اساس آلرژیک دارد، اگرچه به نظر نمیرسد همه محرکهای آلرژیکی که باعث آسم میشوند در مطالعات آلرژنهای هوازی مورد مطالعه قرار گرفته باشند (فرضیه «آنتیژن(های) گمشده») <ref>{{cite journal | vauthors = Burrows B, Martinez FD, Halonen M, Barbee RA, Cline MG | title = Association of asthma with serum IgE levels and skin-test reactivity to allergens | journal = The New England Journal of Medicine | volume = 320 | issue = 5 | pages = 271–277 | date = February 1989 | pmid = 2911321 | doi = 10.1056/NEJM198902023200502 }}</ref> به عنوان مثال، یک مرور سیستماتیک و متاآنالیز بهروز شده از خطر منتسب به جمعیت (PAR) نشانگرهای زیستی کلامیدیا پنومونیه در آسم مزمن نشان داد که PAR برای IgE اختصاصی C. pneumonia حدود ۴۷ درصد است.<ref>{{cite journal | vauthors = Hahn DL | title = Chlamydia pneumoniae and chronic asthma: Updated systematic review and meta-analysis of population attributable risk | journal = PLOS ONE | volume = 16 | issue = 4 | pages = e0250034 | date = 2021 | pmid = 33872336 | pmc = 8055030 | doi = 10.1371/journal.pone.0250034 | bibcode = 2021PLoSO..1650034H | doi-access = free }}</ref> |
|||
==== آسم عفونی ==== |
|||
اگر از بیماران سؤال شود، ممکن است گزارش دهند که اولین علائم آسم آنها پس از یک بیماری حاد دستگاه تنفسی تحتانی شروع شده است. این نوع تاریخچه را سندرم «آسم عفونی» (IA)، <ref name="Infectious asthma: a reemerging cli">{{cite journal | vauthors = Hahn DL | title = Infectious asthma: a reemerging clinical entity? | journal = The Journal of Family Practice | volume = 41 | issue = 2 | pages = 153–157 | date = August 1995 | pmid = 7636455 }}</ref> یا «آسم مرتبط با عفونت» (AAWI) <ref>{{cite journal | vauthors = Hahn DL, Peeling RW, Dillon E, McDonald R, Saikku P | title = Serologic markers for Chlamydia pneumoniae in asthma | journal = Annals of Allergy, Asthma & Immunology | volume = 84 | issue = 2 | pages = 227–233 | date = February 2000 | pmid = 10719781 | doi = 10.1016/S1081-1206(10)62760-3 }}</ref> نامگذاری کردهاند تا شروع آسم مرتبط با عفونت را از ارتباط شناختهشده عفونتهای تنفسی با تشدید آسم افتراق دهند. شیوع گزارش شده IA برای بزرگسالان از حدود ۴۰ درصد در یک بخش مراقبتهای اولیه <ref name="Infectious asthma: a reemerging cli"/> تا ۷۰ درصد در یک کلینیک تخصصی که عمدتاً بیماران مبتلا به آسم شدید را درمان میکند، متغیر است. <ref>{{cite journal | vauthors = Wagshul FA, Brown DT, Schultek NM, Hahn DL | title = Outcomes of Antibiotics in Adults with "Difficult to Treat" Asthma or the Overlap Syndrome | journal = Journal of Asthma and Allergy | volume = 14 | pages = 703–712 | date = 2021 | pmid = 34163182 | pmc = 8216074 | doi = 10.2147/JAA.S313480 | doi-access = free }}</ref> شیوع واقعی جمعیت IA در آسم با شروع بزرگسالان ناشناخته است زیرا پزشکان برای استخراج این نوع تاریخچه بهطور معمول آموزش ندیدهاند و یادآوری آسم با شروع درکودکی چالشبرانگیز است. |
|||
=== تشخیصهای افتراقی === |
|||
بسیاری از شرایط دیگر میتوانند علائمی را مشابه با علائم آسم ایجاد کنند. <!-- <ref name=NAEPP46/> --> در کودکان، علائم ممکن است به دلیل دیگر بیماریهای راه هوایی فوقانی مانند رینیت آلرژیک و سینوزیت، همچنین دیگر علل انسداد راه هوایی از جمله جسم خارجی، تنگی نای، نرمی نای و حنجره، حلقههای عروقی، بزرگ شدن غدد لنفاوی یا تودههای گردن باشد.<ref name=NAEPP46/> التهاب نایژک (برونشیولیت) و دیگر عفونتهای ویروسی نیز ممکن است باعث خسخس سینه شوند.<ref>{{cite book| vauthors = Lichtenstein R |title=Pediatric emergencies|date=2013|publisher=Elsevier|location=Philadelphia|isbn=978-0-323-22733-9|pages = 1022|url=https://books.google.com/books?id=H_oxAgAAQBAJ&pg=PA1022|url-status=live|archive-url=https://web.archive.org/web/20170908184941/https://books.google.com/books?id=H_oxAgAAQBAJ&pg=PA1022|archive-date=2017-09-08}}</ref> بر اساس بیانیه انجمن تنفسی اروپا، ممکن است برچسب «آسم» برای کودکان پیش دبستانی مبتلا به خسخس سینه مناسب نباشد زیرا اطلاعات بالینی در مورد التهاب راههای هوایی وجود ندارد.<ref>{{cite journal | vauthors = Van Bever HP, Han E, Shek L, Yi Chng S, Goh D | title = An approach to preschool wheezing: to label as asthma? | journal = The World Allergy Organization Journal | volume = 3 | issue = 11 | pages = 253–257 | date = November 2010 | pmid = 23282943 | pmc = 3651058 | doi = 10.1097/WOX.0b013e3181fc7fa1 }}</ref> در بزرگسالان، COPD، نارسایی احتقانی قلب، تودههای راه هوایی، و همچنین سرفههای ناشی از دارو به دلیل مهارکنندههای ACE (آنزیم مبدل آنژیوتانسین) ممکن است علائم مشابهی را ایجاد کنند. <!-- <ref name=NAEPP46> --> در هر دو جمعیت، اختلال عملکرد تارهای صوتی ممکن است بهطور مشابه ظاهر شود.<ref name=NAEPP46>{{harvnb|NHLBI Guideline|2007|p=46}}</ref> |
|||
بیماری انسدادی مزمن ریه میتواند همراه با آسم باشد و میتواند به عنوان عارضه آسم مزمن رخ دهد. پس از سن 65 سالگی، اکثر افراد مبتلا به بیماری انسدادی راه هوایی، آسم و COPD خواهند داشت. در این شرایط، COPD را میتوان با افزایش نوتروفیلهای راه هوایی، افزایش غیرطبیعی ضخامت دیواره و افزایش عضله صاف در برونشها متمایز کرد. با این حال، این سطح از بررسی به دلیل COPD و آسم که اصول مدیریت مشابهی دارند، انجام نمیشود: کورتیکواستروئیدها، بتا آگونیستهای طولانیاثر، و ترک سیگار.<ref name=Gibson>{{cite journal | vauthors = Gibson PG, McDonald VM, Marks GB | s2cid = 12275555 | title = Asthma in older adults | journal = Lancet | volume = 376 | issue = 9743 | pages = 803–13 | date = September 2010 | pmid = 20816547 | doi = 10.1016/S0140-6736(10)61087-2 }}</ref> این بیماری از نظر علائم شباهت زیادی به آسم دارد، با قرار گرفتن بیشتر در معرض دود سیگار، سن بالاتر، برگشتپذیری کمتر علائم پس از تجویز متسعکننده نایژه (برونکودیلاتور)، و کاهش احتمال سابقه خانوادگی آتوپی مرتبط است.<ref name="pmid16880365">{{cite journal | vauthors = Hargreave FE, Parameswaran K | title = Asthma, COPD and bronchitis are just components of airway disease | journal = The European Respiratory Journal | volume = 28 | issue = 2 | pages = 264–7 | date = August 2006 | pmid = 16880365 | doi = 10.1183/09031936.06.00056106 | doi-access = free }}</ref><ref name="Applied Therapeutics 2009">{{cite book| vauthors = Diaz PK |title=Applied therapeutics: the clinical use of drugs |edition=9th |location=Philadelphia |publisher=Lippincott Williams & Wilkins |year=2009 |chapter=23. Chronic obstructive pulmonary disease }}</ref> |
|||
== پیشگیری == |
== پیشگیری == |
||
شواهد مربوط به اثربخشی اقدامهای لازم برای جلوگیری از پیشرفت آسم اندک است.<ref name="NHLBI07p184"/> برخی از این اقدامات نویدبخش هستند از جمله: محدود کردن قرار گرفتن در معرض دود سیگار چه [[در رحم]] و چه پس از زایمان، [[تغذیه با شیر مادر]] و افزایش مدت زمان قرار گرفتن در مهد کودک یا زندگی در خانوادههای بزرگ؛ اما برای هیچکدام شواهد کافی بهدست نیامده است تا بتوان آنها را برای این منظور توصیه کرد.<ref name="NHLBI07p184">{{harvnb|NHLBI Guideline|2007|pp=184–5}}</ref> قرار گرفتن در معرض حیوانات خانگی در سنین پایین ممکن است مفید باشد.<ref>{{cite journal|last=Lodge|first=CJ|coauthors=Allen, KJ; Lowe, AJ; Hill, DJ; Hosking, CS; Abramson, MJ; Dharmage, SC|title=Perinatal cat and dog exposure and the risk of asthma and allergy in the urban environment: a systematic review of longitudinal studies.|journal=Clinical & developmental immunology|year=2012|volume=2012|pages=176484|pmid=22235226}}</ref> قرار گرفتن در معرض حیوانات خانگی در دورههای دیگر زندگی بینتیجه بودهاست<ref>{{cite journal|last=Chen|first=CM|coauthors=Tischer, C; Schnappinger, M; Heinrich, J|title=The role of cats and dogs in asthma and allergy—a systematic review.|journal=International journal of hygiene and environmental health|date=2010 Jan|volume=213|issue=1|pages=1–31|pmid=20053584}}</ref> و تنها توصیه میشود اگر فرد دارای علائم آلرژیک به حیوانات خانگی است، حیوانات خانگی در خانه نگهداری نشوند.<ref name=Au2005/> محدودیتهای رژیم غذایی در دوران بارداری یا در هنگام تغذیه با شیر مادر مؤثر نبودهاند و در نتیجه توصیه نمیشوند.<ref name=Au2005>{{cite journal|last=Prescott|first=SL|coauthors=Tang, ML; Australasian Society of Clinical Immunology and, Allergy|title=The Australasian Society of Clinical Immunology and Allergy position statement: Summary of allergy prevention in children.|url=https://archive.org/details/sim_medical-journal-of-australia_2005-05-02_182_9/page/464|journal=The Medical journal of Australia|date=2005 May 2|volume=182|issue=9|pages=464–7|pmid=15865590}}</ref> ممکن است کاهش یا حذف ترکیباتی در محل کار که افراد به آنها حساس هستند، مؤثر باشد.<ref name=Baur2012/> مصرف سیگار برای بیمار آسمی علیالخصوص زنان بالای ۵۰ سال و زنان باردار بسیار خطرناک و حتی کشنده است. سالانه ۹ هزار نفر بر اثر بیماری آسم جان خود را از دست میدهند که از این تعداد، ۷ هزار آنها سیگاری هستند. اگر فردی در حال بهبود بیماری آسمی است با مصرف سیگار، به اوج شدت و مصرف اسپری تنفسی زیاد تر میرسد. همچنین گردو زیاد، پرتقال و نارنجی ترش و زرشک و لواشک ترش، برای آسم نیز مفسد نیست. |
|||
شواهد دال بر اثربخشی اقدامات برای جلوگیری از پیشرفت آسم ضعیف است.<ref name="NHLBI07p184"/> سازمان جهانی بهداشت کاهش عوامل خطر را مانند دود تنباکو، آلایندههای هوا، محرکهای شیمیایی از جمله عطر و تعداد عفونتهای دستگاه تنفسی تحتانی توصیه میکند.<ref name=WHO2017Fact>{{cite web|title=Asthma |url=https://www.who.int/mediacentre/factsheets/fs307/en/ |website=World Health Organization |access-date=30 May 2017 |date=April 2017 |url-status=dead |archive-url=https://web.archive.org/web/20110629035454/http://www.who.int/mediacentre/factsheets/fs307/en/ |archive-date=29 June 2011 }}</ref><ref>{{cite journal | vauthors = Henneberger PK | title = Work-exacerbated asthma | journal = Current Opinion in Allergy and Clinical Immunology | volume = 7 | issue = 2 | pages = 146–51 | date = April 2007 | pmid = 17351467 | doi = 10.1097/ACI.0b013e328054c640 | s2cid = 20728967 }}</ref> تلاشهای دیگری که امیدوارکننده هستند، عبارتند از: محدود کردن قرار گرفتن در معرض دود در رحم، شیردهی، و افزایش قرار گرفتن در معرض مهدکودک یا خانوادههای پرجمعیت، اما هیچکدام به اندازه کافی حمایت نمیشوند که برای این اندیکاسیون توصیه شوند.<ref name="NHLBI07p184">{{harvnb|NHLBI Guideline|2007|pp=184–85}}</ref> |
|||
== مدیریت == |
|||
گرچه هیچ درمانی برای آسم وجود ندارد، اما بهطور معمول علائم آن را میتوان بهبود داد.<ref>{{cite book|last=Ripoll|first=Brian C. Leutholtz, Ignacio|title=Exercise and disease management|publisher=CRC Press|location=Boca Raton|isbn=978-1-4398-2759-8|page=100|url=http://books.google.ch/books?id=eAn9-bm_pi8C&pg=PA100|edition=2nd ed.}}</ref> باید برنامهای اختصاصی و مشخص برای نظارت و مدیریت فعالانه علائم ایجاد شود. این برنامه باید شامل کاهش قرار گرفتن در معرض آلرژیزاها، تست ارزیابی شدت نشانهها، و استفاده از داروها باشد. برنامه درمان باید مکتوب شود و با توجه به تغییرات در علائم، مورد تعدیل قرار گیرد.<ref name=GINA_2011_page56>{{harvnb|GINA|2011|p=56}}</ref> |
|||
قرار گرفتن زودهنگام در معرض حیوانات خانگی ممکن است مفید باشند.<ref name="pmid22235226">{{cite journal | vauthors = Lodge CJ, Allen KJ, Lowe AJ, Hill DJ, Hosking CS, Abramson MJ, Dharmage SC | title = Perinatal cat and dog exposure and the risk of asthma and allergy in the urban environment: a systematic review of longitudinal studies | journal = Clinical & Developmental Immunology | volume = 2012 | pages = 176484 | year = 2012 | pmid = 22235226 | pmc = 3251799 | doi = 10.1155/2012/176484 | doi-access = free }}</ref> نتایج حاصل از قرار گرفتن در معرض حیوانات خانگی در زمانهای دیگر قطعی نیست<ref name="pmid20053584">{{cite journal | vauthors = Chen CM, Tischer C, Schnappinger M, Heinrich J | title = The role of cats and dogs in asthma and allergy—a systematic review | journal = International Journal of Hygiene and Environmental Health | volume = 213 | issue = 1 | pages = 1–31 | date = January 2010 | pmid = 20053584 | doi = 10.1016/j.ijheh.2009.12.003 }}</ref> و تنها در صورت داشتن علائم آلرژیک به حیوان خانگی توصیه می شود که حیوانات خانگی از خانه خارج شوند.<ref name=Au2005/> |
|||
مؤثرترین درمان برای آسم شناسایی محرکها، مانند [[اثرات بهداشتی مصرف توتون و تنباکو|دود سیگار]]، حیوانات خانگی، یا [[آسپرین]] و جلوگیری از قرار گرفتن در معرض آنها است. در صورتی که اجتناب از محرکها کافی نباشد، استفاده از دارو توصیه میشود. داروها بر اساس نکاتی از جمله شدت بیماری و فراوانی علائم انتخاب میشوند. داروهای خاص برای آسم بهطور کلی به دستههای با تأثیر سریع و طولانی اثر طبقهبندی میشوند.<ref name=NHLBI07p213>{{harvnb|NHLBI Guideline|2007|p=213}}</ref><ref name=BGMA08>{{cite web|url=http://www.sign.ac.uk/pdf/sign101.pdf|title=British Guideline on the Management of Asthma|format=PDF|publisher=Scottish Intercollegiate Guidelines Network|year=2008|accessdate=2008-08-04|archiveurl=https://web.archive.org/web/20080819203455/http://www.sign.ac.uk/pdf/sign101.pdf|archivedate=۱۹ اوت ۲۰۰۸|deadurl=no}}</ref> |
|||
اعمال محدودیتهای غذایی در دوران بارداری یا تغذیه با شیر مادر در پیشگیری از آسم در کودکان مؤثر نیست و توصیه نمیشود.<ref name=Au2005>{{cite journal | vauthors = Prescott SL, Tang ML | title = The Australasian Society of Clinical Immunology and Allergy position statement: Summary of allergy prevention in children | journal = The Medical Journal of Australia | volume = 182 | issue = 9 | pages = 464–7 | date = May 2005 | pmid = 15865590 | doi = 10.5694/j.1326-5377.2005.tb06787.x | others = Australasian Society of Clinical Immunology and, Allergy | s2cid = 8172491 }}</ref> مصرف امگا 3، رژیم غذایی مدیترانهای و آنتیاکسیدانها توسط برخی مطالعات پیشنهاد شده که ممکن است به پیشگیری از بحران کمک کنند، اما شواهد هنوز قطعی نیستند.<ref name="BertrandSánchez2020">{{cite book | veditors = Bertrand P, Sánchez I | date = 31 January 2020 | title = Pediatric Respiratory Diseases: A Comprehensive Textbook | publisher = Springer Nature |chapter=Asthma: Treatment| vauthors = Bertrand P, Faccin AB |pages=415–428| doi = 10.1007/978-3-030-26961-6 | isbn = 978-3-03-026961-6 | s2cid = 210985844 | url = https://link.springer.com/book/10.1007%2F978-3-030-26961-6}}</ref> |
|||
[[گشادکنندههای برونش]] برای تسکین کوتاه مدت علائم توصیه میشود. <!--<ref name=NAEPP/> --> در کسانی که با حملات گاه به گاه مواجه هستند، به هیچ داروی دیگری نیاز نیست. <!--<ref name=NAEPP/> --> اگر بیماری خفیف مداوم وجود دارد (بیش از دو حمله در هفته)، کورتیکواستروئیدهای استنشاقی با دوز کم یا [[آنتاگونیست لکوترین]] خوراکی یا [[تثبیتکننده ماست سل]] توصیه میشود. <!--<ref name=NAEPP/> --> برای کسانی که حملات روزانه دارند، دوز بالاتر کورتیکواستروئیدهای استنشاقی استفاده میشود. در موارد تشدید متوسط یا شدید، کورتیکواستروئیدهای خوراکی به این درمان اضافه میشود.<ref name="NHLBI07p214">{{harvnb|NHLBI Guideline|2007|p=214}}</ref> |
|||
کاهش یا حذف ترکیبات شناختهشده برای افراد حساس از محل کار ممکن است مؤثر باشد.<ref name=Baur2012/> مشخص نیست که آیا واکسیناسیون سالانه آنفلوآنزا بر خطر تشدید تأثیر میگذارد یا خیر.<ref>{{cite journal | vauthors = Cates CJ, Rowe BH | title = Vaccines for preventing influenza in people with asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2 | issue = 2 | pages = CD000364 | date = February 2013 | pmid = 23450529 | doi = 10.1002/14651858.CD000364.pub4 | pmc = 6999427 }}</ref> با این حال، ایمنسازی توسط سازمان جهانی بهداشت توصیه میشود.<ref>{{cite journal | title = Strategic Advisory Group of Experts on Immunization - report of the extraordinary meeting on the influenza A (H1N1) 2009 pandemic, 7 July 2009 | journal = Relevé Épidémiologique Hebdomadaire | volume = 84 | issue = 30 | pages = 301–4 | date = July 2009 | pmid = 19630186 }}</ref> ممنوعیت استعمال دخانیات در کاهش تشدید آسم مؤثر است.<ref name="Effect of smoke-free legislation on">{{cite journal | vauthors = Been JV, Nurmatov UB, Cox B, Nawrot TS, van Schayck CP, Sheikh A | s2cid = 8532979 | title = Effect of smoke-free legislation on perinatal and child health: a systematic review and meta-analysis | journal = Lancet | volume = 383 | issue = 9928 | pages = 1549–60 | date = May 2014 | pmid = 24680633 | doi = 10.1016/S0140-6736(14)60082-9 }}</ref> |
|||
=== اصلاح شیوههای زندگی === |
|||
پرهیز از عوامل تحریککننده مسئلهای کلیدی در بهبود کنترل و جلوگیری از حملات است. شایعترین عوامل عبارتند از [[آلرژیزا]]ها، دود (توتون و غیره)، آلودگی هوا، [[عوامل غیرانتخابی مسدودکننده بتا|مسدودکنندههای غیرانتخابی بتا]] و غذاهای حاوی سولفیت.<ref name=NAEPP2007p69>{{harvnb|NHLBI Guideline|2007|p=69}}</ref><ref name=thomson>{{cite journal |author=Thomson NC, Spears M |title=The influence of smoking on the treatment response in patients with asthma |journal=Curr Opin Allergy Clin Immunol|volume=5 |issue=1 |pages=57–63 |year=2005 |pmid=15643345|doi=10.1097/00130832-200502000-00011}}</ref> سیگار کشیدن و [[دود دست دوم]] (دود غیرفعال) ممکن است تأثیر داروهایی مانند کورتیکواستروئیدها را کاهش دهد.<ref name=Stap2011>{{cite journal| author=Stapleton M, Howard-Thompson A, George C, Hoover RM, Self TH| title=Smoking and asthma. | journal=J Am Board Fam Med | year= 2011 | volume= 24| issue= 3 | pages= 313–22 | pmid=21551404 | doi=10.3122/jabfm.2011.03.100180}}</ref> اقدامات کنترل کنههای گرد و غبار، از جمله تصفیه هوا، مواد شیمیایی برای از بین بردن کنه، جارو کشیدن، روکش تشک و روشهای دیگر هیچ تأثیری بر علائم آسم ندارد.<ref name=Gotzsche2008>{{cite journal |author=[[Peter C. Gøtzsche|PC Gøtzsche]], HK Johansen|title=House dust mite control measures for asthma|journal=Cochrane Database Syst Rev|issue=2 |pages=CD001187 |year=2008 |doi=10.1002/14651858.CD001187.pub3 |pmid=18425868|editor1-last=Gøtzsche |editor1-first=Peter C}}</ref> |
|||
== مدیریت بالینی == |
|||
=== داروها === |
|||
در حالی که هیچ درمانی برای آسم وجود ندارد، علائم معمولاً قابل بهبود هستند.<ref>{{cite book| vauthors = Ripoll BC, Leutholtz I |title=Exercise and disease management|publisher=CRC Press|location=Boca Raton|isbn=978-1-4398-2759-8|pages = 100|url=https://books.google.com/books?id=eAn9-bm_pi8C&pg=PA100|edition=2nd|year=2011|url-status=live|archive-url=https://web.archive.org/web/20160506213238/https://books.google.com/books?id=eAn9-bm_pi8C&pg=PA100|archive-date=2016-05-06}}</ref> مؤثرترین درمان برای آسم، شناسایی محرکهایی مانند دود سیگار، حیوانات خانگی یا دیگر آلرژنها و از بین بردن قرار گرفتن در تماس با آنها است. اگر اجتناب از محرک کافی نباشد، استفاده از دارو توصیه میشود. داروهای دارویی بر اساس شدت بیماری و فراوانی علائم انتخاب میشوند. داروهای خاص برای آسم بهطور کلی به دو دسته سریعالاثر و طولانیاثر طبقهبندی میشوند.<ref name=NHLBI07p213>{{harvnb|NHLBI Guideline|2007|p=213}}</ref><ref name=BGMA08>{{cite web |url=http://www.sign.ac.uk/pdf/sign101.pdf |title=British Guideline on the Management of Asthma|publisher=Scottish Intercollegiate Guidelines Network|year=2008 |access-date=2008-08-04| archive-url= https://web.archive.org/web/20080819203455/http://www.sign.ac.uk/pdf/sign101.pdf| archive-date= 19 August 2008 | url-status= live}}</ref> داروهای ذکر شده در زیر در بهبود علائم آسم اثربخشی نشان دادهاند، با این حال اثربخشی استفاده در «دنیای واقعی» محدود است زیرا حدود نیمی از افراد مبتلا به آسم در سرتاسر جهان، حتی در صورت درمان، تحت کنترل هستند.<ref>{{cite journal | vauthors = Rabe KF, Adachi M, Lai CK, Soriano JB, Vermeire PA, Weiss KB, Weiss ST | title = Worldwide severity and control of asthma in children and adults: the global asthma insights and reality surveys | journal = The Journal of Allergy and Clinical Immunology | volume = 114 | issue = 1 | pages = 40–47 | date = July 2004 | pmid = 15241342 | doi = 10.1016/j.jaci.2004.04.042 | doi-access = free }}</ref><ref>{{cite journal | vauthors = Demoly P, Gueron B, Annunziata K, Adamek L, Walters RD | title = Update on asthma control in five European countries: results of a 2008 survey | journal = European Respiratory Review | volume = 19 | issue = 116 | pages = 150–157 | date = June 2010 | pmid = 20956184 | pmc = 9682581 | doi = 10.1183/09059180.00002110 | s2cid = 13408225 | doi-access = free }}</ref><ref>{{cite journal | vauthors = FitzGerald JM, Boulet LP, McIvor RA, Zimmerman S, Chapman KR | title = Asthma control in Canada remains suboptimal: the Reality of Asthma Control (TRAC) study | journal = Canadian Respiratory Journal | volume = 13 | issue = 5 | pages = 253–259 | date = 2006 | pmid = 16896426 | pmc = 2683303 | doi = 10.1155/2006/753083 | doi-access = free }}</ref> افراد مبتلا به آسم ممکن است تا حد مطلوبی کنترل نشوند یا به این دلیل که دوزهای بهینه داروهای آسم مؤثر نیستند (به نام آسم مقاوم به درمان) یا به این دلیل که نمیتوانند (ناتوانی در پرداخت هزینه درمان، تکنیک ضعیف استفاده از داروهای استنشاقی) یا تمایلی به مصرف دوزهای بهینه (به نام «درمان دشوار» آسم) از داروهای تجویزشده آسم ندارند (اجتناب از عوارض جانبی کورتیکواستروئیدها). در عمل، برای بیمارانی که هرگز دوزهای بهینه داروهای آسم را مصرف نکردهاند، نمیتوان دستههای «مقاوم» را از «درمان مشکل» تشخیص داد. یک موضوع مرتبط این است که کارآزماییهای اثربخشی درمان آسم که دستورالعملهای درمان دارویی مبتنی بر آنها منتشر میشوند، اکثر افراد مبتلا به آسم را بهطور سیستماتیک حذف کردهاند.<ref>{{cite journal | vauthors = Herland K, Akselsen JP, Skjønsberg OH, Bjermer L | title = How representative are clinical study patients with asthma or COPD for a larger "real life" population of patients with obstructive lung disease? | journal = Respiratory Medicine | volume = 99 | issue = 1 | pages = 11–19 | date = January 2005 | pmid = 15672843 | doi = 10.1016/j.rmed.2004.03.026 | doi-access = free }}</ref><ref>{{cite journal | vauthors = Travers J, Marsh S, Williams M, Weatherall M, Caldwell B, Shirtcliffe P, Aldington S, Beasley R | display-authors = 6 | title = External validity of randomised controlled trials in asthma: to whom do the results of the trials apply? | journal = Thorax | volume = 62 | issue = 3 | pages = 219–223 | date = March 2007 | pmid = 17105779 | pmc = 2117157 | doi = 10.1136/thx.2006.066837 }}</ref> به عنوان مثال، کارآزماییهای درمان اثربخشی آسم همیشه افراد واجد شرایط دیگر را که سیگار میکشند حذف میکنند، و سیگار کارآیی کورتیکواستروئیدهای استنشاقی را که پایه اصلی مدیریت کنترل آسم هستند، کاهش میدهد.<ref>{{cite journal | vauthors = Lazarus SC, Chinchilli VM, Rollings NJ, Boushey HA, Cherniack R, Craig TJ, Deykin A, DiMango E, Fish JE, Ford JG, Israel E, Kiley J, Kraft M, Lemanske RF, Leone FT, Martin RJ, Pesola GR, Peters SP, Sorkness CA, Szefler SJ, Wechsler ME, Fahy JV | display-authors = 6 | title = Smoking affects response to inhaled corticosteroids or leukotriene receptor antagonists in asthma | journal = American Journal of Respiratory and Critical Care Medicine | volume = 175 | issue = 8 | pages = 783–790 | date = April 2007 | pmid = 17204725 | pmc = 1899291 | doi = 10.1164/rccm.200511-1746OC }}</ref><ref>{{cite journal | vauthors = Stapleton M, Howard-Thompson A, George C, Hoover RM, Self TH | title = Smoking and asthma | journal = Journal of the American Board of Family Medicine | volume = 24 | issue = 3 | pages = 313–322 | date = 2011 | pmid = 21551404 | doi = 10.3122/jabfm.2011.03.100180 | s2cid = 3183714 | doi-access = free }}</ref><ref>{{cite journal | vauthors = Hayes CE, Nuss HJ, Tseng TS, Moody-Thomas S | title = Use of asthma control indicators in measuring inhaled corticosteroid effectiveness in asthmatic smokers: a systematic review | journal = The Journal of Asthma | volume = 52 | issue = 10 | pages = 996–1005 | date = 2015 | pmid = 26418843 | doi = 10.3109/02770903.2015.1065422 | s2cid = 36916271 }}</ref> |
|||
داروهای مورد استفاده برای درمان آسم به دو دسته کلی تقسیم میشوند: داروهای با قدرت تسکین سریع که برای درمان علائم حاد استفاده میشوند؛ و داروهای کنترل دراز مدت که برای جلوگیری از تشدید بیشتر مورد استفاده قرار میگیرند.<ref name="NHLBI07p213">{{harvnb|NHLBI Guideline|2007|p=560}}</ref> |
|||
برونکودیلاتورها برای تسکین کوتاهمدت علائم توصیه میشوند. <!-- <ref name=NAEPP/> --> در کسانی که حملات گاهبهگاه دارند، به هیچ داروی دیگری نیاز نیست. <!-- <ref name=NAEPP/> --> I اگر بیماری خفیف پایدار وجود داشته باشد (بیش از دو حمله در هفته)، کورتیکواستروئیدهای استنشاقی با دوز پایین یا به جای آن، آنتاگونیست لکوترین یا تثبیتکننده ماستسل از طریق خوراکی توصیه میشوند. <!-- <ref name=NAEPP/> --> برای کسانی که حملات روزانه دارند، دوز بالاتری از کورتیکواستروئیدهای استنشاقی استفاده میشوند. در یک تشدید متوسط یا شدید، کورتیکواستروئیدهای خوراکی به این درمانها اضافه میشوند.<ref name="NHLBI07p214" /> |
|||
با تأثیر سریع |
|||
[[پرونده:Salbutamol2.JPG|بندانگشتی|alt=یک شیشه مدور بالای یک نگهدارنده پلاستیکی آبی|اسپری استنشاقی [[سالبوتامول]] با دوز اندازهگیری شده که بهطور معمول برای درمان حملات آسم استفاده میشود.]] |
|||
* داروهای کوتاه اثر [[آگونیست آدرنرژیک بتا ۲|گیرندههای آدرنرژیک آگونیست بتا ۲]] (SABA)، نظیر [[سالبوتامول]] ('' [[سالبوتامول|آلبوترول]]'' [[نام مصوب در ایالات متحده آمریکا|USAN]]) خط اول درمان علائم آسم هستند.<ref name="NHLBI07p214"/> |
|||
* داروهای [[آنتیکولینرژیک]] مانند [[ایپراتروپیوم|ایپراتروپیوم بروماید]] در هنگام استفاده به همراه داروهای SABA در کسانی که علایم متوسط یا شدید دارند، مزایای زیادی دارد.<ref name="NHLBI07p214"/> در صورت عدم تحمل SABA میتوان از گشادکنندههای برونش [[آنتیکولینرژیک]] استفاده نمود.<ref name="Self, Timothy 2009"/> |
|||
* [[گیرنده آدرنرژیک|آگونیستهای آدرنرژیک]] که داروهایی قدیمیتر و با قدرت انتخابی کمتر هستند مانند [[اپی نفرین]] استنشاقی اثربخشی مشابهی با داروهای SABA دارند.<ref name=Rodrigo>{{cite journal|author=Rodrigo GJ, Nannini LJ |title=Comparison between nebulized adrenaline and beta2 agonists for the treatment of acute asthma. A meta-analysis of randomized trials|url=https://archive.org/details/sim_american-journal-of-emergency-medicine_2006-03_24_2/page/217 |journal=Am J Emerg Med |volume=24 |issue=2 |pages=217–22 |year=2006 |pmid=16490653|doi=10.1016/j.ajem.2005.10.008}}</ref> با این حال استفاده از آنها با توجه به نگرانی در مورد تحریک بیش از حد قلب توصیه نمیشود.<ref name="NHLBI07p351">{{harvnb|NHLBI Guideline|2007|p=351}}</ref> |
|||
افراد مبتلا به آسم دارای میزان بالاتری از اضطراب، استرس روانی و افسردگی هستند.<ref name=Kew2016/><ref>{{cite journal | vauthors = Paudyal P, Hine P, Theadom A, Apfelbacher CJ, Jones CJ, Yorke J, Hankins M, Smith HE | display-authors = 6 | title = Written emotional disclosure for asthma | journal = The Cochrane Database of Systematic Reviews | issue = 5 | pages = CD007676 | date = May 2014 | pmid = 24842151 | doi = 10.1002/14651858.CD007676.pub2 }}</ref> این وضعیت با کنترل ضعیفتر آسم مرتبط است.<ref name=Kew2016/> درمان شناختیرفتاری ممکن است کیفیت زندگی، کنترل آسم و سطوح اضطراب را در افراد مبتلا به آسم بهبود بخشد.<ref name=Kew2016>{{cite journal | vauthors = Kew KM, Nashed M, Dulay V, Yorke J | title = Cognitive behavioural therapy (CBT) for adults and adolescents with asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2016 | pages = CD011818 | date = September 2016 | issue = 9 | pmid = 27649894 | pmc = 6457695 | doi = 10.1002/14651858.CD011818.pub2 }}</ref> |
|||
کنترل طولانی مدت |
|||
[[پرونده:Fluticasone.JPG|بندانگشتی|alt= یک شیشه مدور بالای یک نگهدارنده پلاستیکی نارنجی| اسپری استنشاقی [[فلوتیکازون پروپیونات]] با دوز اندازهگیری شده که معمولاً برای کنترل طولانی مدت استفاده میشود.]] |
|||
* بهطور کلی کورتیکواستروئیدها مؤثرترین درمان موجود برای کنترل طولانی مدت تلقی میشوند.<ref name=NHLBI07p213/> انواع استنشاقی آن معمولاً در همه موارد بهجز بیماری شدید استفاده میشود، و در این حالتهای شدید ممکن است استفاده از کورتیکواستروئیدهای خوراکی نیز لازم باشد.<ref name=NHLBI07p213/> معمولاً توصیه میشود که فرمولاسیونهای استنشاقی بسته به شدت علائم به صورت یک یا دو بار در روز استفاده شوند.<ref name="NHLBI07p218">{{harvnb|NHLBI Guideline|2007|p=218}}</ref> |
|||
* [[آگونیست طولانیاثر گیرنده آدرنرژیک بتا]] (LABA) مانند [[سالمترول]] و [[فورموترول]] میتوانند حداقل در بزرگسالان و هنگامی که همراه با کورتیکواستروئیدهای استنشاقی تجویز میشوند، کنترل آسم را بهبود بخشند.<ref name=Ducharme2010>{{cite journal|last=Ducharme|first=FM|coauthors=Ni Chroinin, M; Greenstone, I; Lasserson, TJ|title=Addition of long-acting beta2-agonists to inhaled corticosteroids versus same dose inhaled corticosteroids for chronic asthma in adults and children.|journal=Cochrane database of systematic reviews (Online)|date=2010 May 12|issue=5|pages=CD005535|pmid=20464739}}</ref> مزیت مذکور برای کودکان قطعی نیست.<ref name=Ducharme2010/><ref>{{cite journal|last=Ducharme|first=FM|coauthors=Ni Chroinin, M; Greenstone, I; Lasserson, TJ|title=Addition of long-acting beta2-agonists to inhaled steroids versus higher dose inhaled corticosteroids in adults and children with persistent asthma.|journal=Cochrane database of systematic reviews (Online)|date=2010 Apr 14|issue=4|pages=CD005533|pmid=20393943}}</ref> در صورت عدم استفاده این داروها به همراه استروئید، خطر [[عوارض جانبی]] شدیداً افزایش مییابد<ref name=Fanta2009>{{cite journal |author=Fanta CH|title=Asthma |journal=New England Journal of Medicine |volume=360|issue=10|pages=1002–14 |year=2009|month=March |pmid=19264689 |doi=10.1056/NEJMra0804579}}</ref> و حتی در صورت استفاده همراه با کورتیکواستروئیدها نیز ممکن است خطر اندکی بیشتر شود.<ref name=Cates2012>{{cite journal|last=Cates|first=CJ|coauthors=Cates, MJ|title=Regular treatment with formoterol for chronic asthma: serious adverse events.|journal=Cochrane database of systematic reviews (Online)|date=2012 Apr 18|volume=4|pages=CD006923|pmid=22513944}}</ref><ref>{{cite journal|last=Cates|first=CJ|coauthors=Cates, MJ|title=Regular treatment with salmeterol for chronic asthma: serious adverse events.|journal=Cochrane database of systematic reviews (Online)|date=2008 Jul 16|issue=3|pages=CD006363|pmid=18646149}}</ref> |
|||
* ممکن است داروهای [[آنتاگونیست لوکوترین]] (مانند [[مونتلوکاست]] و [[زافیرلوکاست]]) علاوه بر کورتیکواستروئیدهای استنشاقی و معمولاً همراه با LABA استفاده شوند.<ref name=NHLBI07p213/> Evidence is insufficient to support use in acute exacerbations.<ref name=GINA_2011_page74>{{harvnb|GINA|2011|p=74}}</ref><ref>{{cite journal|last=Watts|first=K|coauthors=Chavasse, RJ|title=Leukotriene receptor antagonists in addition to usual care for acute asthma in adults and children.|journal=Cochrane database of systematic reviews (Online)|date=2012 May 16|volume=5|pages=CD006100|pmid=22592708}}</ref> این داروها در کودکان زیر پنج سال، درمان تکمیلی مناسبی پس از کورتیکواستروئیدهای استنشاقی محسوب میشوند.<ref name=bts2009p43>{{harvnb|British Guideline|2009|p=43}}</ref> |
|||
* داروهای [[تثبیتکننده ماست سل]] (مانند [[کرومولین سدیم]]) یکی دیگر از گزینههای جایگزین غیر ارجح برای کورتیکواستروئیدها محسوب میشوند.<ref name=NHLBI07p213/> |
|||
بهبود دانش افراد در مورد آسم و استفاده از یک برنامه اقدام مکتوب به عنوان یکی از اجزای مهم مدیریت آسم شناسایی شدهاست.<ref>{{cite journal | vauthors = Bhogal S, Zemek R, Ducharme FM | title = Written action plans for asthma in children | journal = The Cochrane Database of Systematic Reviews | issue = 3 | pages = CD005306 | date = July 2006 | pmid = 16856090 | doi = 10.1002/14651858.CD005306.pub2 }}</ref> ارائه جلسات آموزشی که شامل اطلاعات مختص به فرهنگ یک فرد باشد احتمالاً مؤثر است.<ref name="McCallumMorris2017">{{cite journal | vauthors = McCallum GB, Morris PS, Brown N, Chang AB | title = Culture-specific programs for children and adults from minority groups who have asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2017 | pages = CD006580 | date = August 2017 | issue = 8 | pmid = 28828760 | pmc = 6483708 | doi = 10.1002/14651858.CD006580.pub5 }}</ref> برای تعیین اینکه آیا افزایش آمادگی و دانش در مورد آسم میان کارکنان مدرسه و خانوادهها با استفاده از مداخلات خانگی و در مدرسه منجر به بهبود درازمدت ایمنی برای کودکان مبتلا به آسم میشود، انجام تحقیقات بیشتری ضروری است.<ref>{{cite journal | vauthors = Kew KM, Carr R, Donovan T, Gordon M | title = Asthma education for school staff | journal = The Cochrane Database of Systematic Reviews | volume = 2017 | pages = CD012255 | date = April 2017 | issue = 4 | pmid = 28402017 | pmc = 6478185 | doi = 10.1002/14651858.CD012255.pub2 }}</ref><ref>{{cite journal | vauthors = Welsh EJ, Hasan M, Li P | title = Home-based educational interventions for children with asthma | journal = The Cochrane Database of Systematic Reviews | issue = 10 | pages = CD008469 | date = October 2011 | volume = 2014 | pmid = 21975783 | doi = 10.1002/14651858.CD008469.pub2 | pmc = 8972064 }}</ref><ref>{{cite journal | vauthors = Yorke J, Shuldham C | title = Family therapy for chronic asthma in children | journal = The Cochrane Database of Systematic Reviews | issue = 2 | pages = CD000089 | date = April 2005 | volume = 2005 | pmid = 15846599 | doi = 10.1002/14651858.CD000089.pub2 | pmc = 7038646 }}</ref> مداخلات خود-مدیریتی آسم مبتنی بر مدرسه، که سعی در بهبود دانش در مورد آسم، محرکهای آن و اهمیت مرور منظم پزشک دارد، ممکن است پذیرش در بیمارستان و ویزیت در بخش اورژانس را کاهش دهد. این مداخلات همچنین ممکن است تعداد روزهایی را که کودکان علائم آسم را نشان میدهند کاهش داده و ممکن است منجر به بهبودهای جزئی در کیفیت زندگی مرتبط با آسم شود.<ref>{{cite journal | vauthors = Harris K, Kneale D, Lasserson TJ, McDonald VM, Grigg J, Thomas J | title = School-based self-management interventions for asthma in children and adolescents: a mixed methods systematic review | journal = The Cochrane Database of Systematic Reviews | volume = 1 | pages = CD011651 | date = January 2019 | issue = 1 | pmid = 30687940 | pmc = 6353176 | doi = 10.1002/14651858.CD011651.pub2 | collaboration = Cochrane Airways Group }}</ref> برای تعیین اینکه تصمیمگیری مشترک برای مدیریت درمانی بزرگسالان مبتلا به آسم مفید است یا خیر، <ref>{{cite journal | vauthors = Kew KM, Malik P, Aniruddhan K, Normansell R | title = Shared decision-making for people with asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2017 | pages = CD012330 | date = October 2017 | issue = 10 | pmid = 28972652 | pmc = 6485676 | doi = 10.1002/14651858.CD012330.pub2 }}</ref> یا اینکه یک برنامه اقدام شخصی برای آسم مؤثر و ضروری است یا خیر، انجام تحقیقات بیشتری ضروری است.<ref>{{cite journal | vauthors = Gatheral TL, Rushton A, Evans DJ, Mulvaney CA, Halcovitch NR, Whiteley G, Eccles FJ, Spencer S | display-authors = 6 | title = Personalised asthma action plans for adults with asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2017 | pages = CD011859 | date = April 2017 | issue = 4 | pmid = 28394084 | pmc = 6478068 | doi = 10.1002/14651858.CD011859.pub2 }}</ref> برخی از افراد مبتلا به آسم از دستگاه اندازهگیری کننده درصد اشباع اکسیژن خون (پالساکسیمتر) برای نظارت بر سطح اکسیژن خون خود در طول حمله آسم استفاده میکنند. با این حال، هیچ شواهدی در مورد استفاده در این موارد وجود ندارد.<ref>{{cite journal | vauthors = Welsh EJ, Carr R | title = Pulse oximeters to self monitor oxygen saturation levels as part of a personalised asthma action plan for people with asthma | journal = The Cochrane Database of Systematic Reviews | issue = 9 | pages = CD011584 | date = September 2015 | volume = 2015 | pmid = 26410043 | doi = 10.1002/14651858.CD011584.pub2 | pmc = 9426972 |collaboration = Cochrane Airways Group }}</ref> |
|||
روشهای استفاده |
|||
داروها معمولاً بهصورت [[افشانه استنشاقی با دوز اندازهگیری شده]] (MDIS) به همراه یک [[فضاساز آسم]] یا بهصورت [[پودر خشک استنشاقی]] ارائه میشود. فضاساز یک استوانه پلاستیکی است که دارو را با هوا مخلوط کرده و باعث میشود راحتتر بتوان یک دوز کامل دارو را دریافت کرد. همچنین میتوان از [[نبولایزر]] استفاده کرد. [[نبولایزر]]ها و فضاسازها برای کسانی که دارای علائم خفیف تا متوسط هستند مؤثر میباشند با این حال شواهد کافی برای تعیین اینکه آیا تأثیری بر افراد دارای نشانههای شدید دارند یا خیر وجود ندارد.<ref name="NHLBI07p250">{{harvnb|NHLBI Guideline|2007|p=250}}</ref> |
|||
=== اصلاح سبک زندگی === |
|||
عوارض جانبی |
|||
استفاده طولانیمدت از کورتیکواستروئیدهای استنشاقی در دوزهای معمول با خطر جزئی عوارض جانبی همراه است.<ref name=Safe09>{{cite journal|last=Rachelefsky|first=G|title=Inhaled corticosteroids and asthma control in children: assessing impairment and risk.|journal=Pediatrics|date=2009 Jan|volume=123|issue=1|pages=353–66|pmid=19117903|doi=10.1542/peds.2007-3273}}</ref> این خطرات عبارتند از ایجاد [[آب مروارید]] و کاهش خفیف قد.<ref name=Safe09/><ref>{{cite journal |author=Dahl R |title=Systemic side effects of inhaled corticosteroids in patients with asthma |journal=Respir Med |volume=100 |issue=8|pages=1307–17 |year=2006 |month=August|pmid=16412623|doi=10.1016/j.rmed.2005.11.020}}</ref> |
|||
* در ماه مه ۲۰۱۵ [[سازمان غذا و داروی آمریکا]] [[(FDA)]] داروی جدید آسم را که حاوی یک [[کورتیکواستروئید]] برای کاهش التهاب و ترکیبی به نام [[ویلانترول]] است، تأیید کرد. این داروی جدید Breo Ellipta نام دارد و برای درمان بیماران مبتلا به آسم بالای ۱۸ سال، روزی یک بار تجویز میشود.<ref>[http://irna.ir/fa/News/81596381/ سازمان غذا و داروی آمریکا داروی جدید آسم را تأیید کرد].[http://irna.ir/ خبرگزاری جمهوری اسلامی(ایرنا)]</ref> |
|||
اجتناب از محرکها جزء کلیدی بهبود کنترل و جلوگیری از بروز حملات است. شایعترین محرکها عبارتند از آلرژنها، دود (از تنباکو یا منابع دیگر)، آلایندههای هوا، مسدودکنندههای بتا غیرانتخابی، و غذاهای حاوی سولفیت<ref name=NAEPP2007p69>{{harvnb|NHLBI Guideline|2007|p=69}}</ref><ref name=thomson>{{cite journal | vauthors = Thomson NC, Spears M | title = The influence of smoking on the treatment response in patients with asthma | journal = Current Opinion in Allergy and Clinical Immunology | volume = 5 | issue = 1 | pages = 57–63 | date = February 2005 | pmid = 15643345 | doi = 10.1097/00130832-200502000-00011 | s2cid = 25065026 }}</ref> کشیدن سیگار و دود دست دوم (دود غیرفعال) ممکن است اثربخشی داروهایی را مانند کورتیکواستروئیدها کاهش دهد.<ref name=Stap2011>{{cite journal | vauthors = Stapleton M, Howard-Thompson A, George C, Hoover RM, Self TH | title = Smoking and asthma | journal = Journal of the American Board of Family Medicine | volume = 24 | issue = 3 | pages = 313–322 | year = 2011 | pmid = 21551404 | doi = 10.3122/jabfm.2011.03.100180 | doi-access = free }}</ref> قوانینی که سیگار کشیدن را محدود میکنند، تعداد افرادی را که به دلیل آسم در بیمارستان بستری میشوند، کاهش میدهد.<ref name="Effect of smoke-free legislation on"/> اقدامات کنترلکننده گرد و غبار، از جمله فیلتر هوا، مواد شیمیایی برای از بین بردن کنهها، استفاده از جاروبرقی، روکش تشک و روشهای دیگر هیچ تاثیری بر علائم آسم نداشتند.<ref name=Gotzsche2008>{{cite journal | vauthors = Gøtzsche PC, Johansen HK | title = House dust mite control measures for asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2008 | issue = 2 | pages = CD001187 | date = April 2008 | pmid = 18425868 | pmc = 8786269 | doi = 10.1002/14651858.CD001187.pub3 | author-link1 = Peter C. Gøtzsche }}</ref> شواهد کافی وجود ندارد که نشان دهد رطوبتگیرها برای کنترل آسم مفید هستند.<ref>{{cite journal | vauthors = Singh M, Jaiswal N | title = Dehumidifiers for chronic asthma | journal = The Cochrane Database of Systematic Reviews | issue = 6 | pages = CD003563 | date = June 2013 | pmid = 23760885 | doi = 10.1002/14651858.CD003563.pub2 | pmc = 10646756 }}</ref> |
|||
=== سایر === |
|||
فیزیوتراپی تنفسی یکی از مؤثرترین راهای درمان در اسم خفیف تا متوسط است. |
|||
وقتی آسم به داروهای معمول پاسخ نمیدهد، گزینههای دیگری هم برای کنترل اورژانسی و پیشگیری از تشدید آن وجود دارد. گزینههای دیگر کنترل اورژانسی عبارتند از: |
|||
* [[اکسیژن]] برای کاهش [[هیپوکسی (پزشکی)|هیپوکسی]] اگر میزان [[اکسیژن اشباع|اشباع]] از ۹۲٪ کمتر شود.<ref name=rodrigo>{{cite journal |author=Rodrigo GJ, Rodrigo C, Hall JB |title=Acute asthma in adults: a review |url=https://archive.org/details/sim_chest_2004-03_125_3/page/1081 |journal=Chest |volume=125|issue=3 |pages=1081–102 |year=2004 |pmid=15006973| doi = 10.1378/chest.125.3.1081}}</ref> |
|||
* مشخص شدهاست که تزریق داخل وریدی [[سولفات منیزیم]] زمانی که به همراه درمانهای دیگر در حملات شدید آسم حاد استفاده شود، دارای تأثیر گشادکنندگی برونش است.<ref name="NHLBI07p373">{{harvnb|NHLBI Guideline|2007|p=373}}</ref><ref>{{cite journal|journal=Chest |volume=122 |issue=2 |pages=396–8 |date = August 2002|doi=10.1378/chest.122.2.396 |title=Magnesium Treatment for Asthma: Where Do We Stand? |url=https://archive.org/details/sim_chest_2002-08_122_2/page/396 |last1=Noppen |first1=M. |pmid=12171805}}</ref> |
|||
* [[هلیوکس]] مخلوطی از هلیوم و اکسیژن است و در حالات شدید که پاسخی مشاهده نشود میتوان امکان استفاده از آن را در نظر گرفت.<ref name="NHLBI07p373"/> |
|||
* شواهد کافی مربوط به تأثیر سالبوتامول داخل وریدی وجود ندارد و بنابراین فقط در موارد شدید از آن استفاده میشود.<ref name=rodrigo/> |
|||
* [[متیلزانتینها]] (نظیر[[تئوفیلین]]) قبلاً بهطور گستردهای مورد استفاده قرار میگرفتند، اما اثرات بتا آگونیست استنشاقی را چندان افزایش نمیدادند.<ref name=rodrigo/> استفاده از آنها در موارد حاد محل مناقشه است.<ref name=GINA_2011_page37>{{harvnb|GINA|2011|p=37}}</ref> |
|||
* به لحاظ نظری در افرادی که در حال ایست تنفسی هستند و نیاز به [[لولهگذاری]] و [[تهویه مکانیکی]] دارند، بیهوشی انفکاکی با [[کتامین]] مفید است؛ با این حال، هیچگونه شواهد بالینی برای اثبات این مدعا وجود ندارد.<ref name="NHLBI07p399">{{harvnb|NHLBI Guideline|2007|p=399}}</ref> |
|||
برای کسانی که مبتلا به آسم شدید و مداوم هستند و با استفاده از کورتیکواستروئیدهای استنشاقی و LABAها کنترل نمیشوند، استفاده از [[ترموپلاستی برونش]] بهعنوان یک گزینه مطرح است.<ref name=Bronch10>{{cite journal|last=Castro|first=M|coauthors=Musani, AI, Mayse, ML, Shargill, NS|title=Bronchial thermoplasty: a novel technique in the treatment of severe asthma.|journal=Therapeutic advances in respiratory disease|date=2010 Apr|volume=4|issue=2|pages=101–16|pmid=20435668|doi=10.1177/1753465810367505}}</ref> این کار مستلزم دادن انرژی حرارتی کنترل شده به دیوار راه هوایی در طی یک سری [[برونکوسکوپی]] است.<ref name=Bronch10/> اگرچه این کار ممکن است دفعات تشدید بیماری را در چند ماه اول افزایش دهد، اما سپس این میزان کاهش مییابد. <!--<ref name=GINA_2011_page70>--> اطلاعاتی در مورد اثرات آن بعد از گذشت یک سال از درمان در دسترس نیست.<ref name=GINA_2011_page70>{{harvnb|GINA|2011|p=70}}</ref> |
|||
بهطور کلی، ورزش در افراد مبتلا به آسم پایدار مفید است.<ref>{{cite journal | vauthors = Carson KV, Chandratilleke MG, Picot J, Brinn MP, Esterman AJ, Smith BJ | title = Physical training for asthma | journal = The Cochrane Database of Systematic Reviews | volume = 9 | issue = 9 | pages = CD001116 | date = September 2013 | pmid = 24085631 | doi = 10.1002/14651858.CD001116.pub4 }}</ref> یوگا میتواند بهبودهای کوچکی در کیفیت زندگی و علائم در افراد مبتلا به آسم ایجاد کند.<ref>{{cite journal | vauthors = Yang ZY, Zhong HB, Mao C, Yuan JQ, Huang YF, Wu XY, Gao YM, Tang JL | display-authors = 6 | title = Yoga for asthma | journal = The Cochrane Database of Systematic Reviews | volume = 4 | pages = CD010346 | date = April 2016 | issue = 11 | pmid = 27115477 | pmc = 6880926 | doi = 10.1002/14651858.cd010346.pub2 }}</ref> برای تعیین اینکه کاهش وزن چقدر بر بهبود کیفیت زندگی، استفاده از خدمات مراقبتهای سلامت و اثرات نامطلوب برای افراد مبتلا به آسم در هر سنی مؤثر است، تحقیقات بیشتری ضروری است.<ref>{{cite journal | vauthors = Adeniyi FB, Young T | title = Weight loss interventions for chronic asthma | journal = The Cochrane Database of Systematic Reviews | issue = 7 | pages = CD009339 | date = July 2012 | pmid = 22786526 | doi = 10.1002/14651858.CD009339.pub2 }}</ref><ref>{{cite journal | vauthors = Cheng J, Pan T, Ye GH, Liu Q | title = Calorie controlled diet for chronic asthma | journal = The Cochrane Database of Systematic Reviews | issue = 3 | pages = CD004674 | date = July 2005 | pmid = 16034941 | doi = 10.1002/14651858.CD004674.pub2 }}</ref> |
|||
=== بهبود آسم در گرو بهبود تغذیه === |
|||
موز: نتایج بررسیها نشان میدهد کودکان مبتلا به آسم که هفتهای یک بار موز مصرف میکنند کمتر دچار خس خس سینه میشوند.{{سخ}} |
|||
==={{anchor|Anti-asthmatic}} داروها === |
|||
عسل: خوردن روزانه عسل طبیعی باعث کمک به سینه و نرمی آن میشود.{{سخ}} |
|||
داروهای مورد استفاده برای درمان آسم به دو دسته کلی تقسیم میشوند: داروهای تسکیندهنده سریع که برای درمان علائم حاد استفاده میشوند، و داروهای کنترل طولانیمدت برای جلوگیری از تشدید بیشتر.<ref name="NHLBI07p213" /> بهطور کلی برای بدتر شدن ناگهانی علائم یا برای درمان آسم در هر زمانی نیازی به آنتیبیوتیک نیست.<ref>{{cite web|title=QRG 153 • British guideline on the management of asthma|url=http://www.sign.ac.uk/pdf/QRG153.pdf|website=SIGN|access-date=6 October 2016|date=September 2016|url-status=live|archive-url=https://web.archive.org/web/20161009122108/http://www.sign.ac.uk/pdf/QRG153.pdf|archive-date=9 October 2016}}</ref><ref>{{cite journal | vauthors = Normansell R, Sayer B, Waterson S, Dennett EJ, Del Forno M, Dunleavy A | title = Antibiotics for exacerbations of asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2018 | pages = CD002741 | date = June 2018 | issue = 6 | pmid = 29938789 | pmc = 6513273 | doi = 10.1002/14651858.CD002741.pub2 }}</ref> |
|||
شلغم: شلغم سینه را نرم میکند و برای آسم و سرماخوردگی سودمند است.{{سخ}} |
|||
موسیر: موسیر مجاری تنفسی را ضدعفونی میکند. میتوانید آن را با ماست میل کنید.{{سخ}}[[زنجبیل]]: گیاه زنجبیل برای آسم بسیار سودمند است و درد سینه را کاهش میدهد یا کاملاً از بین میبرد.{{سخ}} |
|||
====داروهای تشدید آسم==== |
|||
برنامهریزی غذایی: مبتلایان آسم در تأمین اکسیژن مورد نیاز بدن مشکل دارند و در آنسو بدن نیز در سوزاندن هیدروکربنهای انرژی زا با مشکل روبروست و در نهایت هیدروکربنهای نسوخته در بدن انباشت و تبدیل به چاقی میشود چاقی نیز بیماری آسم را تشدید میکند. مبتلایان به آسم میباید کالری دریافتی خود را محدود کنند تا از چاقی پیشگیری شود در کنار آن از مواد غذایی مغذی بیشتر استفاده کنند تا دچار فقر تغذیه نشوند. غذاهایی مغذی مانند: عسل طبیعی، تخم مرغ، شیر و ماست، میوها و سبزیجات، پیاز، سیر و موسیر، حبوبات، نان سبوس دار و غیره. |
|||
[[File:Salbutamol2.JPG|thumb|alt=A round canister above a blue plastic holder|استنشاقی با دوز اندازهگیری شده سالبوتامول که معمولاً برای درمان حملات آسم استفاده میشود]] |
|||
* آگونیستهای گیرنده بتا 2 آدرنرژیک کوتاهاثر (SABA)، مانند سالبوتامول (albuterol USAN) خط اول درمان برای علائم آسم هستند.<ref name="NHLBI07p214" /> استفاده از آنها پیش از ورزش در کسانی که علائم ناشی از ورزش دارند، توصیه میشوند.<ref>{{cite journal | vauthors = Parsons JP, Hallstrand TS, Mastronarde JG, Kaminsky DA, Rundell KW, Hull JH, Storms WW, Weiler JM, Cheek FM, Wilson KC, Anderson SD | display-authors = 6 | title = An official American Thoracic Society clinical practice guideline: exercise-induced bronchoconstriction | journal = American Journal of Respiratory and Critical Care Medicine | volume = 187 | issue = 9 | pages = 1016–27 | date = May 2013 | pmid = 23634861 | doi = 10.1164/rccm.201303-0437ST }}</ref> |
|||
* داروهای آنتیکولینرژیک، مانند ایپراتروپیوم، در صورت استفاده همراه با SABA در افرادی که علائم متوسط یا شدید دارند، فواید بیشتری ارائه میدهند و ممکن است از بستریشدن در بیمارستان جلوگیری کنند.<ref name="NHLBI07p214" /><ref name="Griffiths_2013">{{cite journal | vauthors = Griffiths B, Ducharme FM | title = Combined inhaled anticholinergics and short-acting beta2-agonists for initial treatment of acute asthma in children | journal = The Cochrane Database of Systematic Reviews | issue = 8 | pages = CD000060 | date = August 2013 | pmid = 23966133 | doi = 10.1002/14651858.CD000060.pub2 }}</ref><ref name="Kirkland_2017">{{cite journal | vauthors = Kirkland SW, Vandenberghe C, Voaklander B, Nikel T, Campbell S, Rowe BH | title = Combined inhaled beta-agonist and anticholinergic agents for emergency management in adults with asthma | journal = The Cochrane Database of Systematic Reviews | volume = 1 | pages = CD001284 | date = January 2017 | issue = 1 | pmid = 28076656 | pmc = 6465060 | doi = 10.1002/14651858.CD001284.pub2 }}</ref> اگر فرد نتواند SABA را تحمل کند، میتوان از متسعکنندههای نایژه (برونکودیلاتور) آنتیکولینرژیکی نیز استفاده کرد.<ref name="Self, Timothy 2009"/> اگر کودک نیاز به بستری شدن در بیمارستان داشته باشد، به نظر نمیرسد که ایپراتروپیوم اضافی بیش از SABA کمک کند.<ref>{{cite journal | vauthors = Vézina K, Chauhan BF, Ducharme FM | title = Inhaled anticholinergics and short-acting beta(2)-agonists versus short-acting beta2-agonists alone for children with acute asthma in hospital | journal = The Cochrane Database of Systematic Reviews | volume = 7 | issue = 7 | pages = CD010283 | date = July 2014 | pmid = 25080126 | doi = 10.1002/14651858.CD010283.pub2 }}</ref> برای کودکان بالای 2 سال با علائم حاد آسم، داروهای آنتیکولینرژیک استنشاقی که به تنهایی مصرف میشوند، بیخطر هستند، اما به اندازه SABA یا SABA استنشاقی همراه با داروهای آنتی کولینرژیک استنشاقی مؤثر نیستند.<ref>{{cite journal | vauthors = Teoh L, Cates CJ, Hurwitz M, Acworth JP, van Asperen P, Chang AB | title = Anticholinergic therapy for acute asthma in children | journal = The Cochrane Database of Systematic Reviews | issue = 4 | pages = CD003797 | date = April 2012 | pmid = 22513916 | doi = 10.1002/14651858.CD003797.pub2 | url = https://espace.library.uq.edu.au/view/UQ:274872/UQ274872_OA.pdf }}</ref><ref name="Griffiths_2013" /> بزرگسالانی که داروهای استنشاقی ترکیبی شامل آنتیکولینرژیکهای کوتاهاثر و SABA دریافت میکنند ممکن است در معرض خطر افزایش عوارض جانبی مانند لرزش، بیقراری و تپش قلب باشند.<ref name="Kirkland_2017" /> |
|||
* آگونیستهای آدرنرژیک قدیمیتر و غیرانتخابی، مانند اپینفرین استنشاقی، اثربخشی مشابهی با SABA دارند،<ref name="Rodrigo">{{cite journal | vauthors = Rodrigo GJ, Nannini LJ | title = Comparison between nebulized adrenaline and beta2 agonists for the treatment of acute asthma. A meta-analysis of randomized trials | journal = The American Journal of Emergency Medicine | volume = 24 | issue = 2 | pages = 217–22 | date = March 2006 | pmid = 16490653 | doi = 10.1016/j.ajem.2005.10.008 }}</ref> اما به دلیل نگرانی در مورد تحریک بیش از حد قلب، مصرف آنها توصیه نمیشوند.<ref name="NHLBI07p351">{{harvnb|NHLBI Guideline|2007|p=351}}</ref> |
|||
* کورتیکواستروئیدها همچنین به دلیل خواص ضدالتهابی خود میتوانند به فاز حاد تشدید کمک کنند. فواید کورتیکواستروئیدهای سیستمیک و خوراکی به خوبی ثابت شده است. همچنین میتوان از کورتیکواستروئیدهای استنشاقی یا نبولیزه استفاده کرد.<ref name="BertrandSánchez2020" /> برای بزرگسالان و کودکانی که به دلیل آسم حاد در بیمارستان بستری هستند، کورتیکواستروئیدهای سیستمیک (IV) علائم را بهبود میبخشند.<ref>{{cite journal | vauthors = Smith M, Iqbal S, Elliott TM, Everard M, Rowe BH | title = Corticosteroids for hospitalised children with acute asthma | journal = The Cochrane Database of Systematic Reviews | issue = 2 | pages = CD002886 | date = 2003 | volume = 2003 | pmid = 12804441 | doi = 10.1002/14651858.CD002886 | pmc = 6999806 }}</ref><ref>{{cite journal | vauthors = Rowe BH, Spooner C, Ducharme FM, Bretzlaff JA, Bota GW | title = Early emergency department treatment of acute asthma with systemic corticosteroids | journal = The Cochrane Database of Systematic Reviews | issue = 1 | pages = CD002178 | date = 2001 | pmid = 11279756 | doi = 10.1002/14651858.CD002178 | pmc = 7025797 }}</ref> A یک دوره کوتاه کورتیکواستروئید پس از تشدید حاد آسم ممکن است به پیشگیری از عود و کاهش بستریشدن در بیمارستان کمک کند.<ref>{{cite journal | vauthors = Rowe BH, Spooner CH, Ducharme FM, Bretzlaff JA, Bota GW | title = Corticosteroids for preventing relapse following acute exacerbations of asthma | journal = The Cochrane Database of Systematic Reviews | issue = 3 | pages = CD000195 | date = July 2007 | pmid = 17636617 | doi = 10.1002/14651858.CD000195.pub2 | s2cid = 11992578 }}</ref> |
|||
* داروهای دیگر که کمتر ثابت شده اند، سولفات منیزیم و هلیوم مخلوط با اکسیژن داخل وریدی یا نبولیزه شده هستند. آمینوفیلین نیز می تواند با احتیاط استفاده شود.<ref name="BertrandSánchez2020" /> |
|||
* در صورت هیپوکسمی شدید، تهویه مکانیکی آخرین راه حل است.<ref name="BertrandSánchez2020" /> |
|||
* تجویز داخل وریدی داروی آمینوفیلین در مقایسه با درمان استاندارد آگونیست بتا2 استنشاقی، بهبودی در اتساع برونش ایجاد نمیکند.<ref name=Nai2012>{{cite journal | vauthors = Nair P, Milan SJ, Rowe BH | title = Addition of intravenous aminophylline to inhaled beta(2)-agonists in adults with acute asthma | journal = The Cochrane Database of Systematic Reviews | volume = 12 | pages = CD002742 | date = December 2012 | issue = 12 | pmid = 23235591 | doi = 10.1002/14651858.CD002742.pub2 | pmc = 7093892 }}</ref> درمان آمینوفیلین با عوارض جانبی بیشتری در مقایسه با درمان استنشاقی بتا2 آگونیست همراه است.<ref name=Nai2012/> |
|||
==== کنترل بلند مدت ==== |
|||
[[File:Fluticasone.JPG|thumb|alt=A round canister above an orange plastic holder| استنشاقی با دوز اندازه گیری شده فلوتیکازون پروپیونات که معمولاً برای کنترل طولانی مدت استفاده می شود]] |
|||
* کورتیکواستروئیدها بهطور کلی مؤثرترین درمان موجود برای کنترل طولانیمدت در نظر گرفته میشوند.<ref name=NHLBI07p213/> معمولاً از فرمهای استنشاقی آنها استفاده میشود، مگر در مورد بیماری شدید مداوم، که ممکن است به کورتیکواستروئیدهای خوراکی نیاز باشد.<ref name=NHLBI07p213/> مقدار مصرف بستگی به شدت علائم دارد.<ref name="NHLBI07p218">{{harvnb|NHLBI Guideline|2007|p=218}}</ref> دوز بالا و استفاده طولانیمدت ممکن است منجر به بروز عوارض جانبی رایج شود که عبارتند از: تاخیر در رشد، سرکوب آدرنال، و پوکی استخوان.<ref name="BertrandSánchez2020" /> به نظر میرسد استفاده مداوم (روزانه) از کورتیکواستروئید استنشاقی، به جای استفاده متناوب از آن، نتایج بهتری را در کنترل تشدید آسم ارائه میدهد.<ref name="BertrandSánchez2020" /> کورتیکواستروئیدهای رایج مورد استفاده عبارتند از بودزونید، فلوتیکازون، مومتازون و سیکلسوناید.<ref name="BertrandSánchez2020" /> |
|||
* آگونیستهای گیرنده بتا آدرنرژیک طولانیاثر (LABA) مانند سالمترول و فورموترول میتوانند کنترل آسم را حداقل در بزرگسالان، زمانی که همراه با کورتیکواستروئیدهای استنشاقی تجویز میکنند، بهبود بخشند.<ref name=Ducharme2010>{{cite journal | vauthors = Ducharme FM, Ni Chroinin M, Greenstone I, Lasserson TJ | title = Addition of long-acting beta2-agonists to inhaled corticosteroids versus same dose inhaled corticosteroids for chronic asthma in adults and children | journal = The Cochrane Database of Systematic Reviews | issue = 5 | pages = CD005535 | date = May 2010 | pmid = 20464739 | pmc = 4169792 | doi = 10.1002/14651858.CD005535.pub2 | veditors = Ducharme FM }}</ref><ref name=Duc2009>{{cite journal | vauthors = Ni Chroinin M, Greenstone I, Lasserson TJ, Ducharme FM | title = Addition of inhaled long-acting beta2-agonists to inhaled steroids as first line therapy for persistent asthma in steroid-naive adults and children | journal = The Cochrane Database of Systematic Reviews | issue = 4 | pages = CD005307 | date = October 2009 | pmid = 19821344 | pmc = 4170786 | doi = 10.1002/14651858.CD005307.pub2 }}</ref> در کودکان این مزیت نامشخص است.<ref name=Ducharme2010/><ref name="pmid20393943">{{cite journal | vauthors = Ducharme FM, Ni Chroinin M, Greenstone I, Lasserson TJ | title = Addition of long-acting beta2-agonists to inhaled steroids versus higher dose inhaled steroids in adults and children with persistent asthma | journal = The Cochrane Database of Systematic Reviews | issue = 4 | pages = CD005533 | date = April 2010 | pmid = 20393943 | pmc = 4169793 | doi = 10.1002/14651858.CD005533.pub2 | veditors = Ducharme FM }}</ref><ref name=Duc2009/> هنگامی که بدون استروئید استفاده میشوند، خطر عوارض جانبی شدید را افزایش میدهند، <ref name=Fanta2009>{{cite journal | vauthors = Fanta CH | title = Asthma | journal = The New England Journal of Medicine | volume = 360 | issue = 10 | pages = 1002–14 | date = March 2009 | pmid = 19264689 | doi = 10.1056/NEJMra0804579 }}</ref> و با کورتیکواستروئیدها ممکن است کمی خطر را افزایش دهند.<ref name=Cates2012>{{cite journal | vauthors = Cates CJ, Cates MJ | title = Regular treatment with formoterol for chronic asthma: serious adverse events | journal = The Cochrane Database of Systematic Reviews | volume = 4 | issue = 4 | pages = CD006923 | date = April 2012 | pmid = 22513944 | pmc = 4017186 | doi = 10.1002/14651858.CD006923.pub3 | veditors = Cates CJ }}</ref><ref name="pmid18646149">{{cite journal | vauthors = Cates CJ, Cates MJ | title = Regular treatment with salmeterol for chronic asthma: serious adverse events | journal = The Cochrane Database of Systematic Reviews | issue = 3 | pages = CD006363 | date = July 2008 | pmid = 18646149 | pmc = 4015854 | doi = 10.1002/14651858.CD006363.pub2 | veditors = Cates CJ }}</ref> شواهد نشان میدهد برای کودکانی که آسم مداوم دارند، یک رژیم درمانی که شامل LABA اضافهشده به کورتیکواستروئیدهای استنشاقی است، ممکن است عملکرد ریه را بهبود بخشد، اما میزان تشدیدهای جدی را کاهش نمیدهد.<ref name=Chau2015>{{cite journal | vauthors = Chauhan BF, Chartrand C, Ni Chroinin M, Milan SJ, Ducharme FM | title = Addition of long-acting beta2-agonists to inhaled corticosteroids for chronic asthma in children | journal = The Cochrane Database of Systematic Reviews | issue = 11 | pages = CD007949 | date = November 2015 | volume = 2015 | pmid = 26594816 | pmc = 4167878 | doi = 10.1002/14651858.CD007949.pub2 }}</ref> کودکانی که به LABA به عنوان بخشی از درمان آسم خود نیاز دارند، ممکن است نیاز به مراجعه بیشتر به بیمارستان داشته باشند.<ref name=Chau2015/> |
|||
* آنتاگونیستهای گیرنده لوکوترین (عوامل ضدلکوترین مانند مونتهلوکاست و زفیرلوکاست) ممکن است علاوه بر کورتیکواستروئیدهای استنشاقی، معمولاً همراه با LABA نیز استفاده شوند. <ref name="Antileukotriene agents" /><ref>{{cite journal | vauthors = Chauhan BF, Ducharme FM | title = Addition to inhaled corticosteroids of long-acting beta2-agonists versus anti-leukotrienes for chronic asthma | journal = The Cochrane Database of Systematic Reviews | issue = 1 | pages = CD003137 | date = January 2014 | volume = 2014 | pmid = 24459050 | doi = 10.1002/14651858.CD003137.pub5 | pmc = 10514761 | url = http://openaccess.sgul.ac.uk/2678/1/CD003137.pdf }}</ref><ref name=Cha2017>{{cite journal | vauthors = Chauhan BF, Jeyaraman MM, Singh Mann A, Lys J, Abou-Setta AM, Zarychanski R, Ducharme FM | title = Addition of anti-leukotriene agents to inhaled corticosteroids for adults and adolescents with persistent asthma | journal = The Cochrane Database of Systematic Reviews | volume = 3 | pages = CD010347 | date = March 2017 | issue = 4 | pmid = 28301050 | pmc = 6464690 | doi = 10.1002/14651858.CD010347.pub2 }}</ref><ref name="pmid22592708">{{cite journal | vauthors = Watts K, Chavasse RJ | title = Leukotriene receptor antagonists in addition to usual care for acute asthma in adults and children | journal = The Cochrane Database of Systematic Reviews | volume = 5 | issue = 5 | pages = CD006100 | date = May 2012 | pmid = 22592708 | doi = 10.1002/14651858.CD006100.pub2 | veditors = Watts K | pmc = 7387678 }}</ref> برای بزرگسالان یا نوجوانانی که آسم مداوم دارند که به خوبی کنترل نمیشود، افزودن عوامل ضدلکوترین به همراه کورتیکواستروئیدهای استنشاقی روزانه، عملکرد ریه را بهبود میبخشد و خطر تشدید آسم متوسط و شدید را کاهش میدهد.<ref name=Cha2017/> عوامل ضدلکوترین ممکن است به تنهایی برای نوجوانان و بزرگسالان مؤثر باشند، با این حال هیچ تحقیق واضحی وجود ندارد که نشان دهد کدام افراد مبتلا به آسم از گیرنده ضدلکوترین به تنهایی سود میبرند.<ref>{{cite journal | vauthors = Miligkos M, Bannuru RR, Alkofide H, Kher SR, Schmid CH, Balk EM | title = Leukotriene-receptor antagonists versus placebo in the treatment of asthma in adults and adolescents: a systematic review and meta-analysis | journal = Annals of Internal Medicine | volume = 163 | issue = 10 | pages = 756–67 | date = November 2015 | pmid = 26390230 | pmc = 4648683 | doi = 10.7326/M15-1059 }}</ref> در افراد زیر پنج سال، داروهای ضدلکوترین اضافی پس از کورتیکواستروئیدهای استنشاقی ترجیح داده شد.<ref name="BertrandSánchez2020" /><ref name=bts2009p43>{{harvnb|British Guideline|2009|p=43}}</ref> یک بررسی سیستماتیک کاکرین در سال 2013 به این نتیجه رسید که به نظر میرسد عوامل ضدلکوترین زمانی که به استروئیدهای استنشاقی برای درمان کودکان اضافه میشوند، سود کمی دارند.<ref>{{cite journal | vauthors = Chauhan BF, Ben Salah R, Ducharme FM | title = Addition of anti-leukotriene agents to inhaled corticosteroids in children with persistent asthma | journal = The Cochrane Database of Systematic Reviews | issue = 10 | pages = CD009585 | date = October 2013 | pmid = 24089325 | pmc = 4235447 | doi = 10.1002/14651858.CD009585.pub2 }}</ref> گروه مشابهی از داروها، مهارکنندههای 5-LOX، ممکن است به عنوان جایگزینی در درمان مزمن آسم خفیف تا متوسط میان کودکان بزرگتر و بزرگسالان استفاده شود.<ref name="Antileukotriene agents" /><ref name="USFDA Zileuton">{{cite web|title=Zyflo (Zileuton tablets)|url=http://www.accessdata.fda.gov/drugsatfda_docs/label/2012/020471s017lbl.pdf|website=United States Food and Drug Administration|publisher=Cornerstone Therapeutics Inc.|access-date=12 December 2014|pages = 1|date=June 2012|url-status=live|archive-url=https://web.archive.org/web/20141213015155/http://www.accessdata.fda.gov/drugsatfda_docs/label/2012/020471s017lbl.pdf|archive-date=13 December 2014}}</ref> از سال 2013 یک دارو در این خانواده به نام زیلوتن وجود دارد.<ref name="Antileukotriene agents" /> |
|||
* تثبیتکنندههای ماستسل (مانند کرومولین سدیم) جایگزینهای بیخطری برای کورتیکواستروئیدها هستند اما ترجیح داده نمیشوند زیرا باید بهطور مکرر تجویز شوند.<ref name=NHLBI07p213/><ref name="Antileukotriene agents" /> |
|||
* تئوفیلین خوراکی گاهیاوقات برای کنترل آسم مزمن استفاده میشود، اما استفاده از آنها به دلیل عوارض جانبی آنها به حداقل میرسد.<ref name="BertrandSánchez2020" /> |
|||
* Omalizumab، یک آنتیبادی مونوکلونال در برابر IgE، راهی جدید برای کاهش تشدید با کاهش سطح IgE در گردش است که نقش مهمی در آسم آلرژیک دارد.<ref name="BertrandSánchez2020" /><ref name="Solèr ">{{cite journal | vauthors = Solèr M | title = Omalizumab, a monoclonal antibody against IgE for the treatment of allergic diseases | journal = International Journal of Clinical Practice | volume = 55 | issue = 7 | pages = 480–483 | date = September 2001 | pmid = 11594260 | doi = 10.1111/j.1742-1241.2001.tb11095.x| s2cid = 41311909 | access-date = }}</ref> |
|||
* داروهای آنتی کولینرژیک مانند ایپراتروپیوم بروماید برای درمان آسم مزمن در کودکان بالای 2 سال مفید نشان داده نشده است،<ref>{{cite journal | vauthors = McDonald NJ, Bara AI | title = Anticholinergic therapy for chronic asthma in children over two years of age | journal = The Cochrane Database of Systematic Reviews | issue = 3 | pages = CD003535 | date = 2003 | volume = 2014 | pmid = 12917970 | doi = 10.1002/14651858.CD003535 | pmc = 8717339 }}</ref> اما برای درمان معمول آسم مزمن در بزرگسالان پیشنهاد نمی شود.<ref>{{cite journal | vauthors = Westby M, Benson M, Gibson P | title = Anticholinergic agents for chronic asthma in adults | journal = The Cochrane Database of Systematic Reviews | issue = 3 | pages = CD003269 | date = 2004 | volume = 2017 | pmid = 15266477 | pmc = 6483359 | doi = 10.1002/14651858.CD003269.pub2 }}</ref> |
|||
* شواهد قوی برای توصیه داروی کلروکین به عنوان جایگزینی برای مصرف خوراکی کورتیکواستروئیدها (برای کسانی که قادر به تحمل استروئیدهای استنشاقی نیستند) وجود ندارد.<ref>{{cite journal | vauthors = Dean T, Dewey A, Bara A, Lasserson TJ, Walters EH | title = Chloroquine as a steroid sparing agent for asthma | journal = The Cochrane Database of Systematic Reviews | issue = 4 | pages = CD003275 | date = 2003 | pmid = 14583965 | doi = 10.1002/14651858.CD003275 }}</ref> متوترکسات به دلیل اثرات نامطلوب مرتبط با مصرف متوترکسات و حداقل تسکین علائم آسم، به عنوان جایگزینی برای مصرف کورتیکواستروئیدها از راه خوراکی پیشنهاد نمیشود.<ref>{{cite journal | vauthors = Davies H, Olson L, Gibson P | title = Methotrexate as a steroid sparing agent for asthma in adults | journal = The Cochrane Database of Systematic Reviews | issue = 2 | pages = CD000391 | date = 2000 | volume = 1998 | pmid = 10796540 | pmc = 6483672 | doi = 10.1002/14651858.CD000391 }}</ref> |
|||
* آنتیبیوتیکهای ماکرولید، بهویژه آزیترومایسین ماکرولید آزالید، یک گزینه درمانی توصیهشده اخیراً توسط GINA برای آسم مقاوم و شدید ائوزینوفیلیک و غیرائوزینوفیلیک است که بر اساس اثربخشی آزیترومایسین در کاهش تشدیدهای متوسط و شدید ترکیب شده است<ref>{{cite journal | vauthors = Hiles SA, McDonald VM, Guilhermino M, Brusselle GG, Gibson PG | title = Does maintenance azithromycin reduce asthma exacerbations? An individual participant data meta-analysis | journal = The European Respiratory Journal | volume = 54 | issue = 5 | date = November 2019 | pmid = 31515407 | doi = 10.1183/13993003.01381-2019 | s2cid = 202567597 | doi-access = free }}</ref><ref>{{cite web |last1=GINA |title=Difficult-to-Treat and Severe Asthma in Adolescent and Adult Patients: Diagnosis and Management |url=https://ginasthma.org/severeasthma/ |website=Global Initiative for Asthma |access-date=1 August 2021}}</ref> مکانیسم اثر آزیترومایسین مشخص نشده و میتواند شامل فعالیتهای ضدالتهابی پاتوژن و/یا میزبان باشد.<ref>{{cite journal | vauthors = Steel HC, Theron AJ, Cockeran R, Anderson R, Feldman C | title = Pathogen- and host-directed anti-inflammatory activities of macrolide antibiotics | journal = Mediators of Inflammation | volume = 2012 | pages = 584262 | date = 2012 | pmid = 22778497 | pmc = 3388425 | doi = 10.1155/2012/584262 | doi-access = free }}</ref> مشاهدات بالینی محدود نشان میدهند که برخی از بیماران مبتلا به آسم تازه شروع شده و مبتلا به آسم «درمان دشوار» (از جمله بیماران مبتلا به سندرم همپوشانی آسم-COPD - ACOS) ممکن است بهطور چشمگیری به آزیترومایسین پاسخ دهند.<ref>{{cite journal | vauthors = Hahn DL | title = When guideline treatment of asthma fails, consider a macrolide antibiotic | journal = The Journal of Family Practice | volume = 68 | issue = 10 | pages = 536;540;542;545 | date = December 2019 | pmid = 31860697 }}</ref><ref>{{cite journal | vauthors = Wagshul FA, Brown DT, Schultek NM, Hahn DL | title = Outcomes of Antibiotics in Adults with "Difficult to Treat" Asthma or the Overlap Syndrome | journal = Journal of Asthma and Allergy | volume = 14 | pages = 703–712 | date = 2021 | pmid = 34163182 | pmc = 8216074 | doi = 10.2147/JAA.S313480 | doi-access = free }}</ref> با این حال، این گروه از بیماران آسم در کارآزماییهای درمانی تصادفی مورد مطالعه قرار نگرفته و انتخاب بیمار باید به دقت فردی باشد. |
|||
برای کودکان مبتلا به آسم که با درمان ترکیبی کورتیکواستروئیدهای استنشاقی (ICS) و بتا2 آگونیستهای طولانیاثر (LABA) به خوبی کنترل میشود، فواید و مضرات قطع LABA و ترک درمان فقط با ICS نامشخص است.<ref>{{cite journal | vauthors = Kew KM, Beggs S, Ahmad S | title = Stopping long-acting beta2-agonists (LABA) for children with asthma well controlled on LABA and inhaled corticosteroids | journal = The Cochrane Database of Systematic Reviews | issue = 5 | pages = CD011316 | date = May 2015 | volume = 2017 | pmid = 25997166 | pmc = 6486153 | doi = 10.1002/14651858.CD011316.pub2 | url = http://ecite.utas.edu.au/108910 }}</ref> Iدر بزرگسالانی که آسم پایدار دارند در حالی که ترکیبی از LABA و کورتیکواستروئیدهای استنشاقی (ICS) مصرف میکنند، توقف LABA ممکن است خطر تشدید آسم را افزایش دهد که نیاز به درمان با کورتیکواستروئیدهای خوراکی دارد.<ref name=Ahm2015>{{cite journal | vauthors = Ahmad S, Kew KM, Normansell R | title = Stopping long-acting beta2-agonists (LABA) for adults with asthma well controlled by LABA and inhaled corticosteroids | journal = The Cochrane Database of Systematic Reviews | issue = 6 | pages = CD011306 | date = June 2015 | pmid = 26089258 | doi = 10.1002/14651858.CD011306.pub2 | url = http://openaccess.sgul.ac.uk/107422/1/CD011306.pdf }}</ref> توقف LABA احتمالاً تفاوت مهمی در کنترل آسم یا کیفیت زندگی مرتبط با آسم ندارد.<ref name=Ahm2015/> اینکه قطع کردن LABA خطر بروز عوارض جانبی جدی یا تشدیدهایی را که نیاز به مراجعه به بخش اورژانس یا بستری شدن در بیمارستان دارند را افزایش می دهد یا خیر، مشخص نیست.<ref name=Ahm2015/> |
|||
==== روشهای مصرف داروها ==== |
|||
داروها معمولاً به صورت استنشاقی با دوز اندازهگیری شده (MDIs) در ترکیب با spacer آسم یا به عنوان یک استنشاق پودر خشک ارائه میشوند. spacer یک استوانه پلاستیکی است که دارو را با هوا مخلوط میکند و دریافت دوز کامل دارو را آسانتر میکند. ممکن است از نبولایزر نیز استفاده شود. نبولایزرها و spacerها در کسانی که علائم خفیف تا متوسط دارند به یک اندازه مؤثر هستند. با این حال، شواهد کافی برای تعیین وجود تفاوت در افراد مبتلا به بیماری شدید وجود ندارد.<ref name="NHLBI07p250">{{harvnb|NHLBI Guideline|2007|p=250}}</ref> برای ارائه بتا آگونیستهای کوتاهاثر در آسم حاد در کودکان، spacerها ممکن است مزایایی در مقایسه با نبولایزرها داشته باشند، اما در کودکان مبتلا به آسم تهدیدکننده حیات مطالعه نشدهاند.<ref>{{cite journal | vauthors = Cates CJ, Welsh EJ, Rowe BH | title = Holding chambers (spacers) versus nebulisers for beta-agonist treatment of acute asthma | journal = The Cochrane Database of Systematic Reviews | issue = 9 | pages = CD000052 | date = September 2013 | volume = 2013 | pmid = 24037768 | doi = 10.1002/14651858.CD000052.pub3 | pmc = 7032675 |collaboration = Cochrane Airways Group }}</ref> شواهد قوی برای استفاده از LABA داخل وریدی برای بزرگسالان یا کودکان مبتلا به آسم حاد وجود ندارد.<ref>{{cite journal | vauthors = Travers AH, Milan SJ, Jones AP, Camargo CA, Rowe BH | title = Addition of intravenous beta(2)-agonists to inhaled beta(2)-agonists for acute asthma | journal = The Cochrane Database of Systematic Reviews | volume = 12 | pages = CD010179 | date = December 2012 | pmid = 23235685 | doi = 10.1002/14651858.CD010179 }}</ref> شواهد کافی برای مقایسه مستقیم اثربخشی استنشاقی با دوز اندازهگیری شده متصل به spacer خانگی در مقایسه با spacer تجاری موجود برای درمان کودکان مبتلا به آسم وجود ندارد.<ref>{{cite journal | vauthors = Rodriguez C, Sossa M, Lozano JM | title = Commercial versus home-made spacers in delivering bronchodilator therapy for acute therapy in children | journal = The Cochrane Database of Systematic Reviews | issue = 2 | pages = CD005536 | date = April 2008 | volume = 2017 | pmid = 18425921 | pmc = 6483735 | doi = 10.1002/14651858.CD005536.pub2 }}</ref> |
|||
==== اثرات نامطلوب ==== |
|||
استفاده طولانیمدت از کورتیکواستروئیدهای استنشاقی در دوزهای معمولی خطر جزئی عوارض جانبی را به همراه دارد.<ref name=Safe09>{{cite journal | vauthors = Rachelefsky G | title = Inhaled corticosteroids and asthma control in children: assessing impairment and risk | journal = Pediatrics | volume = 123 | issue = 1 | pages = 353–66 | date = January 2009 | pmid = 19117903 | doi = 10.1542/peds.2007-3273 | s2cid = 22386752 }}</ref> خطرات عبارتند از برفک دهان، ایجاد آب مروارید، و کاهش اندک در سرعت رشد. <ref name=Safe09/><ref>{{cite journal | vauthors = Dahl R | title = Systemic side effects of inhaled corticosteroids in patients with asthma | journal = Respiratory Medicine | volume = 100 | issue = 8 | pages = 1307–17 | date = August 2006 | pmid = 16412623 | doi = 10.1016/j.rmed.2005.11.020 | doi-access = free }}</ref><ref>{{cite journal | vauthors = Thomas MS, Parolia A, Kundabala M, Vikram M | title = Asthma and oral health: a review | journal = Australian Dental Journal | volume = 55 | issue = 2 | pages = 128–33 | date = June 2010 | pmid = 20604752 | doi = 10.1111/j.1834-7819.2010.01226.x | doi-access = free }}</ref> شستوشوی دهان پس از استفاده از استروئیدهای استنشاقی میتواند خطر ابتلا به برفک را کاهش دهد.<ref>{{cite book | vauthors = Domino FJ, Baldor RA, Golding J, Grimes JA |title=The 5-Minute Clinical Consult Premium 2015 |date=2014 |publisher=Lippincott Williams & Wilkins |isbn=978-1-4511-9215-5 |page=192 |url=https://books.google.com/books?id=T-XtAwAAQBAJ&pg=PA192 |language=en}}</ref> دوزهای بالاتر استروئیدهای استنشاقی ممکن است منجر به کاهش تراکم معدنی استخوان شوند.<ref>{{cite journal | vauthors = Skoner DP | title = Inhaled corticosteroids: Effects on growth and bone health | journal = Annals of Allergy, Asthma & Immunology | volume = 117 | issue = 6 | pages = 595–600 | date = December 2016 | pmid = 27979015 | doi = 10.1016/j.anai.2016.07.043 }}</ref> |
|||
=== دیگر موارد === |
|||
التهاب در ریهها را میتوان با سطح اکسیدنیتریک بازدم تخمین زد.<ref name="Petsky_2016" /><ref name="Petsky_2016_2" /> T استفاده از سطوح اکسید نیتریک بازدمی (FeNO) برای هدایت دوز داروهای آسم ممکن است مزایای کمی برای پیشگیری از حملات آسم داشته باشد، اما مزایای بالقوه آن به اندازه کافی قوی نیست که این رویکرد به عنوان روشی برای هدایت درمان آسم در بزرگسالان یا کودکان توصیه شود. <ref name="Petsky_2016">{{cite journal | vauthors = Petsky HL, Kew KM, Turner C, Chang AB | title = Exhaled nitric oxide levels to guide treatment for adults with asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2016 | pages = CD011440 | date = September 2016 | issue = 9 | pmid = 27580628 | pmc = 6457753 | doi = 10.1002/14651858.CD011440.pub2 }}</ref><ref name="Petsky_2016_2">{{cite journal | vauthors = Petsky HL, Kew KM, Chang AB | title = Exhaled nitric oxide levels to guide treatment for children with asthma | journal = The Cochrane Database of Systematic Reviews | volume = 11 | pages = CD011439 | date = November 2016 | issue = 5 | pmid = 27825189 | pmc = 6432844 | doi = 10.1002/14651858.CD011439.pub2 }}</ref> |
|||
وقتی آسم به داروهای معمولی پاسخ نمیدهد، گزینههای دیگری هم برای مدیریت اورژانسی و هم برای پیشگیری از تشدید عود در دسترس هستند. گزینههای اضافی عبارتند از: |
|||
* اکسیژن مرطوب برای کاهش هیپوکسی در صورتی که اشباع به زیر 92 درصد برسد.<ref name="BertrandSánchez2020" /> |
|||
* کورتیکواستروئید خوراکی با پنج روز پردنیزون که همان 2 روز دگزامتازون است، توصیه میشود.[232] یک مطالعه، یک دوره هفت روزه از استروئیدها را توصیه کرد.<ref>{{cite journal | vauthors = Keeney GE, Gray MP, Morrison AK, Levas MN, Kessler EA, Hill GD, Gorelick MH, Jackson JL | display-authors = 6 | title = Dexamethasone for acute asthma exacerbations in children: a meta-analysis | journal = Pediatrics | volume = 133 | issue = 3 | pages = 493–9 | date = March 2014 | pmid = 24515516 | pmc = 3934336 | doi = 10.1542/peds.2013-2273 }}</ref> یک بررسی، یک دوره هفت روزه استروئید را توصیه کرده است.<ref>{{cite journal | vauthors = Rowe BH, Kirkland SW, Vandermeer B, Campbell S, Newton A, Ducharme FM, Villa-Roel C | s2cid = 30182169 | title = Prioritizing Systemic Corticosteroid Treatments to Mitigate Relapse in Adults With Acute Asthma: A Systematic Review and Network Meta-analysis | journal = Academic Emergency Medicine | volume = 24 | issue = 3 | pages = 371–381 | date = March 2017 | pmid = 27664401 | doi = 10.1111/acem.13107 | doi-access = free }}</ref> |
|||
* درمان داخل وریدی سولفات منیزیم هنگامی که علاوه بر دیگر درمانها در حملات آسم حاد متوسط استفاده میشود، اتساع برونش را افزایش میدهد.<ref name="NHLBI07p373"/><ref>{{cite journal | vauthors = Noppen M | title = Magnesium treatment for asthma: where do we stand? | journal = Chest | volume = 122 | issue = 2 | pages = 396–8 | date = August 2002 | pmid = 12171805 | doi = 10.1378/chest.122.2.396 | doi-access = free }}</ref><ref>{{cite journal | vauthors = Griffiths B, Kew KM | title = Intravenous magnesium sulfate for treating children with acute asthma in the emergency department | journal = The Cochrane Database of Systematic Reviews | volume = 2016 | pages = CD011050 | date = April 2016 | issue = 4 | pmid = 27126744 | pmc = 6599814 | doi = 10.1002/14651858.CD011050.pub2 | url = http://openaccess.sgul.ac.uk/107920/1/MCG%2DAST.pdf }}</ref> در بزرگسالان، درمان وریدی منجر به کاهش پذیرش در بیمارستان میشود.<ref>{{cite journal | vauthors = Kew KM, Kirtchuk L, Michell CI | title = Intravenous magnesium sulfate for treating adults with acute asthma in the emergency department | journal = The Cochrane Database of Systematic Reviews | volume = 5 | issue = 5 | pages = CD010909 | date = May 2014 | pmid = 24865567 | doi = 10.1002/14651858.CD010909.pub2 | url = http://openaccess.sgul.ac.uk/107426/1/CD010909.pdf | veditors = Kew KM }}</ref> سطوح پایین شواهد نشان میدهد که سولفات منیزیم استنشاقی (نبولیزه شده) ممکن است فواید کمی برای درمان آسم حاد در بزرگسالان داشته باشد.<ref name="Knightly_2017">{{cite journal | vauthors = Knightly R, Milan SJ, Hughes R, Knopp-Sihota JA, Rowe BH, Normansell R, Powell C | title = Inhaled magnesium sulfate in the treatment of acute asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2017 | pages = CD003898 | date = November 2017 | issue = 11 | pmid = 29182799 | pmc = 6485984 | doi = 10.1002/14651858.CD003898.pub6 }}</ref> بهطور کلی، شواهد با کیفیت بالا نشاندهنده فواید زیادی برای ترکیب سولفات منیزیم با درمانهای استاندارد استنشاقی برای بزرگسالان مبتلا به آسم نیست.<ref name="Knightly_2017" /> |
|||
* هلیوکس، مخلوطی از هلیوم و اکسیژن، نیز ممکن است در موارد شدید در نظر گرفته شود.<ref name="NHLBI07p373"/> |
|||
* سالبوتامول داخل وریدی توسط شواهد موجود حمایت نمیشود و بنابراین فقط در موارد شدید استفاده میشود.<ref name=rodrigo>{{cite journal | vauthors = Rodrigo GJ, Rodrigo C, Hall JB | title = Acute asthma in adults: a review | journal = Chest | volume = 125 | issue = 3 | pages = 1081–102 | date = March 2004 | pmid = 15006973 | doi = 10.1378/chest.125.3.1081 }}</ref> |
|||
* متیلگزانتینها (مانند تئوفیلین) زمانی بهطور گسترده مورد استفاده قرار میگرفتند، اما بهطور قابل توجهی به اثرات بتا آگونیستهای استنشاقی نمیافزایند.<ref name=rodrigo/> استفاده از آنها در تشدید حاد بحث برانگیز است.<ref name=GINA_2011_page37>{{harvnb|GINA|2011|p=37}}</ref> |
|||
* کتامین بی حس کننده تجزیه کننده از نظر تئوری مفید است اگر در افرادی که به ایست تنفسی نزدیک می شوند به لوله گذاری و تهویه مکانیکی نیاز باشد. با این حال، هیچ مدرکی از کارآزماییهای بالینی برای تأیید این موضوع وجود ندارد.<ref name="NHLBI07p399">{{harvnb|NHLBI Guideline|2007|p=399}}</ref> بررسی کاکرین در سال ۲۰۱۲ هیچ سود قابل توجهی از استفاده از کتامین در آسم حاد شدید در کودکان پیدا نکرد.<ref>{{Cite journal |last1=Jat |first1=Kana R |last2=Chawla |first2=Deepak |date=2012-11-14 |editor-last=Cochrane Airways Group |title=Ketamine for management of acute exacerbations of asthma in children |journal=Cochrane Database of Systematic Reviews |language=en |volume=2017 |issue=9 |pages=CD009293 |doi=10.1002/14651858.CD009293.pub2 |pmc=6483733 |pmid=23152273}}</ref> |
|||
* برای کسانی که آسم شدید و مداوم دارند و با کورتیکواستروئیدهای استنشاقی و LABA کنترل نمیشوند، ترموپلاستی برونش ممکن است یک گزینه باشد.<ref name=Bronch10>{{cite journal | vauthors = Castro M, Musani AI, Mayse ML, Shargill NS | title = Bronchial thermoplasty: a novel technique in the treatment of severe asthma | journal = Therapeutic Advances in Respiratory Disease | volume = 4 | issue = 2 | pages = 101–16 | date = April 2010 | pmid = 20435668 | doi = 10.1177/1753465810367505 | doi-access = free }}</ref> این روش شامل تحویل انرژی حرارتی کنترلشده به دیواره راه هوایی طی یک سری برونکوسکوپی است.<ref name=Bronch10/><ref>{{cite journal | vauthors = Boulet LP, Laviolette M | title = Is there a role for bronchial thermoplasty in the treatment of asthma? | journal = Canadian Respiratory Journal | volume = 19 | issue = 3 | pages = 191–2 | date = May–Jun 2012 | pmid = 22679610 | pmc = 3418092 | doi = 10.1155/2012/853731 | doi-access = free }}</ref> در حالی که ممکن است دفعات تشدید را در چند ماه اول افزایش دهد، به نظر میرسد میزان بعدی را کاهش دهد. <!-- <ref name=GINA_2011_page70> --> اثرات بیش از یک سال آن ناشناخته است. <ref name=GINA_2011_page70>{{harvnb|GINA|2011|p=70}}</ref> |
|||
* تزریق آنتیبادی مونوکلونال مانند مپولیزوماب,<ref name="Mepolizumab">{{cite web|url=https://www.fda.gov/media/114447/download |title=Pulmonary-Allergy Drugs Advisory Committee Meeting|date=July 25, 2018|publisher=[[FDA]]|access-date=May 9, 2019}}</ref> دوپیلوماب,<ref name="Dupilumab">{{cite journal | vauthors = Sastre J, Dávila I | title = Dupilumab: A New Paradigm for the Treatment of Allergic Diseases | journal = Journal of Investigational Allergology & Clinical Immunology | volume = 28 | issue = 3 | pages = 139–150 | date = June 2018 | pmid = 29939132 | doi = 10.18176/jiaci.0254 | doi-access = free }}</ref> یا امالیزوماب ممکن است در افراد مبتلا به آسم آتوپیک ضعیف مفید باشند.<ref name=NEJM2017>{{cite journal | vauthors = Israel E, Reddel HK | title = Severe and Difficult-to-Treat Asthma in Adults | journal = The New England Journal of Medicine | volume = 377 | issue = 10 | pages = 965–976 | date = September 2017 | pmid = 28877019 | doi = 10.1056/NEJMra1608969 | s2cid = 44767865 }}</ref> با این حال، از سال ۲۰۱۹ این داروها گران هستند و بنابراین استفاده از آنها برای کسانی که علائم شدید دارند برای دستیابی به مقرونبهصرفه بودن محفوظ است.<ref>{{cite journal | vauthors = McQueen RB, Sheehan DN, Whittington MD, van Boven JF, Campbell JD | title = Cost-Effectiveness of Biological Asthma Treatments: A Systematic Review and Recommendations for Future Economic Evaluations | journal = PharmacoEconomics | volume = 36 | issue = 8 | pages = 957–971 | date = August 2018 | pmid = 29736895 | doi = 10.1007/s40273-018-0658-x | s2cid = 13681118 }}</ref> آنتیبادیهای مونوکلونال که اینترلوکین ۵ (IL-۵) یا گیرنده آن (IL-۵R) را هدف قرار میدهند، از جمله مپولیزوماب، رزلیزوماب یا بنرالیزوماب، علاوه بر مراقبتهای استاندارد در آسم شدید، در کاهش میزان تشدید آسم مؤثر هستند. شواهد محدودی برای بهبود کیفیت زندگی مرتبط با سلامت و عملکرد ریه وجود دارد.<ref>{{cite journal | vauthors = Farne HA, Wilson A, Milan S, Banchoff E, Yang F, Powell CV | title = Anti-IL-5 therapies for asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2022 | issue = 7 | pages = CD010834 | date = July 2022 | pmid = 35838542 | pmc = 9285134 | doi = 10.1002/14651858.CD010834.pub4 }}</ref> |
|||
* شواهد حاکی از آن است که ایمونوتراپی زیرزبانی در افراد مبتلا به رینیت آلرژیک و آسم باعث بهبود نتایج میشود.<ref name="pmid23532243">{{cite journal | vauthors = Lin SY, Erekosima N, Kim JM, Ramanathan M, Suarez-Cuervo C, Chelladurai Y, Ward D, Segal JB | display-authors = 6 | title = Sublingual immunotherapy for the treatment of allergic rhinoconjunctivitis and asthma: a systematic review | journal = JAMA | volume = 309 | issue = 12 | pages = 1278–88 | date = March 2013 | pmid = 23532243 | doi = 10.1001/jama.2013.2049 | doi-access = free }}</ref> |
|||
* مشخص نیست که تهویه با فشار مثبت غیرتهاجمی در کودکان کاربرد دارد یا خیر، زیرا به اندازه کافی مطالعه نشده است.<ref>{{cite journal | vauthors = Korang SK, Feinberg J, Wetterslev J, Jakobsen JC | title = Non-invasive positive pressure ventilation for acute asthma in children | journal = The Cochrane Database of Systematic Reviews | volume = 2016 | pages = CD012067 | date = September 2016 | issue = 9 | pmid = 27687114 | pmc = 6457810 | doi = 10.1002/14651858.CD012067.pub2 }}</ref> |
|||
=== پایبندی به درمانهای آسم === |
|||
ماندن در رویکرد درمانی برای پیشگیری از تشدید آسم میتواند چالش برانگیز باشد، به خصوص اگر فرد نیاز به مصرف روزانه دارو یا درمان داشته باشد.<ref name="Chan_2022">{{cite journal | vauthors = Chan A, De Simoni A, Wileman V, Holliday L, Newby CJ, Chisari C, Ali S, Zhu N, Padakanti P, Pinprachanan V, Ting V, Griffiths CJ | display-authors = 6 | title = Digital interventions to improve adherence to maintenance medication in asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2022 | issue = 6 | pages = CD013030 | date = June 2022 | pmid = 35691614 | pmc = 9188849 | doi = 10.1002/14651858.CD013030.pub2 | collaboration = Cochrane Airways Group }}</ref> دلایل پایبندی ضعیف از تصمیم آگاهانه برای پیروی نکردن از رژیم درمانی پیشنهادی به دلایل مختلف از جمله اجتناب از عوارض جانبی احتمالی، اطلاعات نادرست یا دیگر باورها در مورد دارو متغیر است.<ref name="Chan_2022" /> مشکلات دسترسی به درمان و مشکلات اجرای مؤثر درمان نیز میتواند منجر به پایبندی کمتر شود. رویکردهای مختلفی برای تلاش و بهبود پایبندی به درمانها برای کمک به افراد در پیشگیری از تشدید جدی آسم از جمله مداخلات دیجیتالی انجام شده است.<ref name="Chan_2022" /> |
|||
=== طب جایگزین === |
=== طب جایگزین === |
||
بسیاری از افراد مبتلا به آسم، درست همانند کسانی که دچار سایر اختلالات مزمن هستند از [[طب جایگزین|درمانهای جایگزین]] استفاده میکنند؛ نظرسنجیها نشان میدهد که حدود ۵۰٪ استفاده از این افراد از برخی از درمانهای غیرمتعارف استفاده میکنند.<ref name=blanc>{{cite journal |author=Blanc PD, Trupin L, Earnest G, Katz PP, Yelin EH, Eisner MD |title=Alternative therapies among adults with a reported diagnosis of asthma or rhinosinusitis: data from a population-based survey |url=https://archive.org/details/sim_chest_2001-11_120_5/page/1461 |journal=Chest|volume=120 |issue=5 |pages=1461–7 |year=2001 |pmid=11713120| doi = 10.1378/chest.120.5.1461}}</ref><ref name=shenfield>{{cite journal |author=Shenfield G, Lim E, Allen H |title=Survey of the use of complementary medicines and therapies in children with asthma |url=https://archive.org/details/sim_journal-of-paediatrics-and-child-health_2002-06_38_3/page/252 |journal=J Paediatr Child Health |volume=38 |issue=3 |pages=252–7|year=2002 |pmid=12047692| doi = 10.1046/j.1440-1754.2002.00770.x}}</ref> دادههای کمی در اثبات تأثیر بسیاری از این درمانها وجود دارد. شواهد کافی برای اثبات تأثیر استفاده از ویتامین ث وجود ندارد.<ref>{{cite journal | last=Kaur | first=B | title=Vitamin C supplementation for asthma | journal=Cochrane Database Syst Rev | issue=1 | pages=CD000993| year=2009 | pmid=19160185 | doi=10.1002/14651858.CD000993.pub3 | coauthors=Rowe BH, Arnold E | editor1-last=Arnold | editor1-first=Elizabeth | unused_data=coauthorsRowe BH, Arnold E}}</ref> [[طب سوزنی]] برای درمان توصیه نمیشود زیرا شواهد کافی در اثبات تأیید ان در دست نیست.<ref name="NHLBI07p240"/><ref name=mccartney>{{cite journal |author=McCarney RW, Brinkhaus B, Lasserson TJ, Linde K|title=Acupuncture for chronic asthma |journal=Cochrane Database Syst Rev |issue=1|pages=CD000008 |year=2004 |pmid=14973944 |doi=10.1002/14651858.CD000008.pub2|editor1-last=McCarney |editor1-first=Robert W}}</ref> هیچ شواهدی دال بر اینکه دستگاههای [[یونیزهکننده هوا]] علائم آسم را بهبود ببخشند یا باعث عملکرد بهتر ریه شوند وجود ندارد؛ همین موضوع در مورد دستگاههای تولید یون مثبت و منفی صدق میکند.<ref>{{cite journal|last=Blackhall|first=K|coauthors=Appleton, S; Cates, CJ|title=Ionisers for chronic asthma.|journal=Cochrane database of systematic reviews (Online)|date=2012 Sep 12|volume=9|pages=CD002986|pmid=22972060}}</ref> |
|||
بسیاری از افراد مبتلا به آسم، مانند افراد مبتلا به دیگر اختلالات مزمن، از درمانهای جایگزین استفاده میکنند. بررسیها نشان میدهند که تقریباً ۵۰ درصد از نوعی درمان غیرمتعارف استفاده میکنند.<ref name=blanc>{{cite journal | vauthors = Blanc PD, Trupin L, Earnest G, Katz PP, Yelin EH, Eisner MD | title = Alternative therapies among adults with a reported diagnosis of asthma or rhinosinusitis : data from a population-based survey | journal = Chest | volume = 120 | issue = 5 | pages = 1461–7 | date = November 2001 | pmid = 11713120 | doi = 10.1378/chest.120.5.1461 }}</ref><ref name=shenfield>{{cite journal | vauthors = Shenfield G, Lim E, Allen H | title = Survey of the use of complementary medicines and therapies in children with asthma | journal = Journal of Paediatrics and Child Health | volume = 38 | issue = 3 | pages = 252–7 | date = June 2002 | pmid = 12047692 | doi = 10.1046/j.1440-1754.2002.00770.x | s2cid = 22129160 }}</ref> دادههای کمی برای حمایت از اثربخشی بیشتر این درمانها وجود دارد.. |
|||
شواهد کافی برای تأیید استفاده از «درمانهای دستی»، از جمله فعالیتهای [[استخواندرمانی]]، [[کایروپرکتیک]]، [[درمان فیزیکی|فیزیوتراپی]] و [[تنفس درمانی]] در درمان آسم وجود ندارد.<ref name=hondras>{{cite journal |author=Hondras MA, Linde K, Jones AP |title=Manual therapy for asthma |journal=Cochrane Database Syst Rev |issue=2 |pages=CD001002 |year=2005|pmid=15846609 |doi=10.1002/14651858.CD001002.pub2 |editor1-last=Hondras|editor1-first=Maria A}}</ref> استفاده از [[تکنیک تنفس بوتیکو]] برای کنترل تنفس عمیق و سریع ممکن است منجر به کاهش استفاده از داروها شود، با این حال هیچ تأثیری بر روی عملکرد ریه ندارد.<ref name=BGMA08/> به همین دلیل متخصصان احساس میکنند شواهد کافی برای تأیید استفاده از آن در دست نیست.<ref name="NHLBI07p240">{{harvnb|NHLBI Guideline|2007|p=240}}</ref> |
|||
شواهد برای حمایت از استفاده از ویتامین C یا ویتامین E برای کنترل آسم کافی نیست.<ref>{{cite journal | vauthors = Milan SJ, Hart A, Wilkinson M | title = Vitamin C for asthma and exercise-induced bronchoconstriction | journal = The Cochrane Database of Systematic Reviews | issue = 10 | pages = CD010391 | date = October 2013 | volume = 2013 | pmid = 24154977 | pmc = 6513466 | doi = 10.1002/14651858.CD010391.pub2 }}</ref><ref>{{cite journal | vauthors = Wilkinson M, Hart A, Milan SJ, Sugumar K | title = Vitamins C and E for asthma and exercise-induced bronchoconstriction | journal = The Cochrane Database of Systematic Reviews | issue = 6 | pages = CD010749 | date = June 2014 | volume = 2014 | pmid = 24936673 | pmc = 6513032 | doi = 10.1002/14651858.CD010749.pub2 }}</ref> حمایت برای استفاده از ویتامین C در برونکواسپاسم ناشی از ورزش وجود دارد.<ref>{{cite journal | vauthors = Hemilä H | title = Vitamin C may alleviate exercise-induced bronchoconstriction: a meta-analysis | journal = BMJ Open | volume = 3 | issue = 6 | pages = e002416 | date = June 2013 | pmid = 23794586 | pmc = 3686214 | doi = 10.1136/bmjopen-2012-002416 }} {{open access}}</ref> مکملهای غذایی روغن ماهی (اسیدهای چرب n-۳ دریایی) <ref>{{cite journal | vauthors = Woods RK, Thien FC, Abramson MJ | title = Dietary marine fatty acids (fish oil) for asthma in adults and children | journal = The Cochrane Database of Systematic Reviews | volume = 2019 | issue = 3 | pages = CD001283 | date = 2002 | pmid = 12137622 | pmc = 6436486 | doi = 10.1002/14651858.CD001283 }}</ref> و کاهش سدیم رژیم غذایی <ref>{{cite journal | vauthors = Pogson Z, McKeever T | title = Dietary sodium manipulation and asthma | journal = The Cochrane Database of Systematic Reviews | issue = 3 | pages = CD000436 | date = March 2011 | volume = 2011 | pmid = 21412865 | doi = 10.1002/14651858.CD000436.pub3 | pmc = 7032646 }}</ref> به نظر نمیرسد به بهبود کنترل آسم کمک کنند. در افراد مبتلا به آسم خفیف تا متوسط، درمان با مکمل ویتامین D یا متابولیتهای هیدروکسیله آن، تشدید حاد را کاهش نمیدهند یا کنترل را بهبود نمیبخشند.<ref name="Williamson_2023">{{cite journal | vauthors = Williamson A, Martineau AR, Sheikh A, Jolliffe D, Griffiths CJ | title = Vitamin D for the management of asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2023 | issue = 2 | pages = CD011511 | date = February 2023 | pmid = 36744416 | pmc = 9899558 | doi = 10.1002/14651858.CD011511.pub3 | pmc-embargo-date = February 6, 2024 }}</ref> شواهد محکمی وجود ندارد که نشان دهد مکملهای ویتامین D باعث بهبود علائم روزانه آسم یا عملکرد ریه فرد میشود.<ref name="Williamson_2023" /> شواهد محکمی وجود ندارد که نشان دهد بزرگسالان مبتلا به آسم باید از غذاهای حاوی مونوسدیم گلوتامات (MSG) اجتناب کنند.<ref name="Zhou_2012">{{cite journal | vauthors = Zhou Y, Yang M, Dong BR | title = Monosodium glutamate avoidance for chronic asthma in adults and children | journal = The Cochrane Database of Systematic Reviews | issue = 6 | pages = CD004357 | date = June 2012 | volume = 2014 | pmid = 22696342 | doi = 10.1002/14651858.CD004357.pub4 | pmc = 8823518 }}</ref> مطالعات باکیفیت کافی برای تعیین اینکه کودکان مبتلا به آسم باید از خوردن غذاهای حاوی MSG اجتناب کنند یا خیر، انجام نشده است.<ref name="Zhou_2012" /> |
|||
طب سوزنی برای درمان توصیه نمیشود زیرا شواهد کافی برای حمایت از آن وجود ندارد.<ref name="NHLBI07p240" /><ref name="mccartney">{{cite journal | vauthors = McCarney RW, Brinkhaus B, Lasserson TJ, Linde K | title = Acupuncture for chronic asthma | journal = The Cochrane Database of Systematic Reviews | issue = 1 | pages = CD000008 | year = 2004 | volume = 2009 | pmid = 14973944 | doi = 10.1002/14651858.CD000008.pub2 | veditors = McCarney RW | pmc = 7061358 }}</ref> یونیزهکنندههای هوا هیچ شواهدی را مبنی بر بهبود علائم آسم یا سودمندی عملکرد ریه نشان نمیدهند. این روش بهطور یکسان برای مولدهای یون مثبت و منفی اعمال میشود.<ref name="pmid22972060">{{cite journal | vauthors = Blackhall K, Appleton S, Cates CJ | title = Ionisers for chronic asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2017 | issue = 9 | pages = CD002986 | date = September 2012 | pmid = 22972060 | pmc = 6483773 | doi = 10.1002/14651858.CD002986.pub2 | veditors = Blackhall K }}</ref> درمانهای دستی، از جمله مانورهای درمانی استئوپاتیک، کایروپراکتیک، فیزیوتراپی تنفسی، شواهد کافی را برای حمایت از استفاده از آنها در درمان آسم ندارند<ref name="hondras">{{cite journal | vauthors = Hondras MA, Linde K, Jones AP | title = Manual therapy for asthma | journal = The Cochrane Database of Systematic Reviews | issue = 2 | pages = CD001002 | date = April 2005 | pmid = 15846609 | doi = 10.1002/14651858.CD001002.pub2 | veditors = Hondras MA }}</ref> با این حال، توانبخشی ریوی ممکن است کیفیت زندگی و ظرفیت تمرین عملکردی را در مقایسه با مراقبت های معمول برای بزرگسالان مبتلا به آسم بهبود بخشد.<ref>{{cite journal | vauthors = Osadnik CR, Gleeson C, McDonald VM, Holland AE | title = Pulmonary rehabilitation versus usual care for adults with asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2022 | issue = 8 | pages = CD013485 | date = August 2022 | pmid = 35993916 | pmc = 9394585 | doi = 10.1002/14651858.CD013485.pub2 | collaboration = Cochrane Airways Group }}</ref> تکنیک تنفس Buteyko برای کنترل تهویه زیاد ریهها (هیپرونتیلاسیون) ممکن است منجر به کاهش مصرف دارو شود. با این حال، این روش هیچ تاثیری بر عملکرد ریه ندارد.<ref name="BGMA08" /> بنابراین یک هیئت متخصص احساس کرد که شواهد برای حمایت از استفاده از آن ناکافی است.<ref name="NHLBI07p240">{{harvnb|NHLBI Guideline|2007|p=240}}</ref> شواهد روشنی وجود ندارد که تمرینات تنفسی برای درمان کودکان مبتلا به آسم مؤثر باشد.<ref>{{cite journal | vauthors = Macêdo TM, Freitas DA, Chaves GS, Holloway EA, Mendonça KM | title = Breathing exercises for children with asthma | journal = The Cochrane Database of Systematic Reviews | volume = 2016 | pages = CD011017 | date = April 2016 | issue = 4 | pmid = 27070225 | doi = 10.1002/14651858.CD011017.pub2 | pmc = 7104663 }}</ref> |
|||
== پیشآگهی == |
== پیشآگهی == |
||
پیشآگهی آسم بهطور کلی خوب است، به ویژه برای کودکان مبتلا به بیماری خفیف.<ref>{{cite book | vauthors = Sergel MJ, Cydulka RK |chapter=Ch. 75: Asthma | veditors = Wolfson AB, Harwood-Nuss A |title=Harwood-Nuss' Clinical Practice of Emergency Medicine |chapter-url=https://books.google.com/books?id=Idb0Z658lFQC&pg=PT465 |date=September 2009 |publisher=Lippincott Williams & Wilkins |isbn=978-0-7817-8943-1 |pages=432– |edition=5th}}</ref> مرگومیر در طول چند دهه اخیر به دلیل شناخت بهتر و بهبود مراقبت کاهش یافته است.<ref name=NHLBI07p1>{{harvnb|NHLBI Guideline|2007|p=1}}</ref> در سال ۲۰۱۰ میزان مرگومیر ۱۷۰ در میلیون برای مردان و ۹۰ در میلیون برای زنان بود.<ref name=GAR2014>{{cite web|title=The Global Asthma Report 2014|url=http://www.globalasthmareport.org/burden/mortality.php|access-date=10 May 2016|url-status=live|archive-url=https://web.archive.org/web/20160427025423/http://www.globalasthmareport.org/burden/mortality.php|archive-date=27 April 2016}}</ref> این میزان بین کشورها تا ۱۰۰ برابر متفاوت است.<ref name=GAR2014/> |
|||
[[پرونده:Asthma world map - DALY - WHO2004.svg|بندانگشتی|alt=نقشه جهان که در آن اروپا به رنگ زرد، بسیاری از کشورهای آمریکای شمالی و جنوبی به رنگ نارنجی، و آفریقای جنوبی به رنگ قرمز تیره است| [[طول عمر با احتساب ناتوانی]] جهت آسم به ازای هر ۱۰۰٬۰۰۰ نفر در سال ۲۰۰۴.<ref>{{cite web|url=http://www.who.int/healthinfo/global_burden_disease/estimates_country/en/index.html|title=WHO Disease and injury country estimates|year=2009|work=World Health Organization|accessdate=November 11, 2009|archiveurl=https://web.archive.org/web/20091111101009/http://www.who.int/healthinfo/global_burden_disease/estimates_country/en/index.html|archivedate=۱۱ نوامبر ۲۰۰۹|deadurl=no}}</ref> |
|||
{{Multicol}} |
|||
{{legend|#b3b3b3|no data}} |
|||
{{legend|#ffff65|<100}} |
|||
{{legend|#fff200|100–150}} |
|||
{{legend|#ffdc00|150–200}} |
|||
{{legend|#ffc600|200–250}} |
|||
{{legend|#ffb000|250–300}} |
|||
{{legend|#ff9a00|300–350}} |
|||
{{Multicol-break}} |
|||
{{legend|#ff8400|350–400}} |
|||
{{legend|#ff6e00|400–450}} |
|||
{{legend|#ff5800|450–500}} |
|||
{{legend|#ff4200|500–550}} |
|||
{{legend|#ff2c00|550–600}} |
|||
{{legend|#cb0000|>۶۰۰}} |
|||
{{Multicol-end}}]] |
|||
بهطور کلی پیشآگهی بیماری آسم مفید است، بهخصوص برای کودکان مبتلا به بیماری خفیف. .<ref>{{cite book |editor1-first=Allan B. |editor1-last=Wolfson |editor2-first=Ann|editor2-last=Harwood-Nuss |title=Harwood-Nuss' Clinical Practice of Emergency Medicine|chapterurl=http://books.google.com/books?id=Idb0Z658lFQC&pg=PT465 |date=September 2009|publisher=Lippincott Williams & Wilkins |isbn=978-0-7817-8943-1 |pages=432–|first1=Michelle J. |last1=Sergel |first2=Rita K. |last2=Cydulka |chapter=Ch. 75: Asthma|edition=5th}}</ref> میزان مرگ و میر در چند دهه گذشته به علت شناخت بهتر و بهبود مراقبتها کاهش یافتهاست.<ref name=NHLBI07p1>{{harvnb|NHLBI Guideline|2007|p=1}}</ref> این بیماری در سطح جهانی باعث ناتوانی متوسط یا شدید ۴/۱۹میلیون نفر تا سال ۲۰۰۴ شده بود (که ۱۶ میلیون آنها در کشورهای با درآمد کم و متوسط زندگی میکردند).<ref>{{cite book|last=Organization|first=World Health|title=The global burden of disease: 2004 update.|url=https://archive.org/details/globalburdenofdi0000unse_i1e5|year=2008|publisher=World Health Organization|location=Geneva, Switzerland|isbn=978-92-4-156371-0|page=[https://archive.org/details/globalburdenofdi0000unse_i1e5/page/35 35]|edition=[Online-Ausg.]}}</ref> از بین موارد آسم که در دوران کودکی تشخیص داده میشود، نیمی از افراد پس از یک دهه دیگر عوارض را از خود نشان نمیدهند.<ref name=El2010/> بازسازی مجرای هوایی مشاهده شدهاست، اما معلوم نیست که آیا این تغییرات زیانآور است یا مفید.<ref name=Maddox>{{cite journal |author=Maddox L, Schwartz DA |title=The pathophysiology of asthma |journal=Annu. Rev. Med. |volume=53|pages=477–98 |year=2002 |pmid=11818486 |doi=10.1146/annurev.med.53.082901.103921}}</ref> به نظر میرسد درمان زودهنگام با کورتیکواستروئید از افت عملکرد ریه جلوگیری کرده یا آن را بهبود دهد.<ref name=beckett>{{cite journal |author=Beckett PA, Howarth PH|title=Pharmacotherapy and airway remodelling in asthma? |journal=Thorax |volume=58|issue=2 |pages=163–74 |year=2003 |pmid=12554904| doi = 10.1136/thorax.58.2.163|pmc=1746582}}</ref> |
|||
تا سال ۲۰۰۴ در سطح جهانی باعث ناتوانی متوسط یا شدید در ۱۹.۴ میلیون نفر می شود (که ۱۶ میلیون آن در کشورهای کم درآمد و متوسط هستند).<ref>{{cite book |title=The global burden of disease : 2004 update|year=2008|publisher=World Health Organization|location=Geneva|isbn=978-92-4-156371-0|pages = 35|edition=[Online-Ausg.]}}</ref> از آسم تشخیص داده شده در دوران کودکی، نیمی از موارد پس از یک دهه دیگر تشخیص داده نمی شود.<ref name=El2010/> بازسازی راه هوایی مشاهده شده است، اما مشخص نیست که آیا این تغییرات مضر یا مفید هستند.<ref name=Maddox>{{cite journal | vauthors = Maddox L, Schwartz DA | title = The pathophysiology of asthma | journal = Annual Review of Medicine | volume = 53 | pages = 477–98 | year = 2002 | pmid = 11818486 | doi = 10.1146/annurev.med.53.082901.103921 }}</ref> به نظر می رسد درمان زودهنگام با کورتیکواستروئیدها از کاهش عملکرد ریه جلوگیری کرده یا آن را بهبود می بخشد.<ref name=beckett>{{cite journal | vauthors = Beckett PA, Howarth PH | title = Pharmacotherapy and airway remodelling in asthma? | journal = Thorax | volume = 58 | issue = 2 | pages = 163–74 | date = February 2003 | pmid = 12554904 | pmc = 1746582 | doi = 10.1136/thorax.58.2.163 }}</ref> آسم در کودکان نیز بر کیفیت زندگی والدین تأثیرات منفی دارد.<ref>{{cite journal | vauthors = Silva N, Carona C, Crespo C, Canavarro MC | title = Quality of life in pediatric asthma patients and their parents: a meta-analysis on 20 years of research | journal = Expert Review of Pharmacoeconomics & Outcomes Research | volume = 15 | issue = 3 | pages = 499–519 | date = June 2015 | pmid = 25651982 | doi = 10.1586/14737167.2015.1008459 | hdl = 10316/45410 | s2cid = 8768325 | hdl-access = free }}</ref> |
|||
== اپیدمیولوژی == |
|||
[[پرونده:Prevalence of Clinical Asthma world map - GINA2004.svg|thumb|left|alt=نقشه جهان که در آن اروپا، آمریکای شمالی، استرالیا و بیشتر قسمتهای آمریکای جنوبی به رنگ قرمز است، بسیاری از قسمتها آسیا زردرنگ است، و بیشتر قسمتهای آفریقا خاکستری است| نرخ آسم در کشورهای مختلف جهان در سال ۲۰۰۴. |
|||
{{Multicol}} |
|||
{{legend|#e0e0e0|no data}} |
|||
{{legend|#ffff65|<1%}} |
|||
{{legend|#fff200|۱–۲٪}} |
|||
{{legend|#ffdc00|۲–۳٪}} |
|||
{{legend|#ffc600|۳–۴٪}} |
|||
{{legend|#ffb000|۴–۵٪}} |
|||
{{legend|#ff9a00|۵–۶٪}} |
|||
{{Multicol-break}} |
|||
{{legend|#ff8400|۶–۷٪}} |
|||
{{legend|#ff6e00|۷–۸٪}} |
|||
{{legend|#ff5800|۸–۱۰٪}} |
|||
{{legend|#ff4200|۱۰–۱۲٫۵٪}} |
|||
{{legend|#ff2c00|12.۵–۱۵٪}} |
|||
{{legend|#cb0000|>۱۵٪}} |
|||
{{Multicol-end}}]] |
|||
در سال ۲۰۱۱، ۲۳۵–۳۰۰ میلیون نفر در سراسر جهان به آسم مبتلا بودند،<ref name=WHO2011>{{cite web|title=World Health Organization Fact Sheet Fact sheet No 307: Asthma|year=2011|url=http://www.who.int/mediacentre/factsheets/fs307/en/|accessdate=Jan 17th,2013|archive-date=۲۹ ژوئن ۲۰۱۱|archive-url=https://web.archive.org/web/20110629035454/http://www.who.int/mediacentre/factsheets/fs307/en/|url-status=bot: unknown}}</ref><ref name=GINA_2011_page3/> و هر ساله حدود ۲۵۰٬۰۰۰ نفر به خاطر این بیماری جان خود را از دست میدهند.<ref name=GINA2011p2/> میزان شیوع آن در میان کشورها متفاوت بوده و بین ۱ تا ۱۸٪ است.<ref name=GINA2011p2/> این بیماری در کشورهای [[کشورهای پیشرفته|پیشرفته]] شایعتر از [[کشورهای در حال توسعه]] است.<ref name=GINA2011p2/> به همین دلیل میزان آن در آسیا، اروپای شرقی و آفریقا کمتر است.<ref name=M38/> در بین کشورهای توسعه یافته، این بیماری در کشورهای دارای اقتصاد ضعیفتر بیشتر است، در حالی که برعکس در بین کشورهای در حال توسعه، بیماری در کشورهای مرفهتر، شایعتر است.<ref name=GINA2011p2/> دلیل این مسئله نامشخص است.<ref name=GINA2011p2/> بیش از ۸۰٪ مرگ و میر در کشورهای با درآمد پایین و متوسط رخ میدهد.<ref>{{cite web|author=World Health Organization|authorlink=World Health Organization|title=WHO: Asthma|url=http://www.who.int/mediacentre/factsheets/fs307/en/|accessdate=2007-12-29|archiveurl=https://web.archive.org/web/20071215181927/http://www.who.int/mediacentre/factsheets/fs307/en/|archivedate=۱۵ دسامبر ۲۰۰۷|deadurl=no}}</ref> |
|||
<gallery widths="250px"> |
|||
گرچه آسم در پسران دو برابر دختران است،<ref name=GINA2011p2/> میزان بروز آسم شدید در هر دو یکسان میباشد<ref name=Bush2009>{{cite journal|author=Bush A, Menzies-Gow A|title=Phenotypic differences between pediatric and adult asthma |journal=Proc Am Thorac Soc |volume=6|issue=8 |pages=712–9 |year=2009 |month=December |pmid=20008882|doi=10.1513/pats.200906-046DP}}</ref> در مقابل، زنان بالغ میزان آسم بیشتری را نسبت به مردان نشان میدهند<ref name=GINA2011p2/> و این بیماری در افراد جوان شایعتر از افراد مسن است.<ref name=M38/> |
|||
File:Asthma world map-Deaths per million persons-WHO2012.svg|مرگ ناشی از آسم به ازای هر میلیون نفر در سال ۲۰۱۲{{Div col|small=yes|colwidth=10em}}{{legend|#ffff20|۰–۱۰}}{{legend|#ffe820|۱۱–۱۳}}{{legend|#ffd820|۱۴–۱۷}}{{legend|#ffc020|۱۸–۲۳}}{{legend|#ffa020|۲۴–۳۲}}{{legend|#ff9a20|۳۳–۴۳}}{{legend|#f08015|۳۳–۵۰}}{{legend|#e06815|۵۱–۶۶}}{{legend|#d85010|۶۷–۹۵}}{{legend|#d02010|۹۶–۲۵۱}}{{div col end}} |
|||
File:Asthma world map - DALY - WHO2004.svg|alt=A map of the world with Europe shaded yellow, most of North and South America orange and Southern Africa a dark red| تعداد سالهای از دست رفته با ناتوانی برای آسم به ازای هر ۱۰۰۰۰۰ نفر در سال ۲۰۰۴<ref>{{cite web|url=https://www.who.int/healthinfo/global_burden_disease/estimates_country/en/index.html |title=WHO Disease and injury country estimates |year=2009 |work=World Health Organization |access-date=November 11, 2009| archive-url=https://web.archive.org/web/20091111101009/http://www.who.int/healthinfo/global_burden_disease/estimates_country/en/index.html|archive-date= 11 November 2009 | url-status= live}}</ref>{{Div col|small=yes|colwidth=10em}}{{legend|#b3b3b3|اطلاعاتی وجود ندارد}}{{legend|#ffff65|۰-۱۰۰}}{{legend|#fff200|۱۰۰–۱۵۰}}{{legend|#ffdc00|۱۵۰–۲۰۰}}{{legend|#ffc600|۲۰۰–۲۵۰}}{{legend|#ffb000|۲۵۰–۳۰۰}}{{legend|#ff9a00|۳۰۰–۳۵۰}}{{legend|#ff8400|۳۵۰–۴۰۰}}{{legend|#ff6e00|۴۰۰–۴۵۰}}{{legend|#ff5800|۴۵۰–۵۰۰}}{{legend|#ff4200|۵۰۰–۵۵۰}}{{legend|#ff2c00|۵۵۰–۶۰۰}}{{legend|#cb0000|>۶۰۰}}{{div col end}} |
|||
</gallery> |
|||
== همهگیرشناسی == |
|||
نرخ جهانی آسم بین دهه ۱۹۶۰ تا سال ۲۰۰۸ بهطور قابل توجهی افزایش یافتهاست<ref>{{cite journal |author=Grant EN, Wagner R, Weiss KB |title=Observations on emerging patterns of asthma in our society |journal=[[J Allergy Clin Immunol]] |year=1999 |month=August|volume=104 |pages=S1–S9 |pmid=10452783 |doi=10.1016/S0091-6749(99)70268-X |issue=2 Pt 2}}</ref><ref>{{cite journal |author=Anandan C, Nurmatov U, van Schayck OC, Sheikh A|title=Is the prevalence of asthma declining? Systematic review of epidemiological studies|journal=Allergy |volume=65 |issue=2 |pages=152–67 |year=2010 |month=February|pmid=19912154 |doi=10.1111/j.1398-9995.2009.02244.x}}</ref> و از دهه ۱۹۷۰ از آن بهعنوان یک مشکل عمده بهداشت عمومی یاد میشود.<ref name=M38>{{cite book|first=John F. Murray|title=Murray and Nadel's textbook of respiratory medicine.|url=https://archive.org/details/murraynadelstext0002unse|year=2010|publisher=Saunders/Elsevier|location=Philadelphia, PA|isbn=1-4160-4710-7|pages=Chapter 38|edition=5th ed.}}</ref> نرخ آسم در کشورهای توسعه یافته از اواسط دهه ۱۹۹۰ ثابت شدهاست و اخیراً نرخ آن بهطور عمده در کشورهای در حال توسعه افزایش یافتهاست.<ref>{{cite journal|last=Bousquet|first=J|coauthors=Bousquet, PJ; Godard, P; Daures, JP|title=The public health implications of asthma.|journal=Bulletin of the World Health Organization|date=2005 Jul|volume=83|issue=7|pages=548–54|pmid=16175830}}</ref> آسم حدود ۷٪ جمعیت ایالات متحده<ref name=Fanta2009/> و ۵٪ از مردم بریتانیا را مبتلا نمودهاست.<ref name=Anderson2007>{{cite journal | last=Anderson | first=HR | coauthors=Gupta R, Strachan DP, Limb ES | title=50 years of asthma: UK trends from 1955 to 2004 |journal=Thorax | volume=62 | issue=1 | pages=85–90 |month=January |year=2007 |pmid=17189533 | doi=10.1136/thx.2006.066407 | pmc=2111282}}</ref> میزان ابتلا در کانادا، استرالیا و نیوزیلند حدود ۱۴–۱۵٪ است.<ref>{{cite book|last=Masoli|first=Matthew|title=Global Burden of Asthma|year=2004|page=9|url=http://www.ginasthma.org/pdf/GINABurdenReport.pdf|access-date=۱۱ اکتبر ۲۰۱۳|archive-date=۲ مه ۲۰۱۳|archive-url=https://web.archive.org/web/20130502065938/http://www.ginasthma.org/pdf/GINABurdenReport.pdf|url-status=dead}}</ref> |
|||
{{Main|Epidemiology of asthma}} |
|||
[[File:Asthma prevalence, OWID.svg|thumb|upright=1.6|میزان ابتلا به آسم در سال ۲۰۱۷<ref>{{cite web |title=Asthma prevalence |url=https://ourworldindata.org/grapher/asthma-prevalence |website=Our World in Data |access-date=15 February 2020}}</ref>]] |
|||
در سال ۲۰۱۹، تقریباً ۲۶۲ میلیون نفر در سراسر جهان به آسم مبتلا شدند و تقریباً ۴۶۱ هزار نفر بر اثر این بیماری جان خود را از دست دادند.<ref name="lancetasthma"/> نرخها بین کشورها با شیوع بین ۱ تا ۱۸ درصد متفاوت است.<ref name=GINA2011p2/> در کشورهای توسعهیافته شایعتر از کشورهای در حال توسعه است.<ref name=GINA2011p2/> بنابراین، نرخ پایینتری در آسیا، اروپای شرقی و آفریقا مشاهده میشود<ref name=M38/> در کشورهای توسعهیافته، در افرادی که از نظر اقتصادی محروم هستند شایعتر است، در حالی که در کشورهای در حال توسعه بیشتر در افراد مرفه دیده میشود.<ref name=GINA2011p2/> دلیل این تفاوتها به خوبی مشخص نیست.<ref name=GINA2011p2/> کشورهای کم درآمد و متوسط بیش از ۸۰ درصد موارد مرگومیر را تشکیل میدهند.<ref>{{cite web|author=World Health Organization |author-link=World Health Organization |title=WHO: Asthma |url=https://www.who.int/mediacentre/factsheets/fs307/en/ |access-date=2007-12-29 |archive-url=https://web.archive.org/web/20071215181927/http://www.who.int/mediacentre/factsheets/fs307/en/ |archive-date=15 December 2007 |url-status=dead }}</ref> |
|||
در حالی که آسم در پسران دو برابر دختران است، <ref name=GINA2011p2/> آسم شدید به میزان مساوی رخ میدهد.<ref name=Bush2009>{{cite journal | vauthors = Bush A, Menzies-Gow A | title = Phenotypic differences between pediatric and adult asthma | journal = Proceedings of the American Thoracic Society | volume = 6 | issue = 8 | pages = 712–719 | date = December 2009 | pmid = 20008882 | doi = 10.1513/pats.200906-046DP }}</ref> در مقابل، میزان آسم در زنان بالغ بیشتر از مردان است<ref name=GINA2011p2/> و در جوانان شایعتر از افراد مسن.<ref name=M38/> در سال ۲۰۱۰، کودکان مبتلا به آسم بیش از ۹۰۰ هزار ویزیت بخش اورژانس را به خود اختصاص دادند، که آن را به شایعترین دلیل برای پذیرش در بیمارستان پس از ویزیت در بخش اورژانس در ایالات متحده در سال ۲۰۱۱ تبدیل کرد.<ref>{{cite journal | vauthors = Weiss AJ, Wier LM, Stocks C, Blanchard J | title = Overview of Emergency Department Visits in the United States, 2011 | journal = HCUP Statistical Brief #174 | date = June 2014 | pmid = 25144109 | url = https://www.hcup-us.ahrq.gov/reports/statbriefs/sb174-Emergency-Department-Visits-Overview.jsp | url-status = live | publisher = Agency for Healthcare Research and Quality | archive-url = https://web.archive.org/web/20140803154735/http://www.hcup-us.ahrq.gov/reports/statbriefs/sb174-Emergency-Department-Visits-Overview.jsp | archive-date = 2014-08-03 }}</ref><ref>{{cite journal | vauthors = Martin MA, Press VG, Nyenhuis SM, Krishnan JA, Erwin K, Mosnaim G, Margellos-Anast H, Paik SM, Ignoffo S, McDermott M | display-authors = 6 | title = Care transition interventions for children with asthma in the emergency department | journal = The Journal of Allergy and Clinical Immunology | volume = 138 | issue = 6 | pages = 1518–1525 | date = December 2016 | pmid = 27931533 | pmc = 5327498 | doi = 10.1016/j.jaci.2016.10.012 }}</ref> |
|||
== تاریخچه == |
|||
آسم در [[مصر باستان]] شناخته شده بود و با نوشیدن مخلوطی از [[عود]] موسوم به [[کیفی]] مورد مداوا قرار میگرفت.<ref name="Manniche1999">{{cite book | author = Manniche L |title = Sacred luxuries: fragrance, aromatherapy, and cosmetics in ancient Egypt | pages =[http://books.google.com/books?id=ZCgVdm7UKhIC&pg=PA49 49] | year = 1999 | publisher =[[Cornell University Press]] | isbn=978-0-8014-3720-5}}</ref> این بیماری در حدود ۴۵۰ سال قبل از میلاد رسماً توسط [[بقراط]] به عنوان یک مشکل تنفسی خاص و با کلمه یونانی «نفس نفس زدن» نامگذاری شد که اساس نام امروزی آن را تشکیل میدهد.<ref name=M38/> در ۲۰۰ سال قبل از میلاد، اعتقاد بر این بود که این بیماری دستکم تا حدودی به احساسات مربوط است.<ref name=Andrew2010/> |
|||
نرخ جهانی آسم بین دهه ۱۹۶۰ و ۲۰۰۸ بهطور قابل توجهی افزایش یافته است <ref name=Ana2010/><ref>{{cite journal | vauthors = Grant EN, Wagner R, Weiss KB | title = Observations on emerging patterns of asthma in our society | journal = The Journal of Allergy and Clinical Immunology | volume = 104 | issue = 2 Pt 2 | pages = S1-9 | date = August 1999 | pmid = 10452783 | doi = 10.1016/S0091-6749(99)70268-X }}</ref> و از دهه ۱۹۷۰ به عنوان یک مشکل عمده سلامت عمومی شناخته شده است.<ref name=M38/> نرخ آسم در جهان توسعهیافته از اواسط دهه 1990 با افزایش اخیر عمدتاً در کشورهای در حال توسعه افزایش یافته است.<ref name="pmid16175830">{{cite journal | vauthors = Bousquet J, Bousquet PJ, Godard P, Daures JP | title = The public health implications of asthma | journal = Bulletin of the World Health Organization | volume = 83 | issue = 7 | pages = 548–54 | date = July 2005 | pmid = 16175830 | pmc = 2626301 }}</ref> آسم تقریباً ۷ درصد از جمعیت ایالات متحده <ref name=Fanta2009/> و ۵ درصد از جمعیت بریتانیا را درگیر میکند.<ref name=Anderson2007>{{cite journal | vauthors = Anderson HR, Gupta R, Strachan DP, Limb ES | title = 50 years of asthma: UK trends from 1955 to 2004 | journal = Thorax | volume = 62 | issue = 1 | pages = 85–90 | date = January 2007 | pmid = 17189533 | pmc = 2111282 | doi = 10.1136/thx.2006.066407 }}</ref> کانادا، استرالیا و نیوزلند دارای نرخهایی در حدود ۱۴-۱۵ درصد هستند.<ref>{{cite book| vauthors = Masoli M |title=Global Burden of Asthma |year=2004 |pages = 9 |url=http://www.ginasthma.org/pdf/GINABurdenReport.pdf |url-status=dead |archive-url=https://web.archive.org/web/20130502065938/http://www.ginasthma.org/pdf/GINABurdenReport.pdf |archive-date=2013-05-02 }}</ref> |
|||
در سال ۱۸۷۳، یکی از اولین مقالات در طب مدرن در مورد این موضوع کوشید [[پاتوفیزیولوژی]] این بیماری را شرح دهد، در حالی که مقالهای در سال ۱۸۷۲ به این نتیجه رسید بود که آسم را میتوان با مالیدن [[روغن مالیدنی ABC|روغن کلروفرم]] به سینه درمان کرد.<ref name="pmid 20747287">{{cite journal | author = Thorowgood JC | title = On bronchial asthma| journal = British Medical Journal | volume = 2 | issue = 673 | pages = 600 | year = 1873 | month = November | pmid = 20747287| pmc = 2294647 |doi = 10.1136/bmj.2.673.600}}</ref><ref name="pmid 20746575">{{cite journal | author = Gaskoin G | title = On the treatment of asthma | journal = British Medical Journal | volume = 1 | issue = 587 |pages = 339 | year = 1872 |month = March | pmid = 20746575 | pmc = 2297349 | doi = 10.1136/bmj.1.587.339}}</ref> [[ماده دارویی|درمان پزشکی]] در دهه ۱۸۸۰، شامل استفاده از دوز [[درمان داخل وریدی|وریدی]] دارویی به نام [[پیلوکارپین]] بود.<ref name="pmid 20749537">{{cite journal | author = Berkart JB | title = The treatment of asthma| journal = British Medical Journal | volume = 1 | issue = 1016 | pages = 917–8 | year = 1880 | month = June| pmid = 20749537 | pmc = 2240555 | doi = 10.1136/bmj.1.1016.917}}{{سخ}}{{cite journal | author = Berkart JB | title = The treatment of asthma | journal = British Medical Journal | volume = 1 | issue = 1017 | pages = 960–2 | year = 1880 |month = June | pmid = 20749546 | pmc = 2240530 | doi = 10.1136/bmj.1.1017.960}}</ref> در سال ۱۸۸۶، اف.اچ. باسورث در خصوص ارتباط بین آسم و [[تب یونجه]] نظریهپردازی کرد.<ref name="pmid 21407325">{{cite journal | author = Bosworth FH| title = Hay fever, asthma, and allied affections | journal = Transactions of the Annual Meeting of the American Climatological Association | volume = 2 | pages = 151–70 | year = 1886 | pmid = 21407325 |pmc = 2526599}}</ref> [[اپینفرین]] برای اولین بار در سال ۱۹۰۵ در درمان آسم بهکار گرفته شد.<ref name="pmid 18733372">{{cite journal |author = Doig RL | title = Epinephrin; especially in asthma | journal = California State Journal of Medicine | volume = 3 | issue = 2 | pages = 54–5 | year = 1905 | month = February | pmid = 18733372 | pmc = 1650334}}</ref> شروع استفاده از کورتیکواستروئیدهای خوراکی برای این بیماری در دهه ۱۹۵۰ آغاز شد، اما کورتیکواستروئیدها استنشاقی و آگونیستهای انتخابی کوتاه اثر بتا در دهه ۱۹۶۰ کاربرد گستردهای پیدا کرد.<ref>{{cite journal|last=von Mutius|first=E|coauthors=Drazen, JM|title=A patient with asthma seeks medical advice in 1828, 1928, and 2012.|url=https://archive.org/details/sim_new-england-journal-of-medicine_2012-03-01_366_9/page/827|journal=New England Journal of Medicine|date=2012 Mar 1|volume=366|issue=9|pages=827–34|pmid=22375974}}</ref><ref>{{cite journal|author=Crompton G |title=A brief history of inhaled asthma therapy over the last fifty years |journal=Primary care respiratory journal: journal of the General Practice Airways Group|date=2006 Dec|volume=15|issue=6|pages=326–31|pmid=17092772}}</ref> |
|||
میانگین نرخ مرگومیر از ۲۰۱۱ تا ۲۰۱۵ بر اثر آسم در بریتانیا حدود ۵۰ درصد بیشتر از میانگین اتحادیه اروپا بود و در آن زمان حدود ۵ درصد افزایش یافته است.<ref>{{cite news |title=Asthma-related death rate in UK among highest in Europe, charity analysis finds |url=https://www.pharmaceutical-journal.com/20204788.article |access-date=13 August 2018 |publisher=Pharmaceutical Journal |date=3 May 2018 |archive-date=26 July 2020 |archive-url=https://web.archive.org/web/20200726111456/https://www.pharmaceutical-journal.com/20204788.article |url-status=dead }}</ref> کودکان به احتمال زیاد به دلیل علائم آسم پس از شروع مدرسه در سپتامبر به پزشک مراجعه میکنند.<ref>{{cite news |title=Asthma attacks triple when children return to school in September |url=https://www.nhs.uk/news/heart-and-lungs/asthma-attacks-triple-when-children-return-school-september/ |access-date=23 August 2019 |publisher=NHS UK |date=3 July 2019 |archive-date=26 July 2020 |archive-url=https://web.archive.org/web/20200726103914/https://www.nhs.uk/news/heart-and-lungs/asthma-attacks-triple-when-children-return-school-september/ |url-status=dead }}</ref> |
|||
در طول دهههای ۱۹۳۰ تا ۱۹۵۰، آسم به عنوان یکی از هفت [[بیماری روانتنی]] مقدس شناخته شده بود. علت آن اغلب روانی دانسته میشد و درمان آن اغلب با استفاده از روانکاوی و سایر روشهای [[گفتاردرمانی]] صورت میگرفت.<ref name="pmid 16185365"/> از آنجا که این روانکاوان خس خس ناشی از آسم را بهعنوان فریاد سرکوب شده کودک برای مادر خود تفسیر میکردند، درمان افسردگی برای افراد مبتلا به آسم را بسیار مهم میشمردند.<ref name="pmid 16185365">{{cite journal |author=Opolski M, Wilson I |title=Asthma and depression: a pragmatic review of the literature and recommendations for future research |journal=Clin Pract Epidemol Ment Health |volume=1 |page=18 |year=2005|month=September |pmid=16185365 |pmc=1253523 |doi=10.1186/1745-0179-1-18}}</ref> |
|||
مطالعات اپیدمیولوژیک مبتنی بر جمعیت، ارتباط زمانی بین بیماریهای حاد تنفسی، آسم و ایجاد آسم شدید با محدودیتهای برگشتناپذیر جریان هوا (معروف به سندرم «همپوشانی» بیماری انسدادی مزمن ریوی، یا ACOS) را توصیف میکنند.<ref>{{cite journal | vauthors = Rantala A, Jaakkola JJ, Jaakkola MS | title = Respiratory infections precede adult-onset asthma | journal = PLOS ONE | volume = 6 | issue = 12 | pages = e27912 | date = 2011 | pmid = 22205932 | pmc = 3244385 | doi = 10.1371/journal.pone.0027912 | bibcode = 2011PLoSO...627912R | doi-access = free }}</ref><ref>{{cite journal | vauthors = Yeh JJ, Wang YC, Hsu WH, Kao CH | title = Incident asthma and Mycoplasma pneumoniae: A nationwide cohort study | journal = The Journal of Allergy and Clinical Immunology | volume = 137 | issue = 4 | pages = 1017–1023.e6 | date = April 2016 | pmid = 26586037 | doi = 10.1016/j.jaci.2015.09.032 | doi-access = free }}</ref><ref>{{cite journal | vauthors = Silva GE, Sherrill DL, Guerra S, Barbee RA | title = Asthma as a risk factor for COPD in a longitudinal study | journal = Chest | volume = 126 | issue = 1 | pages = 59–65 | date = July 2004 | pmid = 15249443 | doi = 10.1378/chest.126.1.59 }}</ref> دادههای آیندهنگر مبتنی بر جمعیت نشان میدهد که به نظر میرسد ACOS نوعی آسم شدید را نشان میدهد که با بستریشدنهای مکرر در بیمارستان مشخص میشود و نتیجه آسم زودرس است که به انسداد جریان هوای ثابت پیشرفت کرده است.<ref>{{cite journal | vauthors = de Marco R, Marcon A, Rossi A, Antó JM, Cerveri I, Gislason T, Heinrich J, Janson C, Jarvis D, Kuenzli N, Leynaert B, Probst-Hensch N, Svanes C, Wjst M, Burney P | display-authors = 6 | title = Asthma, COPD and overlap syndrome: a longitudinal study in young European adults | journal = The European Respiratory Journal | volume = 46 | issue = 3 | pages = 671–679 | date = September 2015 | pmid = 26113674 | doi = 10.1183/09031936.00008615 | s2cid = 2169875 | doi-access = free }}</ref> |
|||
== پانویس == |
|||
{{پانویس|۲|چپچین=بله}} |
|||
== |
== اقتصاد == |
||
{{چپچین}} |
|||
از سال ۲۰۰۰ تا ۲۰۱۰، متوسط هزینه هر بستری در بیمارستان مرتبط با آسم در ایالات متحده برای کودکان در حدود ۳۶۰۰ دلار نسبتاً ثابت باقیماند، در حالی که میانگین هزینه هر اقامت در بیمارستان مرتبط با آسم برای بزرگسالان از ۵۲۰۰ دلار به ۶۶۰۰ دلار افزایش یافت.<ref name=USEco2014>{{cite journal | vauthors = Barrett ML, Wier LM, Washington R | title = Trends in Pediatric and Adult Hospital Stays for Asthma, 2000–2010| journal = HCUP Statistical Brief #169 | publisher = Agency for Healthcare Research and Quality | location = Rockville, MD | date = January 2014 | pmid = 24624462| url = http://hcup-us.ahrq.gov/reports/statbriefs/sb169-Asthma-Trends-Hospital-Stays.jsp | url-status = live | archive-url = https://web.archive.org/web/20140328234058/http://hcup-us.ahrq.gov/reports/statbriefs/sb169-Asthma-Trends-Hospital-Stays.jsp | archive-date = 2014-03-28 }}</ref> در سال ۲۰۱۰، Medicaid بیشترین پرداختکننده اولیه بین کودکان و بزرگسالان ۱۸ تا ۴۴ ساله در ایالات متحده بود. بیمه خصوصی دومین پرداختکننده رایج بود.<ref name=USEco2014/> میان کودکان و بزرگسالان در جوامع کمدرآمد در ایالات متحده، میزان بستری شدن در بیمارستان برای آسم در سال ۲۰۱۰ بیشتر از افراد در جوامع با درآمد بالاتر است.<ref name=USEco2014/> |
|||
* {{cite web | author=National Asthma Education and Prevention Program (NAEPP) | url=http://www.nhlbi.nih.gov/guidelines/asthma/asthgdln.pdf | title=Expert Panel Report 3: Guidelines for the Diagnosis and Management of Asthma | format=PDF | work=[[National Heart Lung and Blood Institute]] | year=۲۰۰۷ | ref={{harvid|NHLBI Guideline|2007}} | accessdate=۱۱ اکتبر ۲۰۱۳ | archiveurl=https://web.archive.org/web/20131019042933/http://www.nhlbi.nih.gov/guidelines/asthma/asthgdln.pdf | archivedate=۱۹ اکتبر ۲۰۱۳ | dead-url=yes }} |
|||
* {{cite web| url=http://www.sign.ac.uk/pdf/sign101.pdf| format=PDF| title=British Guideline on the Management of Asthma| work=[[British Thoracic Society]]| year=۲۰۰8 (revised 2012)| ref={{harvid|British Guideline|2009}}| access-date=۱۱ اکتبر ۲۰۱۳| archive-date=۱۹ اوت ۲۰۰۸| archive-url=https://web.archive.org/web/20080819203455/http://www.sign.ac.uk/pdf/sign101.pdf| url-status=dead}} |
|||
== تاریخ == |
|||
* {{cite web |url=http://www.ginasthma.org/uploads/users/files/GINA_Report2011_May4.pdf |format=PDF |title=Global Strategy for Asthma Management and Prevention |publisher=Global Initiative for Asthma |year=۲۰۱۱ |ref={{harvid|GINA|2011}} |access-date=۱۱ اکتبر ۲۰۱۳ |archive-date=۲۰ نوامبر ۲۰۱۲ |archive-url=https://web.archive.org/web/20121120205023/http://www.ginasthma.org/uploads/users/files/GINA_Report2011_May4.pdf |url-status=dead }} |
|||
{{multiple image |
|||
{{پایان چپچین}} |
|||
| total_width = 320 |
|||
| image1 = Papyrus Ebers.png |
|||
| caption1 = پاپیروس Ebers که جزئیات درمان آسم را شرح می دهد |
|||
| image2 = Grimaults cigarette ad.jpg |
|||
| caption2 = تبلیغ سیگارهای هندی Grimault در سال ۱۹۰۷ که به عنوان وسیله ای برای تسکین آسم تبلیغ شد. آنها حاوی بلادونا و شاهدانه بودند. |
|||
}} |
|||
[[File:C14 Chinese medication chart; Asthma etc. Wellcome L0039608.jpg|thumb|کتاب گرد و غبار طلا از خسارت سرما به تاریخ «سال اول دوره سلطنت ژنگیوان سلسله یوان» (1341) خوش آمدید.]] |
|||
آسم در مصر باستان شناخته شده بود و با نوشیدن مخلوطی از بخور معروف به کیفی درمان میشد.<ref name="Manniche1999" /> حدود ۴۵۰ سال پیش از میلاد توسط بقراط به عنوان یک مشکل تنفسی خاص نامگذاری شد، و کلمه یونانی برای «نفس زدن» اساس نام امروزی ما را تشکیل میدهد.<ref name="M38" /> در سال ۲۰۰ پیش از میلاد اعتقاد بر این بود که حداقل تا حدی با احساسات مرتبط است.<ref name="Andrew2010" /> در قرن دوازدهم، پزشک-فیلسوف یهودی، میمونیدس، رسالهای در مورد آسم به زبان عربی نوشت که تا حدی بر اساس منابع عربی بود و در آن علائم بیماری را مورد بحث قرار داد، رژیمهای غذایی و دیگر روشهای درمانی را پیشنهاد کرد و بر اهمیت آبوهوا و هوای پاک تأکید داشت. <ref>{{cite journal |url=http://www.aecom.yu.edu/uploadedFiles/EJBM/19Rosner125.pdf | vauthors = Rosner F |author-link=Fred Rosner |title=The Life of Moses Maimonides, a Prominent Medieval Physician |journal=Einstein Quart J Biol Med |year=2002 |volume=19 |issue=3 |pages=125–28 |url-status=live |archive-url=https://web.archive.org/web/20090305065423/http://www.aecom.yu.edu/uploadedFiles/EJBM/19Rosner125.pdf |archive-date=2009-03-05 }}</ref> طب سنتی چینی همچنین داروهایی را برای آسم ارائه میدهد، همانطور که توسط یک دستنوشته باقیمانده در قرن چهاردهم که توسط بنیاد ولکام سرپرستی شده بود، نشان داده شده است.<ref>C14 Chinese medication chart; Asthma etc. Wellcome L0039608</ref> |
|||
در سال ۱۸۷۳، یکی از اولین مقالات در پزشکی مدرن در مورد این موضوع تلاش کرد تا پاتوفیزیولوژی بیماری را توضیح دهد، در حالی که یکی در سال ۱۸۷۲، به این نتیجه رسید که آسم را میتوان با مالیدن کلروفرم به قفسه سینه درمان کرد.<ref name="pmid20747287">{{cite journal | vauthors = Thorowgood JC | title = On Bronchial Asthma | journal = British Medical Journal | volume = 2 | issue = 673 | pages = 600 | date = November 1873 | pmid = 20747287 | pmc = 2294647 | doi = 10.1136/bmj.2.673.600 }}</ref><ref name="pmid20746575">{{cite journal | vauthors = Gaskoin G | title = On the Treatment of Asthma | journal = British Medical Journal | volume = 1 | issue = 587 | pages = 339 | date = March 1872 | pmid = 20746575 | pmc = 2297349 | doi = 10.1136/bmj.1.587.339 }}</ref> درمان پزشکی در سال ۱۸۸۰ شامل استفاده از دوزهای داخل وریدی دارویی به نام پیلوکارپین بود.<ref name="pmid20749537">{{cite journal | vauthors = Berkart JB | title = The Treatment of Asthma | journal = British Medical Journal | volume = 1 | issue = 1016 | pages = 917–8 | date = June 1880 | pmid = 20749537 | pmc = 2240555 | doi = 10.1136/bmj.1.1016.917 }}<br />{{cite journal | vauthors = Berkart JB | title = The Treatment of Asthma | journal = British Medical Journal | volume = 1 | issue = 1017 | pages = 960–2 | date = June 1880 | pmid = 20749546 | pmc = 2240530 | doi = 10.1136/bmj.1.1017.960 }}</ref> در سال ۱۸۸۶، F. H. Bosworth نظریه ارتباط بین آسم و تب یونجه را ارائه کرد.<ref name="pmid21407325">{{cite journal | vauthors = Bosworth FH | title = Hay Fever, Asthma, and Allied Affections | journal = Transactions of the Annual Meeting of the American Climatological Association | volume = 2 | pages = 151–70 | year = 1886 | pmid = 21407325 | pmc = 2526599 }}</ref> اپینفرین برای اولین بار در سال ۱۹۰۵ در درمان آسم مورد اشاره قرار گرفت.<ref name="pmid18733372">{{cite journal | vauthors = Doig RL | title = Epinephrin; Especially in Asthma | journal = California State Journal of Medicine | volume = 3 | issue = 2 | pages = 54–5 | date = February 1905 | pmid = 18733372 | pmc = 1650334 }}</ref> استفاده از کورتیکواستروئیدهای خوراکی برای این بیماری در دهه ۱۹۵۰ آغاز شد، در حالی که کورتیکواستروئیدهای استنشاقی و آگونیست بتا کوتاهاثر انتخابی در دهه ۱۹۶۰ بهطور گسترده مورد استفاده قرار گرفتند.<ref name="pmid22375974">{{cite journal | vauthors = von Mutius E, Drazen JM | s2cid = 5143546 | title = A patient with asthma seeks medical advice in 1828, 1928, and 2012 | journal = The New England Journal of Medicine | volume = 366 | issue = 9 | pages = 827–34 | date = March 2012 | pmid = 22375974 | doi = 10.1056/NEJMra1102783 | doi-access = free }}</ref><ref name="pmid17092772">{{cite journal | vauthors = Crompton G | title = A brief history of inhaled asthma therapy over the last fifty years | journal = Primary Care Respiratory Journal | volume = 15 | issue = 6 | pages = 326–31 | date = December 2006 | pmid = 17092772 | pmc = 6730840 | doi = 10.1016/j.pcrj.2006.09.002 }}</ref> |
|||
یک مورد کاملاً مستند در قرن نوزدهم، مورد تئودور روزولت جوان (۱۸۵۸-۱۹۱۹) بود. در آن زمان هیچ درمان مؤثری وجود نداشت. وضعیت بد سلامت روزولت در دوران جوانی تا حد زیادی به آسم او نسبت داده میشود. او دچار حملات مکرر آسم شبانه شده و احساس میکرد در حال خفه شدن است که باعث وحشت پسر و والدینش میشد.<ref>{{cite book| vauthors = McCullough D |title=Mornings on Horseback: The Story of an Extraordinary Family, a Vanished Way of Life and the Unique Child Who Became Theodore Roosevelt|url=https://books.google.com/books?id=nuzmvrqPvdIC&pg=PA93|year=1981|publisher=Simon and Schuster|pages=93–108|url-status=live|archive-url=https://web.archive.org/web/20150407004947/http://books.google.com/books?id=nuzmvrqPvdIC&pg=PA93|archive-date=2015-04-07|isbn=978-0-7432-1830-6}}</ref> |
|||
در طول دهه ۱۹۳۰ تا ۱۹۵۰، آسم به عنوان یکی از هفت بیماری روانتنی شناخته میشد. علت آن روانشناختی در نظر گرفته میشد و درمان اغلب مبتنی بر روانکاوی و دیگر درمانهای گفتاری بود.<ref name="pmid16185365"/> از آنجایی که این روانکاوان خسخس آسمی را به عنوان فریاد سرکوب شده کودک برای مادرش تعبیر کردند، درمان افسردگی را به ویژه برای افراد مبتلا به آسم مهم دانستند.<ref name="pmid16185365">{{cite journal | vauthors = Opolski M, Wilson I | title = Asthma and depression: a pragmatic review of the literature and recommendations for future research | journal = Clinical Practice and Epidemiology in Mental Health | volume = 1 | pages = 18 | date = September 2005 | pmid = 16185365 | pmc = 1253523 | doi = 10.1186/1745-0179-1-18 | doi-access = free }}</ref> |
|||
در ژانویه ۲۰۲۱، یک دادگاه تجدید نظر در فرانسه حکم اخراج یک مرد ۴۰ ساله بنگلادشی را که بیمار آسم بود، لغو کرد. وکلای او استدلال کرده بودند که سطوح خطرناک آلودگی در بنگلادش ممکن است منجر به بدتر شدن وضعیت سلامت او یا حتی مرگ زودرس شود.<ref>{{cite web|url=https://www.theguardian.com/world/2021/jan/12/bangladeshi-man-with-asthma-wins-france-deportation-fight|title=Bangladeshi man with asthma wins France deportation fight|access-date=12 January 2021|website=The Guardian|date=12 January 2021}}</ref> |
|||
{{Clear}} |
|||
==پانویس== |
|||
{{پانویس|چپچین=بله}} |
|||
{{Reflist}} |
|||
==منابع== |
|||
{{منابع|چپچین=بله}} |
|||
{{Refbegin}} |
|||
* {{cite web | author=National Asthma Education and Prevention Program | url=https://www.nhlbi.nih.gov/health-topics/guidelines-for-diagnosis-management-of-asthma | title=Guidelines for the Diagnosis and Management of Asthma |id=EPR-3 |publisher=[[National Heart Lung and Blood Institute]] | year=2007 | ref={{harvid|NHLBI Guideline|2007}} }}<!-- 2020 Focused updates exist --> |
|||
* {{cite web| url=http://www.sign.ac.uk/pdf/sign101.pdf| title=British Guideline on the Management of Asthma| work=[[British Thoracic Society]]| orig-year=2008| year=2012| ref={{harvid|British Guideline|2009}}| access-date=2008-08-04| archive-date=2008-08-19| archive-url=https://web.archive.org/web/20080819203455/http://www.sign.ac.uk/pdf/sign101.pdf| url-status=dead |id=SIGN 101}} |
|||
* {{cite book |title=British Guideline on the Management of Asthma| publisher=[[British Thoracic Society]] |date=July 2019 | ref={{harvid|British Guideline|2019}} |isbn=978-1-909103-70-2 |id=SIGN 158 |url=https://www.sign.ac.uk/our-guidelines/british-guideline-on-the-management-of-asthma/}} |
|||
* {{cite web |url=https://ginasthma.org/wp-content/uploads/2019/01/2011-GINA.pdf |title=Global Strategy for Asthma Management and Prevention |publisher=[[Global Initiative for Asthma]] |at=[https://ginasthma.org/archived-reports/ Archived Reports] |year=2011 |ref={{harvid|GINA|2011}} }}<!-- Reports for 2021, 2022 exist --> |
|||
{{Refend}} |
|||
== پیوند به بیرون == |
== پیوند به بیرون == |
||
{{sisterlinks|d=Q35869|c=Category:Asthma|b=asthma|v=no|voy=no|m=no|n=no|mw=no|q=no|species=no|wikt=asthma|s=no}}<!--Although b: has no book on asthma, it is covered in several chapters--> |
|||
* [https://www.who.int/news-room/fact-sheets/detail/asthma WHo fact sheet on asthma] |
|||
* {{curlie|Health/Conditions_and_Diseases/Respiratory_Disorders/Asthma/}} |
|||
{{Medical condition classification and resources |
|||
| DiseasesDB = 1006 |
|||
| ICD10 = {{ICD10|J|45||j|40}} |
|||
| ICD9 = {{ICD9|493}} |
|||
| OMIM = 600807 |
|||
| MedlinePlus = 000141 |
|||
| eMedicineSubj = article |
|||
| eMedicineTopic = 806890 |
|||
| MeshID = D001249 |
|||
}} |
|||
{{Authority control}} |
|||
{{ویکیانبار-رده|Asthma}} |
{{ویکیانبار-رده|Asthma}} |
||
{{آسیبشناسی تنفسی}} |
{{آسیبشناسی تنفسی}} |
||
نسخهٔ ۱۰ دسامبر ۲۰۲۳، ساعت ۲۰:۱۶
| Asthma | |
|---|---|
 | |
| پیک دبی سنج ابزار سنجش جریان هوای حداکثری دم و بازدم.[۱] | |
| طرز تلفظ | |
| تخصص | پزشکی ریه |
| نشانهها | مقاطع مکرر خس خس سینه، سرفه، تنگی قفسه سینه، تنگی نفس[۴] |
| عوارض | بیماری ریفلاکس معده (GERD)، سینوزیت، آپنه انسدادی خواب |
| دورهٔ معمول آغاز | دوران کودکی |
| دورهٔ بیماری | بلندمدت[۵] |
| علت | ژنتیک و عامل زیستمحیطی[۴] |
| عوامل خطر | آلودگی هوا, آلرژیزا[۵] |
| روش تشخیص | بر اساس علائم، پاسخ به درمان، اسپیرومتری[۶] |
| درمان | اجتناب از محرک ها، کورتیکواستروئیدهای استنشاقی، سالبوتامول[۷][۸] |
| فراوانی | تقریبا. ۲۶۲ میلیون (۲۰۱۹)[۹] |
| مرگها | تقریبا. ۴۶۱,۰۰۰ (۲۰۱۹)[۹] |
| طبقهبندی و منابع بیرونی | |
| پیشنت پلاس | Asthma |
آسم یک بیماری التهابی طولانیمدت راههای هوایی ریه است. .[۵]این بیماری با نشانههای متغیر و عودکننده، انسداد برگشتپذیر جریان هوا، و انقباض برونش (نایژه) که به راحتی تحریک میشود، مشخص میشود..[۱۰][۱۱]نشانههای آن شامل دورههای خسخس سینه، سرفه، احساس تنگی در قفسه سینه و تنگی نفس است.[۴] این موارد ممکن است چند بار در روز یا چند بار در هفته رخ دهند.[۵] بسته به فرد بیمار، نشانههای آسم ممکن است در طول شب یا با ورزش بدتر شوند.[۵]
تصور میشود که آسم در اثر ترکیبی از عوامل ژنتیکی و محیطی ایجاد میشود.[۴] عوامل محیطی عبارتند از قرارگرفتن در معرض آلایندههای هوا و آلرژنها (مواد حساسیتزا).[۵] دیگر محرکهای بالقوه شامل داروهایی مانند آسپرین و مسدودکنندههای بتا هستند.[۵] تشخیص معمولا بر اساس الگوی نشانهها، پاسخ به درمان در طول زمان و تست اسپیرومتری عملکرد ریه صورت میگیرد.[۶] آسم بر اساس فراوانی نشانهها، حجم بازدم اجباری در یک ثانیه (FEV۱) و حداکثر سرعت بازدم طبقهبندی میشود.[۱۲] همچنین ممکن است بهعنوان آتوپیک یا غیرآتوپیک طبقهبندی شود، که در آن آتوپی به استعداد ابتلا به واکنش حساسیت نوع ۱ اشاره دارد.[۱۳][۱۴]
هیچ درمان شناختهشدهای برای آسم وجود ندارد، اما میتوان آن را کنترل کرد[۵] علائم را میتوان با اجتناب از مواجهه با محرکها، مانند آلرژنها و محرکهای تنفسی، و با استفاده از کورتیکواستروئیدهای استنشاقی سرکوب کرد.[۷][۱۵] اگر نشانههای آسم کنترلنشده باقی بمانند، آگونیستهای بتا طولانیاثر (LABA) یا عوامل ضدلوکوترین ممکن است علاوه بر کورتیکواستروئیدهای استنشاقی استفاده شوند. [۱۶][۱۷] درمان نشانههایی که به سرعت در حال بدترشدن هستند، معمولاً با یک آگونیست بتا-۲ کوتاهاثر استنشاقی مانند سالبوتامول و کورتیکواستروئیدها صورت میگیرد که از راه خوراکی مصرف میشوند.[۸] در موارد بسیار شدید، کورتیکواستروئیدهای داخلوریدی، سولفات منیزیم و بستری شدن در بیمارستان ممکن است مورد نیاز باشند.[۱۸]
در سال ۲۰۱۹، آسم تقریباً ۲۶۲ میلیون نفر را تحت تأثیر قرار داد و باعث مرگ حدود ۴۶۱ هزار نفر شد[۹] بیشتر مرگومیرها در کشورهای در حال توسعه رخ داده است.[۵] آسم اغلب در دوران کودکی شروع میشود، [۵] و میزان آن از دهه ۱۹۶۰بهطور قابل توجهی افزایش یافتهاست.[۱۹] آسم در اوایل مصر باستان شناخته شدهبود..[۲۰] واژه «آسم» از یونانی ἆσθμα، âsthma به معنای نفسنفسزدن است.[۲۱]
علائم و نشانهها
آسم با دورههای مکرر خسخس سینه، تنگی نفس، احساس تنگی در قفسه سینه و سرفه مشخص میشود.[۲۲]خلط ممکن است از طریق سرفه از ریه تولید شود، اما اغلب به سختی بالا آورده میشود.[۲۳] در طول بهبودی پس از حمله آسم (تشدید)، ممکن است به دلیل سطوح بالای گلبولهای سفید خون به نام ائوزینوفیل، چرکی به نظر برسد.[۲۴] نشانهها معمولاً در شب و در اوایل صبح یا در پاسخ به ورزش یا هوای سرد بدتر میشوند.[۲۵] برخی از افراد مبتلا به آسم به ندرت دچار نشانهها میشوند، معمولاً در پاسخ به محرکها، در حالی که برخی دیگر ممکن است اغلب و به آسانی واکنش نشان دهند و دچار علائم پایدار شوند.[۲۶]
شرایط مرتبط
تعدادی دیگر از شرایط سلامت بیشتر در افراد مبتلا به آسم رخ میدهد، از جمله بیماری ریفلاکس معده (GERD)، التهاب بینی و سینوسها (رینوسینوزیت)، و ایست موقتی تنفس حین خواب (آپنه انسدادی).[۲۷] اختلالات روانشناختی نیز شایعتر هستند، [۲۸] با اختلالات اضطرابی که بین ۱۶ تا ۵۲ درصد و اختلالات خلقی در ۱۴ تا ۴۱ درصد رخ میدهند.[۲۹] مشخص نیست که آسم باعث مشکلات روانی میشود یا مشکلات روانی منجر به آسم میشود.[۳۰] آسم فعلی، اما نه آسم سابق، با افزایش مرگومیر ناشی از همه علل، مرگومیر ناشی از بیماری قلبی، و مرگومیر ناشی از بیماری دستگاه تنفسی تحتانی همراه است.[۳۱] آسم، به ویژه آسم شدید، به شدت با ایجاد بیماری انسدادی مزمن ریه (COPD) مرتبط است.[۳۲][۳۳][۳۴] افراد مبتلا به آسم، به خصوص اگر به خوبی کنترل نشده باشد، در معرض خطر افزایش واکنشهای کنتراست رادیویی هستند.[۳۵]
پوسیدگی دندان بیشتر در افراد مبتلا به آسم ایجاد می شود..[۳۶] این ممکن است به اثر آگونیستهای بتا ۲ در کاهش بزاق مربوط باشد..[۳۷] این داروها ممکن است خطر سایش شیمیایی دندان را افزایش دهند..[۳۷]
علل
آسم توسط ترکیبی از تعاملات محیطی و ژنتیکی پیچیده و ناشناخته ایجاد میشود.[۳۸][۳۹] این موارد هم بر شدت و هم بر پاسخگویی آن به درمان تأثیر میگذارند.[۴۰] اعتقاد بر این است که میزان افزایش اخیر آسم به دلیل تغییر اپیژنتیک (عوامل ارثی غیر از عوامل مرتبط با توالی DNA) و تغییر محیط زندگی است.[۴۱] آسمی که پیش از ۱۲ سالگی شروع میشود بیشتر به دلیل تأثیر ژنتیکی است، در حالی که شروع بعد از سن ۱۲ سالگی بیشتر به تأثیرات محیطی بازمیگردد.[۴۲]
عوامل محیطی
بسیاری از عوامل محیطی با ایجاد و تشدید آسم مرتبط بودهاند، از جمله آلرژنها، آلودگی هوا و دیگر مواد شیمیایی محیطی.[۴۳] موادی وجود دارند که به عنوان عامل ایجاد آسم در افراد در معرض تماس شناخته شدهاند و به آنها آسمزا (Asthmogens) میگویند. برخی از عوامل آسم رایج عبارتند از آمونیاک، لاتکس، آفتکشها، دودهای ناشی از لحیم و جوش، گردوغبار فلز یا چوب، پاشش رنگ ایزوسیانات در تعمیر خودرو، فرمالدئید، گلوتارآلدئید، انیدریدها، چسبها، رنگها، سیالات فلزکاری، مه روغن، کپکها.[۴۴][۴۵] سیگارکشیدن در دوران بارداری و پس از زایمان با خطر بیشتر نشانههای شبه آسم همراه است.[۴۶] کیفیت پایین هوا ناشی از عوامل محیطی مانند آلودگی ترافیک یا سطوح بالای ازن[۴۷] هم با ایجاد آسم و هم با افزایش شدت آسم مرتبط است.[۴۸] بیش از نیمی از موارد در کودکان در ایالات متحده در مناطقی رخ میدهد که کیفیت هوا کمتر از استانداردهای EPA است.[۴۹] کیفیت پایین هوا در جوامع کم درآمد و اقلیت رایجتر است.[۵۰]
قرارگرفتن در معرض ترکیبات آلی فرار داخلی (فضای سرپوشیده) ممکن است محرک آسم باشد. برای مثال، مواجهه با فرمالدئید، ارتباط مثبتی دارد.[۵۱] فتالات موجود در انواع خاصی از PVC با آسم در کودکان و بزرگسالان مرتبط است.[۵۲][۵۳] در حالی که قرارگرفتن در معرض آفتکشها با ایجاد آسم مرتبط است، هنوز رابطه علت و معلولی ایجاد نشده است.[۵۴][۵۵] یک متاآنالیز به این نتیجه رسید که اجاقهای گاز یک عامل خطر اصلی برای آسم هستند، یافتن حدود یک مورد از هر هشت مورد را در ایالات متحده میتوان به این موارد نسبت داد[۵۶]
اکثر شواهد از نقش علتی بین پاراستامول (استامینوفن) یا مصرف آنتیبیوتیک و آسم پشتیبانی نمیکنند.[۵۷][۵۸] یک بررسی سیستماتیک در سال ۲۰۱۴ نشان داد که ارتباط بین مصرف پاراستامول و آسم با در نظر گرفتن عفونتهای تنفسی ناپدید شد.[۵۹] استرس روانی مادر در دوران بارداری یک عامل خطر برای کودک برای ابتلا به آسم است.[۶۰]
آسم با قرارگرفتن در معرض آلرژنهای داخلی(فضای سرپوشیده) همراه است.[۶۱] آلرژنهای رایج داخلی شامل کنههای گردوغبار، سوسکها، شوره حیوانات (تکههایی از خز یا پر) و کپک هستند.[۶۲][۶۳] مشخص شده است که تلاشها برای کاهش کنههای گردوغبار روی علائم در افراد حساس بیاثر است.[۶۴][۶۵] شواهد ضعیف نشان میدهد که تلاش برای کاهش کپک با تعمیر ساختمانها ممکن است به بهبود علائم آسم در بزرگسالان کمک کند.[۶۶] برخی از عفونتهای تنفسی ویروسی، مانند ویروس سنسیشیال تنفسی و رینوویروس، [۲۱] ممکن است خطر ابتلا به آسم را در دوران کودکی افزایش دهند.[۶۷] با این حال، برخی عفونتهای دیگر ممکن است خطر را کاهش دهند.[۲۱]
فرضیه بهداشت
فرضیه بهداشت تلاش میکند تا میزان افزایشیافته آسم را در سرتاسر جهان به عنوان یک نتیجه مستقیم و ناخواسته کاهش مواجهه در دوران کودکی با باکتریها و ویروسهای غیربیماریزا توضیح دهد[۶۸][۶۹] پیشنهاد شده که کاهش قرار گرفتن در معرض باکتریها و ویروسها تا حدی به دلیل افزایش پاکیزگی و کاهش تعداد خانواده در جوامع مدرن است.[۷۰] قرار گرفتن در معرض سم (اندوتوکسین) باکتریایی در اوایل کودکی ممکن است از پیشرفت آسم جلوگیری کند، اما قرار گرفتن در معرض آن در سنین بالاتر ممکن است باعث انقباض برونش شود.[۷۱] شواهدی که از فرضیه بهداشت حمایت میکنند شامل نرخ پایینتر آسم در مزارع و خانوادههای دارای حیوانات خانگی است.[۷۰]
استفاده از آنتیبیوتیکها در اوایل زندگی با ایجاد آسم مرتبط است.[۷۲] همچنین، زایمان از طریق سزارین با افزایش خطر ابتلا به آسم (۲۰تا ۸۰درصد تخمین زده میشود) مرتبط است - این خطر افزایشیافته به فقدان رشد و تکثیر باکتریایی سالم نسبت داده میشود که نوزاد از عبور از کانال تولد به دست میآورد.[۷۳][۷۴] ارتباطی بین آسم و میزان ثروت وجود دارد که ممکن است با فرضیه بهداشت مرتبط باشد، زیرا افراد کمتر مرفه اغلب بیشتر در معرض باکتریها و ویروسها قرار میگیرند.[۷۵]
علل ژنتیکی
| سطح اندوتوکسین | CC ژنوتیپ | TT ژنوتیپ |
|---|---|---|
| در معرض زیاد | ریسک پایین | ریسک بالا |
| در معرض کم | ریسک بالا | ریسک پایین |
سابقه خانوادگی یک عامل خطر برای آسم بوده و ژنهای مختلفی در آن دخیل هستند.[۷۷] اگر یکی از دوقلوهای همسان مبتلا شود، احتمال ابتلای دیگری به این بیماری تقریباً ۲۵ درصد است..[۷۷] تا پایان سال ۲۰۰۵، تعداد ۲۵ ژن با آسم در شش یا چند جمعیت جداگانه مرتبط بودند، از جمله GSTM1, IL10, CTLA-4, SPINK5, LTC4S, IL4R و ADAM33, among others.[۷۸] بسیاری از این ژنها مربوط به سیستم ایمنی یا تعدیلکننده التهاب هستند. حتی میان این فهرست از ژنهایی که توسط مطالعات بسیار تکراری پشتیبانی میشوند، نتایج بین همه جمعیتهای آزمایششده یکسان نبوده است.[۷۸] در سال 2006 بیش از 100 ژن فقط در یک مطالعه ارتباط ژنتیکی با آسم مرتبط بودند.;[۷۸][۷۹]
برخی از انواع ژنتیکی فقط زمانی ممکن است باعث آسم شوند که با قرارگرفتن در معرض محیطی خاص ترکیب شوند.[۳۸] به عنوان مثال یک پلیمورفیسم (چند-شکلی) تکنوکلئوتیدی خاص در ناحیه CD14 و قرارگرفتن در معرض اندوتوکسین (یک محصول باکتریایی) است. قرارگرفتن در معرض اندوتوکسین میتواند از چندین منبع محیطی از جمله دود تنباکو، سگها و مزارع باشد. بنابراین، خطر ابتلا به آسم توسط ژنتیک فرد و سطح قرارگرفتن در معرض اندوتوکسین تعیین میشود.[۷۶]
بیماریها
التهاب پوستی آتوپیک، التهاب بینی آلرژیک و آسم را آتوپی مینامند.[۸۰] قویترین عامل خطر برای ابتلا به آسم، سابقه بیماری آتوپیک است.;[۶۷] آسم در افرادی که اگزما یا تب یونجه دارند با نرخ بسیار بیشتری رخ میدهد.[۸۱] آسم با گرانولوماتوز ائوزینوفیلیک همراه با پلیآنژیت (که قبلاً به عنوان سندرم چرگ-استراوس شناخته میشد)، یک بیماری خودایمنی و التهاب رگ همراه است..[۸۲] افراد مبتلا به انواع خاصی از کهیر ممکن است دچار علائم آسم نیز شوند.[۸۰]
بین چاقی و خطر ابتلا به آسم همبستگی وجود دارد که هر دو در سالهای اخیر افزایش یافتهاند.[۸۳][۸۴] عوامل متعددی از جمله کاهش عملکرد تنفسی به دلیل تجمع چربی و این واقعیت که بافت چربی منجر به یک حالت پیشالتهابی میشود، ممکن است نقش داشتهباشد.[۸۵]
داروهای مسدودکننده بتا مانند پروپرانولول میتوانند باعث ایجاد آسم در افراد مستعد شوند.[۸۶] [با این حال، داروهای مسدودکننده بتا انتخابی قلبی، در افراد مبتلا به بیماری خفیف یا متوسط، بیخطر به نظر میرسند.[۸۷][۸۸] دیگر داروهایی که میتوانند در بیماران آسمی مشکلاتی ایجاد کنند، مهارکنندههای آنزیم مبدل آنژیوتانسین، آسپرین و NSAIDها هستند.[۸۹] استفاده از داروهای سرکوب کننده اسید (مهارکنندههای پمپ پروتون و مسدودکنندههای H2) در دوران بارداری با افزایش خطر ابتلا به آسم در کودک مرتبط است.[۹۰]
تشدید حملات
برخی از افراد برای هفتهها یا ماهها آسم پایدار دارند و سپس بهطور ناگهانی دچار یک دوره آسم حاد میشوند. افراد مختلف به گونههای مختلف به عوامل مختلف واکنش نشان میدهند.[۹۱] بیشتر افراد ممکن است در اثر تعدادی از عوامل محرک دچار تشدید شدید شوند.[۹۱]
عوامل خانگی که میتوانند منجر به تشدید آسم شوند، عبارتند از گرد و غبار، ذرات حاصل از حیوانات (به ویژه موی گربه و سگ)، مواد حساسیتزای سوسک و کپک.[۹۱][۹۲] عطرها یکی از علل شایع حملات حاد در زنان و کودکان هستند. هر دو عفونت ویروسی و باکتریایی دستگاه تنفسی فوقانی میتوانند بیماری را بدتر کنند.[۹۱] استرس روانی ممکن است علائم را بدتر کند - تصور میشود که استرس سیستم ایمنی را تغییر داده و در نتیجه پاسخ التهابی راه هوایی را به آلرژنها و محرکها افزایش میدهد[۴۸][۹۳]
تشدید آسم در کودکان مدرسهای در پاییز، اندکی پس از بازگشت کودکان به مدرسه، به اوج خود میرسد. این ممکن است منعکسکننده ترکیبی از عوامل، از جمله تبعیت ضعیف از درمان، افزایش قرارگرفتن در معرض آلرژن و ویروس، و تغییر تحمل ایمنی باشد. شواهد محدودی برای راهنمایی رویکردهای احتمالی برای کاهش تشدیدهای پاییزی وجود دارد، اما درمان فصلی اومالیزوماب در حالی که هزینهبر است، از چهار تا شش هفته پیش از بازگشت به مدرسه ممکن است تشدید آسم پاییزی را کاهش دهد.[۹۴]
آسیب شناسی - فیزیولوژی
آسم نتیجه التهاب مزمن ناحیه هدایتکننده راههای هوایی (به ویژه برونشها و برونشیولها) است که متعاقباً منجر به افزایش انقباضپذیری عضلات صاف میشود. این عامل میان دیگر موارد منجر به حملات تنگی راه هوایی و علائم کلاسیک خسخس سینه میشود. باریکشدن راه هوایی معمولاً با یا بدون درمان قابل برگشت است. گاهیاوقات خود راههای هوایی تغییر میکنند.[۲۲] تغییرات معمولی در راههای هوایی شامل افزایش ائوزینوفیلها و ضخیمشدن بافت همبند مشبک است. بهطور مزمن، ماهیچه صاف مجاری هوایی ممکن است همراه با افزایش تعداد غدد مخاطی افزایش یابند. دیگر انواع سلولهای درگیر شامل لنفوسیتهای T، ماکروفاژها و نوتروفیلها هستند. همچنین ممکن است دیگر اجزای سیستم ایمنی، از جمله سیتوکینها، کموکاینها، هیستامین و لکوترینها درگیر باشند.[۲۱]
تشخیص آسم
در حالی که آسم یک بیماری کاملاً شناخته شده است، یک تعریف مورد توافق جهانی وجود ندارد.[۲۱] این بیماری توسط ابتکار جهانی برای آسم به عنوان «یک اختلال التهابی مزمن مجاری هوایی که در آن سلولها و عناصر سلولی بسیاری نقش دارند»، تعریف میشود. التهاب مزمن با افزایش حساسیت راه هوایی مرتبط است که به دورههایی از سرفه، تنگی نفس، احساس تنگی در قفسه سینه و سرفه بهویژه در شب یا اوایل صبح منجر میشود. این دورهها معمولاً با انسداد گسترده اما متغیر جریان هوا در ریه همراه است که اغلب بهطور خودبهخود یا با درمان قابل برگشت است.[۲۲]
در حال حاضر هیچ آزمایش دقیقی برای تشخیص وجود ندارد، و معمولاً بر اساس الگوی نشانهها و پاسخ به درمان در طول زمان تشخیص گذاشته میشود.[۶][۲۱] اگر سابقه خسخس مکرر، سرفه یا مشکل تنفسی وجود داشته باشد و این علائم به دلیل ورزش، عفونتهای ویروسی، مواد حساسیتزا یا آلاینده هوا رخ دهند یا بدتر شوند، ممکن است به آسم مشکوک شوند.[۹۵] سپس از اسپیرومتری برای تایید تشخیص استفاده میشود.[۹۵] در کودکان زیر شش سال، تشخیص دشوارتر است، زیرا آنها برای انجام اسپیرومتری بسیار کوچک هستند.[۹۶]
اسپیرومتری
انجام اسپیرومتری برای کمک به تشخیص و مدیریت بیماری توصیه میشود.[۹۷][۹۸] این تست بهترین آزمایش برای آسم است. این تست بهترین آزمایش برای آسم است. اگر FEV1 اندازهگیری شده با این روش بیش از 12 درصد بهبود یابد و حداقل 200 میلی لیتر پس از تجویز یک نایژه گشادکننده مانند سالبوتامول افزایش یابد، تشخیص را تأیید میکند. با این حال ممکن است در کسانی که سابقه آسم خفیف دارند، طبیعی باشد. [۲۱] از آنجایی که کافئین در افراد مبتلا به آسم یک گشادکننده نایژه است، استفاده از کافئین پیش از آزمایش عملکرد ریه ممکن است با نتایج تداخل داشته باشد.[۹۹] ظرفیت انتشار تکتنفسی میتواند به افتراق آسم از COPD کمک کند..[۲۱] انجام اسپیرومتری هر یک یا دو سال یکبار برای بررسی میزان کنترل آسم فرد منطقی است.[۱۰۰]
دیگر موارد
چالش متاکولین شامل استنشاق افزایش غلظت مادهای است که باعث تنگشدن راه هوایی در افراد مستعد میشود. اگر منفی باشد، به این معنی است که فرد مبتلا به آسم نیست. اما اگر مثبت باشد، وجود بیماری را اثبات نمیکند.[۲۱]
دیگر شواهد حمایتی عبارتند از: اختلاف ≥۲۰ درصد در اوج جریان بازدمی حداقل در سه روز در هفته به مدت حداقل دو هفته، بهبود ≥۲۰ درصد اوج جریان پس از درمان با سالبوتامول، کورتیکواستروئیدهای استنشاقی یا پردنیزون، یا ≥۲۰ درصد کاهش در اوج جریان به دنبال قرار گرفتن در معرض یک محرک.[۱۰۱] با این حال، آزمایش حداکثر جریان بازدمی نسبت به اسپیرومتری متغیرتر است و بنابراین برای تشخیص معمول توصیه نمیشود. ممکن است برای نظارت روزانه خود در افراد مبتلا به بیماری متوسط تا شدید و برای بررسی اثربخشی داروهای جدید مفید باشد. همچنین ممکن است در هدایت درمان در کسانی که تشدید حاد دارند، مفید باشد.[۱۰۲]
طبقهبندی
| شدت علائم | تناوب علائم | علائم شبانه | %FEV1 تغییرات پیشبینی شده | FEV1 تغییرپذیری | SABA استفاده از |
|---|---|---|---|---|---|
| متناوب | ≤2/هفته | ≤۲/ماه | ≥۸۰% | <۲۰% | ≤۲ روز در هفته |
| پایدار خفیف | >۲/هفته | ۳–۴/ماه | ≥۸۰% | ۲۰–۳۰% | >۲ روز در هفته |
| متوسط مداوم | روزانه | >۱/هفته | ۶۰–۸۰% | >۳۰% | روزانه |
| شدید مداوم | بهطور مداوم | مکرر (۷/هفته) | <۶۰% | >۳۰% | ≥ دو بار در روز |
آسم از نظر بالینی بر اساس فراوانی علائم، حجم بازدم اجباری در یک ثانیه (FEV1) و حداکثر سرعت بازدم طبقهبندی میشود..[۱۲] آسم همچنین ممکن است به عنوان آتوپیک (خارجی) یا غیرآتوپیک (داخلی) طبقهبندی شود، بر اساس اینکه آیا علائم توسط مواد حساسیتزا (آتوپیک) ایجاد میشود یا خیر (غیرآتوپیک).[۱۳] در حالی که آسم بر اساس شدت طبقهبندی میشود، در حال حاضر هیچ روش روشنی برای طبقهبندی زیرگروههای مختلف آسم فراتر از این سیستم وجود ندارد.[۱۰۳] یافتن راههایی برای شناسایی زیرگروههایی که به انواع مختلف درمانها به خوبی پاسخ میدهند، یک هدف حیاتی کنونی تحقیقات آسم است.[۱۰۳] اخیراً آسم بر اساس ارتباط آن با التهاب نوع ۲ یا التهاب غیر نوع ۲ طبقه بندی شده است. این رویکرد به طبقه بندی وابسته به ایمنی شناسی با درک در حال توسعه از فرآیندهای ایمنی اساسی و توسعه رویکردهای درمانی که التهاب نوع ۲ را هدف قرار می دهد هدایت می شود.[۱۰۴]
اگرچه آسم یک وضعیت انسدادی مزمن است، به عنوان بخشی از بیماری مزمن انسدادی ریه در نظر گرفته نمیشود، زیرا این اصطلاح بهطور خاص به ترکیبی از بیماریهایی اشاره دارد که غیرقابل برگشت هستند مانند برونشکتازی (بزرگی قسمتهایی از راههای هوایی ریه) و آمفیزم (بزرگی کیسههای هوایی ریه).[۱۰۵] برخلاف این بیماریها، انسداد راه هوایی در آسم معمولا برگشتپذیر است. با این حال، اگر درمان نشود، التهاب مزمن ناشی از آسم میتواند منجر به انسداد غیرقابل برگشت ریهها به دلیل بازسازی راه هوایی شود.[۱۰۶] برخلاف آمفیزم، آسم برونشها را تحت تأثیر قرار میدهد، نه کیسههای هوایی را (آلوئول).[۱۰۷] ترکیب آسم با جزئی از انسداد غیرقابل برگشت راه هوایی را سندرم همپوشانی آسم (ACOS)-بیماری انسدادی مزمن (COPD) مینامند. در مقایسه با دیگر افراد مبتلا به آسم «خالص» یا COPD، افراد مبتلا به ACOS عوارض، مرگومیر و احتمالاً بیماریهای همراه بیشتری را نشان میدهند.[۱۰۸]
تشدید آسم
| تقریباً کشنده | نزدیک به مرگ PaCO2 بالا تقریباً کشنده، یا نیاز به تهویه مکانیکی، یا هر دو | |
|---|---|---|
| تهدیدات زندگی (هر کدام از) | ||
| علائم بالینی | اندازه گیری ها | |
| تغییر سطح هوشیاری | حداکثر جریان < ۳۳% | |
| خستگی | اشباع اکسیژن < ۹۲% | |
| آریتمی | PaO2 < ۸ kPa | |
| فشار خون پایین | "طبیعی" PaCO2 | |
| سیانوز | ||
| سینه بی صدا | ||
| تلاش تنفسی ضعیف | ||
| حاد شدید (هر کدام از) | ||
| اوج جریان ۳۳–۵۰٪ | ||
| تعداد تنفس ≥ ۲۵ نفس در دقیقه | ||
| ضربان قلب ≥ ۱۱۰ ضربه در دقیقه | ||
| قادر به تکمیل جملات در یک نفس نیست | ||
| متوسط | علائم بدتر شدن | |
| حداکثر جریان ۵۰-۸۰٪ بهترین یا پیش بینی شده است | ||
| هیچ ویژگی آسم حاد شدید وجود ندارد | ||
تشدید حاد آسم معمولاً به عنوان حمله آسم شناخته میشود. علائم کلاسیک عبارتند از تنگی نفس، خسخس سینه و احساس تنگی در قفسه سینه.[۲۱] خسخس سینه اغلب هنگام بازدم است.[۱۱۰] در حالی که اینها نشانههای اولیه آسم هستند، [۱۱۱] برخی از افراد عمدتاً با سرفه ظاهر میشوند، و در موارد شدید، حرکت هوا ممکن است بهطور قابل توجهی مختل شود، بهطوری که صدای خسخس شنیده نمیشود.[۱۰۹] در کودکان، درد قفسه سینه اغلب وجود دارد.[۱۱۲]
علائمی که حین حمله آسم رخ میدهد، عبارتند از استفاده از عضلات کمکی تنفسی (عضلات استرنوکلیدوماستوئید و اسکالن گردن)، و ممکن است نبض متناقض (نبض که هنگام دم ضعیفتر و هنگام بازدم قویتر است) و تورم بیش از حد قفسه سینه وجود داشته باشد.[۱۱۳] رنگ آبی پوست و ناخن میتواند در اثر کمبود اکسیژن ایجاد شود.[۱۱۴]
در یک تشدید خفیف، اوج جریان بازدمی (PEFR)، ≥۲۰۰ لیتر/دقیقه یا ≥۵۰ درصد از بهترین مقدار پیشبینی شده است.[۱۱۵] متوسط بین ۸۰ تا ۲۰۰ لیتر در دقیقه یا ۲۵ تا ۵۰ درصد از بهترین مقدار پیشبینیشده، در حالی که شدید به صورت ≤ ۸۰ لیتر در دقیقه یا ≤۲۵ درصد از بهترین مقدار پیشبینیشده تعریف میشود.[۱۱۵]
آسم حاد شدید، که قبلا به عنوان وضعیت آسماتیکوس (Asthmaticus) شناخته میشد، یک تشدید حاد آسم است که به درمانهای استاندارد برونکودیلاتورها و کورتیکواستروئیدها پاسخ نمیدهد.[۱۱۶] نیمی از موارد به دلیل عفونت و دیگر موارد ناشی از آلرژن، آلودگی هوا، یا استفاده ناکافی یا نامناسب از دارو است.[۱۱۶]
آسم شکننده نوعی آسم است که با حملات مکرر و شدید قابل تشخیص است.[۱۰۹] آسم شکننده نوع ۱ یک بیماری است که علیرغم مصرف داروی شدید، تنوع وسیعی در اوج جریان دارد. آسم شکننده نوع ۲، آسم به خوبی کنترل شده با پسزمینه با تشدید شدید ناگهانی است.[۱۰۹]
آسم ناشی از ورزش
ورزش میتواند باعث انقباض برونش در افراد مبتلا به آسم یا بدون آسم شود.[۱۱۷] این بیماری در اکثر افراد مبتلا به آسم و تا ۲۰ درصد از افراد بدون آسم رخ میدهد.[۱۱۷] انقباض برونش ناشی از ورزش در ورزشکاران حرفهای رایج است. بالاترین میزان میان دوچرخهسواران (تا 45 درصد)، شناگران، و اسکیبازان صحرایی است.[۱۱۸] در حالی که ممکن است در هر شرایط آبوهوایی رخ دهد، زمانی که هوا خشک و سرد است بیشتر رایج است.[۱۱۹] بتا2 آگونیستهای استنشاقی به نظر نمیرسد عملکرد ورزشی را بین افراد بدون آسم بهبود بخشند،;[۱۲۰] با این حال، دوزهای خوراکی ممکن است استقامت و قدرت را بهبود بخشند.[۱۲۱][۱۲۲]
آسم شغلی
آسم در اثر (یا بدتر شدن) قرارگرفتن در محل کار، یک بیماری شغلی شایع گزارش شده است.[۱۲۳] با این حال، بسیاری از موارد گزارش یا به رسمیت شناخته نشده اند.[۱۲۴][۱۲۵] تخمین زده میشود که 5 تا 25 درصد از موارد آسم در بزرگسالان مربوط به کار باشد. چند صد عامل مختلف دخیل در این نوع دخیل هستند که رایجترین آنها عبارتند از: ایزوسیاناتها، غبار غلات و چوب، رزین، لاتکس، حیوانات و آلدئیدها. مشاغل مرتبط با بالاترین خطر مشکلات عبارتند از: کسانی که رنگپاشی میکنند، نانواها و کسانی که غذا را فرآوری میکنند، پرستاران، کارگران شیمیایی، کسانی که با حیوانات کار میکنند، جوشکاران، آرایشگران و کارگران چوب.[۱۲۳]
بیماری تنفسی تشدید شده با آسپرین
بیماری تنفسی تشدید شده با آسپرین (AERD)، همچنین به عنوان آسم ناشی از آسپرین شناخته میشود، تا 9 درصد از مبتلایان به آسم را تحت تاثیر قرار میدهد.[۱۲۶] AERD شامل آسم، پولیپ بینی، بیماری سینوسی، و واکنشهای تنفسی به آسپرین و دیگر داروهای NSAID (مانند ایبوپروفن و ناپروکسن) است.[۱۲۷] افراد اغلب دچار از دست دادن بویایی میشوند و بیشتر دچار واکنشهای تنفسی به الکل میشوند.[۱۲۸]
آسم ناشی از الکل
الکل ممکن است علائم آسم را در یک سوم افراد بدتر کند.[۱۲۹] این وضعیت ممکن است حتی در برخی از گروههای نژادی مانند ژاپنیها و کسانی که بیماری تنفسی تشدید شده با آسپرین دارند، شایعتر باشد.[۱۲۹] مطالعات دیگر بهبود علائم آسم ناشی از الکل را نشان دادهاند.[۱۲۹]
آسم غیرآتوپیک
آسم غیرآتوپیک که تحت عنوان ذاتی یا غیرآلرژیک نیز شناخته میشود، بین 10 و 33 درصد موارد را تشکیل میدهد. تست پوستی آن برای آلرژنهای استنشاقی رایج منفی است. اغلب در اواخر زندگی شروع میشود و زنان بیشتر از مردان مبتلا میشوند. درمانهای معمول ممکن است به خوبی مؤثر نباشند.[۱۳۰] این مفهوم که «غیرآتوپیک» مترادف با «غیر آلرژیک» است، توسط دادههای اپیدمیولوژیک که شیوع آسم ارتباط نزدیکی با سطح سرمی IgE استاندارد شده برای سن و جنس دارد، زیر سؤال میرود، که نشان میدهد آسم تقریباً همیشه با نوعی واکنش مرتبط با IgE همراه است و بنابراین اساس آلرژیک دارد، اگرچه به نظر نمیرسد همه محرکهای آلرژیکی که باعث آسم میشوند در مطالعات آلرژنهای هوازی مورد مطالعه قرار گرفته باشند (فرضیه «آنتیژن(های) گمشده») [۱۳۱] به عنوان مثال، یک مرور سیستماتیک و متاآنالیز بهروز شده از خطر منتسب به جمعیت (PAR) نشانگرهای زیستی کلامیدیا پنومونیه در آسم مزمن نشان داد که PAR برای IgE اختصاصی C. pneumonia حدود ۴۷ درصد است.[۱۳۲]
آسم عفونی
اگر از بیماران سؤال شود، ممکن است گزارش دهند که اولین علائم آسم آنها پس از یک بیماری حاد دستگاه تنفسی تحتانی شروع شده است. این نوع تاریخچه را سندرم «آسم عفونی» (IA)، [۱۳۳] یا «آسم مرتبط با عفونت» (AAWI) [۱۳۴] نامگذاری کردهاند تا شروع آسم مرتبط با عفونت را از ارتباط شناختهشده عفونتهای تنفسی با تشدید آسم افتراق دهند. شیوع گزارش شده IA برای بزرگسالان از حدود ۴۰ درصد در یک بخش مراقبتهای اولیه [۱۳۳] تا ۷۰ درصد در یک کلینیک تخصصی که عمدتاً بیماران مبتلا به آسم شدید را درمان میکند، متغیر است. [۱۳۵] شیوع واقعی جمعیت IA در آسم با شروع بزرگسالان ناشناخته است زیرا پزشکان برای استخراج این نوع تاریخچه بهطور معمول آموزش ندیدهاند و یادآوری آسم با شروع درکودکی چالشبرانگیز است.
تشخیصهای افتراقی
بسیاری از شرایط دیگر میتوانند علائمی را مشابه با علائم آسم ایجاد کنند. در کودکان، علائم ممکن است به دلیل دیگر بیماریهای راه هوایی فوقانی مانند رینیت آلرژیک و سینوزیت، همچنین دیگر علل انسداد راه هوایی از جمله جسم خارجی، تنگی نای، نرمی نای و حنجره، حلقههای عروقی، بزرگ شدن غدد لنفاوی یا تودههای گردن باشد.[۱۳۶] التهاب نایژک (برونشیولیت) و دیگر عفونتهای ویروسی نیز ممکن است باعث خسخس سینه شوند.[۱۳۷] بر اساس بیانیه انجمن تنفسی اروپا، ممکن است برچسب «آسم» برای کودکان پیش دبستانی مبتلا به خسخس سینه مناسب نباشد زیرا اطلاعات بالینی در مورد التهاب راههای هوایی وجود ندارد.[۱۳۸] در بزرگسالان، COPD، نارسایی احتقانی قلب، تودههای راه هوایی، و همچنین سرفههای ناشی از دارو به دلیل مهارکنندههای ACE (آنزیم مبدل آنژیوتانسین) ممکن است علائم مشابهی را ایجاد کنند. در هر دو جمعیت، اختلال عملکرد تارهای صوتی ممکن است بهطور مشابه ظاهر شود.[۱۳۶]
بیماری انسدادی مزمن ریه میتواند همراه با آسم باشد و میتواند به عنوان عارضه آسم مزمن رخ دهد. پس از سن 65 سالگی، اکثر افراد مبتلا به بیماری انسدادی راه هوایی، آسم و COPD خواهند داشت. در این شرایط، COPD را میتوان با افزایش نوتروفیلهای راه هوایی، افزایش غیرطبیعی ضخامت دیواره و افزایش عضله صاف در برونشها متمایز کرد. با این حال، این سطح از بررسی به دلیل COPD و آسم که اصول مدیریت مشابهی دارند، انجام نمیشود: کورتیکواستروئیدها، بتا آگونیستهای طولانیاثر، و ترک سیگار.[۱۳۹] این بیماری از نظر علائم شباهت زیادی به آسم دارد، با قرار گرفتن بیشتر در معرض دود سیگار، سن بالاتر، برگشتپذیری کمتر علائم پس از تجویز متسعکننده نایژه (برونکودیلاتور)، و کاهش احتمال سابقه خانوادگی آتوپی مرتبط است.[۱۴۰][۱۴۱]
پیشگیری
شواهد دال بر اثربخشی اقدامات برای جلوگیری از پیشرفت آسم ضعیف است.[۱۴۲] سازمان جهانی بهداشت کاهش عوامل خطر را مانند دود تنباکو، آلایندههای هوا، محرکهای شیمیایی از جمله عطر و تعداد عفونتهای دستگاه تنفسی تحتانی توصیه میکند.[۱۴۳][۱۴۴] تلاشهای دیگری که امیدوارکننده هستند، عبارتند از: محدود کردن قرار گرفتن در معرض دود در رحم، شیردهی، و افزایش قرار گرفتن در معرض مهدکودک یا خانوادههای پرجمعیت، اما هیچکدام به اندازه کافی حمایت نمیشوند که برای این اندیکاسیون توصیه شوند.[۱۴۲]
قرار گرفتن زودهنگام در معرض حیوانات خانگی ممکن است مفید باشند.[۱۴۵] نتایج حاصل از قرار گرفتن در معرض حیوانات خانگی در زمانهای دیگر قطعی نیست[۱۴۶] و تنها در صورت داشتن علائم آلرژیک به حیوان خانگی توصیه می شود که حیوانات خانگی از خانه خارج شوند.[۱۴۷]
اعمال محدودیتهای غذایی در دوران بارداری یا تغذیه با شیر مادر در پیشگیری از آسم در کودکان مؤثر نیست و توصیه نمیشود.[۱۴۷] مصرف امگا 3، رژیم غذایی مدیترانهای و آنتیاکسیدانها توسط برخی مطالعات پیشنهاد شده که ممکن است به پیشگیری از بحران کمک کنند، اما شواهد هنوز قطعی نیستند.[۱۴۸]
کاهش یا حذف ترکیبات شناختهشده برای افراد حساس از محل کار ممکن است مؤثر باشد.[۱۲۳] مشخص نیست که آیا واکسیناسیون سالانه آنفلوآنزا بر خطر تشدید تأثیر میگذارد یا خیر.[۱۴۹] با این حال، ایمنسازی توسط سازمان جهانی بهداشت توصیه میشود.[۱۵۰] ممنوعیت استعمال دخانیات در کاهش تشدید آسم مؤثر است.[۱۵۱]
مدیریت بالینی
در حالی که هیچ درمانی برای آسم وجود ندارد، علائم معمولاً قابل بهبود هستند.[۱۵۲] مؤثرترین درمان برای آسم، شناسایی محرکهایی مانند دود سیگار، حیوانات خانگی یا دیگر آلرژنها و از بین بردن قرار گرفتن در تماس با آنها است. اگر اجتناب از محرک کافی نباشد، استفاده از دارو توصیه میشود. داروهای دارویی بر اساس شدت بیماری و فراوانی علائم انتخاب میشوند. داروهای خاص برای آسم بهطور کلی به دو دسته سریعالاثر و طولانیاثر طبقهبندی میشوند.[۱۵۳][۱۵۴] داروهای ذکر شده در زیر در بهبود علائم آسم اثربخشی نشان دادهاند، با این حال اثربخشی استفاده در «دنیای واقعی» محدود است زیرا حدود نیمی از افراد مبتلا به آسم در سرتاسر جهان، حتی در صورت درمان، تحت کنترل هستند.[۱۵۵][۱۵۶][۱۵۷] افراد مبتلا به آسم ممکن است تا حد مطلوبی کنترل نشوند یا به این دلیل که دوزهای بهینه داروهای آسم مؤثر نیستند (به نام آسم مقاوم به درمان) یا به این دلیل که نمیتوانند (ناتوانی در پرداخت هزینه درمان، تکنیک ضعیف استفاده از داروهای استنشاقی) یا تمایلی به مصرف دوزهای بهینه (به نام «درمان دشوار» آسم) از داروهای تجویزشده آسم ندارند (اجتناب از عوارض جانبی کورتیکواستروئیدها). در عمل، برای بیمارانی که هرگز دوزهای بهینه داروهای آسم را مصرف نکردهاند، نمیتوان دستههای «مقاوم» را از «درمان مشکل» تشخیص داد. یک موضوع مرتبط این است که کارآزماییهای اثربخشی درمان آسم که دستورالعملهای درمان دارویی مبتنی بر آنها منتشر میشوند، اکثر افراد مبتلا به آسم را بهطور سیستماتیک حذف کردهاند.[۱۵۸][۱۵۹] به عنوان مثال، کارآزماییهای درمان اثربخشی آسم همیشه افراد واجد شرایط دیگر را که سیگار میکشند حذف میکنند، و سیگار کارآیی کورتیکواستروئیدهای استنشاقی را که پایه اصلی مدیریت کنترل آسم هستند، کاهش میدهد.[۱۶۰][۱۶۱][۱۶۲]
برونکودیلاتورها برای تسکین کوتاهمدت علائم توصیه میشوند. در کسانی که حملات گاهبهگاه دارند، به هیچ داروی دیگری نیاز نیست. I اگر بیماری خفیف پایدار وجود داشته باشد (بیش از دو حمله در هفته)، کورتیکواستروئیدهای استنشاقی با دوز پایین یا به جای آن، آنتاگونیست لکوترین یا تثبیتکننده ماستسل از طریق خوراکی توصیه میشوند. برای کسانی که حملات روزانه دارند، دوز بالاتری از کورتیکواستروئیدهای استنشاقی استفاده میشوند. در یک تشدید متوسط یا شدید، کورتیکواستروئیدهای خوراکی به این درمانها اضافه میشوند.[۸]
افراد مبتلا به آسم دارای میزان بالاتری از اضطراب، استرس روانی و افسردگی هستند.[۱۶۳][۱۶۴] این وضعیت با کنترل ضعیفتر آسم مرتبط است.[۱۶۳] درمان شناختیرفتاری ممکن است کیفیت زندگی، کنترل آسم و سطوح اضطراب را در افراد مبتلا به آسم بهبود بخشد.[۱۶۳]
بهبود دانش افراد در مورد آسم و استفاده از یک برنامه اقدام مکتوب به عنوان یکی از اجزای مهم مدیریت آسم شناسایی شدهاست.[۱۶۵] ارائه جلسات آموزشی که شامل اطلاعات مختص به فرهنگ یک فرد باشد احتمالاً مؤثر است.[۱۶۶] برای تعیین اینکه آیا افزایش آمادگی و دانش در مورد آسم میان کارکنان مدرسه و خانوادهها با استفاده از مداخلات خانگی و در مدرسه منجر به بهبود درازمدت ایمنی برای کودکان مبتلا به آسم میشود، انجام تحقیقات بیشتری ضروری است.[۱۶۷][۱۶۸][۱۶۹] مداخلات خود-مدیریتی آسم مبتنی بر مدرسه، که سعی در بهبود دانش در مورد آسم، محرکهای آن و اهمیت مرور منظم پزشک دارد، ممکن است پذیرش در بیمارستان و ویزیت در بخش اورژانس را کاهش دهد. این مداخلات همچنین ممکن است تعداد روزهایی را که کودکان علائم آسم را نشان میدهند کاهش داده و ممکن است منجر به بهبودهای جزئی در کیفیت زندگی مرتبط با آسم شود.[۱۷۰] برای تعیین اینکه تصمیمگیری مشترک برای مدیریت درمانی بزرگسالان مبتلا به آسم مفید است یا خیر، [۱۷۱] یا اینکه یک برنامه اقدام شخصی برای آسم مؤثر و ضروری است یا خیر، انجام تحقیقات بیشتری ضروری است.[۱۷۲] برخی از افراد مبتلا به آسم از دستگاه اندازهگیری کننده درصد اشباع اکسیژن خون (پالساکسیمتر) برای نظارت بر سطح اکسیژن خون خود در طول حمله آسم استفاده میکنند. با این حال، هیچ شواهدی در مورد استفاده در این موارد وجود ندارد.[۱۷۳]
اصلاح سبک زندگی
اجتناب از محرکها جزء کلیدی بهبود کنترل و جلوگیری از بروز حملات است. شایعترین محرکها عبارتند از آلرژنها، دود (از تنباکو یا منابع دیگر)، آلایندههای هوا، مسدودکنندههای بتا غیرانتخابی، و غذاهای حاوی سولفیت[۱۷۴][۱۷۵] کشیدن سیگار و دود دست دوم (دود غیرفعال) ممکن است اثربخشی داروهایی را مانند کورتیکواستروئیدها کاهش دهد.[۱۷۶] قوانینی که سیگار کشیدن را محدود میکنند، تعداد افرادی را که به دلیل آسم در بیمارستان بستری میشوند، کاهش میدهد.[۱۵۱] اقدامات کنترلکننده گرد و غبار، از جمله فیلتر هوا، مواد شیمیایی برای از بین بردن کنهها، استفاده از جاروبرقی، روکش تشک و روشهای دیگر هیچ تاثیری بر علائم آسم نداشتند.[۶۴] شواهد کافی وجود ندارد که نشان دهد رطوبتگیرها برای کنترل آسم مفید هستند.[۱۷۷]
بهطور کلی، ورزش در افراد مبتلا به آسم پایدار مفید است.[۱۷۸] یوگا میتواند بهبودهای کوچکی در کیفیت زندگی و علائم در افراد مبتلا به آسم ایجاد کند.[۱۷۹] برای تعیین اینکه کاهش وزن چقدر بر بهبود کیفیت زندگی، استفاده از خدمات مراقبتهای سلامت و اثرات نامطلوب برای افراد مبتلا به آسم در هر سنی مؤثر است، تحقیقات بیشتری ضروری است.[۱۸۰][۱۸۱]
داروها
داروهای مورد استفاده برای درمان آسم به دو دسته کلی تقسیم میشوند: داروهای تسکیندهنده سریع که برای درمان علائم حاد استفاده میشوند، و داروهای کنترل طولانیمدت برای جلوگیری از تشدید بیشتر.[۱۵۳] بهطور کلی برای بدتر شدن ناگهانی علائم یا برای درمان آسم در هر زمانی نیازی به آنتیبیوتیک نیست.[۱۸۲][۱۸۳]
داروهای تشدید آسم

- آگونیستهای گیرنده بتا 2 آدرنرژیک کوتاهاثر (SABA)، مانند سالبوتامول (albuterol USAN) خط اول درمان برای علائم آسم هستند.[۸] استفاده از آنها پیش از ورزش در کسانی که علائم ناشی از ورزش دارند، توصیه میشوند.[۱۸۴]
- داروهای آنتیکولینرژیک، مانند ایپراتروپیوم، در صورت استفاده همراه با SABA در افرادی که علائم متوسط یا شدید دارند، فواید بیشتری ارائه میدهند و ممکن است از بستریشدن در بیمارستان جلوگیری کنند.[۸][۱۸۵][۱۸۶] اگر فرد نتواند SABA را تحمل کند، میتوان از متسعکنندههای نایژه (برونکودیلاتور) آنتیکولینرژیکی نیز استفاده کرد.[۱۰۵] اگر کودک نیاز به بستری شدن در بیمارستان داشته باشد، به نظر نمیرسد که ایپراتروپیوم اضافی بیش از SABA کمک کند.[۱۸۷] برای کودکان بالای 2 سال با علائم حاد آسم، داروهای آنتیکولینرژیک استنشاقی که به تنهایی مصرف میشوند، بیخطر هستند، اما به اندازه SABA یا SABA استنشاقی همراه با داروهای آنتی کولینرژیک استنشاقی مؤثر نیستند.[۱۸۸][۱۸۵] بزرگسالانی که داروهای استنشاقی ترکیبی شامل آنتیکولینرژیکهای کوتاهاثر و SABA دریافت میکنند ممکن است در معرض خطر افزایش عوارض جانبی مانند لرزش، بیقراری و تپش قلب باشند.[۱۸۶]
- آگونیستهای آدرنرژیک قدیمیتر و غیرانتخابی، مانند اپینفرین استنشاقی، اثربخشی مشابهی با SABA دارند،[۱۸۹] اما به دلیل نگرانی در مورد تحریک بیش از حد قلب، مصرف آنها توصیه نمیشوند.[۱۹۰]
- کورتیکواستروئیدها همچنین به دلیل خواص ضدالتهابی خود میتوانند به فاز حاد تشدید کمک کنند. فواید کورتیکواستروئیدهای سیستمیک و خوراکی به خوبی ثابت شده است. همچنین میتوان از کورتیکواستروئیدهای استنشاقی یا نبولیزه استفاده کرد.[۱۴۸] برای بزرگسالان و کودکانی که به دلیل آسم حاد در بیمارستان بستری هستند، کورتیکواستروئیدهای سیستمیک (IV) علائم را بهبود میبخشند.[۱۹۱][۱۹۲] A یک دوره کوتاه کورتیکواستروئید پس از تشدید حاد آسم ممکن است به پیشگیری از عود و کاهش بستریشدن در بیمارستان کمک کند.[۱۹۳]
- داروهای دیگر که کمتر ثابت شده اند، سولفات منیزیم و هلیوم مخلوط با اکسیژن داخل وریدی یا نبولیزه شده هستند. آمینوفیلین نیز می تواند با احتیاط استفاده شود.[۱۴۸]
- در صورت هیپوکسمی شدید، تهویه مکانیکی آخرین راه حل است.[۱۴۸]
- تجویز داخل وریدی داروی آمینوفیلین در مقایسه با درمان استاندارد آگونیست بتا2 استنشاقی، بهبودی در اتساع برونش ایجاد نمیکند.[۱۹۴] درمان آمینوفیلین با عوارض جانبی بیشتری در مقایسه با درمان استنشاقی بتا2 آگونیست همراه است.[۱۹۴]
کنترل بلند مدت

- کورتیکواستروئیدها بهطور کلی مؤثرترین درمان موجود برای کنترل طولانیمدت در نظر گرفته میشوند.[۱۵۳] معمولاً از فرمهای استنشاقی آنها استفاده میشود، مگر در مورد بیماری شدید مداوم، که ممکن است به کورتیکواستروئیدهای خوراکی نیاز باشد.[۱۵۳] مقدار مصرف بستگی به شدت علائم دارد.[۱۹۵] دوز بالا و استفاده طولانیمدت ممکن است منجر به بروز عوارض جانبی رایج شود که عبارتند از: تاخیر در رشد، سرکوب آدرنال، و پوکی استخوان.[۱۴۸] به نظر میرسد استفاده مداوم (روزانه) از کورتیکواستروئید استنشاقی، به جای استفاده متناوب از آن، نتایج بهتری را در کنترل تشدید آسم ارائه میدهد.[۱۴۸] کورتیکواستروئیدهای رایج مورد استفاده عبارتند از بودزونید، فلوتیکازون، مومتازون و سیکلسوناید.[۱۴۸]
- آگونیستهای گیرنده بتا آدرنرژیک طولانیاثر (LABA) مانند سالمترول و فورموترول میتوانند کنترل آسم را حداقل در بزرگسالان، زمانی که همراه با کورتیکواستروئیدهای استنشاقی تجویز میکنند، بهبود بخشند.[۱۹۶][۱۹۷] در کودکان این مزیت نامشخص است.[۱۹۶][۱۹۸][۱۹۷] هنگامی که بدون استروئید استفاده میشوند، خطر عوارض جانبی شدید را افزایش میدهند، [۱۹۹] و با کورتیکواستروئیدها ممکن است کمی خطر را افزایش دهند.[۲۰۰][۲۰۱] شواهد نشان میدهد برای کودکانی که آسم مداوم دارند، یک رژیم درمانی که شامل LABA اضافهشده به کورتیکواستروئیدهای استنشاقی است، ممکن است عملکرد ریه را بهبود بخشد، اما میزان تشدیدهای جدی را کاهش نمیدهد.[۲۰۲] کودکانی که به LABA به عنوان بخشی از درمان آسم خود نیاز دارند، ممکن است نیاز به مراجعه بیشتر به بیمارستان داشته باشند.[۲۰۲]
- آنتاگونیستهای گیرنده لوکوترین (عوامل ضدلکوترین مانند مونتهلوکاست و زفیرلوکاست) ممکن است علاوه بر کورتیکواستروئیدهای استنشاقی، معمولاً همراه با LABA نیز استفاده شوند. [۱۷][۲۰۳][۲۰۴][۲۰۵] برای بزرگسالان یا نوجوانانی که آسم مداوم دارند که به خوبی کنترل نمیشود، افزودن عوامل ضدلکوترین به همراه کورتیکواستروئیدهای استنشاقی روزانه، عملکرد ریه را بهبود میبخشد و خطر تشدید آسم متوسط و شدید را کاهش میدهد.[۲۰۴] عوامل ضدلکوترین ممکن است به تنهایی برای نوجوانان و بزرگسالان مؤثر باشند، با این حال هیچ تحقیق واضحی وجود ندارد که نشان دهد کدام افراد مبتلا به آسم از گیرنده ضدلکوترین به تنهایی سود میبرند.[۲۰۶] در افراد زیر پنج سال، داروهای ضدلکوترین اضافی پس از کورتیکواستروئیدهای استنشاقی ترجیح داده شد.[۱۴۸][۲۰۷] یک بررسی سیستماتیک کاکرین در سال 2013 به این نتیجه رسید که به نظر میرسد عوامل ضدلکوترین زمانی که به استروئیدهای استنشاقی برای درمان کودکان اضافه میشوند، سود کمی دارند.[۲۰۸] گروه مشابهی از داروها، مهارکنندههای 5-LOX، ممکن است به عنوان جایگزینی در درمان مزمن آسم خفیف تا متوسط میان کودکان بزرگتر و بزرگسالان استفاده شود.[۱۷][۲۰۹] از سال 2013 یک دارو در این خانواده به نام زیلوتن وجود دارد.[۱۷]
- تثبیتکنندههای ماستسل (مانند کرومولین سدیم) جایگزینهای بیخطری برای کورتیکواستروئیدها هستند اما ترجیح داده نمیشوند زیرا باید بهطور مکرر تجویز شوند.[۱۵۳][۱۷]
- تئوفیلین خوراکی گاهیاوقات برای کنترل آسم مزمن استفاده میشود، اما استفاده از آنها به دلیل عوارض جانبی آنها به حداقل میرسد.[۱۴۸]
- Omalizumab، یک آنتیبادی مونوکلونال در برابر IgE، راهی جدید برای کاهش تشدید با کاهش سطح IgE در گردش است که نقش مهمی در آسم آلرژیک دارد.[۱۴۸][۲۱۰]
- داروهای آنتی کولینرژیک مانند ایپراتروپیوم بروماید برای درمان آسم مزمن در کودکان بالای 2 سال مفید نشان داده نشده است،[۲۱۱] اما برای درمان معمول آسم مزمن در بزرگسالان پیشنهاد نمی شود.[۲۱۲]
- شواهد قوی برای توصیه داروی کلروکین به عنوان جایگزینی برای مصرف خوراکی کورتیکواستروئیدها (برای کسانی که قادر به تحمل استروئیدهای استنشاقی نیستند) وجود ندارد.[۲۱۳] متوترکسات به دلیل اثرات نامطلوب مرتبط با مصرف متوترکسات و حداقل تسکین علائم آسم، به عنوان جایگزینی برای مصرف کورتیکواستروئیدها از راه خوراکی پیشنهاد نمیشود.[۲۱۴]
- آنتیبیوتیکهای ماکرولید، بهویژه آزیترومایسین ماکرولید آزالید، یک گزینه درمانی توصیهشده اخیراً توسط GINA برای آسم مقاوم و شدید ائوزینوفیلیک و غیرائوزینوفیلیک است که بر اساس اثربخشی آزیترومایسین در کاهش تشدیدهای متوسط و شدید ترکیب شده است[۲۱۵][۲۱۶] مکانیسم اثر آزیترومایسین مشخص نشده و میتواند شامل فعالیتهای ضدالتهابی پاتوژن و/یا میزبان باشد.[۲۱۷] مشاهدات بالینی محدود نشان میدهند که برخی از بیماران مبتلا به آسم تازه شروع شده و مبتلا به آسم «درمان دشوار» (از جمله بیماران مبتلا به سندرم همپوشانی آسم-COPD - ACOS) ممکن است بهطور چشمگیری به آزیترومایسین پاسخ دهند.[۲۱۸][۲۱۹] با این حال، این گروه از بیماران آسم در کارآزماییهای درمانی تصادفی مورد مطالعه قرار نگرفته و انتخاب بیمار باید به دقت فردی باشد.
برای کودکان مبتلا به آسم که با درمان ترکیبی کورتیکواستروئیدهای استنشاقی (ICS) و بتا2 آگونیستهای طولانیاثر (LABA) به خوبی کنترل میشود، فواید و مضرات قطع LABA و ترک درمان فقط با ICS نامشخص است.[۲۲۰] Iدر بزرگسالانی که آسم پایدار دارند در حالی که ترکیبی از LABA و کورتیکواستروئیدهای استنشاقی (ICS) مصرف میکنند، توقف LABA ممکن است خطر تشدید آسم را افزایش دهد که نیاز به درمان با کورتیکواستروئیدهای خوراکی دارد.[۲۲۱] توقف LABA احتمالاً تفاوت مهمی در کنترل آسم یا کیفیت زندگی مرتبط با آسم ندارد.[۲۲۱] اینکه قطع کردن LABA خطر بروز عوارض جانبی جدی یا تشدیدهایی را که نیاز به مراجعه به بخش اورژانس یا بستری شدن در بیمارستان دارند را افزایش می دهد یا خیر، مشخص نیست.[۲۲۱]
روشهای مصرف داروها
داروها معمولاً به صورت استنشاقی با دوز اندازهگیری شده (MDIs) در ترکیب با spacer آسم یا به عنوان یک استنشاق پودر خشک ارائه میشوند. spacer یک استوانه پلاستیکی است که دارو را با هوا مخلوط میکند و دریافت دوز کامل دارو را آسانتر میکند. ممکن است از نبولایزر نیز استفاده شود. نبولایزرها و spacerها در کسانی که علائم خفیف تا متوسط دارند به یک اندازه مؤثر هستند. با این حال، شواهد کافی برای تعیین وجود تفاوت در افراد مبتلا به بیماری شدید وجود ندارد.[۲۲۲] برای ارائه بتا آگونیستهای کوتاهاثر در آسم حاد در کودکان، spacerها ممکن است مزایایی در مقایسه با نبولایزرها داشته باشند، اما در کودکان مبتلا به آسم تهدیدکننده حیات مطالعه نشدهاند.[۲۲۳] شواهد قوی برای استفاده از LABA داخل وریدی برای بزرگسالان یا کودکان مبتلا به آسم حاد وجود ندارد.[۲۲۴] شواهد کافی برای مقایسه مستقیم اثربخشی استنشاقی با دوز اندازهگیری شده متصل به spacer خانگی در مقایسه با spacer تجاری موجود برای درمان کودکان مبتلا به آسم وجود ندارد.[۲۲۵]
اثرات نامطلوب
استفاده طولانیمدت از کورتیکواستروئیدهای استنشاقی در دوزهای معمولی خطر جزئی عوارض جانبی را به همراه دارد.[۲۲۶] خطرات عبارتند از برفک دهان، ایجاد آب مروارید، و کاهش اندک در سرعت رشد. [۲۲۶][۲۲۷][۲۲۸] شستوشوی دهان پس از استفاده از استروئیدهای استنشاقی میتواند خطر ابتلا به برفک را کاهش دهد.[۲۲۹] دوزهای بالاتر استروئیدهای استنشاقی ممکن است منجر به کاهش تراکم معدنی استخوان شوند.[۲۳۰]
دیگر موارد
التهاب در ریهها را میتوان با سطح اکسیدنیتریک بازدم تخمین زد.[۲۳۱][۲۳۲] T استفاده از سطوح اکسید نیتریک بازدمی (FeNO) برای هدایت دوز داروهای آسم ممکن است مزایای کمی برای پیشگیری از حملات آسم داشته باشد، اما مزایای بالقوه آن به اندازه کافی قوی نیست که این رویکرد به عنوان روشی برای هدایت درمان آسم در بزرگسالان یا کودکان توصیه شود. [۲۳۱][۲۳۲]
وقتی آسم به داروهای معمولی پاسخ نمیدهد، گزینههای دیگری هم برای مدیریت اورژانسی و هم برای پیشگیری از تشدید عود در دسترس هستند. گزینههای اضافی عبارتند از:
- اکسیژن مرطوب برای کاهش هیپوکسی در صورتی که اشباع به زیر 92 درصد برسد.[۱۴۸]
- کورتیکواستروئید خوراکی با پنج روز پردنیزون که همان 2 روز دگزامتازون است، توصیه میشود.[232] یک مطالعه، یک دوره هفت روزه از استروئیدها را توصیه کرد.[۲۳۳] یک بررسی، یک دوره هفت روزه استروئید را توصیه کرده است.[۲۳۴]
- درمان داخل وریدی سولفات منیزیم هنگامی که علاوه بر دیگر درمانها در حملات آسم حاد متوسط استفاده میشود، اتساع برونش را افزایش میدهد.[۱۸][۲۳۵][۲۳۶] در بزرگسالان، درمان وریدی منجر به کاهش پذیرش در بیمارستان میشود.[۲۳۷] سطوح پایین شواهد نشان میدهد که سولفات منیزیم استنشاقی (نبولیزه شده) ممکن است فواید کمی برای درمان آسم حاد در بزرگسالان داشته باشد.[۲۳۸] بهطور کلی، شواهد با کیفیت بالا نشاندهنده فواید زیادی برای ترکیب سولفات منیزیم با درمانهای استاندارد استنشاقی برای بزرگسالان مبتلا به آسم نیست.[۲۳۸]
- هلیوکس، مخلوطی از هلیوم و اکسیژن، نیز ممکن است در موارد شدید در نظر گرفته شود.[۱۸]
- سالبوتامول داخل وریدی توسط شواهد موجود حمایت نمیشود و بنابراین فقط در موارد شدید استفاده میشود.[۲۳۹]
- متیلگزانتینها (مانند تئوفیلین) زمانی بهطور گسترده مورد استفاده قرار میگرفتند، اما بهطور قابل توجهی به اثرات بتا آگونیستهای استنشاقی نمیافزایند.[۲۳۹] استفاده از آنها در تشدید حاد بحث برانگیز است.[۲۴۰]
- کتامین بی حس کننده تجزیه کننده از نظر تئوری مفید است اگر در افرادی که به ایست تنفسی نزدیک می شوند به لوله گذاری و تهویه مکانیکی نیاز باشد. با این حال، هیچ مدرکی از کارآزماییهای بالینی برای تأیید این موضوع وجود ندارد.[۲۴۱] بررسی کاکرین در سال ۲۰۱۲ هیچ سود قابل توجهی از استفاده از کتامین در آسم حاد شدید در کودکان پیدا نکرد.[۲۴۲]
- برای کسانی که آسم شدید و مداوم دارند و با کورتیکواستروئیدهای استنشاقی و LABA کنترل نمیشوند، ترموپلاستی برونش ممکن است یک گزینه باشد.[۲۴۳] این روش شامل تحویل انرژی حرارتی کنترلشده به دیواره راه هوایی طی یک سری برونکوسکوپی است.[۲۴۳][۲۴۴] در حالی که ممکن است دفعات تشدید را در چند ماه اول افزایش دهد، به نظر میرسد میزان بعدی را کاهش دهد. اثرات بیش از یک سال آن ناشناخته است. [۲۴۵]
- تزریق آنتیبادی مونوکلونال مانند مپولیزوماب,[۲۴۶] دوپیلوماب,[۲۴۷] یا امالیزوماب ممکن است در افراد مبتلا به آسم آتوپیک ضعیف مفید باشند.[۲۴۸] با این حال، از سال ۲۰۱۹ این داروها گران هستند و بنابراین استفاده از آنها برای کسانی که علائم شدید دارند برای دستیابی به مقرونبهصرفه بودن محفوظ است.[۲۴۹] آنتیبادیهای مونوکلونال که اینترلوکین ۵ (IL-۵) یا گیرنده آن (IL-۵R) را هدف قرار میدهند، از جمله مپولیزوماب، رزلیزوماب یا بنرالیزوماب، علاوه بر مراقبتهای استاندارد در آسم شدید، در کاهش میزان تشدید آسم مؤثر هستند. شواهد محدودی برای بهبود کیفیت زندگی مرتبط با سلامت و عملکرد ریه وجود دارد.[۲۵۰]
- شواهد حاکی از آن است که ایمونوتراپی زیرزبانی در افراد مبتلا به رینیت آلرژیک و آسم باعث بهبود نتایج میشود.[۲۵۱]
- مشخص نیست که تهویه با فشار مثبت غیرتهاجمی در کودکان کاربرد دارد یا خیر، زیرا به اندازه کافی مطالعه نشده است.[۲۵۲]
پایبندی به درمانهای آسم
ماندن در رویکرد درمانی برای پیشگیری از تشدید آسم میتواند چالش برانگیز باشد، به خصوص اگر فرد نیاز به مصرف روزانه دارو یا درمان داشته باشد.[۲۵۳] دلایل پایبندی ضعیف از تصمیم آگاهانه برای پیروی نکردن از رژیم درمانی پیشنهادی به دلایل مختلف از جمله اجتناب از عوارض جانبی احتمالی، اطلاعات نادرست یا دیگر باورها در مورد دارو متغیر است.[۲۵۳] مشکلات دسترسی به درمان و مشکلات اجرای مؤثر درمان نیز میتواند منجر به پایبندی کمتر شود. رویکردهای مختلفی برای تلاش و بهبود پایبندی به درمانها برای کمک به افراد در پیشگیری از تشدید جدی آسم از جمله مداخلات دیجیتالی انجام شده است.[۲۵۳]
طب جایگزین
بسیاری از افراد مبتلا به آسم، مانند افراد مبتلا به دیگر اختلالات مزمن، از درمانهای جایگزین استفاده میکنند. بررسیها نشان میدهند که تقریباً ۵۰ درصد از نوعی درمان غیرمتعارف استفاده میکنند.[۲۵۴][۲۵۵] دادههای کمی برای حمایت از اثربخشی بیشتر این درمانها وجود دارد..
شواهد برای حمایت از استفاده از ویتامین C یا ویتامین E برای کنترل آسم کافی نیست.[۲۵۶][۲۵۷] حمایت برای استفاده از ویتامین C در برونکواسپاسم ناشی از ورزش وجود دارد.[۲۵۸] مکملهای غذایی روغن ماهی (اسیدهای چرب n-۳ دریایی) [۲۵۹] و کاهش سدیم رژیم غذایی [۲۶۰] به نظر نمیرسد به بهبود کنترل آسم کمک کنند. در افراد مبتلا به آسم خفیف تا متوسط، درمان با مکمل ویتامین D یا متابولیتهای هیدروکسیله آن، تشدید حاد را کاهش نمیدهند یا کنترل را بهبود نمیبخشند.[۲۶۱] شواهد محکمی وجود ندارد که نشان دهد مکملهای ویتامین D باعث بهبود علائم روزانه آسم یا عملکرد ریه فرد میشود.[۲۶۱] شواهد محکمی وجود ندارد که نشان دهد بزرگسالان مبتلا به آسم باید از غذاهای حاوی مونوسدیم گلوتامات (MSG) اجتناب کنند.[۲۶۲] مطالعات باکیفیت کافی برای تعیین اینکه کودکان مبتلا به آسم باید از خوردن غذاهای حاوی MSG اجتناب کنند یا خیر، انجام نشده است.[۲۶۲]
طب سوزنی برای درمان توصیه نمیشود زیرا شواهد کافی برای حمایت از آن وجود ندارد.[۲۶۳][۲۶۴] یونیزهکنندههای هوا هیچ شواهدی را مبنی بر بهبود علائم آسم یا سودمندی عملکرد ریه نشان نمیدهند. این روش بهطور یکسان برای مولدهای یون مثبت و منفی اعمال میشود.[۲۶۵] درمانهای دستی، از جمله مانورهای درمانی استئوپاتیک، کایروپراکتیک، فیزیوتراپی تنفسی، شواهد کافی را برای حمایت از استفاده از آنها در درمان آسم ندارند[۲۶۶] با این حال، توانبخشی ریوی ممکن است کیفیت زندگی و ظرفیت تمرین عملکردی را در مقایسه با مراقبت های معمول برای بزرگسالان مبتلا به آسم بهبود بخشد.[۲۶۷] تکنیک تنفس Buteyko برای کنترل تهویه زیاد ریهها (هیپرونتیلاسیون) ممکن است منجر به کاهش مصرف دارو شود. با این حال، این روش هیچ تاثیری بر عملکرد ریه ندارد.[۱۵۴] بنابراین یک هیئت متخصص احساس کرد که شواهد برای حمایت از استفاده از آن ناکافی است.[۲۶۳] شواهد روشنی وجود ندارد که تمرینات تنفسی برای درمان کودکان مبتلا به آسم مؤثر باشد.[۲۶۸]
پیشآگهی
پیشآگهی آسم بهطور کلی خوب است، به ویژه برای کودکان مبتلا به بیماری خفیف.[۲۶۹] مرگومیر در طول چند دهه اخیر به دلیل شناخت بهتر و بهبود مراقبت کاهش یافته است.[۲۷۰] در سال ۲۰۱۰ میزان مرگومیر ۱۷۰ در میلیون برای مردان و ۹۰ در میلیون برای زنان بود.[۲۷۱] این میزان بین کشورها تا ۱۰۰ برابر متفاوت است.[۲۷۱]
تا سال ۲۰۰۴ در سطح جهانی باعث ناتوانی متوسط یا شدید در ۱۹.۴ میلیون نفر می شود (که ۱۶ میلیون آن در کشورهای کم درآمد و متوسط هستند).[۲۷۲] از آسم تشخیص داده شده در دوران کودکی، نیمی از موارد پس از یک دهه دیگر تشخیص داده نمی شود.[۷۷] بازسازی راه هوایی مشاهده شده است، اما مشخص نیست که آیا این تغییرات مضر یا مفید هستند.[۲۷۳] به نظر می رسد درمان زودهنگام با کورتیکواستروئیدها از کاهش عملکرد ریه جلوگیری کرده یا آن را بهبود می بخشد.[۲۷۴] آسم در کودکان نیز بر کیفیت زندگی والدین تأثیرات منفی دارد.[۲۷۵]
-
مرگ ناشی از آسم به ازای هر میلیون نفر در سال ۲۰۱۲۰–۱۰۱۱–۱۳۱۴–۱۷۱۸–۲۳۲۴–۳۲۳۳–۴۳۳۳–۵۰۵۱–۶۶۶۷–۹۵۹۶–۲۵۱
-
تعداد سالهای از دست رفته با ناتوانی برای آسم به ازای هر ۱۰۰۰۰۰ نفر در سال ۲۰۰۴[۲۷۶]اطلاعاتی وجود ندارد۰-۱۰۰۱۰۰–۱۵۰۱۵۰–۲۰۰۲۰۰–۲۵۰۲۵۰–۳۰۰۳۰۰–۳۵۰۳۵۰–۴۰۰۴۰۰–۴۵۰۴۵۰–۵۰۰۵۰۰–۵۵۰۵۵۰–۶۰۰>۶۰۰
همهگیرشناسی

در سال ۲۰۱۹، تقریباً ۲۶۲ میلیون نفر در سراسر جهان به آسم مبتلا شدند و تقریباً ۴۶۱ هزار نفر بر اثر این بیماری جان خود را از دست دادند.[۹] نرخها بین کشورها با شیوع بین ۱ تا ۱۸ درصد متفاوت است.[۲۲] در کشورهای توسعهیافته شایعتر از کشورهای در حال توسعه است.[۲۲] بنابراین، نرخ پایینتری در آسیا، اروپای شرقی و آفریقا مشاهده میشود[۲۱] در کشورهای توسعهیافته، در افرادی که از نظر اقتصادی محروم هستند شایعتر است، در حالی که در کشورهای در حال توسعه بیشتر در افراد مرفه دیده میشود.[۲۲] دلیل این تفاوتها به خوبی مشخص نیست.[۲۲] کشورهای کم درآمد و متوسط بیش از ۸۰ درصد موارد مرگومیر را تشکیل میدهند.[۲۷۸]
در حالی که آسم در پسران دو برابر دختران است، [۲۲] آسم شدید به میزان مساوی رخ میدهد.[۲۷۹] در مقابل، میزان آسم در زنان بالغ بیشتر از مردان است[۲۲] و در جوانان شایعتر از افراد مسن.[۲۱] در سال ۲۰۱۰، کودکان مبتلا به آسم بیش از ۹۰۰ هزار ویزیت بخش اورژانس را به خود اختصاص دادند، که آن را به شایعترین دلیل برای پذیرش در بیمارستان پس از ویزیت در بخش اورژانس در ایالات متحده در سال ۲۰۱۱ تبدیل کرد.[۲۸۰][۲۸۱]
نرخ جهانی آسم بین دهه ۱۹۶۰ و ۲۰۰۸ بهطور قابل توجهی افزایش یافته است [۱۹][۲۸۲] و از دهه ۱۹۷۰ به عنوان یک مشکل عمده سلامت عمومی شناخته شده است.[۲۱] نرخ آسم در جهان توسعهیافته از اواسط دهه 1990 با افزایش اخیر عمدتاً در کشورهای در حال توسعه افزایش یافته است.[۲۸۳] آسم تقریباً ۷ درصد از جمعیت ایالات متحده [۱۹۹] و ۵ درصد از جمعیت بریتانیا را درگیر میکند.[۲۸۴] کانادا، استرالیا و نیوزلند دارای نرخهایی در حدود ۱۴-۱۵ درصد هستند.[۲۸۵]
میانگین نرخ مرگومیر از ۲۰۱۱ تا ۲۰۱۵ بر اثر آسم در بریتانیا حدود ۵۰ درصد بیشتر از میانگین اتحادیه اروپا بود و در آن زمان حدود ۵ درصد افزایش یافته است.[۲۸۶] کودکان به احتمال زیاد به دلیل علائم آسم پس از شروع مدرسه در سپتامبر به پزشک مراجعه میکنند.[۲۸۷]
مطالعات اپیدمیولوژیک مبتنی بر جمعیت، ارتباط زمانی بین بیماریهای حاد تنفسی، آسم و ایجاد آسم شدید با محدودیتهای برگشتناپذیر جریان هوا (معروف به سندرم «همپوشانی» بیماری انسدادی مزمن ریوی، یا ACOS) را توصیف میکنند.[۲۸۸][۲۸۹][۲۹۰] دادههای آیندهنگر مبتنی بر جمعیت نشان میدهد که به نظر میرسد ACOS نوعی آسم شدید را نشان میدهد که با بستریشدنهای مکرر در بیمارستان مشخص میشود و نتیجه آسم زودرس است که به انسداد جریان هوای ثابت پیشرفت کرده است.[۲۹۱]
اقتصاد
از سال ۲۰۰۰ تا ۲۰۱۰، متوسط هزینه هر بستری در بیمارستان مرتبط با آسم در ایالات متحده برای کودکان در حدود ۳۶۰۰ دلار نسبتاً ثابت باقیماند، در حالی که میانگین هزینه هر اقامت در بیمارستان مرتبط با آسم برای بزرگسالان از ۵۲۰۰ دلار به ۶۶۰۰ دلار افزایش یافت.[۲۹۲] در سال ۲۰۱۰، Medicaid بیشترین پرداختکننده اولیه بین کودکان و بزرگسالان ۱۸ تا ۴۴ ساله در ایالات متحده بود. بیمه خصوصی دومین پرداختکننده رایج بود.[۲۹۲] میان کودکان و بزرگسالان در جوامع کمدرآمد در ایالات متحده، میزان بستری شدن در بیمارستان برای آسم در سال ۲۰۱۰ بیشتر از افراد در جوامع با درآمد بالاتر است.[۲۹۲]
تاریخ

آسم در مصر باستان شناخته شده بود و با نوشیدن مخلوطی از بخور معروف به کیفی درمان میشد.[۲۰] حدود ۴۵۰ سال پیش از میلاد توسط بقراط به عنوان یک مشکل تنفسی خاص نامگذاری شد، و کلمه یونانی برای «نفس زدن» اساس نام امروزی ما را تشکیل میدهد.[۲۱] در سال ۲۰۰ پیش از میلاد اعتقاد بر این بود که حداقل تا حدی با احساسات مرتبط است.[۲۹] در قرن دوازدهم، پزشک-فیلسوف یهودی، میمونیدس، رسالهای در مورد آسم به زبان عربی نوشت که تا حدی بر اساس منابع عربی بود و در آن علائم بیماری را مورد بحث قرار داد، رژیمهای غذایی و دیگر روشهای درمانی را پیشنهاد کرد و بر اهمیت آبوهوا و هوای پاک تأکید داشت. [۲۹۳] طب سنتی چینی همچنین داروهایی را برای آسم ارائه میدهد، همانطور که توسط یک دستنوشته باقیمانده در قرن چهاردهم که توسط بنیاد ولکام سرپرستی شده بود، نشان داده شده است.[۲۹۴]
در سال ۱۸۷۳، یکی از اولین مقالات در پزشکی مدرن در مورد این موضوع تلاش کرد تا پاتوفیزیولوژی بیماری را توضیح دهد، در حالی که یکی در سال ۱۸۷۲، به این نتیجه رسید که آسم را میتوان با مالیدن کلروفرم به قفسه سینه درمان کرد.[۲۹۵][۲۹۶] درمان پزشکی در سال ۱۸۸۰ شامل استفاده از دوزهای داخل وریدی دارویی به نام پیلوکارپین بود.[۲۹۷] در سال ۱۸۸۶، F. H. Bosworth نظریه ارتباط بین آسم و تب یونجه را ارائه کرد.[۲۹۸] اپینفرین برای اولین بار در سال ۱۹۰۵ در درمان آسم مورد اشاره قرار گرفت.[۲۹۹] استفاده از کورتیکواستروئیدهای خوراکی برای این بیماری در دهه ۱۹۵۰ آغاز شد، در حالی که کورتیکواستروئیدهای استنشاقی و آگونیست بتا کوتاهاثر انتخابی در دهه ۱۹۶۰ بهطور گسترده مورد استفاده قرار گرفتند.[۳۰۰][۳۰۱]
یک مورد کاملاً مستند در قرن نوزدهم، مورد تئودور روزولت جوان (۱۸۵۸-۱۹۱۹) بود. در آن زمان هیچ درمان مؤثری وجود نداشت. وضعیت بد سلامت روزولت در دوران جوانی تا حد زیادی به آسم او نسبت داده میشود. او دچار حملات مکرر آسم شبانه شده و احساس میکرد در حال خفه شدن است که باعث وحشت پسر و والدینش میشد.[۳۰۲]
در طول دهه ۱۹۳۰ تا ۱۹۵۰، آسم به عنوان یکی از هفت بیماری روانتنی شناخته میشد. علت آن روانشناختی در نظر گرفته میشد و درمان اغلب مبتنی بر روانکاوی و دیگر درمانهای گفتاری بود.[۳۰۳] از آنجایی که این روانکاوان خسخس آسمی را به عنوان فریاد سرکوب شده کودک برای مادرش تعبیر کردند، درمان افسردگی را به ویژه برای افراد مبتلا به آسم مهم دانستند.[۳۰۳]
در ژانویه ۲۰۲۱، یک دادگاه تجدید نظر در فرانسه حکم اخراج یک مرد ۴۰ ساله بنگلادشی را که بیمار آسم بود، لغو کرد. وکلای او استدلال کرده بودند که سطوح خطرناک آلودگی در بنگلادش ممکن است منجر به بدتر شدن وضعیت سلامت او یا حتی مرگ زودرس شود.[۳۰۴]
پانویس
- ↑ (GINA 2011، ص. 18)
- ↑ https://en.wikipedia.org/wiki/Daniel_Jones_(phonetician)
- ↑ https://en.wikipedia.org/wiki/John_C._Wells
- ↑ ۴٫۰ ۴٫۱ ۴٫۲ ۴٫۳ Drazen GM, Bel EH (2020). "81. Asthma". In Goldman L, Schafer AI (eds.). Goldman-Cecil Medicine (به انگلیسی). Vol. 1 (26th ed.). Philadelphia: Elsevier. pp. 527–535. ISBN 978-0-323-55087-1.
- ↑ ۵٫۰۰ ۵٫۰۱ ۵٫۰۲ ۵٫۰۳ ۵٫۰۴ ۵٫۰۵ ۵٫۰۶ ۵٫۰۷ ۵٫۰۸ ۵٫۰۹ "Asthma Fact sheet №307". WHO. November 2013. Archived from the original on June 29, 2011. Retrieved 3 March 2016.
- ↑ ۶٫۰ ۶٫۱ ۶٫۲ Lemanske RF, Busse WW (February 2010). "Asthma: clinical expression and molecular mechanisms". The Journal of Allergy and Clinical Immunology. 125 (2 Suppl 2): S95-102. doi:10.1016/j.jaci.2009.10.047. PMC 2853245. PMID 20176271.
- ↑ ۷٫۰ ۷٫۱ (NHLBI Guideline 2007، صص. 169–72)
- ↑ ۸٫۰ ۸٫۱ ۸٫۲ ۸٫۳ ۸٫۴ (NHLBI Guideline 2007، ص. 214)
- ↑ ۹٫۰ ۹٫۱ ۹٫۲ ۹٫۳ "Asthma–Level 3 cause" (PDF). The Lancet. 396: S108–S109. October 2020.
- ↑ (NHLBI Guideline 2007، صص. 11–12)
- ↑ (GINA 2011، ص. 20,51)
- ↑ ۱۲٫۰ ۱۲٫۱ ۱۲٫۲ Yawn BP (September 2008). "Factors accounting for asthma variability: achieving optimal symptom control for individual patients" (PDF). Primary Care Respiratory Journal. 17 (3): 138–147. doi:10.3132/pcrj.2008.00004. PMC 6619889. PMID 18264646. Archived (PDF) from the original on 2009-03-26.
- ↑ ۱۳٫۰ ۱۳٫۱ Kumar V, Abbas AK, Fausto N, Aster J (2010). Robbins and Cotran pathologic basis of disease (8th ed.). Saunders. p. 688. ISBN 978-1-4160-3121-5. OCLC 643462931.
- ↑ Stedman's Medical Dictionary (28 ed.). Lippincott Williams & Wilkins. 2005. ISBN 978-0-7817-3390-8.
- ↑ (GINA 2011، ص. 71)
- ↑ (GINA 2011، ص. 33)
- ↑ ۱۷٫۰ ۱۷٫۱ ۱۷٫۲ ۱۷٫۳ ۱۷٫۴ Scott JP, Peters-Golden M (September 2013). "Antileukotriene agents for the treatment of lung disease". American Journal of Respiratory and Critical Care Medicine. 188 (5): 538–44. doi:10.1164/rccm.201301-0023PP. PMID 23822826.
- ↑ ۱۸٫۰ ۱۸٫۱ ۱۸٫۲ (NHLBI Guideline 2007، صص. 373–75)
- ↑ ۱۹٫۰ ۱۹٫۱ Anandan C, Nurmatov U, van Schayck OC, Sheikh A (February 2010). "Is the prevalence of asthma declining? Systematic review of epidemiological studies". Allergy. 65 (2): 152–67. doi:10.1111/j.1398-9995.2009.02244.x. PMID 19912154. S2CID 19525219.
- ↑ ۲۰٫۰ ۲۰٫۱ Manniche L (1999). Sacred luxuries: fragrance, aromatherapy, and cosmetics in ancient Egypt. Cornell University Press. pp. 49. ISBN 978-0-8014-3720-5.
- ↑ ۲۱٫۰۰ ۲۱٫۰۱ ۲۱٫۰۲ ۲۱٫۰۳ ۲۱٫۰۴ ۲۱٫۰۵ ۲۱٫۰۶ ۲۱٫۰۷ ۲۱٫۰۸ ۲۱٫۰۹ ۲۱٫۱۰ ۲۱٫۱۱ ۲۱٫۱۲ ۲۱٫۱۳ Murray JF (2010). "Ch. 38 Asthma". In Mason RJ, Murray JF, Broaddus VC, Nadel JA, Martin TR, King Jr TE, Schraufnagel DE (eds.). Murray and Nadel's textbook of respiratory medicine (5th ed.). Elsevier. ISBN 978-1-4160-4710-0.
- ↑ ۲۲٫۰ ۲۲٫۱ ۲۲٫۲ ۲۲٫۳ ۲۲٫۴ ۲۲٫۵ ۲۲٫۶ ۲۲٫۷ ۲۲٫۸ (GINA 2011، صص. 2–5)
- ↑ Jindal SK, ed. (2011). Textbook of pulmonary and critical care medicine. New Delhi: Jaypee Brothers Medical Publishers. p. 242. ISBN 978-93-5025-073-0. Archived from the original on 2016-04-24.
- ↑ George RB (2005). Chest medicine : essentials of pulmonary and critical care medicine (5th ed.). Philadelphia: Lippincott Williams & Wilkins. p. 62. ISBN 978-0-7817-5273-2. Archived from the original on 2016-05-05.
- ↑ (British Guideline 2009، ص. 14)
- ↑ (GINA 2011، صص. 8–9)
- ↑ Boulet LP (April 2009). "Influence of comorbid conditions on asthma". The European Respiratory Journal. 33 (4): 897–906. doi:10.1183/09031936.00121308. PMID 19336592.
- ↑ Boulet LP, Boulay MÈ (June 2011). "Asthma-related comorbidities". Expert Review of Respiratory Medicine. 5 (3): 377–393. doi:10.1586/ers.11.34. PMID 21702660.
- ↑ ۲۹٫۰ ۲۹٫۱ Harver A, Kotses H, eds. (2010). Asthma, Health and Society: A Public Health Perspective. New York: Springer. p. 315. ISBN 978-0-387-78285-0. Retrieved 6 April 2021.
- ↑ Thomas M, Bruton A, Moffat M, Cleland J (September 2011). "Asthma and psychological dysfunction". Primary Care Respiratory Journal. 20 (3): 250–256. doi:10.4104/pcrj.2011.00058. PMC 6549858. PMID 21674122.
- ↑ He X, Cheng G, He L, Liao B, Du Y, Xie X, et al. (January 2021). "Adults with current asthma but not former asthma have higher all-cause and cardiovascular mortality: a population-based prospective cohort study". Scientific Reports. 11 (1): 1329. Bibcode:2021NatSR..11.1329H. doi:10.1038/s41598-020-79264-4. PMC 7809422. PMID 33446724.
- ↑ Silva GE, Sherrill DL, Guerra S, Barbee RA (July 2004). "Asthma as a risk factor for COPD in a longitudinal study". Chest. 126 (1): 59–65. doi:10.1378/chest.126.1.59. PMID 15249443.
- ↑ de Marco R, Marcon A, Rossi A, Antó JM, Cerveri I, Gislason T, et al. (September 2015). "Asthma, COPD and overlap syndrome: a longitudinal study in young European adults". The European Respiratory Journal. 46 (3): 671–679. doi:10.1183/09031936.00008615. PMID 26113674. S2CID 2169875.
- ↑ Gibson PG, McDonald VM (July 2015). "Asthma-COPD overlap 2015: now we are six". Thorax. 70 (7): 683–691. doi:10.1136/thoraxjnl-2014-206740. PMID 25948695. S2CID 38550372.
- ↑ Thomsen HS, Webb JA, eds. (2014). Contrast media : safety issues and ESUR guidelines (Third ed.). Dordrecht: Springer. p. 54. ISBN 978-3-642-36724-3.
- ↑ Agostini BA, Collares KF, Costa FD, Correa MB, Demarco FF (August 2019). "The role of asthma in caries occurrence - meta-analysis and meta-regression". The Journal of Asthma. 56 (8): 841–852. doi:10.1080/02770903.2018.1493602. PMID 29972654. S2CID 49694304.
- ↑ ۳۷٫۰ ۳۷٫۱ Thomas MS, Parolia A, Kundabala M, Vikram M (June 2010). "Asthma and oral health: a review". Australian Dental Journal. 55 (2): 128–133. doi:10.1111/j.1834-7819.2010.01226.x. PMID 20604752.
- ↑ ۳۸٫۰ ۳۸٫۱ Martinez FD (January 2007). "Genes, environments, development and asthma: a reappraisal". The European Respiratory Journal. 29 (1): 179–84. doi:10.1183/09031936.00087906. PMID 17197483.
- ↑ Miller RL, Ho SM (March 2008). "Environmental epigenetics and asthma: current concepts and call for studies". American Journal of Respiratory and Critical Care Medicine. 177 (6): 567–73. doi:10.1164/rccm.200710-1511PP. PMC 2267336. PMID 18187692.
- ↑ Choudhry S, Seibold MA, Borrell LN, Tang H, Serebrisky D, Chapela R, et al. (July 2007). "Dissecting complex diseases in complex populations: asthma in latino americans". Proceedings of the American Thoracic Society. 4 (3): 226–33. doi:10.1513/pats.200701-029AW. PMC 2647623. PMID 17607004.
- ↑ Dietert RR (September 2011). "Maternal and childhood asthma: risk factors, interactions, and ramifications". Reproductive Toxicology. 32 (2): 198–204. doi:10.1016/j.reprotox.2011.04.007. PMID 21575714.
- ↑ Tan DJ, Walters EH, Perret JL, Lodge CJ, Lowe AJ, Matheson MC, Dharmage SC (February 2015). "Age-of-asthma onset as a determinant of different asthma phenotypes in adults: a systematic review and meta-analysis of the literature". Expert Review of Respiratory Medicine. 9 (1): 109–23. doi:10.1586/17476348.2015.1000311. PMID 25584929. S2CID 23213216.
- ↑ Kelly FJ, Fussell JC (August 2011). "Air pollution and airway disease". Clinical and Experimental Allergy. 41 (8): 1059–71. doi:10.1111/j.1365-2222.2011.03776.x. PMID 21623970. S2CID 37717160.
- ↑ "Occupational Asthmagens - New York State Department of Health".
- ↑ "Occupational Asthmagens - HSE".
- ↑ (GINA 2011، ص. 6)
- ↑ (GINA 2011، ص. 61)
- ↑ ۴۸٫۰ ۴۸٫۱ Gold DR, Wright R (2005). "Population disparities in asthma". Annual Review of Public Health. 26: 89–113. doi:10.1146/annurev.publhealth.26.021304.144528. PMID 15760282.
- ↑ "Urban Air Pollution and Health Inequities: A Workshop Report". Environmental Health Perspectives. 109 (s3): 357–374. 2001. doi:10.1289/ehp.01109s3357. ISSN 0091-6765.
- ↑ Brooks N, Sethi R (February 1997). "The Distribution of Pollution: Community Characteristics and Exposure to Air Toxics". Journal of Environmental Economics and Management. 32 (2): 233–50. doi:10.1006/jeem.1996.0967.
- ↑ McGwin G, Lienert J, Kennedy JI (March 2010). "Formaldehyde exposure and asthma in children: a systematic review". Environmental Health Perspectives. 118 (3): 313–7. doi:10.1289/ehp.0901143. PMC 2854756. PMID 20064771.
- ↑ Jaakkola JJ, Knight TL (July 2008). "The role of exposure to phthalates from polyvinyl chloride products in the development of asthma and allergies: a systematic review and meta-analysis". Environmental Health Perspectives. 116 (7): 845–53. doi:10.1289/ehp.10846. PMC 2453150. PMID 18629304.
- ↑ Bornehag CG, Nanberg E (April 2010). "Phthalate exposure and asthma in children". International Journal of Andrology. 33 (2): 333–45. doi:10.1111/j.1365-2605.2009.01023.x. PMID 20059582.
- ↑ Mamane A, Baldi I, Tessier JF, Raherison C, Bouvier G (June 2015). "Occupational exposure to pesticides and respiratory health". European Respiratory Review. 24 (136): 306–19. doi:10.1183/16000617.00006014. PMC 9487813. PMID 26028642.
- ↑ Mamane A, Raherison C, Tessier JF, Baldi I, Bouvier G (September 2015). "Environmental exposure to pesticides and respiratory health". European Respiratory Review. 24 (137): 462–73. doi:10.1183/16000617.00006114. PMC 9487696. PMID 26324808.
- ↑ Gruenwald T, Seals BA, Knibbs LD, Hosgood HD (December 2022). "Population Attributable Fraction of Gas Stoves and Childhood Asthma in the United States". International Journal of Environmental Research and Public Health. 20 (1): 75. doi:10.3390/ijerph20010075. PMC 9819315. PMID 36612391.
- ↑ Heintze K, Petersen KU (June 2013). "The case of drug causation of childhood asthma: antibiotics and paracetamol". European Journal of Clinical Pharmacology. 69 (6): 1197–209. doi:10.1007/s00228-012-1463-7. PMC 3651816. PMID 23292157.
- ↑ Henderson AJ, Shaheen SO (March 2013). "Acetaminophen and asthma". Paediatric Respiratory Reviews. 14 (1): 9–15, quiz 16. doi:10.1016/j.prrv.2012.04.004. PMID 23347656.
- ↑ Cheelo M, Lodge CJ, Dharmage SC, Simpson JA, Matheson M, Heinrich J, Lowe AJ (January 2015). "Paracetamol exposure in pregnancy and early childhood and development of childhood asthma: a systematic review and meta-analysis". Archives of Disease in Childhood. 100 (1): 81–9. doi:10.1136/archdischild-2012-303043. PMID 25429049. S2CID 13520462.
- ↑ van de Loo KF, van Gelder MM, Roukema J, Roeleveld N, Merkus PJ, Verhaak CM (January 2016). "Prenatal maternal psychological stress and childhood asthma and wheezing: a meta-analysis". The European Respiratory Journal. 47 (1): 133–46. doi:10.1183/13993003.00299-2015. PMID 26541526.
- ↑ Ahluwalia SK, Matsui EC (April 2011). "The indoor environment and its effects on childhood asthma". Current Opinion in Allergy and Clinical Immunology. 11 (2): 137–43. doi:10.1097/ACI.0b013e3283445921. PMID 21301330. S2CID 35075329.
- ↑ Arshad SH (January 2010). "Does exposure to indoor allergens contribute to the development of asthma and allergy?". Current Allergy and Asthma Reports. 10 (1): 49–55. doi:10.1007/s11882-009-0082-6. PMID 20425514. S2CID 30418306.
- ↑ Custovic A, Simpson A (2012). "The role of inhalant allergens in allergic airways disease". Journal of Investigational Allergology & Clinical Immunology. 22 (6): 393–401, qiuz follow 401. PMID 23101182.
- ↑ ۶۴٫۰ ۶۴٫۱ Gøtzsche PC, Johansen HK (April 2008). "House dust mite control measures for asthma". The Cochrane Database of Systematic Reviews. 2008 (2): CD001187. doi:10.1002/14651858.CD001187.pub3. PMC 8786269. PMID 18425868.
- ↑ Calderón MA, Linneberg A, Kleine-Tebbe J, De Blay F, Hernandez Fernandez de Rojas D, Virchow JC, Demoly P (July 2015). "Respiratory allergy caused by house dust mites: What do we really know?". The Journal of Allergy and Clinical Immunology. 136 (1): 38–48. doi:10.1016/j.jaci.2014.10.012. PMID 25457152.
- ↑ Sauni R, Verbeek JH, Uitti J, Jauhiainen M, Kreiss K, Sigsgaard T (February 2015). "Remediating buildings damaged by dampness and mould for preventing or reducing respiratory tract symptoms, infections and asthma". The Cochrane Database of Systematic Reviews. 2015 (2): CD007897. doi:10.1002/14651858.CD007897.pub3. PMC 6769180. PMID 25715323.
- ↑ ۶۷٫۰ ۶۷٫۱ (NHLBI Guideline 2007، ص. 11)
- ↑ Ramsey CD, Celedón JC (January 2005). "The hygiene hypothesis and asthma". Current Opinion in Pulmonary Medicine. 11 (1): 14–20. doi:10.1097/01.mcp.0000145791.13714.ae. PMID 15591883. S2CID 44556390.
- ↑ Bufford JD, Gern JE (May 2005). "The hygiene hypothesis revisited". Immunology and Allergy Clinics of North America. 25 (2): 247–62, v–vi. doi:10.1016/j.iac.2005.03.005. PMID 15878454.
- ↑ ۷۰٫۰ ۷۰٫۱ Brooks C, Pearce N, Douwes J (February 2013). "The hygiene hypothesis in allergy and asthma: an update". Current Opinion in Allergy and Clinical Immunology. 13 (1): 70–7. doi:10.1097/ACI.0b013e32835ad0d2. PMID 23103806. S2CID 23664343.
- ↑ Rao D, Phipatanakul W (October 2011). "Impact of environmental controls on childhood asthma". Current Allergy and Asthma Reports. 11 (5): 414–20. doi:10.1007/s11882-011-0206-7. PMC 3166452. PMID 21710109.
- ↑ Murk W, Risnes KR, Bracken MB (June 2011). "Prenatal or early-life exposure to antibiotics and risk of childhood asthma: a systematic review". Pediatrics. 127 (6): 1125–38. doi:10.1542/peds.2010-2092. PMID 21606151. S2CID 26098640.
- ↑ (British Guideline 2009، ص. 72)
- ↑ Neu J, Rushing J (June 2011). "Cesarean versus vaginal delivery: long-term infant outcomes and the hygiene hypothesis". Clinics in Perinatology. 38 (2): 321–31. doi:10.1016/j.clp.2011.03.008. PMC 3110651. PMID 21645799.
- ↑ Von Hertzen LC, Haahtela T (February 2004). "Asthma and atopy – the price of affluence?". Allergy. 59 (2): 124–37. doi:10.1046/j.1398-9995.2003.00433.x. PMID 14763924. S2CID 34049674.
- ↑ ۷۶٫۰ ۷۶٫۱ Martinez FD (July 2007). "CD14, endotoxin, and asthma risk: actions and interactions". Proceedings of the American Thoracic Society. 4 (3): 221–5. doi:10.1513/pats.200702-035AW. PMC 2647622. PMID 17607003.
- ↑ ۷۷٫۰ ۷۷٫۱ ۷۷٫۲ Elward G, Douglas KS (2010). Asthma. London: Manson Pub. pp. 27–29. ISBN 978-1-84076-513-7. Archived from the original on 2016-05-17.
- ↑ ۷۸٫۰ ۷۸٫۱ ۷۸٫۲ Ober C, Hoffjan S (March 2006). "Asthma genetics 2006: the long and winding road to gene discovery". Genes and Immunity. 7 (2): 95–100. doi:10.1038/sj.gene.6364284. PMID 16395390.
- ↑ Halapi E, Bjornsdottir US (January 2009). "Overview on the current status of asthma genetics". The Clinical Respiratory Journal. 3 (1): 2–7. doi:10.1111/j.1752-699X.2008.00119.x. PMID 20298365. S2CID 36471997.
- ↑ ۸۰٫۰ ۸۰٫۱ Rapini RP, Bolognia JL, Jorizzo JL (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. ISBN 978-1-4160-2999-1.
- ↑ (GINA 2011، ص. 4)
- ↑ Jennette JC, Falk RJ, Bacon PA, Basu N, Cid MC, Ferrario F, et al. (January 2013). "2012 revised International Chapel Hill Consensus Conference Nomenclature of Vasculitides". Arthritis and Rheumatism. 65 (1): 1–11. doi:10.1002/art.37715. PMID 23045170.
- ↑ Beuther DA (January 2010). "Recent insight into obesity and asthma". Current Opinion in Pulmonary Medicine. 16 (1): 64–70. doi:10.1097/MCP.0b013e3283338fa7. PMID 19844182. S2CID 34157182.
- ↑ Holguin F, Fitzpatrick A (March 2010). "Obesity, asthma, and oxidative stress". Journal of Applied Physiology. 108 (3): 754–9. doi:10.1152/japplphysiol.00702.2009. PMID 19926826.
- ↑ Wood LG, Gibson PG (July 2009). "Dietary factors lead to innate immune activation in asthma". Pharmacology & Therapeutics. 123 (1): 37–53. doi:10.1016/j.pharmthera.2009.03.015. PMID 19375453.
- ↑ O'Rourke ST (October 2007). "Antianginal actions of beta-adrenoceptor antagonists". American Journal of Pharmaceutical Education. 71 (5): 95. doi:10.5688/aj710595. PMC 2064893. PMID 17998992.
- ↑ Salpeter S, Ormiston T, Salpeter E (2002). "Cardioselective beta-blockers for reversible airway disease". The Cochrane Database of Systematic Reviews. 2011 (4): CD002992. doi:10.1002/14651858.CD002992. PMC 8689715. PMID 12519582.
- ↑ Morales DR, Jackson C, Lipworth BJ, Donnan PT, Guthrie B (April 2014). "Adverse respiratory effect of acute β-blocker exposure in asthma: a systematic review and meta-analysis of randomized controlled trials". Chest. 145 (4): 779–786. doi:10.1378/chest.13-1235. PMID 24202435.
- ↑ Covar RA, Macomber BA, Szefler SJ (February 2005). "Medications as asthma triggers". Immunology and Allergy Clinics of North America. 25 (1): 169–90. doi:10.1016/j.iac.2004.09.009. PMID 15579370.
- ↑ Lai T, Wu M, Liu J, Luo M, He L, Wang X, et al. (February 2018). "Acid-Suppressive Drug Use During Pregnancy and the Risk of Childhood Asthma: A Meta-analysis". Pediatrics. 141 (2): e20170889. doi:10.1542/peds.2017-0889. PMID 29326337.
- ↑ ۹۱٫۰ ۹۱٫۱ ۹۱٫۲ ۹۱٫۳ Baxi SN, Phipatanakul W (April 2010). "The role of allergen exposure and avoidance in asthma". Adolescent Medicine. 21 (1): 57–71, viii–ix. PMC 2975603. PMID 20568555.
- ↑ Sharpe RA, Bearman N, Thornton CR, Husk K, Osborne NJ (January 2015). "Indoor fungal diversity and asthma: a meta-analysis and systematic review of risk factors". The Journal of Allergy and Clinical Immunology. 135 (1): 110–22. doi:10.1016/j.jaci.2014.07.002. PMID 25159468.
- ↑ Chen E, Miller GE (November 2007). "Stress and inflammation in exacerbations of asthma". Brain, Behavior, and Immunity. 21 (8): 993–9. doi:10.1016/j.bbi.2007.03.009. PMC 2077080. PMID 17493786.
- ↑ Pike KC, Akhbari M, Kneale D, Harris KM (March 2018). "Interventions for autumn exacerbations of asthma in children". The Cochrane Database of Systematic Reviews. 2018 (3): CD012393. doi:10.1002/14651858.CD012393.pub2. PMC 6494188. PMID 29518252.
- ↑ ۹۵٫۰ ۹۵٫۱ (NHLBI Guideline 2007، ص. 42)
- ↑ (GINA 2011، ص. 20)
- ↑ American Academy of Allergy, Asthma, and Immunology. "Five things physicians and patients should question" (PDF). Choosing Wisely. ABIM Foundation. Archived from the original (PDF) on November 3, 2012. Retrieved August 14, 2012.
- ↑ Expert Panel Report 3: Guidelines for the Diagnosis and Management of Asthma. National Heart, Lung, and Blood Institute (US). 2007. 07-4051 – via NCBI.
- ↑ Welsh EJ, Bara A, Barley E, Cates CJ (January 2010). Welsh EJ (ed.). "Caffeine for asthma" (PDF). The Cochrane Database of Systematic Reviews. 2010 (1): CD001112. doi:10.1002/14651858.CD001112.pub2. PMC 7053252. PMID 20091514.
- ↑ (NHLBI Guideline 2007، ص. 58)
- ↑ Pinnock H, Shah R (April 2007). "Asthma". BMJ. 334 (7598): 847–50. doi:10.1136/bmj.39140.634896.BE. PMC 1853223. PMID 17446617.
- ↑ (NHLBI Guideline 2007، ص. 59)
- ↑ ۱۰۳٫۰ ۱۰۳٫۱ Moore WC, Pascual RM (June 2010). "Update in asthma 2009". American Journal of Respiratory and Critical Care Medicine. 181 (11): 1181–7. doi:10.1164/rccm.201003-0321UP. PMC 3269238. PMID 20516492.
- ↑ Harrison's principles of internal medicine (21st ed.). New York: McGraw Hill. 2022. p. 2150. ISBN 978-1-264-26850-4.
- ↑ ۱۰۵٫۰ ۱۰۵٫۱ Self T, Chrisman C, Finch C (2009). "22. Asthma". In Koda-Kimble MA, Alldredge BK, et al. (eds.). Applied therapeutics: the clinical use of drugs (9th ed.). Philadelphia: Lippincott Williams & Wilkins. OCLC 230848069.
- ↑ Delacourt C (June 2004). "[Bronchial changes in untreated asthma]" [Bronchiaففl changes in untreated asthma]. Archives de Pédiatrie. 11 (Suppl 2): 71s–73s. doi:10.1016/S0929-693X(04)90003-6. PMID 15301800.
- ↑ Schiffman G (18 December 2009). "Chronic obstructive pulmonary disease". MedicineNet. Archived from the original on 28 August 2010. Retrieved 2 September 2010.
- ↑ Gibson PG, McDonald VM (July 2015). "Asthma-COPD overlap 2015: now we are six". Thorax. 70 (7): 683–691. doi:10.1136/thoraxjnl-2014-206740. PMID 25948695. S2CID 38550372.
- ↑ ۱۰۹٫۰ ۱۰۹٫۱ ۱۰۹٫۲ ۱۰۹٫۳ (British Guideline 2009، ص. 54)
- ↑ Current Review of Asthma. London: Current Medicine Group. 2003. p. 42. ISBN 978-1-4613-1095-2. Archived from the original on 2017-09-08.
- ↑ Barnes PJ (2008). "Asthma". In Fauci AS, Braunwald E, Kasper DL (eds.). Harrison's Principles of Internal Medicine (17th ed.). New York: McGraw-Hill. pp. 1596–607. ISBN 978-0-07-146633-2.
- ↑ McMahon M (2011). Pediatrics a competency-based companion. Philadelphia, PA: Saunders/Elsevier. ISBN 978-1-4160-5350-7.
- ↑ Maitre B, Similowski T, Derenne JP (September 1995). "Physical examination of the adult patient with respiratory diseases: inspection and palpation". The European Respiratory Journal. 8 (9): 1584–93. doi:10.1183/09031936.95.08091584. PMID 8575588. S2CID 30677275. Archived from the original on 2015-04-29.
- ↑ Werner HA (June 2001). "Status asthmaticus in children: a review". Chest. 119 (6): 1913–29. doi:10.1378/chest.119.6.1913. PMID 11399724.
- ↑ ۱۱۵٫۰ ۱۱۵٫۱ Shiber JR, Santana J (May 2006). "Dyspnea". The Medical Clinics of North America. 90 (3): 453–79. doi:10.1016/j.mcna.2005.11.006. PMID 16473100.
- ↑ ۱۱۶٫۰ ۱۱۶٫۱ Shah R, Saltoun CA (2012). "Chapter 14: Acute severe asthma (status asthmaticus)". Allergy and Asthma Proceedings. 33 (3): 47–50. doi:10.2500/aap.2012.33.3547. PMID 22794687.
- ↑ ۱۱۷٫۰ ۱۱۷٫۱ Khan DA (Jan–Feb 2012). "Exercise-induced bronchoconstriction: burden and prevalence". Allergy and Asthma Proceedings. 33 (1): 1–6. doi:10.2500/aap.2012.33.3507. PMID 22370526.
- ↑ Wuestenfeld JC, Wolfarth B (January 2013). "Special considerations for adolescent athletic and asthmatic patients". Open Access Journal of Sports Medicine. 4: 1–7. doi:10.2147/OAJSM.S23438. PMC 3871903. PMID 24379703.
- ↑ (GINA 2011، ص. 17)
- ↑ Carlsen KH, Anderson SD, Bjermer L, Bonini S, Brusasco V, Canonica W, et al. (May 2008). European Respiratory, Society; European Academy of Allergy and Clinical, Immunology; GA(2)LEN. "Treatment of exercise-induced asthma, respiratory and allergic disorders in sports and the relationship to doping: Part II of the report from the Joint Task Force of European Respiratory Society (ERS) and European Academy of Allergy and Clinical Immunology (EAACI) in cooperation with GA(2)LEN". Allergy. 63 (5): 492–505. doi:10.1111/j.1398-9995.2008.01663.x. PMID 18394123.
- ↑ Kindermann W (2007). "Do inhaled beta(2)-agonists have an ergogenic potential in non-asthmatic competitive athletes?". Sports Medicine. 37 (2): 95–102. doi:10.2165/00007256-200737020-00001. PMID 17241101. S2CID 20993439.
- ↑ Pluim BM, de Hon O, Staal JB, Limpens J, Kuipers H, Overbeek SE, et al. (January 2011). "β₂-Agonists and physical performance: a systematic review and meta-analysis of randomized controlled trials". Sports Medicine. 41 (1): 39–57. doi:10.2165/11537540-000000000-00000. PMID 21142283. S2CID 189906919.
- ↑ ۱۲۳٫۰ ۱۲۳٫۱ ۱۲۳٫۲ Baur X, Aasen TB, Burge PS, Heederik D, Henneberger PK, Maestrelli P, et al. (June 2012). ERS Task Force on the Management of Work-related, Asthma. "The management of work-related asthma guidelines: a broader perspective". European Respiratory Review. 21 (124): 125–39. doi:10.1183/09059180.00004711. PMC 9487296. PMID 22654084.
- ↑ Kunnamo I, ed. (2005). Evidence-based medicine guidelines. Chichester: Wiley. p. 214. ISBN 978-0-470-01184-3.
- ↑ Frew AJ (2008). "Chapter 42: Occupational Asthma". In Castro M, Kraft M (eds.). Clinical Asthma. Philadelphia: Mosby / Elsevier. ISBN 978-0-323-07081-2.
- ↑ Chang JE, White A, Simon RA, Stevenson DD (2012). "Aspirin-exacerbated respiratory disease: burden of disease". Allergy and Asthma Proceedings. 33 (2): 117–21. doi:10.2500/aap.2012.33.3541. PMID 22525387.
- ↑ "Aspirin Exacerbated Respiratory Disease (AERD)". www.aaaai.org. American Academy of Allergy Asthma & Immunology. August 3, 2018. Archived from the original on September 18, 2018. Retrieved August 2, 2018.
- ↑ Kennedy JL, Stoner AN, Borish L (November 2016). "Aspirin-exacerbated respiratory disease: Prevalence, diagnosis, treatment, and considerations for the future". American Journal of Rhinology & Allergy. 30 (6): 407–413. doi:10.2500/ajra.2016.30.4370. PMC 5108840. PMID 28124651.
- ↑ ۱۲۹٫۰ ۱۲۹٫۱ ۱۲۹٫۲ Adams KE, Rans TS (December 2013). "Adverse reactions to alcohol and alcoholic beverages". Annals of Allergy, Asthma & Immunology. 111 (6): 439–45. doi:10.1016/j.anai.2013.09.016. PMID 24267355.
- ↑ Peters SP (2014). "Asthma phenotypes: nonallergic (intrinsic) asthma". The Journal of Allergy and Clinical Immunology. In Practice. 2 (6): 650–652. doi:10.1016/j.jaip.2014.09.006. PMID 25439352.
- ↑ Burrows B, Martinez FD, Halonen M, Barbee RA, Cline MG (February 1989). "Association of asthma with serum IgE levels and skin-test reactivity to allergens". The New England Journal of Medicine. 320 (5): 271–277. doi:10.1056/NEJM198902023200502. PMID 2911321.
- ↑ Hahn DL (2021). "Chlamydia pneumoniae and chronic asthma: Updated systematic review and meta-analysis of population attributable risk". PLOS ONE. 16 (4): e0250034. Bibcode:2021PLoSO..1650034H. doi:10.1371/journal.pone.0250034. PMC 8055030. PMID 33872336.
- ↑ ۱۳۳٫۰ ۱۳۳٫۱ Hahn DL (August 1995). "Infectious asthma: a reemerging clinical entity?". The Journal of Family Practice. 41 (2): 153–157. PMID 7636455.
- ↑ Hahn DL, Peeling RW, Dillon E, McDonald R, Saikku P (February 2000). "Serologic markers for Chlamydia pneumoniae in asthma". Annals of Allergy, Asthma & Immunology. 84 (2): 227–233. doi:10.1016/S1081-1206(10)62760-3. PMID 10719781.
- ↑ Wagshul FA, Brown DT, Schultek NM, Hahn DL (2021). "Outcomes of Antibiotics in Adults with "Difficult to Treat" Asthma or the Overlap Syndrome". Journal of Asthma and Allergy. 14: 703–712. doi:10.2147/JAA.S313480. PMC 8216074. PMID 34163182.
- ↑ ۱۳۶٫۰ ۱۳۶٫۱ (NHLBI Guideline 2007، ص. 46)
- ↑ Lichtenstein R (2013). Pediatric emergencies. Philadelphia: Elsevier. p. 1022. ISBN 978-0-323-22733-9. Archived from the original on 2017-09-08.
- ↑ Van Bever HP, Han E, Shek L, Yi Chng S, Goh D (November 2010). "An approach to preschool wheezing: to label as asthma?". The World Allergy Organization Journal. 3 (11): 253–257. doi:10.1097/WOX.0b013e3181fc7fa1. PMC 3651058. PMID 23282943.
- ↑ Gibson PG, McDonald VM, Marks GB (September 2010). "Asthma in older adults". Lancet. 376 (9743): 803–13. doi:10.1016/S0140-6736(10)61087-2. PMID 20816547. S2CID 12275555.
- ↑ Hargreave FE, Parameswaran K (August 2006). "Asthma, COPD and bronchitis are just components of airway disease". The European Respiratory Journal. 28 (2): 264–7. doi:10.1183/09031936.06.00056106. PMID 16880365.
- ↑ Diaz PK (2009). "23. Chronic obstructive pulmonary disease". Applied therapeutics: the clinical use of drugs (9th ed.). Philadelphia: Lippincott Williams & Wilkins.
- ↑ ۱۴۲٫۰ ۱۴۲٫۱ (NHLBI Guideline 2007، صص. 184–85)
- ↑ "Asthma". World Health Organization. April 2017. Archived from the original on 29 June 2011. Retrieved 30 May 2017.
- ↑ Henneberger PK (April 2007). "Work-exacerbated asthma". Current Opinion in Allergy and Clinical Immunology. 7 (2): 146–51. doi:10.1097/ACI.0b013e328054c640. PMID 17351467. S2CID 20728967.
- ↑ Lodge CJ, Allen KJ, Lowe AJ, Hill DJ, Hosking CS, Abramson MJ, Dharmage SC (2012). "Perinatal cat and dog exposure and the risk of asthma and allergy in the urban environment: a systematic review of longitudinal studies". Clinical & Developmental Immunology. 2012: 176484. doi:10.1155/2012/176484. PMC 3251799. PMID 22235226.
- ↑ Chen CM, Tischer C, Schnappinger M, Heinrich J (January 2010). "The role of cats and dogs in asthma and allergy—a systematic review". International Journal of Hygiene and Environmental Health. 213 (1): 1–31. doi:10.1016/j.ijheh.2009.12.003. PMID 20053584.
- ↑ ۱۴۷٫۰ ۱۴۷٫۱ Prescott SL, Tang ML (May 2005). Australasian Society of Clinical Immunology and, Allergy. "The Australasian Society of Clinical Immunology and Allergy position statement: Summary of allergy prevention in children". The Medical Journal of Australia. 182 (9): 464–7. doi:10.5694/j.1326-5377.2005.tb06787.x. PMID 15865590. S2CID 8172491.
- ↑ ۱۴۸٫۰۰ ۱۴۸٫۰۱ ۱۴۸٫۰۲ ۱۴۸٫۰۳ ۱۴۸٫۰۴ ۱۴۸٫۰۵ ۱۴۸٫۰۶ ۱۴۸٫۰۷ ۱۴۸٫۰۸ ۱۴۸٫۰۹ ۱۴۸٫۱۰ Bertrand P, Faccin AB (31 January 2020). "Asthma: Treatment". In Bertrand P, Sánchez I (eds.). Pediatric Respiratory Diseases: A Comprehensive Textbook. Springer Nature. pp. 415–428. doi:10.1007/978-3-030-26961-6. ISBN 978-3-03-026961-6. S2CID 210985844.
- ↑ Cates CJ, Rowe BH (February 2013). "Vaccines for preventing influenza in people with asthma". The Cochrane Database of Systematic Reviews. 2 (2): CD000364. doi:10.1002/14651858.CD000364.pub4. PMC 6999427. PMID 23450529.
- ↑ "Strategic Advisory Group of Experts on Immunization - report of the extraordinary meeting on the influenza A (H1N1) 2009 pandemic, 7 July 2009". Relevé Épidémiologique Hebdomadaire. 84 (30): 301–4. July 2009. PMID 19630186.
- ↑ ۱۵۱٫۰ ۱۵۱٫۱ Been JV, Nurmatov UB, Cox B, Nawrot TS, van Schayck CP, Sheikh A (May 2014). "Effect of smoke-free legislation on perinatal and child health: a systematic review and meta-analysis". Lancet. 383 (9928): 1549–60. doi:10.1016/S0140-6736(14)60082-9. PMID 24680633. S2CID 8532979.
- ↑ Ripoll BC, Leutholtz I (2011). Exercise and disease management (2nd ed.). Boca Raton: CRC Press. p. 100. ISBN 978-1-4398-2759-8. Archived from the original on 2016-05-06.
- ↑ ۱۵۳٫۰ ۱۵۳٫۱ ۱۵۳٫۲ ۱۵۳٫۳ ۱۵۳٫۴ (NHLBI Guideline 2007، ص. 213)
- ↑ ۱۵۴٫۰ ۱۵۴٫۱ "British Guideline on the Management of Asthma" (PDF). Scottish Intercollegiate Guidelines Network. 2008. Archived (PDF) from the original on 19 August 2008. Retrieved 2008-08-04.
- ↑ Rabe KF, Adachi M, Lai CK, Soriano JB, Vermeire PA, Weiss KB, Weiss ST (July 2004). "Worldwide severity and control of asthma in children and adults: the global asthma insights and reality surveys". The Journal of Allergy and Clinical Immunology. 114 (1): 40–47. doi:10.1016/j.jaci.2004.04.042. PMID 15241342.
- ↑ Demoly P, Gueron B, Annunziata K, Adamek L, Walters RD (June 2010). "Update on asthma control in five European countries: results of a 2008 survey". European Respiratory Review. 19 (116): 150–157. doi:10.1183/09059180.00002110. PMC 9682581. PMID 20956184. S2CID 13408225.
- ↑ FitzGerald JM, Boulet LP, McIvor RA, Zimmerman S, Chapman KR (2006). "Asthma control in Canada remains suboptimal: the Reality of Asthma Control (TRAC) study". Canadian Respiratory Journal. 13 (5): 253–259. doi:10.1155/2006/753083. PMC 2683303. PMID 16896426.
- ↑ Herland K, Akselsen JP, Skjønsberg OH, Bjermer L (January 2005). "How representative are clinical study patients with asthma or COPD for a larger "real life" population of patients with obstructive lung disease?". Respiratory Medicine. 99 (1): 11–19. doi:10.1016/j.rmed.2004.03.026. PMID 15672843.
- ↑ Travers J, Marsh S, Williams M, Weatherall M, Caldwell B, Shirtcliffe P, et al. (March 2007). "External validity of randomised controlled trials in asthma: to whom do the results of the trials apply?". Thorax. 62 (3): 219–223. doi:10.1136/thx.2006.066837. PMC 2117157. PMID 17105779.
- ↑ Lazarus SC, Chinchilli VM, Rollings NJ, Boushey HA, Cherniack R, Craig TJ, et al. (April 2007). "Smoking affects response to inhaled corticosteroids or leukotriene receptor antagonists in asthma". American Journal of Respiratory and Critical Care Medicine. 175 (8): 783–790. doi:10.1164/rccm.200511-1746OC. PMC 1899291. PMID 17204725.
- ↑ Stapleton M, Howard-Thompson A, George C, Hoover RM, Self TH (2011). "Smoking and asthma". Journal of the American Board of Family Medicine. 24 (3): 313–322. doi:10.3122/jabfm.2011.03.100180. PMID 21551404. S2CID 3183714.
- ↑ Hayes CE, Nuss HJ, Tseng TS, Moody-Thomas S (2015). "Use of asthma control indicators in measuring inhaled corticosteroid effectiveness in asthmatic smokers: a systematic review". The Journal of Asthma. 52 (10): 996–1005. doi:10.3109/02770903.2015.1065422. PMID 26418843. S2CID 36916271.
- ↑ ۱۶۳٫۰ ۱۶۳٫۱ ۱۶۳٫۲ Kew KM, Nashed M, Dulay V, Yorke J (September 2016). "Cognitive behavioural therapy (CBT) for adults and adolescents with asthma". The Cochrane Database of Systematic Reviews. 2016 (9): CD011818. doi:10.1002/14651858.CD011818.pub2. PMC 6457695. PMID 27649894.
- ↑ Paudyal P, Hine P, Theadom A, Apfelbacher CJ, Jones CJ, Yorke J, et al. (May 2014). "Written emotional disclosure for asthma". The Cochrane Database of Systematic Reviews (5): CD007676. doi:10.1002/14651858.CD007676.pub2. PMID 24842151.
- ↑ Bhogal S, Zemek R, Ducharme FM (July 2006). "Written action plans for asthma in children". The Cochrane Database of Systematic Reviews (3): CD005306. doi:10.1002/14651858.CD005306.pub2. PMID 16856090.
- ↑ McCallum GB, Morris PS, Brown N, Chang AB (August 2017). "Culture-specific programs for children and adults from minority groups who have asthma". The Cochrane Database of Systematic Reviews. 2017 (8): CD006580. doi:10.1002/14651858.CD006580.pub5. PMC 6483708. PMID 28828760.
- ↑ Kew KM, Carr R, Donovan T, Gordon M (April 2017). "Asthma education for school staff". The Cochrane Database of Systematic Reviews. 2017 (4): CD012255. doi:10.1002/14651858.CD012255.pub2. PMC 6478185. PMID 28402017.
- ↑ Welsh EJ, Hasan M, Li P (October 2011). "Home-based educational interventions for children with asthma". The Cochrane Database of Systematic Reviews. 2014 (10): CD008469. doi:10.1002/14651858.CD008469.pub2. PMC 8972064. PMID 21975783.
- ↑ Yorke J, Shuldham C (April 2005). "Family therapy for chronic asthma in children". The Cochrane Database of Systematic Reviews. 2005 (2): CD000089. doi:10.1002/14651858.CD000089.pub2. PMC 7038646. PMID 15846599.
- ↑ Harris K, Kneale D, Lasserson TJ, McDonald VM, Grigg J, Thomas J, et al. (Cochrane Airways Group) (January 2019). "School-based self-management interventions for asthma in children and adolescents: a mixed methods systematic review". The Cochrane Database of Systematic Reviews. 1 (1): CD011651. doi:10.1002/14651858.CD011651.pub2. PMC 6353176. PMID 30687940.
- ↑ Kew KM, Malik P, Aniruddhan K, Normansell R (October 2017). "Shared decision-making for people with asthma". The Cochrane Database of Systematic Reviews. 2017 (10): CD012330. doi:10.1002/14651858.CD012330.pub2. PMC 6485676. PMID 28972652.
- ↑ Gatheral TL, Rushton A, Evans DJ, Mulvaney CA, Halcovitch NR, Whiteley G, et al. (April 2017). "Personalised asthma action plans for adults with asthma". The Cochrane Database of Systematic Reviews. 2017 (4): CD011859. doi:10.1002/14651858.CD011859.pub2. PMC 6478068. PMID 28394084.
- ↑ Welsh EJ, Carr R, et al. (Cochrane Airways Group) (September 2015). "Pulse oximeters to self monitor oxygen saturation levels as part of a personalised asthma action plan for people with asthma". The Cochrane Database of Systematic Reviews. 2015 (9): CD011584. doi:10.1002/14651858.CD011584.pub2. PMC 9426972. PMID 26410043.
- ↑ (NHLBI Guideline 2007، ص. 69)
- ↑ Thomson NC, Spears M (February 2005). "The influence of smoking on the treatment response in patients with asthma". Current Opinion in Allergy and Clinical Immunology. 5 (1): 57–63. doi:10.1097/00130832-200502000-00011. PMID 15643345. S2CID 25065026.
- ↑ Stapleton M, Howard-Thompson A, George C, Hoover RM, Self TH (2011). "Smoking and asthma". Journal of the American Board of Family Medicine. 24 (3): 313–322. doi:10.3122/jabfm.2011.03.100180. PMID 21551404.
- ↑ Singh M, Jaiswal N (June 2013). "Dehumidifiers for chronic asthma". The Cochrane Database of Systematic Reviews (6): CD003563. doi:10.1002/14651858.CD003563.pub2. PMC 10646756. PMID 23760885.
- ↑ Carson KV, Chandratilleke MG, Picot J, Brinn MP, Esterman AJ, Smith BJ (September 2013). "Physical training for asthma". The Cochrane Database of Systematic Reviews. 9 (9): CD001116. doi:10.1002/14651858.CD001116.pub4. PMID 24085631.
- ↑ Yang ZY, Zhong HB, Mao C, Yuan JQ, Huang YF, Wu XY, et al. (April 2016). "Yoga for asthma". The Cochrane Database of Systematic Reviews. 4 (11): CD010346. doi:10.1002/14651858.cd010346.pub2. PMC 6880926. PMID 27115477.
- ↑ Adeniyi FB, Young T (July 2012). "Weight loss interventions for chronic asthma". The Cochrane Database of Systematic Reviews (7): CD009339. doi:10.1002/14651858.CD009339.pub2. PMID 22786526.
- ↑ Cheng J, Pan T, Ye GH, Liu Q (July 2005). "Calorie controlled diet for chronic asthma". The Cochrane Database of Systematic Reviews (3): CD004674. doi:10.1002/14651858.CD004674.pub2. PMID 16034941.
- ↑ "QRG 153 • British guideline on the management of asthma" (PDF). SIGN. September 2016. Archived (PDF) from the original on 9 October 2016. Retrieved 6 October 2016.
- ↑ Normansell R, Sayer B, Waterson S, Dennett EJ, Del Forno M, Dunleavy A (June 2018). "Antibiotics for exacerbations of asthma". The Cochrane Database of Systematic Reviews. 2018 (6): CD002741. doi:10.1002/14651858.CD002741.pub2. PMC 6513273. PMID 29938789.
- ↑ Parsons JP, Hallstrand TS, Mastronarde JG, Kaminsky DA, Rundell KW, Hull JH, et al. (May 2013). "An official American Thoracic Society clinical practice guideline: exercise-induced bronchoconstriction". American Journal of Respiratory and Critical Care Medicine. 187 (9): 1016–27. doi:10.1164/rccm.201303-0437ST. PMID 23634861.
- ↑ ۱۸۵٫۰ ۱۸۵٫۱ Griffiths B, Ducharme FM (August 2013). "Combined inhaled anticholinergics and short-acting beta2-agonists for initial treatment of acute asthma in children". The Cochrane Database of Systematic Reviews (8): CD000060. doi:10.1002/14651858.CD000060.pub2. PMID 23966133.
- ↑ ۱۸۶٫۰ ۱۸۶٫۱ Kirkland SW, Vandenberghe C, Voaklander B, Nikel T, Campbell S, Rowe BH (January 2017). "Combined inhaled beta-agonist and anticholinergic agents for emergency management in adults with asthma". The Cochrane Database of Systematic Reviews. 1 (1): CD001284. doi:10.1002/14651858.CD001284.pub2. PMC 6465060. PMID 28076656.
- ↑ Vézina K, Chauhan BF, Ducharme FM (July 2014). "Inhaled anticholinergics and short-acting beta(2)-agonists versus short-acting beta2-agonists alone for children with acute asthma in hospital". The Cochrane Database of Systematic Reviews. 7 (7): CD010283. doi:10.1002/14651858.CD010283.pub2. PMID 25080126.
- ↑ Teoh L, Cates CJ, Hurwitz M, Acworth JP, van Asperen P, Chang AB (April 2012). "Anticholinergic therapy for acute asthma in children" (PDF). The Cochrane Database of Systematic Reviews (4): CD003797. doi:10.1002/14651858.CD003797.pub2. PMID 22513916.
- ↑ Rodrigo GJ, Nannini LJ (March 2006). "Comparison between nebulized adrenaline and beta2 agonists for the treatment of acute asthma. A meta-analysis of randomized trials". The American Journal of Emergency Medicine. 24 (2): 217–22. doi:10.1016/j.ajem.2005.10.008. PMID 16490653.
- ↑ (NHLBI Guideline 2007، ص. 351)
- ↑ Smith M, Iqbal S, Elliott TM, Everard M, Rowe BH (2003). "Corticosteroids for hospitalised children with acute asthma". The Cochrane Database of Systematic Reviews. 2003 (2): CD002886. doi:10.1002/14651858.CD002886. PMC 6999806. PMID 12804441.
- ↑ Rowe BH, Spooner C, Ducharme FM, Bretzlaff JA, Bota GW (2001). "Early emergency department treatment of acute asthma with systemic corticosteroids". The Cochrane Database of Systematic Reviews (1): CD002178. doi:10.1002/14651858.CD002178. PMC 7025797. PMID 11279756.
- ↑ Rowe BH, Spooner CH, Ducharme FM, Bretzlaff JA, Bota GW (July 2007). "Corticosteroids for preventing relapse following acute exacerbations of asthma". The Cochrane Database of Systematic Reviews (3): CD000195. doi:10.1002/14651858.CD000195.pub2. PMID 17636617. S2CID 11992578.
- ↑ ۱۹۴٫۰ ۱۹۴٫۱ Nair P, Milan SJ, Rowe BH (December 2012). "Addition of intravenous aminophylline to inhaled beta(2)-agonists in adults with acute asthma". The Cochrane Database of Systematic Reviews. 12 (12): CD002742. doi:10.1002/14651858.CD002742.pub2. PMC 7093892. PMID 23235591.
- ↑ (NHLBI Guideline 2007، ص. 218)
- ↑ ۱۹۶٫۰ ۱۹۶٫۱ Ducharme FM, Ni Chroinin M, Greenstone I, Lasserson TJ (May 2010). Ducharme FM (ed.). "Addition of long-acting beta2-agonists to inhaled corticosteroids versus same dose inhaled corticosteroids for chronic asthma in adults and children". The Cochrane Database of Systematic Reviews (5): CD005535. doi:10.1002/14651858.CD005535.pub2. PMC 4169792. PMID 20464739.
- ↑ ۱۹۷٫۰ ۱۹۷٫۱ Ni Chroinin M, Greenstone I, Lasserson TJ, Ducharme FM (October 2009). "Addition of inhaled long-acting beta2-agonists to inhaled steroids as first line therapy for persistent asthma in steroid-naive adults and children". The Cochrane Database of Systematic Reviews (4): CD005307. doi:10.1002/14651858.CD005307.pub2. PMC 4170786. PMID 19821344.
- ↑ Ducharme FM, Ni Chroinin M, Greenstone I, Lasserson TJ (April 2010). Ducharme FM (ed.). "Addition of long-acting beta2-agonists to inhaled steroids versus higher dose inhaled steroids in adults and children with persistent asthma". The Cochrane Database of Systematic Reviews (4): CD005533. doi:10.1002/14651858.CD005533.pub2. PMC 4169793. PMID 20393943.
- ↑ ۱۹۹٫۰ ۱۹۹٫۱ Fanta CH (March 2009). "Asthma". The New England Journal of Medicine. 360 (10): 1002–14. doi:10.1056/NEJMra0804579. PMID 19264689.
- ↑ Cates CJ, Cates MJ (April 2012). Cates CJ (ed.). "Regular treatment with formoterol for chronic asthma: serious adverse events". The Cochrane Database of Systematic Reviews. 4 (4): CD006923. doi:10.1002/14651858.CD006923.pub3. PMC 4017186. PMID 22513944.
- ↑ Cates CJ, Cates MJ (July 2008). Cates CJ (ed.). "Regular treatment with salmeterol for chronic asthma: serious adverse events". The Cochrane Database of Systematic Reviews (3): CD006363. doi:10.1002/14651858.CD006363.pub2. PMC 4015854. PMID 18646149.
- ↑ ۲۰۲٫۰ ۲۰۲٫۱ Chauhan BF, Chartrand C, Ni Chroinin M, Milan SJ, Ducharme FM (November 2015). "Addition of long-acting beta2-agonists to inhaled corticosteroids for chronic asthma in children". The Cochrane Database of Systematic Reviews. 2015 (11): CD007949. doi:10.1002/14651858.CD007949.pub2. PMC 4167878. PMID 26594816.
- ↑ Chauhan BF, Ducharme FM (January 2014). "Addition to inhaled corticosteroids of long-acting beta2-agonists versus anti-leukotrienes for chronic asthma" (PDF). The Cochrane Database of Systematic Reviews. 2014 (1): CD003137. doi:10.1002/14651858.CD003137.pub5. PMC 10514761. PMID 24459050.
- ↑ ۲۰۴٫۰ ۲۰۴٫۱ Chauhan BF, Jeyaraman MM, Singh Mann A, Lys J, Abou-Setta AM, Zarychanski R, Ducharme FM (March 2017). "Addition of anti-leukotriene agents to inhaled corticosteroids for adults and adolescents with persistent asthma". The Cochrane Database of Systematic Reviews. 3 (4): CD010347. doi:10.1002/14651858.CD010347.pub2. PMC 6464690. PMID 28301050.
- ↑ Watts K, Chavasse RJ (May 2012). Watts K (ed.). "Leukotriene receptor antagonists in addition to usual care for acute asthma in adults and children". The Cochrane Database of Systematic Reviews. 5 (5): CD006100. doi:10.1002/14651858.CD006100.pub2. PMC 7387678. PMID 22592708.
- ↑ Miligkos M, Bannuru RR, Alkofide H, Kher SR, Schmid CH, Balk EM (November 2015). "Leukotriene-receptor antagonists versus placebo in the treatment of asthma in adults and adolescents: a systematic review and meta-analysis". Annals of Internal Medicine. 163 (10): 756–67. doi:10.7326/M15-1059. PMC 4648683. PMID 26390230.
- ↑ (British Guideline 2009، ص. 43)
- ↑ Chauhan BF, Ben Salah R, Ducharme FM (October 2013). "Addition of anti-leukotriene agents to inhaled corticosteroids in children with persistent asthma". The Cochrane Database of Systematic Reviews (10): CD009585. doi:10.1002/14651858.CD009585.pub2. PMC 4235447. PMID 24089325.
- ↑ "Zyflo (Zileuton tablets)" (PDF). United States Food and Drug Administration. Cornerstone Therapeutics Inc. June 2012. p. 1. Archived (PDF) from the original on 13 December 2014. Retrieved 12 December 2014.
- ↑ Solèr M (September 2001). "Omalizumab, a monoclonal antibody against IgE for the treatment of allergic diseases". International Journal of Clinical Practice. 55 (7): 480–483. doi:10.1111/j.1742-1241.2001.tb11095.x. PMID 11594260. S2CID 41311909.
- ↑ McDonald NJ, Bara AI (2003). "Anticholinergic therapy for chronic asthma in children over two years of age". The Cochrane Database of Systematic Reviews. 2014 (3): CD003535. doi:10.1002/14651858.CD003535. PMC 8717339. PMID 12917970.
- ↑ Westby M, Benson M, Gibson P (2004). "Anticholinergic agents for chronic asthma in adults". The Cochrane Database of Systematic Reviews. 2017 (3): CD003269. doi:10.1002/14651858.CD003269.pub2. PMC 6483359. PMID 15266477.
- ↑ Dean T, Dewey A, Bara A, Lasserson TJ, Walters EH (2003). "Chloroquine as a steroid sparing agent for asthma". The Cochrane Database of Systematic Reviews (4): CD003275. doi:10.1002/14651858.CD003275. PMID 14583965.
- ↑ Davies H, Olson L, Gibson P (2000). "Methotrexate as a steroid sparing agent for asthma in adults". The Cochrane Database of Systematic Reviews. 1998 (2): CD000391. doi:10.1002/14651858.CD000391. PMC 6483672. PMID 10796540.
- ↑ Hiles SA, McDonald VM, Guilhermino M, Brusselle GG, Gibson PG (November 2019). "Does maintenance azithromycin reduce asthma exacerbations? An individual participant data meta-analysis". The European Respiratory Journal. 54 (5). doi:10.1183/13993003.01381-2019. PMID 31515407. S2CID 202567597.
- ↑ GINA. "Difficult-to-Treat and Severe Asthma in Adolescent and Adult Patients: Diagnosis and Management". Global Initiative for Asthma. Retrieved 1 August 2021.
- ↑ Steel HC, Theron AJ, Cockeran R, Anderson R, Feldman C (2012). "Pathogen- and host-directed anti-inflammatory activities of macrolide antibiotics". Mediators of Inflammation. 2012: 584262. doi:10.1155/2012/584262. PMC 3388425. PMID 22778497.
- ↑ Hahn DL (December 2019). "When guideline treatment of asthma fails, consider a macrolide antibiotic". The Journal of Family Practice. 68 (10): 536, 540, 542, 545. PMID 31860697.
- ↑ Wagshul FA, Brown DT, Schultek NM, Hahn DL (2021). "Outcomes of Antibiotics in Adults with "Difficult to Treat" Asthma or the Overlap Syndrome". Journal of Asthma and Allergy. 14: 703–712. doi:10.2147/JAA.S313480. PMC 8216074. PMID 34163182.
- ↑ Kew KM, Beggs S, Ahmad S (May 2015). "Stopping long-acting beta2-agonists (LABA) for children with asthma well controlled on LABA and inhaled corticosteroids". The Cochrane Database of Systematic Reviews. 2017 (5): CD011316. doi:10.1002/14651858.CD011316.pub2. PMC 6486153. PMID 25997166.
- ↑ ۲۲۱٫۰ ۲۲۱٫۱ ۲۲۱٫۲ Ahmad S, Kew KM, Normansell R (June 2015). "Stopping long-acting beta2-agonists (LABA) for adults with asthma well controlled by LABA and inhaled corticosteroids" (PDF). The Cochrane Database of Systematic Reviews (6): CD011306. doi:10.1002/14651858.CD011306.pub2. PMID 26089258.
- ↑ (NHLBI Guideline 2007، ص. 250)
- ↑ Cates CJ, Welsh EJ, Rowe BH, et al. (Cochrane Airways Group) (September 2013). "Holding chambers (spacers) versus nebulisers for beta-agonist treatment of acute asthma". The Cochrane Database of Systematic Reviews. 2013 (9): CD000052. doi:10.1002/14651858.CD000052.pub3. PMC 7032675. PMID 24037768.
- ↑ Travers AH, Milan SJ, Jones AP, Camargo CA, Rowe BH (December 2012). "Addition of intravenous beta(2)-agonists to inhaled beta(2)-agonists for acute asthma". The Cochrane Database of Systematic Reviews. 12: CD010179. doi:10.1002/14651858.CD010179. PMID 23235685.
- ↑ Rodriguez C, Sossa M, Lozano JM (April 2008). "Commercial versus home-made spacers in delivering bronchodilator therapy for acute therapy in children". The Cochrane Database of Systematic Reviews. 2017 (2): CD005536. doi:10.1002/14651858.CD005536.pub2. PMC 6483735. PMID 18425921.
- ↑ ۲۲۶٫۰ ۲۲۶٫۱ Rachelefsky G (January 2009). "Inhaled corticosteroids and asthma control in children: assessing impairment and risk". Pediatrics. 123 (1): 353–66. doi:10.1542/peds.2007-3273. PMID 19117903. S2CID 22386752.
- ↑ Dahl R (August 2006). "Systemic side effects of inhaled corticosteroids in patients with asthma". Respiratory Medicine. 100 (8): 1307–17. doi:10.1016/j.rmed.2005.11.020. PMID 16412623.
- ↑ Thomas MS, Parolia A, Kundabala M, Vikram M (June 2010). "Asthma and oral health: a review". Australian Dental Journal. 55 (2): 128–33. doi:10.1111/j.1834-7819.2010.01226.x. PMID 20604752.
- ↑ Domino FJ, Baldor RA, Golding J, Grimes JA (2014). The 5-Minute Clinical Consult Premium 2015 (به انگلیسی). Lippincott Williams & Wilkins. p. 192. ISBN 978-1-4511-9215-5.
- ↑ Skoner DP (December 2016). "Inhaled corticosteroids: Effects on growth and bone health". Annals of Allergy, Asthma & Immunology. 117 (6): 595–600. doi:10.1016/j.anai.2016.07.043. PMID 27979015.
- ↑ ۲۳۱٫۰ ۲۳۱٫۱ Petsky HL, Kew KM, Turner C, Chang AB (September 2016). "Exhaled nitric oxide levels to guide treatment for adults with asthma". The Cochrane Database of Systematic Reviews. 2016 (9): CD011440. doi:10.1002/14651858.CD011440.pub2. PMC 6457753. PMID 27580628.
- ↑ ۲۳۲٫۰ ۲۳۲٫۱ Petsky HL, Kew KM, Chang AB (November 2016). "Exhaled nitric oxide levels to guide treatment for children with asthma". The Cochrane Database of Systematic Reviews. 11 (5): CD011439. doi:10.1002/14651858.CD011439.pub2. PMC 6432844. PMID 27825189.
- ↑ Keeney GE, Gray MP, Morrison AK, Levas MN, Kessler EA, Hill GD, et al. (March 2014). "Dexamethasone for acute asthma exacerbations in children: a meta-analysis". Pediatrics. 133 (3): 493–9. doi:10.1542/peds.2013-2273. PMC 3934336. PMID 24515516.
- ↑ Rowe BH, Kirkland SW, Vandermeer B, Campbell S, Newton A, Ducharme FM, Villa-Roel C (March 2017). "Prioritizing Systemic Corticosteroid Treatments to Mitigate Relapse in Adults With Acute Asthma: A Systematic Review and Network Meta-analysis". Academic Emergency Medicine. 24 (3): 371–381. doi:10.1111/acem.13107. PMID 27664401. S2CID 30182169.
- ↑ Noppen M (August 2002). "Magnesium treatment for asthma: where do we stand?". Chest. 122 (2): 396–8. doi:10.1378/chest.122.2.396. PMID 12171805.
- ↑ Griffiths B, Kew KM (April 2016). "Intravenous magnesium sulfate for treating children with acute asthma in the emergency department" (PDF). The Cochrane Database of Systematic Reviews. 2016 (4): CD011050. doi:10.1002/14651858.CD011050.pub2. PMC 6599814. PMID 27126744.
- ↑ Kew KM, Kirtchuk L, Michell CI (May 2014). Kew KM (ed.). "Intravenous magnesium sulfate for treating adults with acute asthma in the emergency department" (PDF). The Cochrane Database of Systematic Reviews. 5 (5): CD010909. doi:10.1002/14651858.CD010909.pub2. PMID 24865567.
- ↑ ۲۳۸٫۰ ۲۳۸٫۱ Knightly R, Milan SJ, Hughes R, Knopp-Sihota JA, Rowe BH, Normansell R, Powell C (November 2017). "Inhaled magnesium sulfate in the treatment of acute asthma". The Cochrane Database of Systematic Reviews. 2017 (11): CD003898. doi:10.1002/14651858.CD003898.pub6. PMC 6485984. PMID 29182799.
- ↑ ۲۳۹٫۰ ۲۳۹٫۱ Rodrigo GJ, Rodrigo C, Hall JB (March 2004). "Acute asthma in adults: a review". Chest. 125 (3): 1081–102. doi:10.1378/chest.125.3.1081. PMID 15006973.
- ↑ (GINA 2011، ص. 37)
- ↑ (NHLBI Guideline 2007، ص. 399)
- ↑ Jat, Kana R; Chawla, Deepak (2012-11-14). Cochrane Airways Group (ed.). "Ketamine for management of acute exacerbations of asthma in children". Cochrane Database of Systematic Reviews (به انگلیسی). 2017 (9): CD009293. doi:10.1002/14651858.CD009293.pub2. PMC 6483733. PMID 23152273.
- ↑ ۲۴۳٫۰ ۲۴۳٫۱ Castro M, Musani AI, Mayse ML, Shargill NS (April 2010). "Bronchial thermoplasty: a novel technique in the treatment of severe asthma". Therapeutic Advances in Respiratory Disease. 4 (2): 101–16. doi:10.1177/1753465810367505. PMID 20435668.
- ↑ Boulet LP, Laviolette M (May–Jun 2012). "Is there a role for bronchial thermoplasty in the treatment of asthma?". Canadian Respiratory Journal. 19 (3): 191–2. doi:10.1155/2012/853731. PMC 3418092. PMID 22679610.
- ↑ (GINA 2011، ص. 70)
- ↑ "Pulmonary-Allergy Drugs Advisory Committee Meeting". FDA. July 25, 2018. Retrieved May 9, 2019.
- ↑ Sastre J, Dávila I (June 2018). "Dupilumab: A New Paradigm for the Treatment of Allergic Diseases". Journal of Investigational Allergology & Clinical Immunology. 28 (3): 139–150. doi:10.18176/jiaci.0254. PMID 29939132.
- ↑ Israel E, Reddel HK (September 2017). "Severe and Difficult-to-Treat Asthma in Adults". The New England Journal of Medicine. 377 (10): 965–976. doi:10.1056/NEJMra1608969. PMID 28877019. S2CID 44767865.
- ↑ McQueen RB, Sheehan DN, Whittington MD, van Boven JF, Campbell JD (August 2018). "Cost-Effectiveness of Biological Asthma Treatments: A Systematic Review and Recommendations for Future Economic Evaluations". PharmacoEconomics. 36 (8): 957–971. doi:10.1007/s40273-018-0658-x. PMID 29736895. S2CID 13681118.
- ↑ Farne HA, Wilson A, Milan S, Banchoff E, Yang F, Powell CV (July 2022). "Anti-IL-5 therapies for asthma". The Cochrane Database of Systematic Reviews. 2022 (7): CD010834. doi:10.1002/14651858.CD010834.pub4. PMC 9285134. PMID 35838542.
- ↑ Lin SY, Erekosima N, Kim JM, Ramanathan M, Suarez-Cuervo C, Chelladurai Y, et al. (March 2013). "Sublingual immunotherapy for the treatment of allergic rhinoconjunctivitis and asthma: a systematic review". JAMA. 309 (12): 1278–88. doi:10.1001/jama.2013.2049. PMID 23532243.
- ↑ Korang SK, Feinberg J, Wetterslev J, Jakobsen JC (September 2016). "Non-invasive positive pressure ventilation for acute asthma in children". The Cochrane Database of Systematic Reviews. 2016 (9): CD012067. doi:10.1002/14651858.CD012067.pub2. PMC 6457810. PMID 27687114.
- ↑ ۲۵۳٫۰ ۲۵۳٫۱ ۲۵۳٫۲ Chan A, De Simoni A, Wileman V, Holliday L, Newby CJ, Chisari C, et al. (Cochrane Airways Group) (June 2022). "Digital interventions to improve adherence to maintenance medication in asthma". The Cochrane Database of Systematic Reviews. 2022 (6): CD013030. doi:10.1002/14651858.CD013030.pub2. PMC 9188849. PMID 35691614.
- ↑ Blanc PD, Trupin L, Earnest G, Katz PP, Yelin EH, Eisner MD (November 2001). "Alternative therapies among adults with a reported diagnosis of asthma or rhinosinusitis : data from a population-based survey". Chest. 120 (5): 1461–7. doi:10.1378/chest.120.5.1461. PMID 11713120.
- ↑ Shenfield G, Lim E, Allen H (June 2002). "Survey of the use of complementary medicines and therapies in children with asthma". Journal of Paediatrics and Child Health. 38 (3): 252–7. doi:10.1046/j.1440-1754.2002.00770.x. PMID 12047692. S2CID 22129160.
- ↑ Milan SJ, Hart A, Wilkinson M (October 2013). "Vitamin C for asthma and exercise-induced bronchoconstriction". The Cochrane Database of Systematic Reviews. 2013 (10): CD010391. doi:10.1002/14651858.CD010391.pub2. PMC 6513466. PMID 24154977.
- ↑ Wilkinson M, Hart A, Milan SJ, Sugumar K (June 2014). "Vitamins C and E for asthma and exercise-induced bronchoconstriction". The Cochrane Database of Systematic Reviews. 2014 (6): CD010749. doi:10.1002/14651858.CD010749.pub2. PMC 6513032. PMID 24936673.
- ↑ Hemilä H (June 2013). "Vitamin C may alleviate exercise-induced bronchoconstriction: a meta-analysis". BMJ Open. 3 (6): e002416. doi:10.1136/bmjopen-2012-002416. PMC 3686214. PMID 23794586.

- ↑ Woods RK, Thien FC, Abramson MJ (2002). "Dietary marine fatty acids (fish oil) for asthma in adults and children". The Cochrane Database of Systematic Reviews. 2019 (3): CD001283. doi:10.1002/14651858.CD001283. PMC 6436486. PMID 12137622.
- ↑ Pogson Z, McKeever T (March 2011). "Dietary sodium manipulation and asthma". The Cochrane Database of Systematic Reviews. 2011 (3): CD000436. doi:10.1002/14651858.CD000436.pub3. PMC 7032646. PMID 21412865.
- ↑ ۲۶۱٫۰ ۲۶۱٫۱ Williamson A, Martineau AR, Sheikh A, Jolliffe D, Griffiths CJ (February 2023). "Vitamin D for the management of asthma". The Cochrane Database of Systematic Reviews. 2023 (2): CD011511. doi:10.1002/14651858.CD011511.pub3. PMC 9899558. PMID 36744416.
{{cite journal}}: نگهداری یادکرد:تحریم منقضیشده PMC (link) - ↑ ۲۶۲٫۰ ۲۶۲٫۱ Zhou Y, Yang M, Dong BR (June 2012). "Monosodium glutamate avoidance for chronic asthma in adults and children". The Cochrane Database of Systematic Reviews. 2014 (6): CD004357. doi:10.1002/14651858.CD004357.pub4. PMC 8823518. PMID 22696342.
- ↑ ۲۶۳٫۰ ۲۶۳٫۱ (NHLBI Guideline 2007، ص. 240)
- ↑ McCarney RW, Brinkhaus B, Lasserson TJ, Linde K (2004). McCarney RW (ed.). "Acupuncture for chronic asthma". The Cochrane Database of Systematic Reviews. 2009 (1): CD000008. doi:10.1002/14651858.CD000008.pub2. PMC 7061358. PMID 14973944.
- ↑ Blackhall K, Appleton S, Cates CJ (September 2012). Blackhall K (ed.). "Ionisers for chronic asthma". The Cochrane Database of Systematic Reviews. 2017 (9): CD002986. doi:10.1002/14651858.CD002986.pub2. PMC 6483773. PMID 22972060.
- ↑ Hondras MA, Linde K, Jones AP (April 2005). Hondras MA (ed.). "Manual therapy for asthma". The Cochrane Database of Systematic Reviews (2): CD001002. doi:10.1002/14651858.CD001002.pub2. PMID 15846609.
- ↑ Osadnik CR, Gleeson C, McDonald VM, Holland AE, et al. (Cochrane Airways Group) (August 2022). "Pulmonary rehabilitation versus usual care for adults with asthma". The Cochrane Database of Systematic Reviews. 2022 (8): CD013485. doi:10.1002/14651858.CD013485.pub2. PMC 9394585. PMID 35993916.
- ↑ Macêdo TM, Freitas DA, Chaves GS, Holloway EA, Mendonça KM (April 2016). "Breathing exercises for children with asthma". The Cochrane Database of Systematic Reviews. 2016 (4): CD011017. doi:10.1002/14651858.CD011017.pub2. PMC 7104663. PMID 27070225.
- ↑ Sergel MJ, Cydulka RK (September 2009). "Ch. 75: Asthma". In Wolfson AB, Harwood-Nuss A (eds.). Harwood-Nuss' Clinical Practice of Emergency Medicine (5th ed.). Lippincott Williams & Wilkins. pp. 432–. ISBN 978-0-7817-8943-1.
- ↑ (NHLBI Guideline 2007، ص. 1)
- ↑ ۲۷۱٫۰ ۲۷۱٫۱ "The Global Asthma Report 2014". Archived from the original on 27 April 2016. Retrieved 10 May 2016.
- ↑ The global burden of disease : 2004 update ([Online-Ausg.] ed.). Geneva: World Health Organization. 2008. p. 35. ISBN 978-92-4-156371-0.
- ↑ Maddox L, Schwartz DA (2002). "The pathophysiology of asthma". Annual Review of Medicine. 53: 477–98. doi:10.1146/annurev.med.53.082901.103921. PMID 11818486.
- ↑ Beckett PA, Howarth PH (February 2003). "Pharmacotherapy and airway remodelling in asthma?". Thorax. 58 (2): 163–74. doi:10.1136/thorax.58.2.163. PMC 1746582. PMID 12554904.
- ↑ Silva N, Carona C, Crespo C, Canavarro MC (June 2015). "Quality of life in pediatric asthma patients and their parents: a meta-analysis on 20 years of research". Expert Review of Pharmacoeconomics & Outcomes Research. 15 (3): 499–519. doi:10.1586/14737167.2015.1008459. hdl:10316/45410. PMID 25651982. S2CID 8768325.
- ↑ "WHO Disease and injury country estimates". World Health Organization. 2009. Archived from the original on 11 November 2009. Retrieved November 11, 2009.
- ↑ "Asthma prevalence". Our World in Data. Retrieved 15 February 2020.
- ↑ World Health Organization. "WHO: Asthma". Archived from the original on 15 December 2007. Retrieved 2007-12-29.
- ↑ Bush A, Menzies-Gow A (December 2009). "Phenotypic differences between pediatric and adult asthma". Proceedings of the American Thoracic Society. 6 (8): 712–719. doi:10.1513/pats.200906-046DP. PMID 20008882.
- ↑ Weiss AJ, Wier LM, Stocks C, Blanchard J (June 2014). "Overview of Emergency Department Visits in the United States, 2011". HCUP Statistical Brief #174. Agency for Healthcare Research and Quality. PMID 25144109. Archived from the original on 2014-08-03.
- ↑ Martin MA, Press VG, Nyenhuis SM, Krishnan JA, Erwin K, Mosnaim G, et al. (December 2016). "Care transition interventions for children with asthma in the emergency department". The Journal of Allergy and Clinical Immunology. 138 (6): 1518–1525. doi:10.1016/j.jaci.2016.10.012. PMC 5327498. PMID 27931533.
- ↑ Grant EN, Wagner R, Weiss KB (August 1999). "Observations on emerging patterns of asthma in our society". The Journal of Allergy and Clinical Immunology. 104 (2 Pt 2): S1-9. doi:10.1016/S0091-6749(99)70268-X. PMID 10452783.
- ↑ Bousquet J, Bousquet PJ, Godard P, Daures JP (July 2005). "The public health implications of asthma". Bulletin of the World Health Organization. 83 (7): 548–54. PMC 2626301. PMID 16175830.
- ↑ Anderson HR, Gupta R, Strachan DP, Limb ES (January 2007). "50 years of asthma: UK trends from 1955 to 2004". Thorax. 62 (1): 85–90. doi:10.1136/thx.2006.066407. PMC 2111282. PMID 17189533.
- ↑ Masoli M (2004). Global Burden of Asthma (PDF). p. 9. Archived from the original (PDF) on 2013-05-02.
- ↑ "Asthma-related death rate in UK among highest in Europe, charity analysis finds". Pharmaceutical Journal. 3 May 2018. Archived from the original on 26 July 2020. Retrieved 13 August 2018.
- ↑ "Asthma attacks triple when children return to school in September". NHS UK. 3 July 2019. Archived from the original on 26 July 2020. Retrieved 23 August 2019.
- ↑ Rantala A, Jaakkola JJ, Jaakkola MS (2011). "Respiratory infections precede adult-onset asthma". PLOS ONE. 6 (12): e27912. Bibcode:2011PLoSO...627912R. doi:10.1371/journal.pone.0027912. PMC 3244385. PMID 22205932.
- ↑ Yeh JJ, Wang YC, Hsu WH, Kao CH (April 2016). "Incident asthma and Mycoplasma pneumoniae: A nationwide cohort study". The Journal of Allergy and Clinical Immunology. 137 (4): 1017–1023.e6. doi:10.1016/j.jaci.2015.09.032. PMID 26586037.
- ↑ Silva GE, Sherrill DL, Guerra S, Barbee RA (July 2004). "Asthma as a risk factor for COPD in a longitudinal study". Chest. 126 (1): 59–65. doi:10.1378/chest.126.1.59. PMID 15249443.
- ↑ de Marco R, Marcon A, Rossi A, Antó JM, Cerveri I, Gislason T, et al. (September 2015). "Asthma, COPD and overlap syndrome: a longitudinal study in young European adults". The European Respiratory Journal. 46 (3): 671–679. doi:10.1183/09031936.00008615. PMID 26113674. S2CID 2169875.
- ↑ ۲۹۲٫۰ ۲۹۲٫۱ ۲۹۲٫۲ Barrett ML, Wier LM, Washington R (January 2014). "Trends in Pediatric and Adult Hospital Stays for Asthma, 2000–2010". HCUP Statistical Brief #169. Rockville, MD: Agency for Healthcare Research and Quality. PMID 24624462. Archived from the original on 2014-03-28.
- ↑ Rosner F (2002). "The Life of Moses Maimonides, a Prominent Medieval Physician" (PDF). Einstein Quart J Biol Med. 19 (3): 125–28. Archived (PDF) from the original on 2009-03-05.
- ↑ C14 Chinese medication chart; Asthma etc. Wellcome L0039608
- ↑ Thorowgood JC (November 1873). "On Bronchial Asthma". British Medical Journal. 2 (673): 600. doi:10.1136/bmj.2.673.600. PMC 2294647. PMID 20747287.
- ↑ Gaskoin G (March 1872). "On the Treatment of Asthma". British Medical Journal. 1 (587): 339. doi:10.1136/bmj.1.587.339. PMC 2297349. PMID 20746575.
- ↑ Berkart JB (June 1880). "The Treatment of Asthma". British Medical Journal. 1 (1016): 917–8. doi:10.1136/bmj.1.1016.917. PMC 2240555. PMID 20749537.
Berkart JB (June 1880). "The Treatment of Asthma". British Medical Journal. 1 (1017): 960–2. doi:10.1136/bmj.1.1017.960. PMC 2240530. PMID 20749546. - ↑ Bosworth FH (1886). "Hay Fever, Asthma, and Allied Affections". Transactions of the Annual Meeting of the American Climatological Association. 2: 151–70. PMC 2526599. PMID 21407325.
- ↑ Doig RL (February 1905). "Epinephrin; Especially in Asthma". California State Journal of Medicine. 3 (2): 54–5. PMC 1650334. PMID 18733372.
- ↑ von Mutius E, Drazen JM (March 2012). "A patient with asthma seeks medical advice in 1828, 1928, and 2012". The New England Journal of Medicine. 366 (9): 827–34. doi:10.1056/NEJMra1102783. PMID 22375974. S2CID 5143546.
- ↑ Crompton G (December 2006). "A brief history of inhaled asthma therapy over the last fifty years". Primary Care Respiratory Journal. 15 (6): 326–31. doi:10.1016/j.pcrj.2006.09.002. PMC 6730840. PMID 17092772.
- ↑ McCullough D (1981). Mornings on Horseback: The Story of an Extraordinary Family, a Vanished Way of Life and the Unique Child Who Became Theodore Roosevelt. Simon and Schuster. pp. 93–108. ISBN 978-0-7432-1830-6. Archived from the original on 2015-04-07.
- ↑ ۳۰۳٫۰ ۳۰۳٫۱ Opolski M, Wilson I (September 2005). "Asthma and depression: a pragmatic review of the literature and recommendations for future research". Clinical Practice and Epidemiology in Mental Health. 1: 18. doi:10.1186/1745-0179-1-18. PMC 1253523. PMID 16185365.
- ↑ "Bangladeshi man with asthma wins France deportation fight". The Guardian. 12 January 2021. Retrieved 12 January 2021.
منابع
- National Asthma Education and Prevention Program (2007). "Guidelines for the Diagnosis and Management of Asthma". National Heart Lung and Blood Institute. EPR-3.
- "British Guideline on the Management of Asthma" (PDF). British Thoracic Society. 2012 [2008]. SIGN 101. Archived from the original (PDF) on 2008-08-19. Retrieved 2008-08-04.
- British Guideline on the Management of Asthma. British Thoracic Society. July 2019. ISBN 978-1-909103-70-2. SIGN 158.
- "Global Strategy for Asthma Management and Prevention" (PDF). Global Initiative for Asthma. 2011. Archived Reports.
پیوند به بیرون