فتوتراپی نوزادان
| فُتوتراپی نوزادان | |
|---|---|
 فُتوتراپی با نور سفید | |
| ICD-9-CM | ۹۹٫۸۳ |
| سرعنوانهای موضوعی پزشکی | D010789 |
فُتوتراپی نوزادان به معنی تاباندن نور به پوست نوزادانی است که مبتلا به بالا رفتن بیش از اندازهٔ بیلیروبین غیرمستقیم شدهاند. که میتوان با تست بیلیروبین خون از درجهٔ بیلیروبین آگاه شده و آن را کنترل نمود. بیلیروبین بیش از همه به قسمت آبی طیف نور مرئی در حدود ۴۶۰ نانومتر واکنش نشان میدهد. چراغهایی که نور حدود ۴۶۰ تا ۴۹۰ نانومتر تولید میکنند، مناسب فُتوتراپی هستند. بهطور معمول، بیلیروبین از راه کونژوگه شدن در کبد با اسید گلوکورونیک دفع میشود. گلوکورونیدهای بیلیروبین که در صفرا قابل حل هستند با صفرا که در روده ترشح میشود، بیلیروبین را از بدن خارج میکند. در بعضی از نوزادان، نارسایی کونژوگه شدن (که در نوزادان زودرس شدیدتر است)، همراه با افزایش مقدار گلبولهای قرمزی که از بین میروند، باعث میشود که دفع بیلیروبین به خوبی انجام نشود. عواملی از قبیل واکنش دستگاه ایمنی علیه گلبولهای قرمز خودی (ایزوایمونیزاسیون)، بیماریهای همولیتیک ارثی و خون نشت کرده به بیرون رگهای نوزاد (مثلاً کبودشدگیهای پوست و سفالهماتومها) از یک سو و نقایص ژنتیکی متابولیسم بیلیروبین مانند سندرم شایع ژیلبرت، از سوی دیگر به نارسایی دفع بیلیروبین کونژوگه کمک میکنند.
نور، شکل و ساختمان مولکول بیلیروبین را به نحوی تغییر میدهد که مولکولهای حاصل، میتوانند با وجود نارسایی کونژوگاسیون دفع شوند. عقیدهٔ نادرستی وجود دارد که نور فرابنفش (زیر ۴۰۰ نانومتر) برای فتوتراپی استفاده میشود که اینطور نیست و طیف حدود ۴۶۰ برای این کار استفاده میشود.[۱]
اثر نور بر بیلیروبین[ویرایش]
هنگامی که مولکول بیلیروبین عادی (۴z,15z-بیلیروبین) تحت تابش نور قرار میگیرد، تبدیل به اشکال ناپایدار مولکول بیلیروبین میشود. این اشکال حد واسط میتوانند یا با اکسیژن واکنش انجام دهند که محصولاتی بیرنگ با وزن مولکولی پایینتر بسازند که میتواند در ادرار حل و دفع شود یا بازآرایی شوند تا ایزومر ساختمانی بیلیروبین را بسازند که لومیروبین نامیده میشود که میتواند در ادرار یا صفرا حل و دفع گردد.

ممکن است بهجای دو مورد بالا، اشکال حد واسط تبدیل به ایزومرهای فضایی بیلیروبین شوند که در آن حداقل یکی از دو وضعیت Z به وضعیت E تبدیل شدهاست. Z مخفف واژهٔ آلمانی zusammen است که کنارهم معنی میدهد و E مخفف entgegen آلمانی است که یعنی روبهرو. از این واژهها برای نشان دادن وضعیت اتمها حول پیوند کووالانسی استفاده میشود. عددهای ۴ و ۱۵، محل پیوندهای کووالانسی را نشان میدهند. در شکل بالا، تنها دو فوتو ایزومر اصلی نشان داده شدهاند. ایجاد ایزومرهای فضایی، سریعتر از ایزومرهای ساختمانی است و برگشتپذیر است و هردو این ایزومرسازیها، از روند ترکیب با اکسیژن (فتواکسیداسیون) سریعتر هستند. ایزومرهای نوری بیلیروبین، کمتر تمایل به چسبیدن به چربیها دارند و میتوانند در صفرا مستقیماً بدون گلوکورونید دفع شوند. لومیروبین در ادرار هم دفع میشود. محصولات فتواکسیداسیون بیشتر در ادرار حل میشوند. همین که ایزومرهای فضایی وارد صفرا شوند، خودبهخود تبدیل به بیلیروبین میشوند.[۲]
انواع فتوتراپی[ویرایش]
- در فتوتراپی سنتی، یک منبع نورِ غیر فیبر اپتیکی بالای سر نوزاد قرار میگیرد.[۳]
- در فتوتراپی فیبراپتیک، نور بهوسیلهٔ کابل یک نوری به یک سطح پتومانند منتقل میشود که میتواند بدور نوزاد پیچیده شود.[۴]
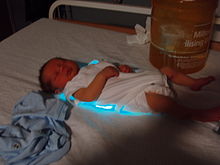
- در فتوتراپی چندگانه،[۶] بیش از یک منبع نوری به صورت همزمان مورد استفاده قرار میگیرد؛ مثلاً دو واحد یا بیشتر از فُتوتراپی سنتی یا ترکیبی از سنتی و فیبراپتیک.[۷]
عوامل مؤثر[ویرایش]
درست است که در طیف نوری، طول موج ۴۵۹ نانومتر (در قسمت آبی نور مرئی) از همه طول موجها مؤثرتر است، اما با توجه به اینکه هرچه طول موج بزرگتر میشود، نفوذ بیشتری در پوست پیدا میکند، بهترین طول موج از نظر کاربردی در گسترهٔ ۴۶۰ تا ۴۹۰ نانومتر قرار میگیرد. در نوزادان ترم و نزدیک به ترم، بهجای انکوباتور بهتر است از گهواره استفاده شود چون طلق انکوباتور جلوی تابش کامل را میگیرد و از اینکه منبع نور به حدود ۱۰ تا ۱۵ سانتیمتری نوزاد برسد جلوگیری میکند. البته لامپهای تنگستنی یا هالوژن را نباید به این اندازه به نوزاد نزدیک کرد. منبعهای نور فرعی مثل زیرانداز فیبراپتیک نوری، یا لامپهای LED مخصوص یا لامپهای فلورسنت خاص آبی میتوانند زیر نوزاد تابش داشته باشند. اگر نوزاد مجبور است که در انکوباتور تحت تابش قرار بگیرد، شعاعهای نوری باید به صورت مایل به طلق انکوباتور تابانده شوند تا جلوی هدر رفتن نور را در اثر بازتابش را بگیرند.[۸]
کارآمدی فتوتراپی به میزان درخشان بودن[یاداشت ۱](برونده انرژی) منبع نوری وابسته است. با یک رادیومتر[یاداشت ۲] یا اسپکترورادیومتر،[یاداشت ۳] میزان درخشانی را به واحد وات بر سانتیمتر مربع یا میکرو وات بر سانتیمتر مربع بر نانومتر (μW/cm2/nm) در یک طول موج معین اندازه میگیرند. یک منبع نوری سنتی یا استاندارد، باید هنگامی که در فاصلهٔ ۲۰ سانتیمتری بالای سر نوزاد قرار میگیرد، بتواند ۸ تا ۱۰ میکرو وات بر سانتیمتر مربع بر نانومتر در طیف نوری ۴۳۰ تا ۴۹۰ به نوزاد بتاباند، البته دستگاه اندازهگیری باید در سطح نوزاد قرار گیرد. لامپهای فلورسنت آبی مخصوص، میتوانند ۳۰ تا ۴۰ μW/cm2/nm نور به نوزاد بتابانند.[۹]
معمولاً لازم نیست پوشک نوزاد را هنگام فتوتراپی در بیاورند، مگر اینکه با وجود فتوتراپی بیلیروبین بالا رود. اگر کنارههای گهواره را با فویل آلومینیومی یا پارچهٔ سفید بپوشانیم، اثر فتوتراپی افزوده میشود. برای آسیب ندیدن شبکیهٔ چشم نوزاد، استفاده از چشمبند الزامی است.[۱۰]
براساس منابع موجود، تفاوت خاصی بین فتوتراپی LED و سنتی وجود ندارد، اما با توجه به اینکه در فتوتراپی LED افزودن مایع دریافتی نوزاد لازم نیست، از نظر کاربردی، فتوتراپی LED راحتتر است.[۱۱]
مایعدرمانی همراه[ویرایش]
اثبات شدهاست که بیشتر کردن دریافت مایع در نوزاد ترمی که فتوتراپی میشود، نیاز به تعویض خون را کاهش میدهد و طول مدت فتوتراپی را کم میکند. البته این بدین معنی نیست که همهٔ نوزادان تحت فتوتراپی باید به صورت روتین تحت مایعدرمانی قرار گیرند، چوم ممکن است چنین رویکردی شیردهی موفقیتآمیز را دچار اختلال کند. البته کل مطالعات دال بر نافع بودن مایعدرمانی، پیش از به بازار آمدن فُتوتراپیهای مدرن LED انجام شده بودند، که ممکن است با ادعای فتوتراپی LED مبنی بر لازم نبودن مایعدرمانی همراه دچار خدشه شوند. در مواقعی که نیاز به مایعدرمانی همراه وجود داشته باشد، شیر مادر دوشیده شده، مایع انتخابی است.[۱۲]
مراقبت از نوزاد تحت فتوتراپی[ویرایش]
نوزاد را باید به صورت طاقباز فتوتراپی نمود مگر وضعیت بالینی خاصی باعث شود که این کار ممکن نباشد. محیط فتوتراپی نه باید گرم باشد و نه سرد. کافی بودن مایع دریافتی نوزاد را میتوان از راه وزن نمودن نوزاد و تعداد دفعاتی که پوشکش را خیس میکند تخمین زد. چشم نوزاد را باید با چشمبند مناسب از آسیب پرتوهای نور محافظت نمود.[۱۳]
انستیتوی ملی سلامت و تعالی مراقبت انگلستان در سال ۲۰۲۰ آخرین مشاهدات خود را برای دستورالعمل فتوتراپی نوزادان زیر ۲۸ روز انجام داد و به این نتیجه رسید که آخرین تغییراتی که در سال ۲۰۱۶ بر روی شیوهنامه انجام داده بود، مکفی است و نیاز به بازنگری مجدد و دستورالعمل جدید نیست.[۱۴] بر اساس این دستورالعمل مراقبهای زیر در هنگام فتوتراپی ضروری است:
- بررسی اینکه آیا فاکتورهایی در افزایش احتمال ابتلا به هیپربیلیروبینمی قابل توجه پس از تولد وجود دارد یا خیر؟
- معاینهٔ کودک در ۷۲ ساعت اول
- بررسی کودک بهصورت برهنه و در نور روشن و ترجیحاً طبیعی
- بررسی اسکلرا (سفیدی چشم) و لثهها
- ارائهٔ اطلاعات به والدین یا مراقبان در مورد درمان هیپربیلیروبینمی
- اطمینان از اینکه شیر دادن، تغییر پوشک و نوازش نوزاد در حالت نرمال ادامه دارد.
- استفاده از سطح بیلیروبین برای تعیین مدیریت هیپربیلیروبینمی در همهٔ نوزادان
- عدم تصمیمگیری در مورد مدیریت هیپربیلیروبینمی با استفاده از نسبت آلبومین / بیلیروبین
- عدم کم کردن بیلیروبین کونژوگه از بیلیروبین سرم کامل هنگام تصمیمگیری در مورد مدیریت هیپربیلیروبینمی
- اندازهگیری بیلیروبین سرم ۴–۶ ساعت پس از شروع فتوتراپی
- توقف فتوتراپی هنگامی که بیلیروبین سرم به سطح حداقل ۵۰ میکرومول در لیتر زیر آستانهٔ فتوتراپی سقوط کرد
- بررسی میزان بازگشت بیش از حد هیپربیلیروبینمی با یک بار اندازهگیری بیلیروبین سرم، ۱۲–۱۸ ساعت پس از قطع نوردرمانی
- فتوتراپی شدید در صورتی که سطح بیلیروبین سرم بهسرعت در حال افزایش است (بیش از ۸٫۵ میکرومول در لیتر در ساعت)
- فتوتراپی شدید در صورتی که بیلیروبین سرم پس از ۷۲ ساعت یا بیشتر از زمان تولد در سطح ۵۰ میکرومول در لیتر، زیر آستانهٔ تعویض خون است.
- فتوتراپی شدید در صورتی که سطح بیلیروبین نمیتواند به فتوتراپی اولیه پاسخ دهد (یعنی سطح بیلیروبین سرم طی ۶ ساعت پس از شروع فتوتراپی همچنان افزایش مییابد یا کاهش نمییابد)
- عدم تغذیهٔ نوزاد با مایعات اضافی در نوزادانی که از شیر مادر تغذیه میکنند.[۱۵][۱۶]
ممنوعیت[ویرایش]
در موارد انگشتشماری، فتوتراپی منع استفاده دارد. اگر از داروهایی که بیمار را به نور حساس میکنند بهطور همزمان استفاده شود یا تشخیص پورفیری اریتروپوئتیک مادرزادی[یاداشت ۴] مطرح باشد یا سابقهٔ خانوادگی پورفیری وجود داشته باشد، فتوتراپی ممنوع است. تاول زدن شدید و بیقراری زیاد نوزاد زیر فتوتراپی، ممکن است علامت پورفیری مادرزادی باشد.[۱۷]
ممکن است بعضی از نوزادانی که زردی کلستاتیک و هیپربیلیروبینمی مستقیم دارند، به دنبال فتوتراپی دچار سندرم نوزاد برنزه شوند که به تیره شدن خاکستری-قهوهایپوست گفته میشود که علت اصلی آن معلوم نیست اما ممکن است بهعلت تجمع پورفیرین در پوست باشد. این برنزگی گذرا است و با قطع فتوتراپی ناپدید میشود.[۱۸] باید توجه داشت چون ممکن است بالا بودن بیلیروبین غیرمستقیم، همراه و همزمان با بیلیروبین مستقیم باشد، وجود بیلیروبینمی مستقیم باعث ممنوعیت فتوتراپی نیست و میتوان برای پایین آوردن قسمت غیرمستقیم از آن استفاده نمود.[۱۹]
معادلهای انگلیسی[ویرایش]
پینوشت[ویرایش]
- ↑ Maisels، New England Journal of Medicine ۳۵۸ (۹)، ۹۲۱.
- ↑ Maisels، New England Journal of Medicine ۳۵۸ (۹)، ۹۲۲.
- ↑ National Collaborating Centre for Women's and Children's Health، NICE Guideline for Neonatal jaundice (CG98).
- ↑ NICE Guideline for Neonatal jaundice (CG98)
- ↑ Biliblanket
- ↑ Multiple phototherapy
- ↑ National Collaborating Centre for Women's and Children's Health.
- ↑ Maisels، New England Journal of Medicine ۳۵۸ (۹)، ۹۲۳.
- ↑ Maisels، New England Journal of Medicine ۳۵۸ (۹)، ۹۲۳–۹۲۴.
- ↑ Maisels، New England Journal of Medicine ۳۵۸ (۹)، ۹۲۵.
- ↑ National Collaborating Centre for Women's and Children's Health، NICE Guideline for Neonatal jaundice (CG98)، ۱۱۷.
- ↑ National Collaborating Centre for Women's and Children's Health، NICE Guideline for Neonatal jaundice (CG98)، ۱۲۲.
- ↑ National Collaborating Centre for Women's and Children's Health، NICE Guideline for Neonatal jaundice (CG98)، ۱۱۹.
- ↑ «Overview | Jaundice in newborn babies under 28 days | Guidance | NICE». www.nice.org.uk. ۲۰۱۰-۰۵-۱۹. دریافتشده در ۲۰۲۳-۰۸-۲۲.
- ↑ «دستورالعمل و درمان زردی نوزاد زیر ۲۸ روز». نینی یلو. ۲۰۲۱-۰۵-۱۱. دریافتشده در ۲۰۲۳-۰۸-۲۲.
- ↑ فراهانی، علیرضا (۲۰۲۳-۰۲-۰۶). «دستگاه زردی نوزاد (فتوتراپی) چیست و چه مکانیسمی دارد؟». پزشک تجهیز. دریافتشده در ۲۰۲۳-۰۴-۰۲.
- ↑ Maisels، New England Journal of Medicine ۳۵۸ (۹)، ۹۲۶.
- ↑ Maisels، New England Journal of Medicine ۳۵۸ (۹)، ۹۲۶.
- ↑ American Academy of Pediatrics Subcommittee on Hyperbilirubinemia (Summer 2004). "Management of hyperbilirubinemia in the newborn infant 35 or more weeks of gestation". Pediatrics. 114 (1): 297–316. doi:10.1542/peds.114.1.297. ISSN 1098-4275. PMID 15231951.
منابع[ویرایش]
- National Collaborating Centre for Women's and Children's Health (مه ۲۰۱۰). «NICE Guideline for Neonatal jaundice (CG98)» (PDF). بایگانیشده از اصلی (PDF) در ۲ دسامبر ۲۰۱۳. دریافتشده در ۳ مارس ۲۰۱۳.
- Maisels, M. Jeffrey (28 February 2008). "Phototherapy for Neonatal Jaundice". New England Journal of Medicine. ۳۵۸ (۹): ۹۲۶. doi:10.1056/NEJMct0708376.
{{cite journal}}:|access-date=requires|url=(help); More than one of|pages=و|page=specified (help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - American Academy of Pediatrics Subcommittee on, Hyperbilirubinemia (2004 Jul). "Management of hyperbilirubinemia in the newborn infant 35 or more weeks of gestation". Pediatrics. ۱۱۴ (۱): ۲۹۷–۳۱۶. PMID 15231951.
{{cite journal}}:|access-date=requires|url=(help); Check date values in:|date=(help)
