پنوموپریکاردیوم
| پنوموپریکاردیوم | |
|---|---|
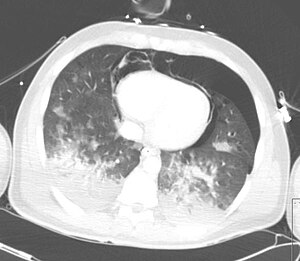 | |
| سیتی اسکن نشان دهنده پنوموپریکاردیوم همراه با پنومومدیاستینوم ، هواجنبی، هموتوراکس و کوفتگی ریوی پس از ترومای قفسه سینه شدید. | |
| تخصص | طب اورژانس |
| طبقهبندی و منابع بیرونی | |
پنوموپریکاردیوم یک مشکل شناخته شده بالینی و رادیولوژیک است. این پدیده به علت ورود هوا و گاز به داخل کیسه پریکارد و جای گیری آن در دور قلب به وجود میآید. بسته به میزان هوایی که وارد این فضا میگردد و بسته به سن و بیماریهای زمینهای بیمار، علائم مختلفی ممکن است در سیر این گرفتاری دیده شود. هنگامی که فشار ناشی از وجود هوا در فضای بسته پریکارد از حدی بیشتر شود که از پر شدن قلب در زمان دیاستول جلوگیری نماید وضعیت همودینامیک بیمار در خطر قرار میگیرد و اگر فشار آن از حدی فراتر رود حالت فشارنده بر قلب پیدا خواهد کرد که به این نوع پنوموپریکاردیوم فشارنده(tension pneumopericardium)گفته میشود.
تاریخچه[ویرایش]
از سالها قبل پنوموپریکاردیوم به عنوان یک پدیده بی خطر در بزرگسالان شناخته شده بود. اولین بار ونکباخ (Wenkebach) پنوموپریکاردیوم را در سال ۱۹۱۰ با استفاده از تصویر قفسه سینه شرح داد. اپنهایمر (Openheimer) در سال ۱۹۲۴ گزارش نمود که وارد کردن ۵۰۰ میلی لیتر اکسیژن به فضای پریکارد نمیتواند عملکرد قلب را محدود سازد. او معتقد بود هوا از آن جا که قابل فشرده شدن است موجب تامپوناد قلبی نمیگردد. ادکاک (Adcock) دریک آزمایش در سال ۱۹۴۰ نشان داد که به دنبال وارد شدن هوا به فضای پریکارد، فشار وریدی مرکزی هنگامی متناسب با میزان هوای اضافه شده افزایش مییابد که فشار درون پریکارد از ۱۰۰-۵۰ به ۲۶۵-۱۴۵ میلیمتر آب(mm H۲O) برسد و تامپوناد (Tamponade) به دنبال ورود هوا به پریکارد در صورتی پدید میآید که فشار درون پریکارد از این میزان نیز بیشتر شود. (۱)
علل بروز[ویرایش]
انجام عمل جراحی از راه استخوان جناغ (trans-sternal) یا انجام لاپاروسکوپی، آسیبهای نافذ و در موارد نادر غیر نافذ به جدار سینه، پریکاردیت عفونی به دنبال آلوده شدن پریکارد به ارگانیسمهای تولید کننده گاز(gas producing organism) و پدید آمدن فیستول بین پریکارد و اعضای پر هوای مجاور آن مانند مری و معده را میتوان ازعلل بروز این گرفتاری به شمار آورد. هم چنین از آسم شدید، زایمان بسیار سخت، لارنژیت انسدادی و انجام برخی از روشهای تشخیصی و درمانی مانند بیوپسی مغز استخوان از جناغ سینه یا نایشکافی به عنوان عوامل احتمالی در بروز پنوموپریکاردیوم یاد شدهاست.(۱ و ۲ و ۳)
علل ناشایع بروز پنوموپریکاردیوم : دست اندازی کارسینوم برونکوژنیک به پریکارد (۴) همراه با پنومومدیاستن پس از زایمان که علائم آنها شامل درد پلورتیک قفسه سینه، تنگی نفس و علامتهامان (Hamman sign) در روزهای اول و دوم پس از زایمان بروز کرده بود. هر دو مورد فوق در بیمارانی پدید آمده بود که تجربه اول زایمان را داشتند و هم چنین مرحله دوم زایمان در آنها طولانی شده بود. (۵) امری (Emery) و همکاران مواردی از پنوموپریکاردیوم فشارنده را در ۴۷ نوزاد که به علت زجر تنفسی نوزادان تحت تنفس مکانیکی قرار گرفته بودند و در بین سالهای ۱۹۷۲ تا ۱۹۸۱ در بیمارستان دانشگاهی مینهسوتا بستری شده بودند، گزارش کردند.(۶) اسمیت (Smith) و ناکوی (Naqvi) بروز پنوموپریکاردیوم فشارنده به دنبال بازشدن آبسه ریه به فضای پریکارد در یک بیمار ۲۷ ساله مبتلا به ایدز(AIDS) را شرح دادند.(۷) روث (Roth) و اشمیت (Schmid) موردی از بروز پنوموپریکاردیوم را به دنبال ترومای متعدد و غیر نافذ در یک مرد ۵۷ ساله که دچار سقوط از ارتفاع ۱۰ متری شده بود معرفی کردند. (۸) بندیک (Benedik) موردی از ابتلا به پنوموپریکاردیوم فشارنده را به دنبال پیوند شریان کرونر (CABG) شرح داد.(۹) گولا (Gula) موردی از ابتلا به پیوپنوموپریکاردیوم (pyopneumopericardium) را در یک مرد ۳۲ ساله که به علت نشانگانی از ابتلا به بیماری شبه آنفلوآنزا، تنگی نفس و درد قفسه سینه تحت مراقبت و درمان قرار گرفته بود گزارش نمودند. در این بیمار پس ازآن که حدود ۱٫۳ لیتر مایع چرکی از پریکارد خارج شد CT اسکن وجود یک توده کلسیفیه شده را در زیر کارینا را به اثبات رساند. با انجام توراکوتومی و در پاتولوژی مشخص شد که توده مذکورغده لنفاوی گرانولوماتوز با منشا هیستوپلاسموزیس (histoplasmosis) بودهاست. (۱۰) بویس (Boyce) و همکاران موردی از ابتلا به پنوموپریکاردیوم فشارنده را به دنبال پدید آمدن فیستول بین بخشی از معده و پریکارد گزارش کردند.(۱۱)میگنوزا (Mignosa) از ایتالیا بروز پنوموپریکاردیوم را در یک شیرخوار شرح داد که به علت ایجاد فیستول میان پریکارد و مری در اثر پاره شدن مری به دنبال خوردن جسم خارجی و گیر کردن آن در مری پدید آمده بود.(۱۲) یک مورد از هیدروپنوموپریکاردیوم فشارنده خودبخودی (tension hydropneumopericardium) که به دنبال ابتلا به پریکاردیت سروفیبرینو (serofibrinous pericarditis) پدید آمده بود از چین گزارش شده است.(۱۳)
کامینگز (Cummings) ۲۵۲ مورد ابتلا به پنوموپریکاردیوم را بررسی نمود و دریافت که ۳۷% این بیماران دچار نوع فشارنده پنوموپریکاردیوم شده بودند. در این بررسی بیشتر موارد ابتلا به پنوموپریکاردیوم در بیمارانی که دچار تروما شده بودند و در نوزادانی که به علت سندروم زجر تنفسی نیاز به تهویه با فشار مثبت داشتند، پدید آمده بود. میزان مرگ و میر ناشی از پنوموپریکاردیوم در کل این بیماران در حدود ۵۸% و میزان مرگ و میر ناشی از نوع فشارنده آن در کل پنوموپریکاردیومهای فشارنده ۵۶% بود.(۱۴)
چگونگی بروز[ویرایش]
نظریههای مختلفی در زمینه چگونگی بروز پنوموپریکاردیوم در آسیبهای غیر نافذ وجود دارد. ماکلین (Macklin) در سال ۱۹۳۹ چنین پیشنهاد کرد که به دنبال افزایش ناگهانی در فشار داخل آلوئولی (مانند حالتی که در ضربات ناگهانی غیر نافذ به قفسه سینه پدید میآید) هوا وارد لایههای بافتی دور رگها و دور برونشها شده از این راه به ناف ریهها و از آن مسیر به مدیاستن راه مییابد. مانزفیلد (Mansfield) و همکارانش در ۱۹۷۳ نشان دادند که یک راه ارتباطی بالقوه میان مدیاستن و پریکارد احشایی در نزدیکی دهانه وریدهای ششی وجود دارد. از این رو باید بیمارانی که تحت تهویه با فشار مثبت قرار دارند، به ویژه آنهایی که به دنبال تروما در بخش مراقبتهای ویژه بستری شدهاند، را از نظر بروز پنوموپریکاردیوم مورد مراقبت قرار داد. حتی در چنین مواردی ممکن است راه ارتباطی بین مدیاستن و فضای پریکارد به شکل یک دریچه یک طرفه عمل کرده موجب بروز پنوموپریکاردیوم فشارنده (tension pneumopericardium) گردد. این حالت در نوزادانی که به علت زجر تنفسی تحت تنفس مکانیکی قرار داده میشوند ممکن است دیده شود.(۱) هم چنین پدید آمدن یک راه ارتباطی بین تراشه و فضای پریکارد به دنبال بروز آسیبهای نافذ یا غیر نافذ بر قفسه سینه میتواند موجب بروز پنوموپریکاردیوم و حتی نوع فشارنده آن گردد. در این حالت تخریب دیواره تراشه در نزدیکی کارینا (Carina) و تخریب دیواره پریکارد که در کنار آن و بر روی رگهای بزرگ و سینوس ترانسورس (Transverse sinus) قرار دارد موجب ورود هوا به داخل پریکارد گشته راه ارتباطی مذکور ممکن است به صورت یک دریچه یک طرفه عمل کند و بیمار به نوع فشارنده پنوموپریکاردیوم دچار گردد. هم چنین در موارد پنوتوراکسهای فشارنده (Tension pneumothorax) یا اعمال منقطع فشار مثبت در فضای پلور(Intermittent positive intrapleural pressure) پدیده پنوموپریکاردیوم فشارنده ممکن است بروز نماید.(۱)
روش تشخیص و علائم بالینی[ویرایش]
پنوموکاردیوم یکی از تشخیصهای افتراقی در موارد درد قفسه سینهاست. در این گرفتاری نشانگان درد تیر کشنده به شانهها، پشت یا اپی گاستریوم یا تنگی نفس و تپش قلب در همه بیماران دیده نمیشود و بسته به وسعت گرفتاری و بیماری زمینهای علائم و نشانگان بیماری ممکن است متفاوت باشد. (۱۵)
از علائم بالینی این گرفتاری میتوان ازکاهش صداهای قلب، تاکیکاردی، کاهش حداکثر فشار سیستولیک بطن راست (right ventricular peak systolic pressure)، افزایش فشار وریدی مرکزی همراه با کاهش برون ده قلب، پالس پارادوکس (pulsus paradoxus) و تغییرات غیر اختصاصی نوار قلب مانند کاهش ولتاژ، تغییرات قطعه ST و منفی شدن موج T نام برد. با کاهش بیشتر برون ده قلب، بد شدن عملکرد ریه، افزایش تنگی نفس، بیشتر شدن شدت پالس پارادوکس و افزایش شدید فشار وریدی مرکزی باید یه فکر افزایش فشار داخل پریکارد و تامپوناد افتاد.(۱ و ۱۵) هیگینز (Higgins) و همکاران در بررسی دوازده نوزاد نارس که به دنبال انجام تنفس مکانیکی به علت سندروم زجر تنفسی دچار پنوموپریکادیوم شده بودند دریافتند که بروز ناگهانی برادیکاردی، کاهش فشار خون و سیانوز و هم چنین کاهش شدید در اندازه قلب میتواند موید ابتلا نوزاد به پنوموپریکاردیوم فشارنده باشد. (۱۶) کوهن (Cohen) و همکاران در یک مطالعه به این نتیجه رسیدند که میزان حداکثر فشار دمی (PIP) در نوزادانی که به علت سندروم زجر تنفسی تحت تنفس مکانیکی قرار گرفته و دچار پنوموپریکاردیوم شده بودند از میزان فشار انتهای بازدمی (PEEP) در بروز این گرفتاری اهمیت بیشتری داشتهاست. در این مطالعه مشخص گردید که قراردادن لوله تخلیه در پریکارد (pericardial tube) زیر دید مستقیم بی خطر و کارآمدترین روش برای درمان این نوزادان بودهاست.(۱۷)
در تصویر خلفی-قدامی (posteroanterior) یا جانبی (lateral) قفسه سینه این بیماران تمام قلب یا بخشی از آن توسط هوا احاطه میشود. پریکارد هم به صورت خطی که در دو طرف آن هوا وجود دارد به شکل کاملاً مشخص دیده میشود.(شکل ۱)
شکل ۱- رادیوگرافی پنوموپریکاردیوم از بیماری که به علت ضربه چاقو دچار این گرفتاری شده بود.تهیه شده توسط نویسنده.
گاهی اوقات تشخیص پنوموپریکاردیوم از پنومومدیاستن دشوار میشود. وضعیت قرارگیری پریکارد به شکلی است که لایه پریکارد احشایی در شروع مسیر رگهای بزرگ بر روی خود برگشته و به پریکارد جداری تبدیل میشود. در واقع کیسه پریکارد در این محل به شکل یک بن بست در میآید.(شکل ۲) به همین علت در صورت وجود هوا در کیسه پریکارد تصویر آن از محدوده آناتومیک لایه پریکارد در ریشه رگهای بزرگ فراتر نمیرود. به این شکل پنوموکاردیوم از پنومومدیاستن قابل تشخیص میشود.
شکل ۲- در رادیوگرافی از پنوموپریکاردیوم به بن بست موجود در پریکارد توجه کنید. تهیه شده توسط نویسنده.
هم چنین در تصاویری که در وضعیت خوابیده به پهلو (decubitus) گرفته میشود هوا به سرعت در پنوموپریکاردیوم جابجا شده در حالی که در پنومومدیاستن با خوابیدن بیمار به پهلو به سرعت تغییر جا نمیدهد.(۱) با این حال تشخیص پنوموپریکاردیومهای کوچک ناشی از تروما بازهم ممکن است امر دشواری باشد. هم چنین افتراق این گرفتاری از پنوموتوراکسهای سمت چپ یا پنومومدیاستن نیز کار مهمی به شمار میرود. گلدرن (Gelderen) توجه به وجود دو علامت «نوار عرضی هواً(transverse band of air) در تصویر خلفی-قدامی قفسه سینه و»مثلث هواً (triangle of air) در تصویر از پهلوی قفسه سینه (lateral chest) را مهم میداند و معتقد است در صورتی که بازهم شکی در این زمینه وجود داشته باشد باید از بیمار تصویر خوابیده به پهلوی چپ (left-side-down decubitus) تهیه شود. (۱۸)
وستبی (Westby) پیشنهاد نمود که بادکنکی شدن (ballooning) کیسه پریکارد میتواند موید بروز تامپوناد باشد. با اینحال در معرفی چهار بیمار توسط میریویس (Mirivis) و همکارانش این علامت هم پیش و هم پس از بروز تامپوناد ناشی از پنوموپریکاردیوم دیده شد. مشخص شده که اختلال همودینامیک (کاهش فشار خون، کاهش حداکثر فشار سیستولیک بطن راست (۲-/+۱۱-)و افزایش فشار دیاستولیک بطن راست و کاهش فشار میانگین شریانی (۷-/+۲۲-)) در این گرفتاری زمانی پدید میآید که اندازه قلب به میزان۳ -/+۳۲ در صد کاهش یابد. میریویس و همکارانش پیشنهاد میکنند که با دیدن علامت «قلب کوچک» (small heart sign) در بیماران مبتلا به پنوموپریکاردیوم باید به فکر بروز پنوموپریکاردیوم فشارنده افتاد.(۱ و ۱۶)
نوار گازی که در پنوموپریکاردیوم دور قلب را فرا میگیرد بخشهایی از دیافراگم را که در حالت طبیعی در رادیوگرافی دیده نمیشود قابل مشاهده میکند. در تصویر ایستاده از پهلو (upright lateral) از قفسه سینه این بیماران بخش جلویی دیافراگم چپ که به صورت طبیعی در این رادیوگرافی دیده نمیشود به علت وجود هوا در فضای پریکارد و جدا شدن قلب از آن به شکل یک خط پیوسته قابل مشاهده میگردد. به این تصویر علامت همی دیافراگم چپ پیوسته (continuous left hemidiapgragm sign) گفته میشود. (۱۵)
روش درمان و برخورد با این گرفتاری:
بیمارانی که دچار آسیبهای نافذ در ناحیه پریکارد میشوند ممکن است از نظر همودینامیک در مراحل اولیه پایدار یا در حالت شوک خفیف باشند. این حالت به ویژه در مواردی که محل آسیب توسط بافت قلب پوشش داده و بسته شده و اقدامات احیا و انفوزیون مایع به خوبی صورت گرفته باشد، دیده میشود. اگر وضعیت همودینامیک بیمار در حد طبیعی باشد میتوان بیمار را تحت نظر گرفت و در ضمن به درمان عامل زمینهای پدیده پنوموکاردیوم پرداخت. باید اشاره کرد که در مطالعه لوبی (Luby) و همکاران بر روی دو مورد ابتلا به پنوموپریکاردیوم به دنبال زایمان تشخیص در هر دو بیمار با انجام رادیوگرافی قفسه سینه صورت پذیرفت و اکوکاردیوگرافی در یکی از بیماران نتوانست به تشخیص کمک کند و در مورد دوم هم تجمع مایع در پریکارد (pericardial effusion) را مطرح نمود.(۵) هم چنین در یک مورد معرفی پنوموپریکاردیوم خودبخود اکوکاردیوگرافی از راه توراسیک نتوانست به تشخیص کمک نماید.(۱۵) با این حال هریس (Harris) و همکاران در مطالعه بر روی ۱۲۸ مصدوم که دچار ضربه چاقو به پریکوردیوم شده بودند دریافتند که مایع درمانی کافی و سریع این بیماران و تائید هر چه سریعتر تشخیص با انجام اکوکاردیوگرافی میزان مرگ و میر را کاهش میدهد. آنها پیشنهاد نمودند که بیمارانی که تحت اصابت چاقو به ناحیه پریکوردیوم قرار گرفته و از وضعیت همودینامیک پایداری برخوردارند باید به سرعت تحت اکوکاردیوگرافی قرار گیرند چرا که علائم بالینی در این بیماران هر لحظه در حال تغییر بوده و ممکن است به سرعت به وخامت گراید.(۱۹) پاتل (Patel) و همکاران در یک مطالعه گذشته نگر بر روی ۴۷۸ بیمار که به علت آسیب نافذ به قفسه سینه توسط جراح تحت سونوگرافی (subxiphoid and parasternal windows) قرار گرفتند مشخص کردند که با انجام سونوگرافی با شیوه فوق توسط جراح میتوان امکان بررسی هر چه سریعتر بیمار را فراهم آورد. در این مطالعه روش سونوگرافی مذکور با ۹۳درصد ویژگی و ۱۰۰ درصد حساسیت در تشخیص آسیبهای نافذ به قلب همراه بودهاست. در این مطالعه نشان داده شد رسیدن هرچه سریع تر به تشخیص و انجام اقدامهای لازم با استفاده از سونوگرافی میتواند از میزان مرگ و میر بیماران مبتلا به آسیبهای نافذ به قلب بکاهد.(۲۰)
پانویس[ویرایش]
۱- Mirivis SE, et al. Post-traumatic tension pneumopericardium: the ”Small Heart” sign. Radiology ۱۹۸۶;۱۵۸(۳):۶۶۳-۶۶۹
۲- Joris JL. Anesthesia for laparoscopic surgery. In: Miller RD: Miller’s Anesthesia. ۶th ed. Elsevier-Churchille Livingstone. ۲۰۰۵; chapter ۵۷: p۲۲۸۵-۲۲۹۹
۳- Howells, GA, et al. Tension pneumopericardium during laparoscopy for trauma. Surgical Laparoscopy, Endoscopy & Percutaneous Techniques ۲۰۰۰; ۱۰(۱):۴۴-۴۶
۴- Harris RD, Kostiner AI. Pneumopericardium associated with bronchogenic carcinoma. Chest ۱۹۷۵; ۶۷:۱۱۵-۱۱۶
۵- Luby BJ, et al. Postpartum pneumopericardium. Obstetrics and Gynecology ۱۹۸۳; ۶۲:S۴۶-S۵۰
۶- Emery RW, et al. Neonatal pneumopericardium: a surgical emergency. Annals of thoracic Surgery ۱۹۸۴; ۳۷:۱۲۸-۱۳۲
۷- Smith LG, Naqvi T. Tension pneumopericardium. New England Journal of Medicine ۱۹۹۵; ۳۳۲:۱۴۸۱
۸- Roth TC, et al. Pneumopericardium after blunt chest trauma: A sign of severe injury. Journal of Thoracic and Cardiovascular Surgery ۲۰۰۲; ۱۲۴:۶۳۰-۶۳۱
۹- Benedik J, et al. Pneumopericardial tamponade after coronary artery bypass operation. European Journal of Cardiothoracic Surgery ۲۰۰۲; ۲۱:۵۸۵-۵۸۶
۱۰- Gula LJ, et al. Pyopneumopericardium caused by mediastinal granuloma. Annals of thoracic Surgery ۲۰۰۲; ۷۴:۲۴۱-۲۴۳
۱۱- Boyce SH, et al. Spontaneous tension pneumopericardium. European Journal of Emergency Medicine ۲۰۰۴; ۱۱(۳):۱۸۱-۱۸۴
۱۲- Mignosa C, et al. Cardiac tamponade: Rare presentation of acquired pericardial-esophageal fistula. Journal of Thoracic and Cardiovascular Surgery ۲۰۰۵; ۱۳۰:۱۷۱۱-۱۷۱۲
۱۳- Wu M, et al. Spontaneous tension hydropneumopericardium complicating serofibrinous pericarditis. European Journal of Cardiovascular Surgery ۲۰۰۶; ۲۹:۴۲۲-۴۲۴
۱۴- Cummings RG, et al. Pneumopericardium resulting in cardiac tamponade. Annals of thoracic Surgery ۱۹۸۴; ۳۷:۵۱۱-۵۱۸
۱۵- Brander L, et al. Continuous left hemidiaphragm sign revisited: a case of spontaneous pneumopericardium and literature review. Heart ۲۰۰۲;۸۸:e۵
۱۶- Higgins CB, et al. The hemodynamic significance of massive pneumopericardium in preterm infants with respiratory distress syndrome. Clinical and clinical experimental observations. Radiology ۱۹۷۹; ۱۳۳:۳۶۳-۳۶۸
۱۷- Cohen DJ, et al. Pneumopericardium in neonates: Is it PEEP or is it PIP? Annals of thoracic Surgery ۱۹۸۳; ۳۵:۱۷۹-۱۸۳
۱۸- Van Gelderen WF. Stab wounds of the heart: two new sign of pneumopericardium. British Journal of Radiology ۱۹۹۳; ۱۶۶(۷۸۹):۷۹۴-۷۹۶
۱۹- Harris DG, et al. Current evaluation of cardiac stab wounds. Annals of thoracic Surgery ۱۹۹۹; ۶۸:۲۱۱۹-۲۱۲۲
۲۰- Patel AN, et al. Successful diagnosis of penetrating cardiac injury using surgeon-performed sonography. Annals of thoracic Surgery ۲۰۰۳; ۷۶:۲۰۴۳-۲۰۴۷
