عفونت گوش میانی
| عفونت گوش میانی | |
|---|---|
 | |
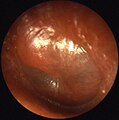
| برآمدگی پرده صماخ که در عفونت گوش میانی حاد معمول است | |
| تخصص | پزشکی گوش و حلق و بینی |
| طبقهبندی و منابع بیرونی | |
| آیسیدی-۱۰ | H65-H67 |
| آیسیدی-۹-سیام | 017.40, 055.2, 381.0, 381.1, 381.2, 381.3, 381.4, 382 |
| دادگان بیماریها | 29620 serous, 9406 suppurative |
| مدلاین پلاس | 000638 acute, 007010 with effusion, 000619 chronic |
| ئیمدیسین | emerg/۳۵۱ ent/426 complications, ent/209 with effusion, ent/212 Medical treat. , ent/211 Surgical treat. ped/1689 |
| سمپ | D010033 |
عفونت یا اوتیت گوش میانی (به انگلیسی: Otitis media) گروهی از بیماریهای التهابی گوش میانی بوده[۱] که یکی از دو نوع اصلی، اوتیت میانی حاد (AOM) است.[۲] این گروه معمولاً عفونتی با شروع سریع هستند که با گوش درد ظاهر میشود.[۳] در کودکان خردسال این بیماری ممکن است منجر به کشیدن گوش، افزایش گریه و خواب کمعمق شود.[۳] کاهش غذا خوردن و تب نیز میتواند وجود داشته باشد.[۳] نوع اصلی دیگر اوتیت میانی همراه با افیوژن (OME) است که با علائم بارزی همراه نیست،[۳] اگرچه گاهی به صورت احساس پُری گوش توصیف میشود[۴] و ممکن است برای هفتهها یا ماهها اغلب پس از یک دوره عفونت گوش میانی حاد باقی بماند.[۴] اوتیت میانی چرکی مزمن (CSOM) التهاب گوش میانی است که منجر به سوراخ شدن پرده گوش و ترشح مایعات گوش برای بیش از شش هفته میشود.[۵] ممکن است از عوارض عفونت گوش میانی حاد باشد، اما درد به ندرت وجود دارد.[۴] هر سه نوع اوتیت میانی ممکن است با کاهش شنوایی همراه شوند.[۱][۲] اگر کودکان مبتلا به کم شنوایی ناشی از OME زبان اشاره را یادنگیرند، ممکن است بر توانایی آنها در یادگیری تأثیر بگذارد.[۶]
شیوع[ویرایش]
این عفونت در قرن ۱۸ شیوع فراوانی داشت. اما امروزه با توجه به پیشرفت بهداشت و روشهای درمانی تقریباً به صفر رسیدهاست. اما هنوز در کشورهایی مانند آنگولا وجود دارد که این مقدار در سطح جهانی اندک میباشد
علایم[ویرایش]
معمولاً بیماری به واسطه وجود علایمی مانند فشار منفی در گوش میانی و مایع در گوش شناسایی میشود و علامت یا نشانه سیستماتیک دیگری مبنی بر عفونت وجود ندارد. کم شنوایی انتقالی در حد ملایم تا متوسط ایجاد میشود و اگر در مراحل ابتدایی، عفونت درمان نشود، میتواند به شکل مشکلی شدید و پیچیده بروز کند. علایم اختصاصی که عموماً مرتبط با عفونتهای فعال هستند عبارتند از:
- درد گوش
- مالیدن یا کشیدن گوش
- ترشح از گوش
- کم شنوایی
- اختلال تعادل
علایم سیستمیک اتیت میانی:
- تب
- بد خلقی
- خواب بیقرار
- تحریک پذیری
- ناخوشی
وضعیت شنوایی[ویرایش]
طبق مطالعات انجام شده، میانگین آستانه راه هوایی (AC) در کودکان مبتلا به ترشح گوش میانی(MEE)، معادل ۲۷ دسی بل HL در سه فرکانس ۵۰۰، ۱۰۰۰ و ۴۰۰۰ هرتز بودهاست در حالیکه آستانه ۲۰۰۰ هرتز اندکی بهتر و معادل ۲۰ دسی بل HL گزارش شدهاست. در کودکانی که ترشح دو طرفه داشتهاند، میانگین آستانهها حدود ۱۰ دسی بل بدتر از حالت یک طرفه بودهاست. شکل معمول شنوایینگاره (اودیوگرام) در عفونت گوش میانی، به صورت مسطح یا اندکی افت فرکانسهای پایین است و معمولاً فرکانس ۲۰۰۰ هرتز، بهترین آستانه را دارد. میزان افت در اتیت میانی میتواند از حد نرمال تا ۵۰ دسی بل HL، متغیر باشد. معمولاً آستانههای استخوانی تحت تأثیر قرار نمیگیرند. (کم شنوایی انتقالی) اگر طی معاینه با اوتوسکوپ، به جای مایع، در پشت پرده صماخ حباب هوا دیده شود، انتظار داریم که میزان کم شنوایی خفیفتر باشد. کودکانی که سابقه ابتلا به عفونتهای مزمن یا راجعه گوش میانی دارند، ممکن است علیرغم شنوایی هنجار در شنواییسنجی مرسوم، افت بسامدهای ۱۲ تا ۲۰ کیلوهرتز را در شنواییسنجی فرکانس بالا نشان دهند.
طبقهبندی توصیفی[ویرایش]
- اتیت میانی بدون ترشح
- اتیت میانی حاد
- اتیت میانی ترشحی
- اتیت میانی با سُنبیدن پرده گوش
طبقهبندی بر حسب دوره زمانی ابتلا[ویرایش]
- حاد: صفر الی ۲۱ روز
- تحت حاد: ۲۲ روز الی ۱۲ هفته
- مزمن: بیش از ۱۲ هفته
پاتوفیزیولوژی[ویرایش]
یکی از اصلیترین علل ابتلا به اتیت میانی، اختلال عملکرد شیپور استاش است. مهمترین عملکرد شیپور، تهویه هوای گوش میانی است. اگر به هر دلیل (مکانیکی یا عملکردی)، این عملکرد دچار اختلال شود، هوای موجود در گوش میانی توسط بافت مخاطی آن جذب شده و منجر به ایجاد فشار منفی میشود و به دنبال آن، مایع در داخل حفره گوش میانی تجمع مییابد. این حالت، همان MEE است که در آن علامتی از عفونت وجود ندارد.
تشخیص[ویرایش]
با استفاده از ابزارهایی مانند اوتوسکوپ پنوماتیک (زیگل)، سنجش گوش میانی (تمپانومتری)، گسیلهای صوتی گوش/OAE و شنواییسنجی مرسوم، میتوان اتیت میانی را تشخیص داد. معمولاً، کم شنوایی شایعترین شکایت موجود در اتیت میانی است و غالباً با بر طرف شدن ترشح، به حالت هنجار بر میگردد.
درمان[ویرایش]
درمان مناسب، علاوه بر جلوگیری از عوارض ناخوشایندی مانند ضایعات دایمی گوش میانی، معمولاً موجب برطرف شدن سریع کلیه علایم میشود. عفونتهای استرپتوکوکی، معمولاً مقاوم به درمان آنتیبیوتیکی هستند. ضمناً ۳۰ درصد عفونتهای هموفیلوس آنفلوانزا و ۷۵ درصد کاتارالیسها نیز به آنتیبیوتیکهای مرسوم، مقاوم هستند. معمولاً در مواردی که درمان دارویی ناموفق است، از شیوه جراحی میانگوشبرداری (تمپانوتومی) استفاده شده و با سوراخ کردن پرده گوش، مایع درون آن را به بیرون میکشند. در روش جراحی دوم که میرنگوتومی (Myringotomy) نامیده میشود، یک برش کوچک توسط چاقوی جراحی در نیمه تحتانی پرده ایجاد شده و از آسیب رسیدن به استخوانچههای گوش میانی جلوگیری میشود. با ایجاد برش، درد به سرعت مرتفع شده و مایعات از گوش میانی خارج میشوند. به نظر میرسد که ۸۵ درصد موارد اتیت میانی حاد در کودکان، بدون درمان دارویی بهبود مییابد. این رقم به هنگام استفاده از داروهای ضدمیکروب، معادل ۹۵ درصد است؛ بنابراین توصیه شده تا حد امکان از تجویز دارو خودداری شود. شاید با پیشرفت پژوهش، بتوان در آینده واکسن پیشگیری از ابتلا به اتیت میانی را نیز ساخت.
جستارهای وابسته[ویرایش]
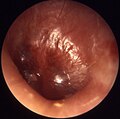
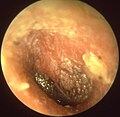
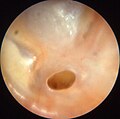
نگارخانه[ویرایش]
منابع[ویرایش]
- ↑ ۱٫۰ ۱٫۱ Qureishi A, Lee Y, Belfield K, Birchall JP, Daniel M (January 2014). "Update on otitis media - prevention and treatment". Infection and Drug Resistance. 7: 15–24. doi:10.2147/IDR.S39637. PMC 3894142. PMID 24453496.
- ↑ ۲٫۰ ۲٫۱ "Ear Infections". cdc.gov. September 30, 2013. Archived from the original on 19 February 2015. Retrieved 14 February 2015.
- ↑ ۳٫۰ ۳٫۱ ۳٫۲ ۳٫۳ Lieberthal AS, Carroll AE, Chonmaitree T, Ganiats TG, Hoberman A, Jackson MA, et al. (March 2013). "The diagnosis and management of acute otitis media". Pediatrics. 131 (3): e964-99. doi:10.1542/peds.2012-3488. PMID 23439909.
- ↑ ۴٫۰ ۴٫۱ Minovi A, Dazert S (2014). "Diseases of the middle ear in childhood". GMS Current Topics in Otorhinolaryngology, Head and Neck Surgery. 13: Doc11. doi:10.3205/cto000114. PMC 4273172. PMID 25587371.
- ↑ Emmett SD, Kokesh J, Kaylie D (November 2018). "Chronic Ear Disease". The Medical Clinics of North America. 102 (6): 1063–1079. doi:10.1016/j.mcna.2018.06.008. PMID 30342609. S2CID 53045631.
- ↑ Ruben, Robert J; Schwartz, Richard (February 1999). "Necessity versus sufficiency: the role of input in language acquisition". International Journal of Pediatric Otorhinolaryngology (به انگلیسی). 47 (2): 137–140. doi:10.1016/S0165-5876(98)00132-3. PMID 10206361.