پولیپ آندومتر
| پولیپهای آندومتر Endometrial polyp | |
|---|---|
| نامهای دیگر | پولیپ رحم |
 | |
| پولیپ آندومتر، قابل مشاهده در سونوگرافی | |
| تخصص | زنان و زایمان |
| طبقهبندی و منابع بیرونی | |
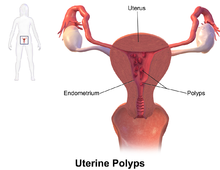
پولیپ آندومتر (به انگلیسی: endometrial polyp) یا پولیپ رحم (به انگلیسی: uterine polyp) تودهای (نئوپلاسم) در پوشش داخلی رحم است. ممکن است از یک قاعده مسطح بزرگ (ساخته) شده یا توسط یک ساقه دراز به رحم متصل شوند (پایه دار).[۱] پولیپهای ساقهدار شایع تر از پولیپهای بدون ساقه هستند. اندازه آنها از چند میلیمتر تا چند سانتیمتر متغیر است.[۲] اگر پایه دار باشند، میتوانند از طریق دهانه رحم به داخل واژن بیرون بزنند.[۱] رگهای خونی کوچک ممکن است وجود داشته باشند، به خصوص در پولیپهای بزرگ.[۱]
علائم و نشانهها[ویرایش]
این پولیپها اغلب بدون علامت هستند. در جایی که بروز میکنند، علائم شامل خونریزی قاعدگی نامنظم، خونریزی بین دورههای قاعدگی، خونریزی بیش از حد شدید قاعدگی (منوراژی) و خونریزی واژینال پس از یائسگی است.[۲][۳] خونریزی از رگهای خونی پولیپ باعث افزایش از دست دادن خون در طول قاعدگی و «لکه بینی» خون بین دورههای قاعدگی یا بعد از یائسگی کمک میشود. اگر پولیپ از طریق دهانه رحم به داخل واژن بیرون بزند، ممکن است درد (دیسمنوره) هم ایجاد شود.
علت[ویرایش]
هیچ علت قطعی برای پولیپ آندومتر شناخته نشدهاست، اما به نظر میرسد که تحت تأثیر سطوح هورمونی قرار میگیرند و در پاسخ به استروژن در گردش رشد میکنند.[۲] عوامل افزایش خطر عبارتند از چاقی، فشار خون بالا و سابقه پولیپ دهانه رحم.[۲] مصرف تاموکسیفن یا درمان جایگزینی هورمون نیز میتواند خطر ابتلا به پولیپ رحم را افزایش دهد.[۲] استفاده از دستگاه هورمونی داخل رحمی حاوی لوونورژسترل در زنانی که تاموکسیفن مصرف میکنند ممکن است بروز پولیپ را کاهش دهد.[۴]
تشخیص[ویرایش]


پولیپ آندومتر را میتوان با سونوگرافی واژینال (سونوهیستروگرافی)، هیستروسکوپی و اتساع و کورتاژ تشخیص داد.[۴] تشخیص با سونوگرافی میتواند دشوار باشد، به ویژه هنگامی که هیپرپلازی آندومتر (ضخیم شدن بیش از حد آندومتر) وجود دارد. پولیپهای بزرگتر ممکن است با کورتاژ از بین بروند.[۵]
پولیپ آندومتر میتواند منفرد یا متعدد ایجاد شود. آنها گرد یا بیضی شکل هستند و قطر آنها بین چند میلیمتر تا چند سانتیمتر است.[۵] رنگ آنها معمولاً همان رنگ قرمز/قهوهای اندومتر اطرافش هستند، اگرچه بزرگترها ممکن است قرمز تیرهتر به نظر برسند.[۴] پولیپها از بافت متراکم فیبری (استروما)، رگهای خونی و فضاهای غده مانند پوشیده شده با اپیتلیوم آندومتر تشکیل شدهاند.[۵] اگر پایهدار باشند، توسط یک ساقه نازک (ساقه) به هم متصل میشوند. اگر بیپایه باشند، توسط یک پایه صاف به دیواره رحم متصل میشوند.[۵] پولیپهای ساقه دار شایع تر از پولیپهای بدون ساقه هستند.
رفتار[ویرایش]
پولیپها را میتوان با جراحی با استفاده از کورتاژ با هیستروسکوپی یا بدون آن برداشت.[۶] هنگامی که کورتاژ بدون هیستروسکوپی انجام میشود، ممکن است پولیپ از بین برود. برای کاهش این خطر، ابتدا میتوان رحم را با استفاده از فورسپس در ابتدای عمل کورتاژ کاوش کرد. هیستروسکوپی شامل تجسم اندومتر (پوشش داخلی رحم) و پولیپ با دوربینی است که از طریق دهانه رحم وارد میشود. پولیپهای بزرگ را میتوان قبل از برداشتن به بخشهای کوچک برش داده و سپس خارج کرد.[۴] وجود سلولهای سرطانی ممکن است باعث هیسترکتومی (برداشتن رحم با جراحی) شود.[۷] در صورت عدم وجود سرطان معمولاً هیسترکتومی در نظر گرفته نمیشود.[۴] در هر دو روش، معمولاً از بیهوشی عمومی استفاده میشود.[۵]
اثرات برداشتن پولیپ بر باروری مطالعه نشدهاست.[۸]
پیشبینی[ویرایش]
پولیپهای آندومتر معمولاً خوشخیم هستند، اگرچه برخی ممکن است پیش سرطانی یا سرطانی باشند.[۹] حدود ۰٫۵ درصد از پولیپهای آندومتر حاوی سلولهای آدنوکارسینوما هستند. پولیپها میتوانند خطر سقط جنین را در زنان تحت درمان لقاح مصنوعیافزایش دهند.[۹] اگر در نزدیکی لولههای فالوپ ایجاد شوند، ممکن است منجر به مشکل در بارداری شود.[۹] اگرچه درمانهایی مانند هیستروسکوپی معمولاً پولیپ مورد نظر را درمان میکند، اما احتمال عود مکرر پولیپ آندومتر وجود دارد. پولیپهای کوچک درمان نشده ممکن است خود به خود پسرفت کنند.[۱۰]
همهگیرشناسی[ویرایش]
پولیپ اندومتر معمولاً در زنان ۴۰ تا ۵۰ ساله مشاهده میشود.[۹] پولیپ آندومتر در ۱۰ درصد از زنان رخ میدهد. تخمین زده میشود که در ۲۵٪ خونریزی غیرطبیعی واژن در زنان مرتبط هستند.
جستارهای وابسته[ویرایش]
پانویس[ویرایش]
- مشارکتکنندگان ویکیپدیا. «Endometrial polyp». در دانشنامهٔ ویکیپدیای انگلیسی، بازبینیشده در ۱۳ مارس ۲۰۲۳.
منابع[ویرایش]
- ↑ ۱٫۰ ۱٫۱ ۱٫۲ Jane A. Bates (1997). Practical Gynaecological Ultrasound. Cambridge, UK: Cambridge University Press. ISBN 1-900151-51-0.
- ↑ ۲٫۰ ۲٫۱ ۲٫۲ ۲٫۳ ۲٫۴ "Uterine polyps". MayoClinic.com. 2006-04-27.
- ↑ "Endometrial Polyp". GPnotebook. Retrieved 2007-10-20.
- ↑ ۴٫۰ ۴٫۱ ۴٫۲ ۴٫۳ ۴٫۴ Chan SS, Tam WH, Yeo W, et al. (2007). "A randomised controlled trial of prophylactic levonorgestrel intrauterine system in tamoxifen-treated women". BJOG. 114 (12): 1510–5. doi:10.1111/j.1471-0528.2007.01545.x. PMID 17995495.
- ↑ ۵٫۰ ۵٫۱ ۵٫۲ ۵٫۳ ۵٫۴ Macnair, Trisha. "Ask the doctor – Uterine polyps". BBC Health. Retrieved 2007-10-21.
- ↑ "Uterine bleeding – Signs and Symptoms". UCSF Medical Center. 2007-05-08. Archived from the original on 2008-04-11. Retrieved 2007-10-20.
- ↑ "Uterine polyps - Symptoms and causes". Mayo Clinic (به انگلیسی). Retrieved 2023-03-13.
- ↑ Jayaprakasan, K; Polanski, L; Sahu, B; Thornton, JG; Raine-Fenning, N (Aug 30, 2014). "Surgical intervention versus expectant management for endometrial polyps in subfertile women" (PDF). The Cochrane Database of Systematic Reviews. 8 (8): CD009592. doi:10.1002/14651858.CD009592.pub2. PMC 6544777. PMID 25172985. Archived from the original (PDF) on November 4, 2018. Retrieved November 4, 2018.
- ↑ ۹٫۰ ۹٫۱ ۹٫۲ ۹٫۳ "Uterine polyps". MayoClinic.com. 2006-04-27.
- ↑ Kaunitz, Andrew M. (2002-08-26). "Asymptomatic Endometrial Polyps: What Is the Likelihood of Cancer?". Medscape Ob/Gyn & Women's Health. Retrieved 2008-04-20.
