بیماریهای خودایمنی در زنان

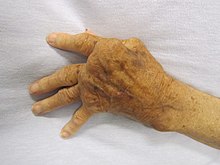
بیماریهای خودایمنی در زنان (انگلیسی: Autoimmune disease in women) شرحی است بر بیماریهای خودایمنی که زنان را درگیر میکند. به نظر میرسد این بیماریها در زنان بسیار بیشتر از مردان است.[۱] علت چنین شرایطی دقیقاً مشخص نیست، اما ممکن است تا حدی به سبب حضور یک نسخهٔ اضافی از کروموزوم ایکس باشد که زنان در مقایسه با نسخه منفرد همین کروموزوم در مردان دارند.
تصور میشود که افزایش احتمال خطر بروز این بیماریها در زنان با تغییرات فیزیولوژیکی مرتبط باشد. بهعنوان مثال، تغییرات هورمونی، کروموزومهای جنسی، فشار روانی، ژنتیک یا عوامل گوناگون دیگر.[۲] برخی از این تفاوتها در زنان منحصر به فرد است، مانند پی آمدهای دوران بارداری. این احتمال وجود دارد که این واکنشهای ایمنی طی بارداری تشدید شوند، چرا که سیستم ایمنی مادر برای محافظت از او و نوزادش فعال است.[۳] زنان مبتلا به بیماریهای خودایمنی میتوانند با خیال راحت بچه دار شوند. بسته به بیماری و شدت آن، خطراتی برای مادر یا نوزاد وجود دارد. برای برخی از زنان، علائم در دوران بارداری بهبود مییابند، در حالی که برخی دیگر متوجه میشوند که علائم آنها شعلهور و تشدید شدهاست. همچنین، برخی از داروهایی که برای درمان بیماریهای خودایمنی استفاده میشوند ممکن است برای استفاده در دوران بارداری بیخطر نباشند.[۴][۵] نکته مهم این است که روشهای دیگری برای درمان این بیماریها وجود دارد، مانند تغییر سبک زندگی برای کمک به کنترل فعالیت شدید سیستم ایمنی.
بیماریهای شایع[ویرایش]
به نظر میرسد برخی از بیماریهای خودایمنی در زنان بیشتر از مردان باشد. برخی از این موارد عبارتند از:
- بیماری سلیاک
- تیروئیدیت هاشیموتو
- لوپوس منتشر
- روماتیسم مفصلی
- سندرم شوگرن
- بیماری گریوز
- میاستنی گراویس
- بیماری التهابی روده
- پسوریازیس
دلایل[ویرایش]
در حالی که علت دقیق بیماریهای خودایمنی نامشخص است، چند نظریه وجود دارد که ممکن است دلیل شیوع بیشتر این بیماریها را در زنان توجیه کند. برخی از این دلایل احتمالی شامل اثر تغییرات هورمونی و کروموزومهای جنسی است.
بسیاری از ژنهایی که در پاسخ ایمنی بدن نقش دارند بر روی کروموزوم ایکس قرار دارند که زنها دو نسخه از آن وجود دارد؛ در حالی که مردان فقط یک نسخه از کروموزوم ایکس را دارند. معمولاً بیان ژنهای کروموزوم ایکس بهطور تصادفی در یکی از دو نسخه کروموزومی آن در زنان به منظور ایجاد تعادل و جلوگیری از بیش تولید پروتئین مربوط، غیرفعال میشود.[۶] اگر غیرفعال شدن نسخههای اضافی این ژنها بهطور ناقص صورت بگیرد، ممکن است برخی از ژنهای دخیل در پاسخ ایمنی بیش از حد بیان شوند که موجب پاسخ ایمنی قویتر و افزایش خطر ابتلا به بیماریهای خودایمنی خواهد شد.[۶]
تغییرات هورمونی قابل توجهی در مراحل مختلف زندگی یک زن همچون بلوغ، بارداری و یائسگی دیده میشود. سیستم ایمنی تا حد زیادی تحت تأثیر هورمونهای جنسی قرار میگیرد.[۷] استروژن از اهمیت ویژهای برخوردار است زیرا بر بیان ژن و نحوه عملکرد سلولهای ما اثر میگذارد.[۷]
هنگام بررسی و بحث در مورد بیماری خودایمنی در زنان، در نظر گرفتن مسئله بارداری بسیار مهم است. در دوران بارداری، هورمون استروژن افزایش مییابد. علاوه بر این، نوسانات هورمونی ممکن است مدت طولانی پس از زایمان ادامه یابد.[۲] این تغییرات ممکن است باعث تحریک، بهبود یا حتی بدتر شدن یک بیماری خودایمنی شود. علاوه بر استروژن، هورمونهای دیگری مانند پروژسترون و پرولاکتین نیز ممکن است باعث ایجاد این بیماریها شوند.[۳]
سیستم ایمنی مادر در دوران بارداری تضعیف میشود تا بدین ترتیب احتمال پس زدن جنین (به واسطه آنتیبادیهای خارجی در جنین) جلوگیری شود.[۲] همانطور که قبلاً گفته شد، بارداری باعث افزایش استروژن در بدن زن میشود. افزایش این هورمون عملکرد سلولهای ایمنی را کاهش میدهد و در نتیجه سیستم ایمنی بدن مادر را ضعیف میشود.[۷] علاوه بر آن، این امکان وجود دارد که سلولهای جنینی تا سالها پس از زایمان در بدن مادر به گردش خود ادامه دهند و آن را به محرک احتمالی بیماریهای خودایمنی تبدیل کنند.[۱]
هورمونهای جنسی و کروموزومها در نهایت دستبهدست هم میدهند، زیرا ژنها از طریق کروموزومهای جنسی خودنمایی میکنند. به همین ترتیب، ژنها تحت تأثیر هورمونهای جنسی قرار میگیرند. از آنجایی که هورمون استروژن نقش مهمی در فیزیولوژی انسان ایفا میکند، بهطور بالقوه عاملی برای استعداد بیشتر زنان در ابتلا به بیماریهای خود ایمنی است. توجه به این نکته مهم است که بیماریهای خودایمنی ممکن است ژنتیکی باشند؛ بنابراین، برخی از افراد ژنهایی دارند که دلیل استعداد بیشتر آنان در ابتلا به این بیماریها است.[۳]
پادتنها[ویرایش]
ممکن است بتوان حساسیت بیشتر زنان به بیماریهای خودایمنی را از طریق عملکرد پادتنها توضیح داد. علاوه بر این، این نظریه تلاش دارد تا علت سوگیری جنسی را در بیماریهای خودایمنی توضیح دهد. از آنجایی که زنان مقدار بیشتری ایمونوگلوبولین در سرم خونشان دارند، ممکن است این امر باعث تولید پادتن بیشتر و فعال شدن لنفوسیتهای بی شود.[۳] آنتیبادیها معمولاً در پاسخ به حضور آنتیژن و به منظور تقویت دفاع ایمنی شخص در بدن تولید میشوند. در دوران بارداری، تعداد بیشتری از آنتیبادیها از مادر و جنین محافظت میکنند. در مواقعی که آنتیبادیهای اضافی وجود داشته باشد، ممکن است سیستم ایمنی بیش از حد فعال شود.
علاوه بر اینها، زنان دارای تعداد بیشتری اتوآنتیبادی هستند که در افراد مبتلا به بیماریهای خودایمنی یافت میشود.[۳] این یافته ممکن است دلیل شیوع بیشتر این بیماریها را در جمعیت زنان توجیه کند. یادآوری این نکته مهم است که هنوز هیچ پاسخ مشخص و قابل اتکایی برای این فرضیهها وجود ندارد.
در دوران بارداری[ویرایش]
نگرانیهایی در مورد باروری و بارداری در زنان مبتلا به بیماریهای خودایمنی وجود دارد. قبل از باردار شدن توصیه میشود با یک پزشک یا ارائهدهنده مراقبتهای بهداشتی صحبت شود. این متخصصان ممکن است به فرد بگویند تا آغاز روند بهبودی بیماری صبر کنند یا آنکه تغییری در داروهای مصرفی پیش از باردار شدن ایجاد کنند. متخصصان غدد درونریز و متابولیسم در درمان زنان دارای حاملگیهای پرخطر تخصص دارند.[۵]
برخی از زنان مبتلا به بیماریهای خودایمنی ممکن است برای باردار شدن مشکل داشته باشند که میتواند به دلایل متعددی چون نوع داروی مصرفی یا حتی نوع بیماری باشد.[۸] با برخی آزمایشها میتوان تشخیص داد که آیا مشکلات باروری ناشی از یک بیماری خودایمنی است یا یک دلیل نامربوط دیگر. درمانهای باروری قادرند به باردار شدن برخی از زنان مبتلا به بیماری خودایمنی کمک کنند.[۵]
به نظر میرسد تغییر در شدت بیماری بسته به نوع بیماری متفاوت است. روند قابل مشاهده ای در زنان باردار مبتلا به آرتریت روماتوئید وجود دارد که به نظر میرسد این وضعیت در دوران بارداری بهبود مییابد.[۹] برعکس، احتمال زیادی وجود دارد که علائم مادران باردار مبتلا به لوپوس منتشر از طریق بارداری بدتر شود. با این حال، پیشبینی دقیق این امر، دشوار است. داروها بر باروری زنان تأثیر میگذارند. علاوه بر این، باروری بر خودِ بارداری هم اثرگذار است.[۹]
داروهای خاصی وجود دارند که میتوانند مانع باردار شدن زنان شوند، مانند سیکلوفسفامید یا کورتیکواستروئیدها.[۸] به همین دلیل، بسیار مهم و مفید است اگر زنان مبتلا به بیماریهای خودایمنی پیش از بارداری به دنبال مدیریت درمانی بیماری خود باشند.
مدیریت درمان[ویرایش]
اگرچه بیشتر بیماریهای خودایمنی درمان قطعی ندارند، اما میتوان بیماری را مدیریت کرد و در همان فعالیتهایی شرکت کرد که زنان سالم قادر به انجام آن هستند. زنان مبتلا به بیماریهای خودایمنی میتوانند زندگی کامل و فعالی داشته باشند. مراجعه به متخصص به حفظ عملکرد و حفظ سلامت بهینه کمک میکند.
غیر دارویی[ویرایش]
درمانهای غیردارویی در درمان بیماریهای خودایمنی مؤثر هستند و به داشتن احساس خوب کمک میکنند. زنان میتوانند:
- وعدههای غذایی سالم و متعادل بخورند. در یک رژیم غذایی سالم، چربی اشباع، چربی ترانس، کلسترول، نمک و قندهای افزودنی محدود است.[۵] افراد ممکن است علائم التهاب را با پیروی از «رژیم غذایی مخصوص بیماری خودایمنی» کاهش دهند که بر حذف غذاهایی متمرکز است که ممکن است باعث التهاب میشوند.[۱۰] کسانی که بیماریهای خود ایمنی دارند باید غذاهای بسیار تازه و مغذی مصرف کنند.[۱۰]
- بدون زیادهروی، فعالیت بدنی منظم داشته باشید. بیماران باید با یک پزشک در مورد اینکه چه نوع فعالیت بدنی مناسبشان است، صحبت کنند. یک برنامه تمرینی تدریجی و ملایم اغلب برای افرادی که دردهای عضلانی و مفاصل مزمن دارند، به خوبی جواب میدهد. به عنوان نمونه یوگا یا تای چی چوان مفید هستند.[۵]
- استراحت کافی ضروری است. استراحت به بافتها و مفاصل بدن زمان لازم را برای ترمیم میدهد. خوابیدن راهی عالی برای حفظ سلامت ذهن و بدن است. کمبود خواب همراه با افزایش سطح استرس ممکن است باعث بدتر شدن علائم شود. بدون استراحت مناسب، دفاع ایمنی بدن ناکافی است. بسیاری از افراد به حداقل ۷ تا ۹ ساعت خواب در روز نیاز دارند تا احساس آرامش کنند.[۵]
- فشار روانی را کاهش دهید. استرس و اضطراب میتواند باعث تشدید علائم در برخی بیماریهای خودایمنی شوند. ساده کردن عوامل استرسزا روزانه به کاهش علائم و احساس تندرستی کمک میکند. مدیتیشن، تلقین به نفس (خود-هیپنوتیزم)، و تصویرسازی ذهنی هدفدار، ممکن است در کاهش استرس و درد، و همچنین افزایش توانایی افراد برای مقابله با سایر اثرات بیماریهای خودایمنی مؤثر باشد. مطالب آموزشی میتواند به این افراد در یادگیری این فعالیتها کمک کند. برخی از آنها شامل کتابهای خودیاری، منابع صوتی، نوارها یا مشاوره با یک مربی است. پیوستن به یک گروههای حمایتی یا صحبت با یک مشاور نیز ممکن است به مدیریت استرس و مقابله با بیماری کمک کند.[۵]
درمان جایگزین[ویرایش]
برخی از درمانهای مکمل ممکن است مؤثر باشند و عبارتند از:
- گوش دادن به موسیقی
- اختصاص زمانی برای استراحت در یک موقعیت راحت
- استفاده از تصویرسازی ذهنی در طول روز
- تصور مقابله با درد و تجسم نابودی آن[۵]
- خاطرهنویسی و مثبتاندیشی روزانه
- طب سنتی گیاهی[۱۱]
منابع[ویرایش]
- ↑ ۱٫۰ ۱٫۱ Turner L (May 1, 2019). "Women's Health". Better Nutrition. 81: 32–35.
- ↑ ۲٫۰ ۲٫۱ ۲٫۲ Angum F, Khan T, Kaler J, Siddiqui L, Hussain A (May 2020). "The Prevalence of Autoimmune Disorders in Women: A Narrative Review". Cureus. 12 (5): e8094. doi:10.7759/cureus.8094. PMC 7292717. PMID 32542149.
- ↑ ۳٫۰ ۳٫۱ ۳٫۲ ۳٫۳ ۳٫۴ Kronzer VL, Bridges SL, Davis JM (March 2021). "Why women have more autoimmune diseases than men: An evolutionary perspective". Evolutionary Applications. 14 (3): 629–633. doi:10.1111/eva.13167. PMC 7980266. PMID 33767739.
- ↑ "Postpartum Thyroiditis brochure" (PDF). American Thyroid Organization. 2014. Retrieved 24 July 2017.
- ↑ ۵٫۰ ۵٫۱ ۵٫۲ ۵٫۳ ۵٫۴ ۵٫۵ ۵٫۶ ۵٫۷ "Autoimmune Diseases". Office on Women's Health, U.S. Department of Health and Human Services. 1 February 2017. Retrieved 20 July 2017.
 This article incorporates text from this source, which is in the public domain.
This article incorporates text from this source, which is in the public domain.
- ↑ ۶٫۰ ۶٫۱ Xing E, Billi AC, Gudjonsson JE (March 2022). "Sex Bias and Autoimmune Diseases". The Journal of Investigative Dermatology. 142 (3 Pt B): 857–866. doi:10.1016/j.jid.2021.06.008. PMID 34362556. S2CID 236946919.
- ↑ ۷٫۰ ۷٫۱ ۷٫۲ Moulton VR (2018). "Sex Hormones in Acquired Immunity and Autoimmune Disease". Frontiers in Immunology. 9: 2279. doi:10.3389/fimmu.2018.02279. PMC 6180207. PMID 30337927.
- ↑ ۸٫۰ ۸٫۱ Khizroeva J, Nalli C, Bitsadze V, Lojacono A, Zatti S, Andreoli L, et al. (December 2019). "Infertility in women with systemic autoimmune diseases". Best Practice & Research. Clinical Endocrinology & Metabolism. Autoimmune endocrine disorders: Part I. 33 (6): 101369. doi:10.1016/j.beem.2019.101369. PMID 31837981. S2CID 209384051.
- ↑ ۹٫۰ ۹٫۱ Adams Waldorf KM, Nelson JL (January 2008). "Autoimmune disease during pregnancy and the microchimerism legacy of pregnancy". Immunological Investigations. 37 (5): 631–644. doi:10.1080/08820130802205886. PMC 2709983. PMID 18716941.
- ↑ ۱۰٫۰ ۱۰٫۱ Konijeti GG, Kim N, Lewis JD, Groven S, Chandrasekaran A, Grandhe S, et al. (November 2017). "Efficacy of the Autoimmune Protocol Diet for Inflammatory Bowel Disease". Inflammatory Bowel Diseases. 23 (11): 2054–2060. doi:10.1097/MIB.0000000000001221. PMC 5647120. PMID 28858071.
- ↑ Yi YS (2018). "Complementary and Alternative Therapy of Rare Inflammatory/Autoimmune Diseases". Evidence-Based Complementary and Alternative Medicine. 2018: 2140521. doi:10.1155/2018/2140521. PMC 5863355. PMID 29707030.
