فیستول تراکئوازوفاژیال
| فیستول تراکئوازوفاژیال | |
|---|---|
 | |
| تخصص | ژنشناسی پزشکی |
| طبقهبندی و منابع بیرونی | |
فیستول تراکئوازوفاژیال (به انگلیسی: Tracheoesophageal fistula) وضعیت مادرزادی نادری است که تقریباً در یک مورد از هر ۳۰۰۰ تا ۴۵٠٠ تولد زنده دیده میشود.[۱] در این بیماری ارتباط غیرمعمولی بین نای و مری وجود دارد که بسته به نوع این ارتباط، به انواع گوناگونی طبقهبندی میشود که شایعترین نوع آن، تیپ C است که حدود ۸۵ تا ۹۰٪ موارد را تشکیل میدهد که همراه با آترزی مری است. به همین جهت در بسیاری از متون پزشکی، این دو ناهنجاری در کنار یکدیگر مطرح میگردند. تشخیص این بیماری معمولاً پس از مدت کوتاهی بعد از تولد داده میشود، با این حال ممکن است تا مدتهای طولانی، بیماری تشخیص داده نشود. انجام جراحی برای درمان بیماری و ایجاد پیوستگی در مری و نای با هدف ممانعت از ورود مواد غذایی به داخل ریه و همچنین جلوگیری از پرهوایی معده لازم است.
علت[ویرایش]
در دوران جنینی، نای و مری از یک لوله مشترک منشأ میگیرند که بعداً در طی هفته چهارم جنینی از هم جدا میگردند. خطا در این جداشدگی میتواند منجر به تشکیل فیستول و همچنین آترزی مری گردد. این موضوع ممکن است ثانویه به اختلال در بیان ژن از جمله ژن مربوط به پروتئین SHH باشد.[۲] سایر ژنهای مرتبط با این وضعیت، ژنهای خانواده FOX، ژنهای خانواده SOX و ژن GLI2 باشد.[۳][۴]
طبقهبندی[ویرایش]
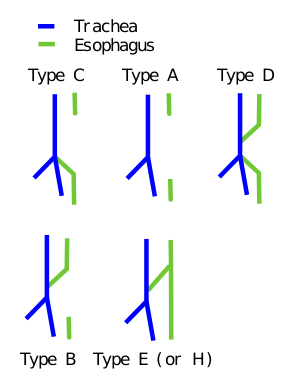
فیستول بین نای و مری در نوزادان، شکلهای متنوع و محلهای آناتومیک مختلفی میتواند داشته باشد.[۵][۶] به همین جهت برای این ناهنجاری، دو نوع شیوه تقسیمبندی به صورت جدول زیر پیشنهاد داده شدهاست.
| طبقهبندی Gross[۷] | طبقهبندی Vogt[۸] | شیوع | توضیح | وجود آترزی مری؟ | وجود فیستول بین نای و مری؟ |
|---|---|---|---|---|---|
| - | تایپ ۱ | <۱٪ | آژنزی مری. خیلی نادر است و در طبقهبندی Gross منظور نشدهاست. | بله | خیر |
| تیپ A | تیپ ۲ | ۴٪-۷٪ | پروگزیمال و دیستال مری کور شدهاست. در واقع مری فاقد قسمت میانی است. | بله | خیر |
| تیپ B | تیپ 3A | ۱٪ | پروگزیمال مری به قسمت تحتانی نای متصل شدهاست و دیستال مری کور است. | بله | بله |
| تیپ C | تیپ 3B | ۸۵٪-۹۰٪ | آترزی پروگزیمال مری (مری از دهان تا قسمت بالایی زاویه جناغی که در آنجا کور شدهاست ادامه دارد) همراه با اتصالِ دیستال مری به قسمت تحتانی نای یا محل کارینا. (شایعترین نوع، در حدود ۸۵–۹۰٪ موارد) | بله | بله |
| تیپ D | تیپ 3C | ۳٪ | فیستول پروگزیمال مری به نای در قسمت تحتانی نای یا محل کارینا همراه با فیستول قسمت دیستال مری به محل کارینا. دو قسمت پروگزیمال و دیستال مری ارتباط مستقیمی با هم ندارند. | بله | بله |
| تیپ E (یا H) | - | ۲٪-۳٪ | نوعی از تیپ D؛ در صورتی که هر دو قسمت پروگزیمال و دیستال مری، بهطور مستقیم نیز با هم ارتباط داشته باشند، به عنوان تیپ E شناخته میشود. به علت شباهت این ساختار به حرف H، به آن تیپ H نیز گفته میشود. این فیستول تراکئوازوفاژیال بدون آترزی مری است. | خیر | بله |
| توضیح: پروگزیمال مری به قسمتهایی از مری گفته میشود که به گلو نزدیکتر هستند و دیستال مری به قسمتهایی گفته میشود که به معده نزدیکتر هستند. | |||||
یک نوع دیگر به صورت «وجود تنها قسمت فوقانی و کورشده» گزارش شدهاست،[۹] با این حال این مدل معمولاً در بیشتر طبقهبندیها مورد استفاده قرار نمیگیرد.
تظاهرات[ویرایش]
تظاهرات بیمار بسته به وجود همراهی آترزی مری یا عدم وجود آن متفاوت خواهد بود که البته در ۹۵٪ موارد این ناهنجاری، همراه با آترزی مری میباشد. وجود آترزی مری در کنار این ناهنجاری، باعث ایجاد پلیهیدرامنیوس در زمان حاملگی در دو سوم موارد میگردد.[۱۰] با این حال بسیاری از این موارد در دوران حاملگی تشخیص داده نمیشوند.[۱۱]
زمانی که نوزاد، همراه با فیستول تراکئوازوفاژیال دچار آترزی مری نیز باشد، نوزاد از بلعیدن هر گونه مایع-حتی ترشحات دهانی خود- ناتوان خواهد بود؛ بنابراین در همان بدو تولد علائمی همچون آبریزش دهان، خفگی، ناراحتی تنفسی و عدم توانایی تغذیه خواهد داشت. تا زمانی که آترزی درمان نگردد یا راه ورودی به معده از طریق دیواره شکم برای وی تعبیه نگردد و در صورت وجود فیستول بین نای و مری، ارتباطی بین راه هوایی و راه تغذیه ای ایجاد نگردد، کودک قادر به تغذیه نخواهد بود. در تیپ C این وضعیت، ارتباط بین نای و مری، باعث اتساع معده و رودهها خواهد شد که در گرافی قابل رویت خواهد بود. در موارد بسیار نادر، ممکن است آترزی روده نیز همراه این وضعیت بوده و باعث پارگی معده ناشی از اتساع بیش از حد گردد. همچنین رفلاکس محتویات معده به درون فیستول ممکن است باعث آسپیراسیون ریوی و پنومونی باکتریایی یا شیمیایی گردد.[۱۲]
بیماران دارای فیستول تراکئوازوفاژیال تیپ H در صورتی که نقص دیواره مری و نای کوچکی داشته باشند، ممکن است علائمی در دوره نوزادی نشان ندهند و تشخیص آنها حتی تا ۴ سالگی با تأخیر انجام شود، با این حال در صورتی که این نقص بزرگ باشد، احتمالاً زودتر و با علائمی همچون سرفه و خفگی در هنگام تغذیه به پزشک مراجعه میکنند.[۱۳] در مواردی که فیستول بین مری و نای کوچک باشد، بیماران معمولاً سابقه ای طولانی از ناراحتیهای تنفسی خفیف مرتبط با تغذیه و همچنین پنومونیهای مکرر دارند. در موارد خیلی نادر ممکن است این بیماران حتی تا بزرگسالی تشخیص داده نشوند.[۱۴]
همچنین فیستول تراکئوازوفاژیال و آترزی مری در نیمی از موراد با آنومالیهای دیگری نیز ممکن است همراهی داشته باشد که میتوان به همراهیهای VACTERL و CHARGE و به ویژه نقائص مادرزادی قلب و دستگاه ادراری تناسلی اشاره کرد.[۱۵][۱۶][۱۷]
تشخیص[ویرایش]
در طی مراقبتهای هنگام بارداری، در صورتی که در طی سونوگرافی برای مادر باردار، پلیهیدرآمنیوس تشخیص داده شود، بایستی به این بیماری شک گردد.

پس از تولد، اساسِ تشخیص آترزی مری و فیستول تراکئوازوفاژیال بر مبنای شک بالینی و تظاهرات بیمار است. در صورت شک به آترزی مری، میتوان از طریق تلاش برای عبور دادن یک کاتتر -معمولاً لوله بینی معده- به معده داد. در نوزادانی که به این ناهنجاری دچار هستند، کاتتر 10 الی 12 سانتیمتر بیشتر قابل هدایت نمیباشد. در صورتی که از کاتتر خیلی نرم و قابل انعطافی استفاده شود، ممکن است در انتهای کور مری، کاتتر دچار پیچخوردگی گردد و پزشک به اشتباه تصور کند که کاتتر به معده رسیده است. از این جهت لازم است برای مشخص شدن محل قرارگیری کاتتر بیمار گرافی رخ و نیم رخ قفسه سینه و شکم درخواست گردد. همچنین در صورت وجود هوا در معده، وجود فیستول دیستال مری به نای مطرح میگردد. علاوه بر این رادیوگرافی به تشخیص پنومونیهای احتمالی به علت آسپیراسیون نیز کمک میکند.[۱۸]
تشخیص فیستول تراکئوازوفاژیال بدون وجود آترزی مری مشکلتر است. مشخص شدن وجود فیستول در این شرایط نیازمند تهیه تصاویر رادیولوژی سریال همراه با استفاده از مواد حاجب خوراکی می باشد.[۱۹] همچنین در شرایطی استفاده از اندوسکوپی مری و برونکوسکوپی و استفاده از تزریق متیلن بلو به نای و همچنین استفاده از سیتی اسکن سهبعدی برای تشخیص این ناهنجاری توصیه شده است.[۲۰]
درمان[ویرایش]
مداخلات جراحی معمولاً برای ترمیم مری و جلوگیری از پنومونی و اتساع معده لازم است. در صورتی که فیستول تراکئوازوفاژیال بدون آترزی مری باشد، معمولاً جراحی از طریق گردن انجام میگیرد.[۲۱] در مواردی که بیماران همراه با فیستول، دچار آترزی مری نیز هستند، ایجاد ارتباط بین مری و معده لازم میگردد. با این حال ممکن است در مواردی که بین دو قسمت، مری فاصله زیادی وجود داشته باشد، ارتباط دادن آنها به سادگی امکانپذیر نباشد. در این موارد بایستی با تکنیکهایی ابتدا طول مری را افزایش داد که به این منظور از جابجایی روده کوچک، بزرگ و یا خود معده استفاده میگردد.[۲۲][۲۳][۲۴]
همچنین با توجه به اینکه در این بیماران، رفلاکس معده-مری شایع است، توصیه شده است به کودکانی که برای ناهنجاری فیستول تراکئوازوفاژیال تحت جراحی قرار گرفته اند، برای حداقل یک سال پس از جراحی از داروهای مهارکننده پمپ پروتون جهت کاهش اسید معده استفاده شود.[۲۵] با این حال مشکلات تغذیهای و تنفسی این کودکان ممکن است تا بزرگسالی نیز ادامه داشته باشد. باقی ماندن رفلاکس معده-مری ممکن است منجر به عارضهی مری بارت گردد. به همین جهت توصیه شده است این کودکان در طی دوران کودکی به طور منظم از جهت وضعیت تنفسی و گوارشی تحت نظر قرار گیرند. همچنین در صورتی که این کودکان دچار مشکلات تغذیهای هستند، بهتر است که جهت جلوگیری از اختلال تغذیهای مزمن با متخصص تغذیه مشاوره صورت گیرد.[۲۵]
عوارض[ویرایش]
پیشآگهی بیمارانی که بدون آترزی مری تنها دچار فیستول تراکئوازوفاژیال هستند، عموماً خوب است.[۲۶] با این حال نتایج بلندمدت بیمارانی که دچار آترزی مری نیز هستند، بسته به نوع ناهنجاری متفاوت است. گزارش شده است که حدود 90% بیمارانی که دچار آترزی مری با یا بدون فیستول تراکئوازوفاژیال هستند، زنده میمانند و 60% مرگ و میر زودرس این بیماران ناشی از مشکلات قلبی و آنومالیهای کروموزومی همراه بوده است.[۲۷] علاوه بر این، فاصله بین دو قسمت از مری نیز میتواند در پیشآگهی بیمار نقش داشته باشد.[۲۸]
سایر عوارض ناشی از آترزی مری در بزرگسالی در کسانی که در دوره نوزادی تحت جراحی ترمیمی مری قرار گرفته اند، عبارتند از: دیسفاژی، رفلاکس معده-مری با ازوفاژیت، رفلاکس معده-مری بدون ازوفاژیت، عفونتهای راههای هوایی، آسم، ویزینگ، سرفههای مزمن، مری بارت، سرطان مری.[۲۹]
منابع[ویرایش]
- ↑ Shaw-Smith, C. (2006-07-01). "Oesophageal atresia, tracheo-oesophageal fistula, and the VACTERL association: review of genetics and epidemiology". Journal of Medical Genetics (به انگلیسی). 43 (7): 545–554. doi:10.1136/jmg.2005.038158. ISSN 0022-2593. PMC 2564549. PMID 16299066.
{{cite journal}}: نگهداری یادکرد:فرمت پارامتر PMC (link) - ↑ Naik-Mathuria, Bindi; Olutoye, Oluyinka O. (2006-4). "Foregut abnormalities". The Surgical Clinics of North America. 86 (2): 261–284, viii. doi:10.1016/j.suc.2005.12.011. ISSN 0039-6109. PMID 16580923.
{{cite journal}}: Check date values in:|date=(help) - ↑ Jacobs, I. J.; Que, J. (2013-05). "Genetic and cellular mechanisms of the formation of esophageal atresia and tracheoesophageal fistula". Diseases of the Esophagus (به انگلیسی). 26 (4): 356–358. doi:10.1111/dote.12055. ISSN 1120-8694. PMC 4321969. PMID 23679023.
{{cite journal}}: Check date values in:|date=(help)نگهداری یادکرد:فرمت پارامتر PMC (link) - ↑ Brosens, Erwin; Ploeg, Mirjam; van Bever, Yolande; Koopmans, Anna E.; IJsselstijn, Hanneke; Rottier, Robbert J.; Wijnen, Rene; Tibboel, Dick; de Klein, Annelies (2014-8). "Clinical and etiological heterogeneity in patients with tracheo-esophageal malformations and associated anomalies". European Journal of Medical Genetics. 57 (8): 440–452. doi:10.1016/j.ejmg.2014.05.009. ISSN 1878-0849. PMID 24931924.
{{cite journal}}: Check date values in:|date=(help) - ↑ Kovesi, Thomas; Rubin, Steven (2004-9). "Long-term complications of congenital esophageal atresia and/or tracheoesophageal fistula". Chest. 126 (3): 915–925. doi:10.1378/chest.126.3.915. ISSN 0012-3692. PMID 15364774.
{{cite journal}}: Check date values in:|date=(help) - ↑ Spitz, Lewis (2007-05-11). "Oesophageal atresia". Orphanet Journal of Rare Diseases. 2: 24. doi:10.1186/1750-1172-2-24. ISSN 1750-1172. PMC 1884133. PMID 17498283.
{{cite journal}}: نگهداری یادکرد:فرمت پارامتر PMC (link) - ↑ Gross، RE (۱۹۵۳). The surgery of infancy and childhood. Philadelphia: WB Saunders.
- ↑ "Congenital Atresia of the Esophagus". Radiology (به انگلیسی). 45 (3): 294–295. 1945-09. doi:10.1148/45.3.294. ISSN 0033-8419.
{{cite journal}}: Check date values in:|date=(help) - ↑ Cotran, Ramzi S. ; Kumar, Vinay; Fausto, Nelson; Nelso Fausto; Robbins, Stanley L. ; Abbas, Abul K. (2005). Robbins and Cotran pathologic basis of disease. St. Louis, Mo: Elsevier Saunders. p. 800. ISBN 0-7216-0187-1.
- ↑ Pretorius, D. H.; Drose, J. A.; Dennis, M. A.; Manchester, D. K.; Manco-Johnson, M. L. (1987-9). "Tracheoesophageal fistula in utero. Twenty-two cases". Journal of Ultrasound in Medicine: Official Journal of the American Institute of Ultrasound in Medicine. 6 (9): 509–513. ISSN 0278-4297. PMID 3312629.
{{cite journal}}: Check date values in:|date=(help) - ↑ Sparey, C.; Jawaheer, G.; Barrett, A. M.; Robson, S. C. (2000-2). "Esophageal atresia in the Northern Region Congenital Anomaly Survey, 1985-1997: prenatal diagnosis and outcome". American Journal of Obstetrics and Gynecology. 182 (2): 427–431. ISSN 0002-9378. PMID 10694347.
{{cite journal}}: Check date values in:|date=(help) - ↑ Deurloo, Jacqueline A.; Ekkelkamp, Seine; Bartelsman, Joep F. W. M.; Ten Kate, Fibo J. W.; Schoorl, Mak; Heij, Hugo A.; Aronson, Daniel C. (2003-11). "Gastroesophageal reflux: prevalence in adults older than 28 years after correction of esophageal atresia". Annals of Surgery. 238 (5): 686–689. doi:10.1097/01.sla.0000094303.07910.05. ISSN 0003-4932. PMC 1356146. PMID 14578730.
{{cite journal}}: Check date values in:|date=(help)نگهداری یادکرد:فرمت پارامتر PMC (link) - ↑ Karnak, I.; Senocak, M. E.; Hiçsönmez, A.; Büyükpamukçu, N. (1997-12). "The diagnosis and treatment of H-type tracheoesophageal fistula". Journal of Pediatric Surgery. 32 (12): 1670–1674. ISSN 0022-3468. PMID 9433996.
{{cite journal}}: Check date values in:|date=(help) - ↑ Zacharias, J.; Genc, O.; Goldstraw, P. (2004-8). "Congenital tracheoesophageal fistulas presenting in adults: presentation of two cases and a synopsis of the literature". The Journal of Thoracic and Cardiovascular Surgery. 128 (2): 316–318. doi:10.1016/j.jtcvs.2003.12.046. ISSN 0022-5223. PMID 15282472.
{{cite journal}}: Check date values in:|date=(help) - ↑ Cassina, Matteo; Ruol, Michele; Pertile, Riccardo; Midrio, Paola; Piffer, Silvano; Vicenzi, Virginia; Saugo, Mario; Stocco, Carmen Fiorella; Gamba, Piergiorgio (2016-7). "Prevalence, characteristics, and survival of children with esophageal atresia: A 32-year population-based study including 1,417,724 consecutive newborns". Birth Defects Research. Part A, Clinical and Molecular Teratology. 106 (7): 542–548. doi:10.1002/bdra.23493. ISSN 1542-0760. PMID 26931365.
{{cite journal}}: Check date values in:|date=(help) - ↑ Lupo, Philip J.; Isenburg, Jennifer L.; Salemi, Jason L.; Mai, Cara T.; Liberman, Rebecca F.; Canfield, Mark A.; Copeland, Glenn; Haight, Sarah; Harpavat, Sanjiv (2017-11-01). "Population-based birth defects data in the United States, 2010-2014: A focus on gastrointestinal defects". Birth Defects Research. 109 (18): 1504–1514. doi:10.1002/bdr2.1145. ISSN 2472-1727. PMC 5915361. PMID 29152924.
{{cite journal}}: نگهداری یادکرد:فرمت پارامتر PMC (link) - ↑ Shaw-Smith, C. (2006-7). "Oesophageal atresia, tracheo-oesophageal fistula, and the VACTERL association: review of genetics and epidemiology". Journal of Medical Genetics. 43 (7): 545–554. doi:10.1136/jmg.2005.038158. ISSN 1468-6244. PMC 2564549. PMID 16299066.
{{cite journal}}: Check date values in:|date=(help)نگهداری یادکرد:فرمت پارامتر PMC (link) - ↑ Clark, D. C. (1999-02-15). "Esophageal atresia and tracheoesophageal fistula". American Family Physician. 59 (4): 910–916, 919–920. ISSN 0002-838X. PMID 10068713.
- ↑ Laffan, Eoghan E.; Daneman, Alan; Ein, Sigmund H.; Kerrigan, Debbie; Manson, David E. (2006-11). "Tracheoesophageal fistula without esophageal atresia: are pull-back tube esophagograms needed for diagnosis?". Pediatric Radiology. 36 (11): 1141–1147. doi:10.1007/s00247-006-0269-0. ISSN 0301-0449. PMID 16967270.
{{cite journal}}: Check date values in:|date=(help) - ↑ Islam, Saleem; Cavanaugh, Ellen; Honeke, Richard; Hirschl, Ronald B. (2004-1). "Diagnosis of a proximal tracheoesophageal fistula using three-dimensional CT scan: a case report". Journal of Pediatric Surgery. 39 (1): 100–102. ISSN 1531-5037. PMID 14694382.
{{cite journal}}: Check date values in:|date=(help) - ↑ LaSalle, A. J.; Andrassy, R. J.; Ver Steeg, K.; Ratner, I. (1979-10). "Congenital tracheoesophageal fistula without esophageal atresia". The Journal of Thoracic and Cardiovascular Surgery. 78 (4): 583–588. ISSN 0022-5223. PMID 480968.
{{cite journal}}: Check date values in:|date=(help) - ↑ Varjavandi, V.; Shi, E. (2000-12). "Early primary repair of long gap esophageal atresia: the VATER operation". Journal of Pediatric Surgery. 35 (12): 1830–1832. doi:10.1053/jpsu.2000.19279. ISSN 0022-3468. PMID 11101748.
{{cite journal}}: Check date values in:|date=(help) - ↑ Bairdain, Sigrid; Foker, John E.; Smithers, Charles Jason; Hamilton, Thomas E.; Labow, Brian I.; Baird, Christopher W.; Taghinia, Amir H.; Feins, Neil; Manfredi, Michael (06 2016). "Jejunal Interposition after Failed Esophageal Atresia Repair". Journal of the American College of Surgeons. 222 (6): 1001–1008. doi:10.1016/j.jamcollsurg.2015.12.001. ISSN 1879-1190. PMID 26774491.
{{cite journal}}: Check date values in:|date=(help) - ↑ Spitz, Lewis (2011-5). "Oesophageal atresia treatment: a 21st-century perspective". Journal of Pediatric Gastroenterology and Nutrition. 52 Suppl 1: S12. doi:10.1097/MPG.0b013e3182116082. ISSN 1536-4801. PMID 21499034.
{{cite journal}}: Check date values in:|date=(help) - ↑ ۲۵٫۰ ۲۵٫۱ Krishnan, Usha; Mousa, Hayat; Dall'Oglio, Luigi; Homaira, Nusrat; Rosen, Rachel; Faure, Christophe; Gottrand, Frédéric (11 2016). "ESPGHAN-NASPGHAN Guidelines for the Evaluation and Treatment of Gastrointestinal and Nutritional Complications in Children With Esophageal Atresia-Tracheoesophageal Fistula". Journal of Pediatric Gastroenterology and Nutrition. 63 (5): 550–570. doi:10.1097/MPG.0000000000001401. ISSN 1536-4801. PMID 27579697.
{{cite journal}}: Check date values in:|date=(help) - ↑ Teich, S.; Barton, D. P.; Ginn-Pease, M. E.; King, D. R. (1997-7). "Prognostic classification for esophageal atresia and tracheoesophageal fistula: Waterston versus Montreal". Journal of Pediatric Surgery. 32 (7): 1075–1079, discussion 1079–1080. ISSN 0022-3468. PMID 9247237.
{{cite journal}}: Check date values in:|date=(help) - ↑ Choudhury, S. R.; Ashcraft, K. W.; Sharp, R. J.; Murphy, J. P.; Snyder, C. L.; Sigalet, D. L. (1999-1). "Survival of patients with esophageal atresia: influence of birth weight, cardiac anomaly, and late respiratory complications". Journal of Pediatric Surgery. 34 (1): 70–73, discussion 74. ISSN 0022-3468. PMID 10022146.
{{cite journal}}: Check date values in:|date=(help) - ↑ Upadhyaya, Vijay D.; Gangopadhyaya, A. N.; Gupta, D. K.; Sharma, S. P.; Kumar, Vijayendra; Pandey, Anand; Upadhyaya, Ashish D. (2007-8). "Prognosis of congenital tracheoesophageal fistula with esophageal atresia on the basis of gap length". Pediatric Surgery International. 23 (8): 767–771. doi:10.1007/s00383-007-1964-0. ISSN 0179-0358. PMID 17579871.
{{cite journal}}: Check date values in:|date=(help) - ↑ Connor, Martin J.; Springford, Laurie R.; Kapetanakis, Venediktos V.; Giuliani, Stefano (2015-4). "Esophageal atresia and transitional care--step 1: a systematic review and meta-analysis of the literature to define the prevalence of chronic long-term problems". American Journal of Surgery. 209 (4): 747–759. doi:10.1016/j.amjsurg.2014.09.019. ISSN 1879-1883. PMID 25605033.
{{cite journal}}: Check date values in:|date=(help)
