بیماری مزمن انسدادی ریه: تفاوت میان نسخهها
بدون خلاصۀ ویرایش |
جز ربات ردهٔ همسنگ (۲۶) +املا+مرتب+تمیز (۱۱.۵ core): + رده:بیماریهای شغلی |
||
| خط ۱۷: | خط ۱۷: | ||
'''بیماری مزمن انسدادی ریه''' {{به انگلیسی|Chronic obstructive pulmonary disease یا COPD}} که همچنین به نامهای دیگری همچون '''بیماری مزمن انسدادی شُش''' {{به انگلیسی|chronic obstructive lung disease یا COLD}} و '''بیماری مزمن انسدادی مسیر هوایی''' {{به انگلیسی|chronic obstructive airway disease یا COAD}} معروف است، نوعی [[بیماری انسدادی ریوی]] است که با محدود بودن علامت مسیر هوایی به صورت مزمن شناسایی میشود. <!--<ref name=GOLD2013Chp1/> --> این بیماری به مرور زمان بدتر میشود. <!--<ref name=GOLD2013Chp1/> --> اصلیترین نشانههای این بیماری شامل مواردی همچون [[تنگی نفس]]، [[سرفه]] و ایجاد [[خلط سینه]] است.<ref name=GOLD2013Chp1/> بیشتر افرادی که ""برونشیت مزمن"" دارند، به COPD مبتلا میشوند.<ref name=Harr2012>{{cite book | first1=John J. | last1=Reilly | first2=Edwin K. | last2=Silverman | first3=Steven D. | last3=Shapiro | chapter=Chronic Obstructive Pulmonary Disease | pages=2151–9 | editor1-first=Dan | editor1-last=Longo | editor2-first=Anthony | editor2-last=Fauci | editor3-first=Dennis | editor3-last=Kasper | editor4-first=Stephen | editor4-last=Hauser | editor5-first=J. | editor5-last=Jameson | editor6-first=Joseph | editor6-last=Loscalzo | year=2011 | title=Harrison's Principles of Internal Medicine | edition=18th | publisher=McGraw Hill | isbn=978-0-07-174889-6}}</ref><!-- تکمیل یادکرد توسط ربات از ویکی انگلیسی --> |
'''بیماری مزمن انسدادی ریه''' {{به انگلیسی|Chronic obstructive pulmonary disease یا COPD}} که همچنین به نامهای دیگری همچون '''بیماری مزمن انسدادی شُش''' {{به انگلیسی|chronic obstructive lung disease یا COLD}} و '''بیماری مزمن انسدادی مسیر هوایی''' {{به انگلیسی|chronic obstructive airway disease یا COAD}} معروف است، نوعی [[بیماری انسدادی ریوی]] است که با محدود بودن علامت مسیر هوایی به صورت مزمن شناسایی میشود. <!--<ref name=GOLD2013Chp1/> --> این بیماری به مرور زمان بدتر میشود. <!--<ref name=GOLD2013Chp1/> --> اصلیترین نشانههای این بیماری شامل مواردی همچون [[تنگی نفس]]، [[سرفه]] و ایجاد [[خلط سینه]] است.<ref name=GOLD2013Chp1/> بیشتر افرادی که ""برونشیت مزمن"" دارند، به COPD مبتلا میشوند.<ref name=Harr2012>{{cite book | first1=John J. | last1=Reilly | first2=Edwin K. | last2=Silverman | first3=Steven D. | last3=Shapiro | chapter=Chronic Obstructive Pulmonary Disease | pages=2151–9 | editor1-first=Dan | editor1-last=Longo | editor2-first=Anthony | editor2-last=Fauci | editor3-first=Dennis | editor3-last=Kasper | editor4-first=Stephen | editor4-last=Hauser | editor5-first=J. | editor5-last=Jameson | editor6-first=Joseph | editor6-last=Loscalzo | year=2011 | title=Harrison's Principles of Internal Medicine | edition=18th | publisher=McGraw Hill | isbn=978-0-07-174889-6}}</ref><!-- تکمیل یادکرد توسط ربات از ویکی انگلیسی --> |
||
معمولترین عامل ایجاد COPD استعمال دخانیات است، البته عوامل دیگری همچون آلودگی هوا و وراثت نیز نقش کمتری در ایجاد آن دارند.<ref name=Lancet2012>{{cite journal |author=Decramer M, Janssens W, Miravitlles M |title=Chronic obstructive pulmonary disease |journal=Lancet |volume=379 |issue=9823 |pages=1341–51 |date=April 2012 |pmid=22314182 |doi=10.1016/S0140-6736(11)60968-9}}</ref> در کشورهای در حال توسعه، یکی از منابع اصلی آلودگی هوا، آتشهای خوراکپزی و بخاریهایی است که تهویهٔ مناسبی ندارند. در صورتی که افراد به صورت مداوم در معرض این عوامل تحریککننده باشند، ریههای آنها دچار التهاب و واکنش همراه با آماس میشود که ناشی از تنگ شدن مسیرهای هوایی کوچک و بافت ریوی موسوم به آمفیزم است.<ref name=GOLD2007>{{cite journal |author = Rabe KF, Hurd S, Anzueto A, Barnes PJ, Buist SA, Calverley P, Fukuchi Y, Jenkins C, Rodriguez-Roisin R, van Weel C, Zielinski J |title = Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease: GOLD executive summary |journal = Am. J. Respir. Crit. Care Med. |volume = 176 |issue = 6 |pages = 532–55 |date=September 2007 |pmid = 17507545 |doi = 10.1164/rccm.200703-456SO |url = http://ajrccm.atsjournals.org/content/176/6/532.long |
معمولترین عامل ایجاد COPD استعمال دخانیات است، البته عوامل دیگری همچون آلودگی هوا و وراثت نیز نقش کمتری در ایجاد آن دارند.<ref name=Lancet2012>{{cite journal |author=Decramer M, Janssens W, Miravitlles M |title=Chronic obstructive pulmonary disease |journal=Lancet |volume=379 |issue=9823 |pages=1341–51 |date=April 2012 |pmid=22314182 |doi=10.1016/S0140-6736(11)60968-9}}</ref> در کشورهای در حال توسعه، یکی از منابع اصلی آلودگی هوا، آتشهای خوراکپزی و بخاریهایی است که تهویهٔ مناسبی ندارند. در صورتی که افراد به صورت مداوم در معرض این عوامل تحریککننده باشند، ریههای آنها دچار التهاب و واکنش همراه با آماس میشود که ناشی از تنگ شدن مسیرهای هوایی کوچک و بافت ریوی موسوم به آمفیزم است.<ref name=GOLD2007>{{cite journal |author = Rabe KF, Hurd S, Anzueto A, Barnes PJ, Buist SA, Calverley P, Fukuchi Y, Jenkins C, Rodriguez-Roisin R, van Weel C, Zielinski J |title = Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease: GOLD executive summary |journal = Am. J. Respir. Crit. Care Med. |volume = 176 |issue = 6 |pages = 532–55 |date=September 2007 |pmid = 17507545 |doi = 10.1164/rccm.200703-456SO |url = http://ajrccm.atsjournals.org/content/176/6/532.long}}</ref> تشخیص این بیماری بر اساس تنگی نفس صورت میگیرد که میزان آن با [[آزمایش عملکرد ششها|آزمایشهای عملکرد ریه]] اندازهگیری میشود.<ref name=Nathell>{{cite journal |author = Nathell L, Nathell M, Malmberg P, Larsson K |title = COPD diagnosis related to different guidelines and spirometry techniques |journal = Respir. Res. |volume = 8 |issue = 1|pages = 89 |year = 2007 |pmid = 18053200 |pmc = 2217523 |doi = 10.1186/1465-9921-8-89}}</ref> بر خلاف بیماری آسم، تنگی نفس در این بیماری با استفاده از دارو کاهش نمییابد. |
||
با کم کردن میزان قرار گرفتن در معرض عوامل شناخته شده این بیماری میتوان از آن جلوگیری کرد. این امر با تلاشهایی برای کاهش سیگار کشیدن و افزایش کیفیت هوای محیطهای داخلی و خارجی نیز همراه است. درمانهای بیماری COPD شامل این موارد میشود: [[توقف سیگار کشیدن|ترک سیگار]]، [[واکسیناسیون]]، [[توانبخشی ریوی|توانبخشی]] و مواد استنشاقی [[گشادکننده برونش]] و [[استروئیدها|کورتیکواستروئیدها]]. [[اکسیژندرمانی|درمان طولانیمدت با اکسیژن]] یا [[پیوند ریه]] میتواند برای برخی افراد مناسب باشد.<ref name=GOLD2007/> برای آنهایی که [[مشکل حاد و شدید بیماری مزمن انسدادی ریه|بدتر شدن و حاد شدن]] را به صورت دورهای دارند، ممکن است به استفاده از داروهای متعدد و بستری شدن در بیمارستان نیاز باشد. |
با کم کردن میزان قرار گرفتن در معرض عوامل شناخته شده این بیماری میتوان از آن جلوگیری کرد. این امر با تلاشهایی برای کاهش سیگار کشیدن و افزایش کیفیت هوای محیطهای داخلی و خارجی نیز همراه است. درمانهای بیماری COPD شامل این موارد میشود: [[توقف سیگار کشیدن|ترک سیگار]]، [[واکسیناسیون]]، [[توانبخشی ریوی|توانبخشی]] و مواد استنشاقی [[گشادکننده برونش]] و [[استروئیدها|کورتیکواستروئیدها]]. [[اکسیژندرمانی|درمان طولانیمدت با اکسیژن]] یا [[پیوند ریه]] میتواند برای برخی افراد مناسب باشد.<ref name=GOLD2007/> برای آنهایی که [[مشکل حاد و شدید بیماری مزمن انسدادی ریه|بدتر شدن و حاد شدن]] را به صورت دورهای دارند، ممکن است به استفاده از داروهای متعدد و بستری شدن در بیمارستان نیاز باشد. |
||
| خط ۳۶: | خط ۳۶: | ||
=== تنگی نفس === |
=== تنگی نفس === |
||
تنگی نفس اغلب نشانهای است که افراد را بیش از همه اذیت میکند.<ref name=NICE2010P60>{{NICE|101|Chronic Obstructive Pulmonary Disease|June 2010|60-70}}</ref> معمولاً افراد این نشانه را این گونه توصیف میکنند: «نفس کشیدن مرا به زحمت میاندازد،» «حس میکنم که نفسم بند آمده» یا «نمیتوانم نفس عمیقی بکشم و هوای زیادی را وارد ریههایم کنم.»<ref name=Mahler2006>{{cite journal|author=Mahler DA|title=Mechanisms and measurement of dyspnea in chronic obstructive pulmonary disease|journal=Proceedings of the American Thoracic Society|volume=3|issue=3|pages=234–8|year=2006|pmid=16636091|doi=10.1513/pats.200509-103SF}}</ref> البته ممکن است که عبارات مختلفی در فرهنگهای گوناگون استفاده شود. معمولاً تنگی نفس با اعمال فشار بدتر میشود و مدتی طولانی ادامه مییابد و به مرور اوضاع به مراتب ناخوشایندتر نیز میگردد.<ref name=GOLD2013Chp2/> در مراحل پیشرفته این اتفاق ممکن است که در مواقع استراحت و در همه حال رخ دهد.<ref>{{cite web|title=What Are the Signs and Symptoms of COPD?|date=July 31, 2013|publisher=[[National Heart, Lung, and Blood Institute]]|url=http://www.nhlbi.nih.gov/health/health-topics/topics/copd/signs.html|accessdate=November 29, 2013}}</ref><ref name=MedlinePlus>{{MedlinePlusEncyclopedia|000091|Chronic obstructive pulmonary disease}}</ref> افرادی که بیماری COPD دارند، این بیماری نشانهٔ آشفتگی و کیفیت بد زندگی آنهاست.<ref name=GOLD2013Chp2/> بسیاری از افراد با نمونههای شدید بیماری COPD مجبور به [[تنفس با لبهای فشرده|نفس کشیدن از طریق لبهای فشرده]] میشوند و این امر در برخی افراد میتواند تنگی نفس را بهتر کند.<ref>{{cite book|last=Morrison|first=[edited by] Nathan E. Goldstein, R. Sean|title=Evidence-based practice of palliative medicine|publisher=Elsevier/Saunders|location=Philadelphia|isbn=978-1-4377-3796-7|page=124|url=http://books.google.ca/books?id=j0rCsKtCnq8C&pg=PA124|year=2013}}</ref><ref name=Holland2012>{{cite journal|author = Holland AE, Hill CJ, Jones AY, McDonald CF|title = Breathing exercises for chronic obstructive pulmonary disease|journal = Cochrane Database Syst Rev|volume = 10|issue =|pages = CD008250|year = 2012|pmid = 23076942|doi=10.1002/14651858.CD008250.pub2|editor1-last = Holland|editor1-first = Anne E |
تنگی نفس اغلب نشانهای است که افراد را بیش از همه اذیت میکند.<ref name=NICE2010P60>{{NICE|101|Chronic Obstructive Pulmonary Disease|June 2010|60-70}}</ref> معمولاً افراد این نشانه را این گونه توصیف میکنند: «نفس کشیدن مرا به زحمت میاندازد،» «حس میکنم که نفسم بند آمده» یا «نمیتوانم نفس عمیقی بکشم و هوای زیادی را وارد ریههایم کنم.»<ref name=Mahler2006>{{cite journal|author=Mahler DA|title=Mechanisms and measurement of dyspnea in chronic obstructive pulmonary disease|journal=Proceedings of the American Thoracic Society|volume=3|issue=3|pages=234–8|year=2006|pmid=16636091|doi=10.1513/pats.200509-103SF}}</ref> البته ممکن است که عبارات مختلفی در فرهنگهای گوناگون استفاده شود. معمولاً تنگی نفس با اعمال فشار بدتر میشود و مدتی طولانی ادامه مییابد و به مرور اوضاع به مراتب ناخوشایندتر نیز میگردد.<ref name=GOLD2013Chp2/> در مراحل پیشرفته این اتفاق ممکن است که در مواقع استراحت و در همه حال رخ دهد.<ref>{{cite web|title=What Are the Signs and Symptoms of COPD?|date=July 31, 2013|publisher=[[National Heart, Lung, and Blood Institute]]|url=http://www.nhlbi.nih.gov/health/health-topics/topics/copd/signs.html|accessdate=November 29, 2013}}</ref><ref name=MedlinePlus>{{MedlinePlusEncyclopedia|000091|Chronic obstructive pulmonary disease}}</ref> افرادی که بیماری COPD دارند، این بیماری نشانهٔ آشفتگی و کیفیت بد زندگی آنهاست.<ref name=GOLD2013Chp2/> بسیاری از افراد با نمونههای شدید بیماری COPD مجبور به [[تنفس با لبهای فشرده|نفس کشیدن از طریق لبهای فشرده]] میشوند و این امر در برخی افراد میتواند تنگی نفس را بهتر کند.<ref>{{cite book|last=Morrison|first=[edited by] Nathan E. Goldstein, R. Sean|title=Evidence-based practice of palliative medicine|publisher=Elsevier/Saunders|location=Philadelphia|isbn=978-1-4377-3796-7|page=124|url=http://books.google.ca/books?id=j0rCsKtCnq8C&pg=PA124|year=2013}}</ref><ref name=Holland2012>{{cite journal|author = Holland AE, Hill CJ, Jones AY, McDonald CF|title = Breathing exercises for chronic obstructive pulmonary disease|journal = Cochrane Database Syst Rev|volume = 10|issue =|pages = CD008250|year = 2012|pmid = 23076942|doi=10.1002/14651858.CD008250.pub2|editor1-last = Holland|editor1-first = Anne E}}</ref> |
||
=== ویژگیهای دیگر === |
=== ویژگیهای دیگر === |
||
در بیماری COPD ممکن است که بازدم بیشتر از دم طول بکشد.<ref name=EB2008/> تنگ شدن قفسهٔ سینه ممکن است اتفاق بیفتد<ref name=GOLD2013Chp2/> اما معمول نیست و ممکن است که به خاطر مشکل دیگری ایجاد شده باشد.<ref name=NICE2010P60/> آنهایی که مسیر هواییشان مسدود شده، ممکن است [[خس خس|خس خس کردن]] داشته باشند یا هنگام معاینه سینه با [[گوشی پزشکی]] و موقعی که میخواهند نفس را به داخل ریهها بفرستند، صدای خفیفی شنیده شود.<ref name=EB2008/> [[گشاد شدن سینه]] یکی از علائم بیماری COPD است. اما نسبتاً نامحتمل است.<ref name=EB2008/> نشستن به شکل چمباتمه با بدتر شدن بیماری رخ میدهد.<ref name=Harr2012/> |
در بیماری COPD ممکن است که بازدم بیشتر از دم طول بکشد.<ref name=EB2008/> تنگ شدن قفسهٔ سینه ممکن است اتفاق بیفتد<ref name=GOLD2013Chp2/> اما معمول نیست و ممکن است که به خاطر مشکل دیگری ایجاد شده باشد.<ref name=NICE2010P60/> آنهایی که مسیر هواییشان مسدود شده، ممکن است [[خس خس|خس خس کردن]] داشته باشند یا هنگام معاینه سینه با [[گوشی پزشکی]] و موقعی که میخواهند نفس را به داخل ریهها بفرستند، صدای خفیفی شنیده شود.<ref name=EB2008/> [[گشاد شدن سینه]] یکی از علائم بیماری COPD است. اما نسبتاً نامحتمل است.<ref name=EB2008/> نشستن به شکل چمباتمه با بدتر شدن بیماری رخ میدهد.<ref name=Harr2012/> |
||
نمونههای پیشرفتهٔ بیماری COPD باعث [[پرفشاری ریوی|فشار بالا در شریانهای شُش]] میشود که باعث مواردی همچون از کار افتادن [[قلب|بطن راست قلب]] میشود.<ref name=GOLD2007/><ref name=Weit2009>{{cite journal|author = Weitzenblum E, Chaouat A|title = Cor pulmonale|journal = Chron Respir Dis|volume = 6|issue = 3|pages = 177–85|year = 2009|pmid = 19643833|doi = 10.1177/1479972309104664 |
نمونههای پیشرفتهٔ بیماری COPD باعث [[پرفشاری ریوی|فشار بالا در شریانهای شُش]] میشود که باعث مواردی همچون از کار افتادن [[قلب|بطن راست قلب]] میشود.<ref name=GOLD2007/><ref name=Weit2009>{{cite journal|author = Weitzenblum E, Chaouat A|title = Cor pulmonale|journal = Chron Respir Dis|volume = 6|issue = 3|pages = 177–85|year = 2009|pmid = 19643833|doi = 10.1177/1479972309104664}}</ref><ref>{{cite book|title=Professional guide to diseases|year=2009|publisher=Wolters Kluwer Health/Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-0-7817-7899-2|pages=120–2|chapter=Cor pulmonale|chapterurl=http://books.google.ca/books?id=1h6vu60L6FcC&pg=PA120|edition=9th}}</ref> این وضعیت [[نارسایی قلبی ریوی]] نامیده میشود و به [[ادم محیطی|تورم پاها]]<ref name=GOLD2013Chp2/> و [[اتساع ورید ژوگولار|تورم ورید گردن]]<ref name=GOLD2007/> منجر میگردد. بیماری COPD بیش از هر بیماری ریوی دیگری عامل نارسایی قلبی ریوی است.<ref name=Weit2009/> از زمان استفاده از اکسیژن مکمل، دیگر نارسایی قلبی ریوی کمتر اتفاق میافتد.<ref name=Harr2012/> |
||
بیماری COPD اغلب به همراه وضعیتهای دیگری نیز پیش میآید که بخشی از آن به خاطر عوامل خطر مشترک است.<ref name=Lancet2012/> این وضعیتها شامل این موارد میشوند: [[بیماری ایسکمیک قلب]]، [[پرفشاری|فشار خون بالا]]، [[مرض دیابت]]، از بین رفتن حجم ماهیچهها، [[پوکی استخوان]]، [[سرطان ریه]]، [[اختلال اضطراب]]، [[اختلال افسردگی شدید|افسردگی]].<ref name=Lancet2012/> ممکن است در کسانی که به نمونهٔ شدید این بیماری مبتلا هستند، که احساس همیشگی [[خستگی (پزشکی)|خسته بودن]] علامتی طبیعی باشد.<ref name=GOLD2013Chp2/> [[چماقی شدن ناخن|چماقی شدن ناخن انگشتها]] ویژگی انحصاری بیماری COPD نیست و لازم است تحقیقات سریعی برای روشن شدن احتمال بیماری سرطان ریه انجام شود.<ref>{{cite book|last=Mandell|first=editors, James K. Stoller, Franklin A. Michota, Jr. , Brian F.|title=The Cleveland Clinic Foundation intensive review of internal medicine|year=2009|publisher=Wolters Kluwer Health/Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-0-7817-9079-6|page=419|url=http://books.google.ca/books?id=O9F7wtiPWxgC&pg=PA419|edition=5th}}</ref> |
بیماری COPD اغلب به همراه وضعیتهای دیگری نیز پیش میآید که بخشی از آن به خاطر عوامل خطر مشترک است.<ref name=Lancet2012/> این وضعیتها شامل این موارد میشوند: [[بیماری ایسکمیک قلب]]، [[پرفشاری|فشار خون بالا]]، [[مرض دیابت]]، از بین رفتن حجم ماهیچهها، [[پوکی استخوان]]، [[سرطان ریه]]، [[اختلال اضطراب]]، [[اختلال افسردگی شدید|افسردگی]].<ref name=Lancet2012/> ممکن است در کسانی که به نمونهٔ شدید این بیماری مبتلا هستند، که احساس همیشگی [[خستگی (پزشکی)|خسته بودن]] علامتی طبیعی باشد.<ref name=GOLD2013Chp2/> [[چماقی شدن ناخن|چماقی شدن ناخن انگشتها]] ویژگی انحصاری بیماری COPD نیست و لازم است تحقیقات سریعی برای روشن شدن احتمال بیماری سرطان ریه انجام شود.<ref>{{cite book|last=Mandell|first=editors, James K. Stoller, Franklin A. Michota, Jr. , Brian F.|title=The Cleveland Clinic Foundation intensive review of internal medicine|year=2009|publisher=Wolters Kluwer Health/Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-0-7817-9079-6|page=419|url=http://books.google.ca/books?id=O9F7wtiPWxgC&pg=PA419|edition=5th}}</ref> |
||
=== نوع شدید === |
=== نوع شدید === |
||
نوع شدید و حاد نوع شدید و حاد COPD به این شکل تعریف میشود: افزایش تنگی نفس، افزایش تولید خلط سینه، تغییر رنگ خلط سینه از سفید شفاف به سبز یا زرد، یا افزایش میزان سرفه در شخصی که به COPD مبتلاست.<ref name=EB2008/> این امر میتواند [[علامت پزشکی| |
نوع شدید و حاد نوع شدید و حاد COPD به این شکل تعریف میشود: افزایش تنگی نفس، افزایش تولید خلط سینه، تغییر رنگ خلط سینه از سفید شفاف به سبز یا زرد، یا افزایش میزان سرفه در شخصی که به COPD مبتلاست.<ref name=EB2008/> این امر میتواند [[علامت پزشکی|نشانههای]] تنفس بیش از حد همچون [[تندنفسی|سریع شدن تنفس]]، [[تندتپشی|بالارفتن میزان تپش قلب]]، [[تعریق|عرق ریختن]]، استفاده شدید از [[ماهیچههای تنفسی|ماهیچههای گردن]]، [[سیانوز|یک نوع کبودی آبی رنگ روی پوست]] و آشفتگی یا در نمونههای بیماری بسیار شدید رفتار تهاجمی باشد.<ref name=EB2008>{{cite journal|last=Gruber|first=Phillip|title=The Acute Presentation of Chronic Obstructive Pulmonary Disease In the Emergency Department: A Challenging Oxymoron|journal=Emergency Medicine Practice|date=November 2008|volume=10|issue=11|url=http://www.ebmedicine.net/topics.php?paction=showTopic&topic_id=63}}</ref><ref name=Burl2012>{{cite journal|author = Brulotte CA, Lang ES|title = Acute exacerbations of chronic obstructive pulmonary disease in the emergency department|journal = Emerg. Med. Clin. North Am.|volume = 30|issue = 2|pages = 223–47, vii|date=May 2012|pmid = 22487106|doi = 10.1016/j.emc.2011.10.005}}</ref> همچنین ممکن است که هنگام معاینه با گوشی پزشکی از ریهها [[صدای ترق توروق]] شنیده شود.<ref>{{cite book|last=Spiro|first=Stephen|title=Clinical respiratory medicine expert consult|publisher=Saunders|location=Philadelphia, PA|isbn=978-1-4557-2329-4|page=Chapter 43|url=http://books.google.ca/books?id=2sOJk-yKPpUC&pg=PT2420|edition=4th|year=2012}}</ref> |
||
==عامل بیماری== |
== عامل بیماری == |
||
عامل اصلی بیماری COPD کشیدن دخانیات یا قرار گرفتن در معرض بیماری به خاطر شغل و آلودگی آتشهای محیطهای داخلی است که در برخی از کشورها عوامل بسیار مهمی هستند.<ref name=GOLD2013Chp1/> |
عامل اصلی بیماری COPD کشیدن دخانیات یا قرار گرفتن در معرض بیماری به خاطر شغل و آلودگی آتشهای محیطهای داخلی است که در برخی از کشورها عوامل بسیار مهمی هستند.<ref name=GOLD2013Chp1/> عموماً این نوع در معرض قرار گرفتن باید در طول چندین دهه اتفاق بیفتد تا عوارض این بیماری ظاهر شود.<ref name=GOLD2013Chp1/> سابقهی ژنتیکی فرد نیز میتواند بر روی این خطر تأثیرگذار باشد.<ref name=GOLD2013Chp1/> |
||
===سیگار کشیدن=== |
=== سیگار کشیدن === |
||
{{Multiple image|direction=vertical|align=left|image1=Female Smoking by Country.png|image2=Male Smoking by Country.png|width=250|caption1=Percentage of females smoking tobacco as of the late 1990s early 2000s|caption2=Percentage of males smoking tobacco as of the late 1990s early 2000s. Note the scales used for females and males differ.<ref name="isbn92-4-159628-7">{{cite book|author = World Health Organization|title = WHO Report on the Global Tobacco Epidemic 2008: The MPOWER Package|edition =|language =|publisher = World Health Organization|location = Geneva|year = 2008|isbn = 92-4-159628-7|url = http://www.who.int/tobacco/mpower/mpower_report_full_2008.pdf|pages=268–309}}</ref>}} |
{{Multiple image|direction=vertical|align=left|image1=Female Smoking by Country.png|image2=Male Smoking by Country.png|width=250|caption1=Percentage of females smoking tobacco as of the late 1990s early 2000s|caption2=Percentage of males smoking tobacco as of the late 1990s early 2000s. Note the scales used for females and males differ.<ref name="isbn92-4-159628-7">{{cite book|author = World Health Organization|title = WHO Report on the Global Tobacco Epidemic 2008: The MPOWER Package|edition =|language =|publisher = World Health Organization|location = Geneva|year = 2008|isbn = 92-4-159628-7|url = http://www.who.int/tobacco/mpower/mpower_report_full_2008.pdf|pages=268–309}}</ref>}} |
||
عامل خطر اصلی برای بیماری COPD در سطح جهانی [[سیگار کشیدن|دخانیات]] است.<ref name=GOLD2013Chp1/> |
عامل خطر اصلی برای بیماری COPD در سطح جهانی [[سیگار کشیدن|دخانیات]] است.<ref name=GOLD2013Chp1/> حدود بیست درصد از افراد سیگاری در معرض خطر ابتلا به COPD هستند، <ref name=Ward2012>{{cite book|last=Ward|first=Helen|title=Oxford Handbook of Epidemiology for Clinicians|year=2012|publisher=Oxford University Press|isbn=978-0-19-165478-7|pages=289–290|url=http://books.google.ca/books?id=dHLjLwru-l8C&pg=RA1-PT194#v=onepage&q&f=false}}</ref> و نیمی از آنهایی که در تمام عمرشان سیگار کشیدهاند، به این بیماری مبتلا خواهند شد.<ref name=La2009>{{cite journal|last=Laniado-Laborín|first=R|title=Smoking and chronic obstructive pulmonary disease (COPD). Parallel epidemics of the 21st century|journal=International journal of environmental research and public health|date=January 2009|volume=6|issue=1|pages=209–24|pmid=19440278|doi=10.3390/ijerph6010209|pmc=2672326}}</ref> در ایالات متحده و بریتانیا، 80 تا 95 درصد از افراد مبتلا به COPD یا در حال حاضر سیگاری هستند و یا این که قبلاً سیگار میکشیدهاند.<ref name=Ward2012/><ref name=Ren2013>{{cite book|last=Rennard|first=Stephen|title=Clinical management of chronic obstructive pulmonary disease|year=2013|publisher=Informa Healthcare|location=New York|isbn=978-0-8493-7588-0|page=23|url=http://books.google.ca/books?id=DiTThQJkc0UC&pg=PA23|edition=2nd}}</ref><ref name=Rich2010>{{cite book|author=Anita Sharma ; with a contribution by David Pitchforth ; forewords by Gail Richards|title=COPD in primary care|year=2010|publisher=Radcliffe Pub.|location=Oxford|isbn=978-1-84619-316-3|page=9|url=http://books.google.com/books?id=CrXFqhezbeMC&pg=PA9|author2=Barclay, Joyce}}</ref> احتمال پیشرفت بیماری با [[میزان کلی سیگارهای کشیده شده|میزان زمان کلی قرار گرفتن در معرض دود سیگار]] افزایش مییابد.<ref>{{cite book|last=Goldman|first=Lee|title=Goldman's Cecil medicine|publisher=Elsevier/Saunders|location=Philadelphia|isbn=978-1-4377-1604-7|page=537|url=http://books.google.ca/books?id=Qd-vvNh0ee0C&pg=PA537|edition=24th|year=2012}}</ref> علاوه بر اینها، زنان بیشتر از مردان در برابر اثرات زیانبار سیگار کشیدن آسیبپذیر هستند.<ref name=Rich2010/> برای افراد غیرسیگاری، [[استنشاق دود سیگار افراد سیگاری]] در بیست درصد از موارد عامل این بیماری بوده است.<ref name=Ren2013/> دیگر انواع دخانیات مانند، ماریجوانا، سیگار برگ و قلیان نیز ممکن است ایجاد خطر نمایند.<ref name=GOLD2013Chp1/> زنانی که در دورهی [[بارداری]] خود سیگار میکشند، ممکن است که خطر ابتلای کودک خود به بیماری COPD را افزایش دهند.<ref name=GOLD2013Chp1/> |
||
===آلودگی هوا=== |
=== آلودگی هوا === |
||
آن دسته از آتشهای |
آن دسته از آتشهای پختوپز خانه که بهندرت تهویه میشوند و اغلب با سوختهایی همچون [[سوخت زیستتوده]] همچون چوب و فضولات حیوانات ایجاد میشوند، باعث [[کیفیت هوای محیطهای داخلی|آلودگی هوای محیطهای داخلی]] میشوند و یکی از عوامل اصلی بیماری COPD در [[کشور درحال توسعه|کشورهای درحال توسعه]] محسوب میشوند.<ref name=Ken2007>{{cite journal|author=Kennedy SM, Chambers R, Du W, Dimich-Ward H|title=Environmental and occupational exposures: do they affect chronic obstructive pulmonary disease differently in women and men?|journal=Proceedings of the American Thoracic Society|volume=4|issue=8|pages=692–4|date=December 2007|pmid=18073405|url=http://pats.atsjournals.org/cgi/content/full/4/8/692|doi=10.1513/pats.200707-094SD}}</ref> این نوع آتشها توسط حدود سه میلیارد انسان برای پختوپز و گرم کردن به کار میروند که در نتیجه سلامت این افراد تحت تأثیر این آتشها قرار میگیرد و در این میان زنان به خاطر در معرض بودن زیادتر تأثیر بیشتری میبینند.<ref name=GOLD2013Chp1/><ref name=Ken2007 این سوختها به عنوان سوخت اصلی در هشتاد درصد خانههای هندوستان، چین و [[کشورهای جنوب صحرای آفریقا]] به کار میروند.<ref name=Piro2012/> |
||
مردمی که در شهرهای بزرگ زندگی میکنند، در مقایسه با مردم مناطق روستایی بیشتر در معرض بیماری COPD هستند.<ref>{{cite journal|author=Halbert RJ, Natoli JL, Gano A, Badamgarav E, Buist AS, Mannino DM|title=Global burden of COPD: systematic review and meta-analysis|journal=Eur. Respir. J.|volume=28|issue=3|pages=523–32|date=September 2006|pmid=16611654|doi=10.1183/09031936.06.00124605 |
مردمی که در شهرهای بزرگ زندگی میکنند، در مقایسه با مردم مناطق روستایی بیشتر در معرض بیماری COPD هستند.<ref>{{cite journal|author=Halbert RJ, Natoli JL, Gano A, Badamgarav E, Buist AS, Mannino DM|title=Global burden of COPD: systematic review and meta-analysis|journal=Eur. Respir. J.|volume=28|issue=3|pages=523–32|date=September 2006|pmid=16611654|doi=10.1183/09031936.06.00124605}}</ref> در حالی که [[آلودگی هوا]]ی شهری عاملی کمکی در تشدید این بیماری است، نقش کلی آن به عنوان عامل بیماری COPD نامشخص میباشد.<ref name=GOLD2013Chp1/> در مناطقی که کیفیت هوای نامناسبی دارند، به عنوان مثال آنهایی که تحت تأثیر [[گازهای خروجی]] هستند، عموماً میزان بیشتری بیماری COPD مشاهده میشود.<ref name=Piro2012/> اگرچه به اعتقاد بسیاری از کارشناسان اثر کلی آن در برابر دود سیگار کمتر است.<ref name=GOLD2013Chp1/> |
||
===در معرض بودن به خاطر حرفه=== |
=== در معرض بودن به خاطر حرفه === |
||
در معرض بودن شدید و به مدت طولانی در محیطهای کاری که آلوده به گرد و خاک، مواد شیمیایی و دود است، خطر ابتلا به بیماری COPD را در افراد سیگاری و غیرسیگاری افزایش میدهد.<ref name=Dev2006/> |
در معرض بودن شدید و به مدت طولانی در محیطهای کاری که آلوده به گرد و خاک، مواد شیمیایی و دود است، خطر ابتلا به بیماری COPD را در افراد سیگاری و غیرسیگاری افزایش میدهد.<ref name=Dev2006/> به اعتقاد کارشناسان در معرض بودن به خاطر محیط کاری عامل ده تا بیست درصد موارد ابتلای این بیماری است.<ref>{{cite book|last=Laine|first=Christine|title=In the Clinic: Practical Information about Common Health Problems|year=2009|publisher=ACP Press|isbn=978-1-934465-64-6|page=226|url=http://books.google.ca/books?id=bvg9he4FOB0C&pg=PA226}}</ref> کارشناسان ایالات متحده معتقدند که در این کشور این موارد، عامل بیماری تا سی درصد ابتلای کسانی باشد که هیچ گاه سیگار نکشیدهاند و در کشورهایی که قوانین الزامآور مناسبی ندارند، احتمال خطر بیشتری وجود دارد.<ref name=GOLD2013Chp1/> |
||
تعدادی از صنایع و منابع عوامل این بیماری شامل میشوند که از این قبیل میتوان <ref name=Piro2012/> به جاهایی که گرد و غبار زیادی دارند، مشاغلی که با موادی همچون [[کادمیو]] و [[ایزوسینات]] درگیر هستند و دودهای ناشی از [[جوشکاری]] اشاره کرد.<ref name=Dev2006>{{cite journal|doi=10.1136/bmj.332.7550.1142|title=Definition, epidemiology and risk factors|year=2006|last1=Devereux|first1=Graham|journal=BMJ|volume=332|issue=7550|pages=1142–4|pmid=16690673|pmc=1459603}}</ref> |
تعدادی از صنایع و منابع عوامل این بیماری شامل میشوند که از این قبیل میتوان <ref name=Piro2012/> به جاهایی که گرد و غبار زیادی دارند، مشاغلی که با موادی همچون [[کادمیو]] و [[ایزوسینات]] درگیر هستند و دودهای ناشی از [[جوشکاری]] اشاره کرد.<ref name=Dev2006>{{cite journal|doi=10.1136/bmj.332.7550.1142|title=Definition, epidemiology and risk factors|year=2006|last1=Devereux|first1=Graham|journal=BMJ|volume=332|issue=7550|pages=1142–4|pmid=16690673|pmc=1459603}}</ref> کارهای کشاورزی نیز یکی از موارد خطرناک به شمار میرود.<ref name=Piro2012/> در بعضی مشاغل، خطرات برابر با نصف تا دو پاکت سیگار در روز برآورد شده است.<ref name=Barn2009/> در معرض غبار [[سیلیس]] بودن نیز میتواند باعث بیماری COPD گردد که برای [[سیلیکوزیس]] خطر غیرمرتبط گزارش شده است.<ref>{{cite journal|doi=10.1515/REVEH.2007.22.4.255|title=Chronic Obstructive Pulmonary Disease and Occupational Exposure to Silica|year=2007|last1=Rushton|first1=Lesley|journal=Reviews on Environmental Health|volume=22|issue=4|pmid=18351226|pages=255–72}}</ref> اثرات منفی قرار گرفتن در معرض گرد و غبار و همچنین دود سیگار رو به افزایش و احتمالاً بیش از اینها است.<ref name=Barn2009>{{cite book|editor1-first=Peter J.|editor1-last=Barnes|editor2-first=Jeffrey M.|editor2-last=Drazen|editor3-first=Stephen I.|editor3-last=Rennard|editor4-first=Neil C.|editor4-last=Thomson|year=2009|chapter=Relationship between cigarette smoking and occupational exposures|chapterurl=http://books.google.ca/books?id=HY9PiQL3kQMC&pg=PA464|title=Asthma and COPD: Basic Mechanisms and Clinical Management|publisher=Academic|location=Amsterdam|isbn=978-0-12-374001-4|page=464}}</ref> |
||
===عامل وراثت=== |
=== عامل وراثت === |
||
عامل وراثت در پیشرفت و افزایش بیماری COPD نقش دارد.<ref name=GOLD2013Chp1/> |
عامل وراثت در پیشرفت و افزایش بیماری COPD نقش دارد.<ref name=GOLD2013Chp1/> احتمال این امر در میان بستگان افرادی که این بیماری را دارند و سیگاری هستند در مقایسه با غیرسیگاریها بیشتر است.<ref name=GOLD2013Chp1/> در حال حاضر، تنها عامل خطر ناشی از وراثت که مشخص شده، [[کمبود آلفا-۱ آنتیتریپسین]] (AAT) است.<ref name=Foreman2012>{{cite journal|author = Foreman MG, Campos M, Celedón JC|title = Genes and chronic obstructive pulmonary disease|journal = Med. Clin. North Am.|volume = 96|issue = 4|pages = 699–711|date=July 2012|pmid = 22793939|pmc = 3399759|doi = 10.1016/j.mcna.2012.02.006}}</ref> این خطر عملاً در صورتی است که شخص دارای [[کمبود آلفا-۱ آنتیتریپسین]] همچنین سیگاری هم باشد.<ref name=Foreman2012/> این عامل در یک تا پنج درصد از موارد باعث ابتلا به بیماری میشود <ref name=Foreman2012/><ref name=Brode2012>{{cite journal|author = Brode SK, Ling SC, Chapman KR|title = Alpha-1 antitrypsin deficiency: a commonly overlooked cause of lung disease|journal = CMAJ|volume = 184|issue = 12|pages = 1365–71|date=September 2012|pmid = 22761482|pmc = 3447047|doi = 10.1503/cmaj.111749}}</ref> و این شرایط در میان تقریباً هر سه تا چهار نفر از ده هزار نفر وجود دارد.<ref name=Harr2012/> عوامل وراثتی دیگری نیز تحت مطالعه و تحقیق قرار دارند <ref name=Foreman2012/> که این عوامل میتواند زیاد باشد.<ref name=Piro2012>{{cite journal|author = Pirozzi C, Scholand MB|title = Smoking cessation and environmental hygiene|journal = Med. Clin. North Am.|volume = 96|issue = 4|pages = 849–67|date=July 2012|pmid = 22793948|doi = 10.1016/j.mcna.2012.04.014}}</ref> |
||
===سایر عوامل=== |
=== سایر عوامل === |
||
عوامل دیگری هستند که ارتباط کمتری با بیماری COPD دارند. میزان خطر در افراد فقیر بیشتر است، اگرچه مشخص نیست که خودِ |
عوامل دیگری هستند که ارتباط کمتری با بیماری COPD دارند. میزان خطر در افراد فقیر بیشتر است، اگرچه مشخص نیست که خودِ [[فقر]] باعث این بیماری است یا عوامل دیگر مرتبط با فقر همچون، آلودگی هوا و سوءتغذیه.<ref name=GOLD2013Chp1/> شواهد اولیه نشان میدهد که افراد مبتلا به آسم و بیشفعالیت مسیر هوا در معرض خطر بیشتری از بیماری هستند.<ref name=GOLD2013Chp1/> عوامل مرتبط با تولد از قبیل وزن کم هنگام تولد نیز ممکن است در این امر نقش داشته باشد، درست همان طور که بیماریهای مسری دیگری همچون [[اچآیوی]] و [[مرض سل]] با این بیماری ارتباط دارند.<ref name=GOLD2013Chp1/> [[عفونت تنفسی]] همچون [[ذاتالریه]] به نظر در افزایش بیماری COPD، حداقل در بزرگسالان تأثیری ندارند.<ref name=Harr2012/> |
||
===تشدید بیماری=== |
=== تشدید بیماری === |
||
تشدید حاد بیماری (بدتر شدن ناگهانی علائم) <ref name=GOLD2013Chp5>{{cite book|last=Vestbo|first=Jørgen|title=Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease|year=2013|publisher=Global Initiative for Chronic Obstructive Lung Disease|chapter=Management of Exacerbations|pages=39–45|chapterurl=http://www.goldcopd.org/uploads/users/files/GOLD_Report_2013_Feb20.pdf#56}}</ref> معمولاً با عفونت یا آلایندههای محیطی یا گاهی اوقات با عوامل دیگری همچون درمانهای نامناسب بیشتر میشود.<ref name=Dhar2012>{{cite book|last=Dhar|first=Raja|title=Textbook of pulmonary and critical care medicine|year=2011|publisher=Jaypee Brothers Medical Publishers|location=New Delhi|isbn=978-93-5025-073-0|page=1056|url=http://books.google.ca/books?id=rAT1bdnDakAC&pg=PA1056}}</ref> عفونت در 50 تا 75 درصد از موارد، منشاء آلودگی به این بیماری است.<ref name=Dhar2012/><ref>{{cite book|last=Palange|first=Paolo|title=ERS Handbook of Respiratory Medicine|year=2013|publisher=European Respiratory Society|isbn=978-1-84984-041-5|page=194|url=http://books.google.ca/books?id=48gaALnXhcQC&pg=PA194}}</ref> |
تشدید حاد بیماری (بدتر شدن ناگهانی علائم) <ref name=GOLD2013Chp5>{{cite book|last=Vestbo|first=Jørgen|title=Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease|year=2013|publisher=Global Initiative for Chronic Obstructive Lung Disease|chapter=Management of Exacerbations|pages=39–45|chapterurl=http://www.goldcopd.org/uploads/users/files/GOLD_Report_2013_Feb20.pdf#56}}</ref> معمولاً با عفونت یا آلایندههای محیطی یا گاهی اوقات با عوامل دیگری همچون درمانهای نامناسب بیشتر میشود.<ref name=Dhar2012>{{cite book|last=Dhar|first=Raja|title=Textbook of pulmonary and critical care medicine|year=2011|publisher=Jaypee Brothers Medical Publishers|location=New Delhi|isbn=978-93-5025-073-0|page=1056|url=http://books.google.ca/books?id=rAT1bdnDakAC&pg=PA1056}}</ref> عفونت در 50 تا 75 درصد از موارد، منشاء آلودگی به این بیماری است.<ref name=Dhar2012/><ref>{{cite book|last=Palange|first=Paolo|title=ERS Handbook of Respiratory Medicine|year=2013|publisher=European Respiratory Society|isbn=978-1-84984-041-5|page=194|url=http://books.google.ca/books?id=48gaALnXhcQC&pg=PA194}}</ref> که در این میان باکتریها 25 درصد، ویروسها 25 درصد و هر دو با هم نیز 25 درصد را به خود اختصاص دادهاند.<ref>{{cite book|last=Lötvall|first=Jan|title=Advances in combination therapy for asthma and COPD|year=2011|publisher=John Wiley & Sons|location=Chichester, West Sussex|isbn=978-1-119-97846-6|page=251|url=http://books.google.ca/books?id=oPDU4xQLVWEC&pg=PT265}}</ref> آلایندههای محیطی هم شامل کیفیت هوای داخلی و هم کیفیت هوای خارجی میشود.<ref name=Dhar2012/> قرار گرفتن در معرض دود سیگار خود یا دیگران خطر را افزایش میدهد.<ref name=Piro2012/> همچنین هوای سرد نیز میتواند نقش داشته باشد، چرا که بیشتر موارد تشدید بیماری معمولاً در زمستان اتفاق میافتد.<ref name=Barnes2009>{{cite book|last=Barnes|first=Peter|title=Asthma and COPD : basic mechanisms and clinical management|year=2009|publisher=Academic|location=Amsterdam|isbn=978-0-12-374001-4|page=837|url=http://books.google.ca/books?id=HY9PiQL3kQMC&pg=PA837|edition=2nd}}</ref> کسانی که به بیماریهای شدید پنهان دیگر مبتلا هستند، موارد تشدید بیماری بیشتری دارند: در بیماری خفیف 1.8 در هر سال، در بیماری حالت متوسط دو تا سه در هر سال، و حالت شدید 3.4 در سال.<ref>{{cite book|last=Hanania|first=Nicola|title=COPD a Guide to Diagnosis and Clinical Management|publisher=Springer Science+Business Media, LLC|location=Totowa, NJ|isbn=978-1-59745-357-8|page=197|url=http://books.google.ca/books?id=wMzWnIdRD1MC&pg=PA197|edition=1st|date=2010-12-09}}</ref> کسانی که موارد بسیاری از تشدید بیماری را دارند، میزان کاهش عملکرد ریههایشان بیشتر است.<ref name=Beasley2012>{{cite journal|last=Beasley|first=V|author2=Joshi, PV|author3=Singanayagam, A|author4=Molyneaux, PL|author5=Johnston, SL|author6= Mallia, P|title=Lung microbiology and exacerbations in COPD|journal=International journal of chronic obstructive pulmonary disease|year=2012|volume=7|pages=555–69|pmid=22969296|doi=10.2147/COPD.S28286|pmc=3437812}}</ref> [[انسداد جریان خون ریوی|آمبولی ریوی]] (لخته شدن خون در ریهها) میتواند نشانههای بیماری را در افرادی که از قبل مبتلا به COPD شدهاند، بدتر نماید. |
||
===فیزیولوژی آسیب=== |
=== فیزیولوژی آسیب === |
||
[[ |
[[پرونده:Copd 2010Side.JPG|بندانگشتی|upright=2|در سمت چپ نمودار ریهها و مسیرهای هوایی با یک جریان درونی است که برشی را با جزئیات کامل از [[نای]] و [[نایژه]]های معمول نشان میدهد. در سمت راست ریههایی هستند که با بیماری COPD آسیب دیدهاند و مسیر هوای درونی برشی را با جزئیات کامل از [[نای]] و [[نایژه]] نشان میدهد.]] |
||
این بیماری نوعی [[بیماری ریوی خفهکننده]] است که در آن محدود شدن مسیر هوایی به صورت مزمن و کاملاً قابل برگشت است و عمل بازدم به صورت کامل (به صورت محبوس شدن هوا) به سختی انجام میشود.<ref name=Lancet2012/> |
این بیماری نوعی [[بیماری ریوی خفهکننده]] است که در آن محدود شدن مسیر هوایی به صورت مزمن و کاملاً قابل برگشت است و عمل بازدم به صورت کامل (به صورت محبوس شدن هوا) به سختی انجام میشود.<ref name=Lancet2012/> مسیر هوایی محدود و نامناسب نتیجهی از کارافتادگی بافت ریه (معروف به امفیزیم) و کاهش مسیرهای هوایی کوچک معروف به برونش مسدودکننده نیز میباشد. <!-- <ref name=GOLD2013Chp1/> --> نتیجهی نسبی این دو عامل در میان افراد متفاوت است.<ref name=GOLD2013Chp1/> از بین رفتن مسیرهای هوایی در حالت شدید میتواند باعت تشکیل کیسههای هوایی بزرگ شود — که به bullae معروف است و جایگزین بافت ریهها میشود. این نوع تشکیل بیماری امفیزم bullous نام دارد.<ref name="Fishman">{{Cite book|author=Murphy DMF, Fishman AP|title=Fishman's Pulmonary Diseases and Disorders|publisher=McGraw-Hill|year=2008|page=913|chapter=Chapter 53|edition=4th|isbn=0-07-145739-9}}</ref> |
||
[[پرونده:Emphysema low mag.jpg| |
[[پرونده:Emphysema low mag.jpg|بندانگشتی|سمت چپ|[[ریزنگار]] که امفیزم را نشان میدهد (سمت چپ – فضاهای خالی بزرگ) و بافت [[ریه]] با حفظ نسبی نایژه (سمت راست).]] |
||
بیماری |
بیماری COPD به عنوان واکنش ویژه و مزمن عفونتی در مقابل عوامل محرکی شکل میگیرد که وارد ریه شده و همراه با تنفس پیشرفت میکند.<ref name=GOLD2013Chp1/> عفونتهای باکتریایی مزمن نیز میتوانند به این حالت عفونتی بیفزایند.<ref name=Beasley2012/> سلولهای عفونتی که درگیر این بیماری میشوند شامل [[neutrophil granulocyte]]ها و [[یاخته بیگانهخوار بزرگ]] هستند که دو نوع از سلولهای گلبول سفید خونی به شمار میروند. <!-- <ref name=GOLD2013Chp1/> --> افرادی که سیگار میکشند همچنین دارای [[eosinophil granulocyte|eosinophil]] هستند که مشابه آسم است. <!-- <ref name=GOLD2013Chp1/> --> بخشی از این واکنش سلولی از سوی واسطهای عفونی از قبیل [[chemotaxis|chemotactic factors]] ایجاد میشود. <!-- <ref name=GOLD2013Chp1/> --> روندهای دیگری که در آسیب دیدن ریهها دخیل هستند، شامل [[تنش اکسایشی]] ایجاد شده توسط مقادیر زیاد [[رادیکال (شیمی)|رادیکالهای آزاد]] در دود دخانیات هستند و با سلولهای عفونتی و ازکارافتادگی [[بافت متصلکننده]] در ریهها به وسیلهی [[پروتاز]]ها آزاد میگردند که [[بازدارنده پروتازی (زیستشناسی)|بازدارندههای پروتازی]] به حد کافی جلوی آنها را نگرفته است. <!-- <ref name=GOLD2013Chp1/> --> نابودی بافت متصلکنندهی ریهها چیزی است که در نهایت منجر به امفیزم میشود و به دنبال آن جریان هوا کم میشود و در نهایت جذب و آزادسازی اندک گازهای تنفسی را به دنبال میآورد.<ref name=GOLD2013Chp1/> بخشی از نابودی ماهیچهای که در بیماری COPD رخ میدهد، ممکن است به خاطر آن دسته از واسطهای عفونی باشد که توسط ریهها وارد خون میشود.<ref name=GOLD2013Chp1/> |
||
محدود شدن مسیرهای هوایی به دلیل عفونت و آسیب دیدن درون آنها رخ میدهد. <!-- <ref name=GOLD2013Chp1/> --> |
محدود شدن مسیرهای هوایی به دلیل عفونت و آسیب دیدن درون آنها رخ میدهد. <!-- <ref name=GOLD2013Chp1/> --> بدین وسیله فرد نمیتواند در نهایت به صورت کامل هوا را از ریههای خود خارج کند. <!-- <ref name=GOLD2013Chp1/> --> بیشترین میزان محدود شدن مسیر هوایی هنگام بیرون دادن نفس اتفاق میافتد، چرا که در این زمان فشار موجود در سینه این مسیرها را متراکم میسازد.<ref name=Cal2005>{{cite journal|author=Calverley PM, Koulouris NG|title=Flow limitation and dynamic hyperinflation: key concepts in modern respiratory physiology|journal=Eur Respir J|volume=25|pages=186–199|year=2005|pmid=15640341|doi=10.1183/09031936.04.00113204|issue=1}}</ref> در نتیجه، در هنگام آغاز تنفس جدید هوای بیشتری از تنفس قبلی درون ریهها باقی میماند و همین امر باعث افزایش حجم هوای موجود در ریهها در زمان معین میگردد، روندی که [[استنشاق#Hyperaeration|تورم حاد]] یا حبس هوا نام دارد.<ref name=Cal2005/><ref>{{cite book|last=Currie|first=Graeme P.|title=ABC of COPD|year=2010|publisher=Wiley-Blackwell, BMJ Books|location=Chichester, West Sussex, UK|isbn=978-1-4443-2948-3|page=32|url=http://books.google.ca/books?id=eEoYQA4QD_wC&pg=PA32|edition=2nd}}</ref> برخی موارد شامل اندکی از [[hyperresponsiveness نای|hyperresponsiveness مسیر هوایی]] به عوامل محرک میشود که در آسم یافت میشود.<ref name=Harr2012/> |
||
[[کاهش اکسیژن بافت|سطح پایین میزان اکسیژن]] و در نهایت، [[افزایش کربن اکسید در خون|سطح بالایی از دیاکسید کربن در خون]] میتواند به خاطر کم بودن [[تبادل گاز]] اتفاق بیفتد که ناشی از کاهش تجدید هوا در اثر مسدود شدن مسیرهای هوایی است و التهاب شدید و کاهش میزان نفس کشیدن را موجب میشود.<ref name=GOLD2013Chp1/> |
[[کاهش اکسیژن بافت|سطح پایین میزان اکسیژن]] و در نهایت، [[افزایش کربن اکسید در خون|سطح بالایی از دیاکسید کربن در خون]] میتواند به خاطر کم بودن [[تبادل گاز]] اتفاق بیفتد که ناشی از کاهش تجدید هوا در اثر مسدود شدن مسیرهای هوایی است و التهاب شدید و کاهش میزان نفس کشیدن را موجب میشود.<ref name=GOLD2013Chp1/> هنگام تشدید بیماری، التهاب مسیرهای هوایی نیز افزایش مییابد که باعث زیاد شدن میزان التهاب شدید و محدود شدن مسیر هوای تنفسی و بدتر شدن روند انتقال گاز شود. این امر ممکن است منجر به تجدید هوای ناکافی و در نهایت پایین آمدن سطح اکسیژن خون گردد.<ref name=GOLD2007/> سطح پایین اکسیژن، در صورتی که به مدت زیادی ادامه یابد، میتواند باعث [[انقباض عروق|تنگ شدن عروق خونی]] در ریهها شود، در حالی که امفیزم باعث از بین رفتن مویرگهای موجود در ریهها میگردد. <!-- <ref name=GOLD2013Chp1/> --> هر دوی این تغییرات باعث افزایش فشار خون در [[عروق ریوی|عروقهای ریوی]] میشود که ممکن است cor pulmonale را به دنبال آورد.<ref name=GOLD2013Chp1/> |
||
==تشخیص== |
== تشخیص == |
||
[[پرونده:DoingSpirometry.JPG|alt = شخصی که نشسته و در حال دمیدن به درون ابزاری متصل به یک رایانه است| |
[[پرونده:DoingSpirometry.JPG|alt = شخصی که نشسته و در حال دمیدن به درون ابزاری متصل به یک رایانه است|بندانگشتی|شخصی که درون دستگاه تنفسسنج میدمد. ابزارهای کوچکتر و دستی نیز برای استفاده در مطبهای پزشک موجود هستند.]] |
||
معاینه جهت تشخیص بیماری |
معاینه جهت تشخیص بیماری COPDباید در تمامی افراد بین سنین 35 تا 40 سال که دارای [[تنگی نفس|کوتاهی تنفس]]، سرفهی مزمن، تولید خلط و یا سرماخوردگیهای مداوم در طول فصل زمستان هستند و کسانی که سابقهی قرار گرفتن در معرض عوامل خطر بیماری را دارند صورت گیرد.<ref name=GOLD2013Chp2/><ref name=NICE2010P60/> [[تنفسسنجی]] به دنبال آن صورت میگیرد تا تشخیص تأیید شود.<ref name=GOLD2013Chp2/><ref name=Qas2011/> |
||
=== تنفسسنجی === |
=== تنفسسنجی === |
||
آزمایش [[تنفسسنجی]] اندازهٔ مسدود بودن مسیر هوایی موجود را میسنجد و عموماً بعد از استفادهٔ [[bronchodilator]] به کار میرود که نوعی درمان برای |
آزمایش [[تنفسسنجی]] اندازهٔ مسدود بودن مسیر هوایی موجود را میسنجد و عموماً بعد از استفادهٔ [[bronchodilator]] به کار میرود که نوعی درمان برای بازکردن مسیرهای هوایی است.<ref name=Qas2011/> دو مؤلفهٔ اصلی با این تشخیص اندازهگیری میشوند: حجم هوای تنفسی تحمیلی در یک ثانیه (FEV<sub>1</sub>) از تنفس که بیشترین میزان هوایی است که میتواند در اولین ثانیهٔ تنفس وارد ریهها گردد و [[ظرفیت حیاتی|ظرفیت حیاتی تحمیلی]] (FVC) که بیشترین میزان هوایی است که میتواند در یک نفس عمیق وارد ریهها شود.<ref name=Young2010>{{cite book|last=Young|first=Vincent B.|title=Blueprints medicine|year=2010|publisher=Wolters Kluwer Health/Lippincott William & Wilkins|location=Philadelphia|isbn=978-0-7817-8870-0|page=69|url=http://books.google.ca/books?id=_DHtahEUgXcC&pg=PA69|edition=5th}}</ref> معمولاً ۷۵ تا ۸۰ درصد از میزان FVC در اولین ثانیه خارج میشود<ref name=Young2010/> و [[نسبت FEV1/FVC|FEV <sub>1</sub>نسبت FVC]] کمتر از هفتاد درصد در شخصی با علائم COPD نشان میدهد که وی مبتلا به این بیماری شده است.<ref name=Qas2011/> بر اساس این معیارها، آزمایش تنفسسنجی میتواند از قبل به تشخیص در سالمندان بینجامد.<ref name=Qas2011/> معیار [[مؤسسهٔ ملی مزایای کلینیکی]] علاوه بر اینها شامل اندازهٔ FEV <sub>1</sub> کمتر از هشتاد درصد پیشبینی شده است.<ref name=NICE2010P60/> |
||
شواهد استفاده از تنفسسنجی برای افرادی که فاقد علائم هستند در تلاش برای [[آزمایش غربالگری (پزشکی)|تشخیص زودتر شرایط]] نتیجه قاطعی ندارد و در نتیجه در حال حاضر توصیه نمیشود.<ref name=GOLD2013Chp2/><ref name=Qas2011>{{cite journal|author = Qaseem A, Wilt TJ, Weinberger SE, Hanania NA, Criner G, van der Molen T, Marciniuk DD, Denberg T, Schünemann H, Wedzicha W, MacDonald R, Shekelle P|title = Diagnosis and management of stable chronic obstructive pulmonary disease: a clinical practice guideline update from the American College of Physicians, American College of Chest Physicians, American Thoracic Society, and European Respiratory Society|journal = Ann. Intern. Med.|volume = 155|issue = 3|pages = 179–91|date=August 2011|pmid = 21810710|doi = 10.7326/0003-4819-155-3-201108020-00008}}</ref> [[بیشترین میزان جریان تنفسسنجی]] (حداکثر سرعت نفس کشیدن)، که معمولاً در تشخیص بیماری آسم به کار میرود، برای شناسایی COPD کافی نیست.<ref name=NICE2010P60/> |
شواهد استفاده از تنفسسنجی برای افرادی که فاقد علائم هستند در تلاش برای [[آزمایش غربالگری (پزشکی)|تشخیص زودتر شرایط]] نتیجه قاطعی ندارد و در نتیجه در حال حاضر توصیه نمیشود.<ref name=GOLD2013Chp2/><ref name=Qas2011>{{cite journal|author = Qaseem A, Wilt TJ, Weinberger SE, Hanania NA, Criner G, van der Molen T, Marciniuk DD, Denberg T, Schünemann H, Wedzicha W, MacDonald R, Shekelle P|title = Diagnosis and management of stable chronic obstructive pulmonary disease: a clinical practice guideline update from the American College of Physicians, American College of Chest Physicians, American Thoracic Society, and European Respiratory Society|journal = Ann. Intern. Med.|volume = 155|issue = 3|pages = 179–91|date=August 2011|pmid = 21810710|doi = 10.7326/0003-4819-155-3-201108020-00008}}</ref> [[بیشترین میزان جریان تنفسسنجی]] (حداکثر سرعت نفس کشیدن)، که معمولاً در تشخیص بیماری آسم به کار میرود، برای شناسایی COPD کافی نیست.<ref name=NICE2010P60/> |
||
| خط ۱۱۸: | خط ۱۱۸: | ||
=== تستهای دیگر === |
=== تستهای دیگر === |
||
انجام [[رادیوگرافی قفسه سینه]] و [[شمارش کامل خون]] ممکن است در زمان تشخیص، احتمال ابتلا به شرایط دیگر را از میان بردارد.<ref name=NICE2010P70/> نشانههای مخصوص در رادیوگرافی شامل گشاد شدن ششها، [[دیافراگم]] صاف، فضای خالی افزایش یافته پشت جناغ |
انجام [[رادیوگرافی قفسه سینه]] و [[شمارش کامل خون]] ممکن است در زمان تشخیص، احتمال ابتلا به شرایط دیگر را از میان بردارد.<ref name=NICE2010P70/> نشانههای مخصوص در رادیوگرافی شامل گشاد شدن ششها، [[دیافراگم]] صاف، فضای خالی افزایش یافته پشت جناغ و [[آبکیسه]] میباشد، این در حالی است که میتواند بیماریهای ریوی دیگر مانند [[سینهپهلو]]، اِدِم ریه یا [[پنوموتوراکس]] را شامل نشود.<ref name=Old2007>{{cite journal|author=Torres M, Moayedi S|title=Evaluation of the acutely dyspneic elderly patient|journal=Clin. Geriatr. Med.|volume=23|issue=2|pages=307–25, vi|date=May 2007|pmid=17462519|doi=10.1016/j.cger.2007.01.007}}</ref> اسکن رزلوشن بالای [[توموگرافی رایانهای]] از سینه ممکن است پخش آمفیزم در ریه را نشان دهد و میتواند احتمال ابتلا به بیماریهای ریوی دیگر را از میان بردارد.<ref name=Harr2012/> این مورد، غیر از مواقعی که عمل جراحی انجام شده است، به ندرت بر مدیریت بیماری تأثیر میگذارد. [[فشار گاز خون شریانی]] برای تعیین نیاز به اکسیژن استفاده میشود و برای افرادی که FEV<sub>1</sub> آنها کمتر از ۳۵٪ پیشبینی شده است، افرادی که اشباع اکسیژن خون آنها کمتر از ۹۲٪ است و افرادی که علائم نارسایی احتقانی قلبی دارند توصیه میشود. در مناطقی از جهان که نقص آنتی تریپسین آلفا-۱ شایع است، باید از افراد دچار COPD (مخصوصاً افراد زیر ۴۵ سال که آمفیزم روی قسمتهای تحتانی ریههایشان اثر گذاشته است) آزمایش گرفته شود.<ref name=GOLD2013Chp2/> |
||
<gallery> |
<gallery> |
||
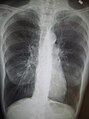
File:COPD.JPG|alt=A black and white image, with a small white heart in the middle and large black lungs around it|Chest X-ray demonstrating severe COPD. Note the small heart size in comparison to the lungs. |
File:COPD.JPG|alt=A black and white image, with a small white heart in the middle and large black lungs around it|Chest X-ray demonstrating severe COPD. Note the small heart size in comparison to the lungs. |
||
| خط ۱۳۱: | خط ۱۳۱: | ||
== پیشگیری == |
== پیشگیری == |
||
میتوان از طریق کاهش سیگار و بهبود کیفیت هوا از به وجود آمدن اکثر موارد COPD جلوگیری کرد.<ref name=Piro2012/>[[واکسیناسیون |
میتوان از طریق کاهش سیگار و بهبود کیفیت هوا از به وجود آمدن اکثر موارد COPD جلوگیری کرد.<ref name=Piro2012/>[[واکسیناسیون آنفلوآنزا]] سالانه در افراد دارای COPD باعث کاهش شدت بیماری، بستری شدن و مرگ میشود.<ref name=Mackay2012>{{cite journal|author = Mackay AJ, Hurst JR|title = COPD exacerbations: causes, prevention, and treatment|journal = Med. Clin. North Am.|volume = 96|issue = 4|pages = 789–809|date=July 2012|pmid = 22793945|doi = 10.1016/j.mcna.2012.02.008}}</ref><ref>{{cite journal|author=Poole PJ, Chacko E, Wood-Baker RW, Cates CJ|title=Influenza vaccine for patients with chronic obstructive pulmonary disease|journal=Cochrane Database Syst Rev|volume=|issue=1|pages=CD002733|year=2006|pmid=16437444|doi=10.1002/14651858.CD002733.pub2|editor1-last=Poole|editor1-first=Phillippa}}</ref>[[واکسیناسیون پنوموکوک]] نیز ممکن است مفید باشد.<ref name=Mackay2012/> |
||
=== ترک سیگار === |
=== ترک سیگار === |
||
<!--Primary prevention --> |
<!--Primary prevention --> |
||
دور نگه داشتن مردم از استعمال دخانیات یکی از جنبههای کلیدی جلوگیری از COPD است.<ref name=GOLD2013ChpX/> سیاستهای دولتها، سازمانهای بهداشت عمومی و نهادهای مخالف مصرف سیگار میتواند به وسیله بر حذر داشتن مردم در رابطه با |
دور نگه داشتن مردم از استعمال دخانیات یکی از جنبههای کلیدی جلوگیری از COPD است.<ref name=GOLD2013ChpX/> سیاستهای دولتها، سازمانهای بهداشت عمومی و نهادهای مخالف مصرف سیگار میتواند به وسیله بر حذر داشتن مردم در رابطه با شروع استعمال دخانیات و تشویق آنها به ترک آن باعث کاهش نرخ استعمال دخانیات شود.<ref name=WHO2003/> [[منع استعمال دخانیات]] در مکانهای عمومی و محل کار اقدامات مهمی برای کاهش قرار گرفتن مردم در معرض دود سیگار است و این در حالی است که مکانهای دیگری که محدودیتهای بیشتری دارند بیشتر توصیه میشود.<ref name=Piro2012/> |
||
<!--Secondary prevention --> |
<!--Secondary prevention --> |
||
[[ترک سیگار]] در افراد سیگاری تنها معیاری است که نشان از کاهش شدت COPD دارد.<ref name=Jim2013>{{cite journal|author = Jiménez-Ruiz CA, Fagerström KO|title = Smoking cessation treatment for COPD smokers: the role of counselling|journal = Monaldi Arch Chest Dis|volume = 79|issue = 1|pages = 33–7|date=March 2013|pmid = 23741944|doi = |
[[ترک سیگار]] در افراد سیگاری تنها معیاری است که نشان از کاهش شدت COPD دارد.<ref name=Jim2013>{{cite journal|author = Jiménez-Ruiz CA, Fagerström KO|title = Smoking cessation treatment for COPD smokers: the role of counselling|journal = Monaldi Arch Chest Dis|volume = 79|issue = 1|pages = 33–7|date=March 2013|pmid = 23741944|doi =}}</ref> این امر حتی در مراحل بعدی بیماری باعث کاهش نرخ بدتر شدن عملکرد ریه تأخیر در شروع ناتوانیهای بعدی و مرگ خواهد شد.<ref name=kc>{{cite book|author=Kumar P, Clark M|title=Clinical Medicine|publisher=Elsevier Saunders|year=2005|isbn=0-7020-2763-4|pages=900–1|edition=6th}}</ref> ترک سیگار با تصمیم فرد در رابطه با ترک آن شروع میشود و به عمل او برای ترک سیگار ختم میشود. معمولاً قبل از ترک همیشگی سیگار باید چند بار ترک ناموفق انجام شود.<ref name = WHO2003>{{cite book|url=http://www.who.int/tobacco/resources/publications/tobacco_dependence/en/|publisher=World Health Organization|title=Policy Recommendations for Smoking Cessation and Treatment of Tobacco Dependence|isbn=978-92-4-156240-9|pages=15–40}}</ref> ترک سیگار برای بیش از ۵ سال، در نزدیک به ۴۰٪ افراد منجر به ترک همیشگی آن میشود.<ref name=Ton2013/> |
||
برخی افراد سیگاری تنها با قدرت اراده خود میتوانند برای همیشه سیگار را کنار بگذارند. به هرحال، سیگار بسیار اعتیادآور است<ref>{{cite web|url=http://www.nhs.uk/chq/Pages/2278.aspx?CategoryID=53&SubCategoryID=536|title=Why is smoking addictive?|work=NHS Choices|date=December 29, 2011|accessdate=November 29, 2013}}</ref> و بسیاری از افراد سیگاری به حمایت بیشتر نیاز دارند. |
برخی افراد سیگاری تنها با قدرت اراده خود میتوانند برای همیشه سیگار را کنار بگذارند. به هرحال، سیگار بسیار اعتیادآور است<ref>{{cite web|url=http://www.nhs.uk/chq/Pages/2278.aspx?CategoryID=53&SubCategoryID=536|title=Why is smoking addictive?|work=NHS Choices|date=December 29, 2011|accessdate=November 29, 2013}}</ref> و بسیاری از افراد سیگاری به حمایت بیشتر نیاز دارند. |
||
احتمال ترک سیگار با حمایت اجتماعی، شرکت در جلسات برنامههای ترک سیگار و استفاده از داروهایی نظیر [[درمان جایگزینی نیکوتین]]، [[بوپروپیون]] و [[وارنسیلین]] بیشتر میشود.<ref name=WHO2003/><ref name=Ton2013>{{cite journal|author = Tønnesen P|title = Smoking cessation and COPD|journal = Eur Respir Rev|volume = 22|issue = 127|pages = 37–43|date=March 2013|pmid = 23457163|doi = 10.1183/09059180.00007212 |
احتمال ترک سیگار با حمایت اجتماعی، شرکت در جلسات برنامههای ترک سیگار و استفاده از داروهایی نظیر [[درمان جایگزینی نیکوتین]]، [[بوپروپیون]] و [[وارنسیلین]] بیشتر میشود.<ref name=WHO2003/><ref name=Ton2013>{{cite journal|author = Tønnesen P|title = Smoking cessation and COPD|journal = Eur Respir Rev|volume = 22|issue = 127|pages = 37–43|date=March 2013|pmid = 23457163|doi = 10.1183/09059180.00007212}}</ref> |
||
=== سلامت شغلی === |
=== سلامت شغلی === |
||
اقدامات زیادی انجام شده است تا احتمال ابتلای کارگرانی که در صنایع پرخطر مانند معدن، ساختوساز و سنگتراشی کار میکنند به COPD کمتر شود.<ref name=Piro2012/> مثالهایی از این اقدامات شامل این موارد میشود: به وجود آوردن سیاست عمومی،<ref name=Piro2012/> آموزش این خطرات به کارگران و مدیران، تشویق به ترک سیگار،]]معاینه [[کارگران برای اولین نشانههای COPD، استفاده از ماسک و کنترل گردوخاک.<ref>{{cite book|last=Smith|first=Barbara K. Timby, Nancy E.|title=Essentials of nursing: care of adults and children|year=2005|publisher=Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-0-7817-5098-1|page=338|url=http://books.google.ca/books?id=LJWDJMoStnMC&pg=PA338}}</ref><ref>{{cite book|editor2-last=Markowitz|editor1-first=William N.|editor1-last=Rom|editor2-first=Steven B.|title=Environmental and occupational medicine|year=2007|publisher=Wolters Kluwer/Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-0-7817-6299-1|pages=521–2|url=http://books.google.ca/books?id=H4Sv9XY296oC&pg=PA521|edition=4th |
اقدامات زیادی انجام شده است تا احتمال ابتلای کارگرانی که در صنایع پرخطر مانند معدن، ساختوساز و سنگتراشی کار میکنند به COPD کمتر شود.<ref name=Piro2012/> مثالهایی از این اقدامات شامل این موارد میشود: به وجود آوردن سیاست عمومی،<ref name=Piro2012/> آموزش این خطرات به کارگران و مدیران، تشویق به ترک سیگار،]]معاینه [[کارگران برای اولین نشانههای COPD، استفاده از ماسک و کنترل گردوخاک.<ref>{{cite book|last=Smith|first=Barbara K. Timby, Nancy E.|title=Essentials of nursing: care of adults and children|year=2005|publisher=Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-0-7817-5098-1|page=338|url=http://books.google.ca/books?id=LJWDJMoStnMC&pg=PA338}}</ref><ref>{{cite book|editor2-last=Markowitz|editor1-first=William N.|editor1-last=Rom|editor2-first=Steven B.|title=Environmental and occupational medicine|year=2007|publisher=Wolters Kluwer/Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-0-7817-6299-1|pages=521–2|url=http://books.google.ca/books?id=H4Sv9XY296oC&pg=PA521|edition=4th}}</ref> کنترل مؤثر گردوخاک میتواند از طریق بهبود تهویه، استفاده از اسپری آب و استفاده از روشهای معدنکاری که به وجود آمدن گردوخاک را به حداقل خود میرساند.<ref>{{cite web|url=http://www.hse.gov.uk/copd/casestudies/wetcut.htm|title=Wet cutting|publisher=[[ایمنی، بهداشت و محیط زیست|Health and Safety Executive]]|accessdate=November 29, 2013}}</ref> در صورتی که علائم COPD در کارگری پدید آمد، میتوان با قرار نگرفتن در معرض گردوخاک، به عنوان مثال تغییر نقش شغلی، از آسیب بیشتر به ریه جلوگیری کرد.<ref>{{cite book|last=George|first=Ronald B.|title=Chest medicine: essentials of pulmonary and critical care medicine|year=2005|publisher=Lippincott Williams & Wilkins|location=Philadelphia, PA|isbn=978-0-7817-5273-2|page=172|url=http://books.google.ca/books?id=ZzlX2zJMbdgC&pg=PA172|edition=5th}}</ref> |
||
=== آلودگی هوا === |
=== آلودگی هوا === |
||
| خط ۱۵۳: | خط ۱۵۳: | ||
== درمان == |
== درمان == |
||
درمان شناخته شدهای برای COPD وجود ندارد، اما نشانههای آن قابل درمان بوده و پیشرفت آن قابل کم شدن است.<ref name=GOLD2013ChpX/> اهداف اصلی مدیریت شامل کاهش فاکتورهای خطر، مدیریت COPD ثابت، جلوگیری و درمان تشدید بیماری و مدیریت بیماریهای مرتبط میباشد.<ref name=GOLD2007/> تنها معیاری که کاهش مرگومیر را نشان داده است ترک سیگار و استفاده از اکسیژن اضافی است.<ref name=Drummond08>{{cite journal |author=Drummond MB, Dasenbrook EC, Pitz MW, Murphy DJ, Fan E|title=Inhaled corticosteroids in patients with stable chronic obstructive pulmonary disease: a systematic review and meta-analysis |journal=JAMA |volume=300 |issue=20 |pages=2407–16 |date=November 2008 |pmid=19033591|doi=10.1001/jama.2008.717 |
درمان شناخته شدهای برای COPD وجود ندارد، اما نشانههای آن قابل درمان بوده و پیشرفت آن قابل کم شدن است.<ref name=GOLD2013ChpX/> اهداف اصلی مدیریت شامل کاهش فاکتورهای خطر، مدیریت COPD ثابت، جلوگیری و درمان تشدید بیماری و مدیریت بیماریهای مرتبط میباشد.<ref name=GOLD2007/> تنها معیاری که کاهش مرگومیر را نشان داده است ترک سیگار و استفاده از اکسیژن اضافی است.<ref name=Drummond08>{{cite journal |author=Drummond MB, Dasenbrook EC, Pitz MW, Murphy DJ, Fan E|title=Inhaled corticosteroids in patients with stable chronic obstructive pulmonary disease: a systematic review and meta-analysis |journal=JAMA |volume=300 |issue=20 |pages=2407–16 |date=November 2008 |pmid=19033591|doi=10.1001/jama.2008.717}}</ref> ترک سیگار خطر مرگ را تا ۱۸٪ کاهش میدهد.<ref name=Lancet2012/> توصیههای دیگر شامل این موارد میشود: واکسیناسیون آنفلوآنزا یک بار در سال، واکسیناسیون پنوموکوک هر پنج سال و قرار گرفتن کمتر در معرض هوای آلوده.<ref name=Lancet2012/> در موارد پیشرفته بیماری، [[مراقبت تسکینی]] ممکن است باعث کاهش علائم بیماری شود و مورفین احساس کوتاهی نفس را افزایش دهد.<ref name=Carl2012>{{cite journal |author=Carlucci A, Guerrieri A, Nava S |title=Palliative care in COPD patients: is it only an end-of-life issue? |journal=Eur Respir Rev |volume=21 |issue=126 |pages=347–54 |date=December 2012|pmid=23204123|doi=10.1183/09059180.00001512 |url=}}</ref> ممکن است از [[تهویه غیرتهاجمی]] برای کمک به تنفس استفاده کرد.<ref name=Carl2012/> |
||
=== ورزش === |
=== ورزش === |
||
[[توانبخشی ریوی]] یک برنامه ورزشی، مدیریت بیماری و مشورتی است که به منظور کمک به فرد تنظیم شده است.<ref>{{cite web|url=http://www.nhlbi.nih.gov/health/dci/Diseases/Copd/Copd_Treatments.html |title=COPD — Treatment |publisher=U.S. National Heart Lung and Blood Institute |accessdate=2013-07-23}}</ref> ثابت شده است توانبخشی ریوی در افرادی که به تازگی در آنها بیماری شدت گرفته باعث بهبود کلی کیفیت زندگی و توانایی ورزش و کاهش مرگومیر شده است.<ref name=Puhan2011>{{cite journal |author=Puhan MA, Gimeno-Santos E, Scharplatz M, Troosters T, Walters EH, Steurer J |editor1-last=Puhan |editor1-first=Milo A |title=Pulmonary rehabilitation following exacerbations of chronic obstructive pulmonary disease |journal=Cochrane Database Syst Rev |issue=10 |pages=CD005305 |year=2011|pmid=21975749 |doi=10.1002/14651858.CD005305.pub3 |
[[توانبخشی ریوی]] یک برنامه ورزشی، مدیریت بیماری و مشورتی است که به منظور کمک به فرد تنظیم شده است.<ref>{{cite web|url=http://www.nhlbi.nih.gov/health/dci/Diseases/Copd/Copd_Treatments.html |title=COPD — Treatment |publisher=U.S. National Heart Lung and Blood Institute |accessdate=2013-07-23}}</ref> ثابت شده است توانبخشی ریوی در افرادی که به تازگی در آنها بیماری شدت گرفته باعث بهبود کلی کیفیت زندگی و توانایی ورزش و کاهش مرگومیر شده است.<ref name=Puhan2011>{{cite journal |author=Puhan MA, Gimeno-Santos E, Scharplatz M, Troosters T, Walters EH, Steurer J |editor1-last=Puhan |editor1-first=Milo A |title=Pulmonary rehabilitation following exacerbations of chronic obstructive pulmonary disease |journal=Cochrane Database Syst Rev |issue=10 |pages=CD005305 |year=2011|pmid=21975749 |doi=10.1002/14651858.CD005305.pub3}}</ref> این برنامه همچنین حس کنترلی که فرد در برابر بیماری خود دارد و همچنین احساسات بیماران را بهبود بخشیده است.<ref name=Lac2006>{{cite journal | author = Lacasse Y, Goldstein R, Lasserson TJ, Martin S | title = Pulmonary rehabilitation for chronic obstructive pulmonary disease | journal = Cochrane Database Syst Rev | volume = | issue = 4 | pages = CD003793 | year = 2006 | pmid = 17054186 | doi = 10.1002/14651858.CD003793.pub2 | editor1-last = Lacasse | editor1-first = Yves}}</ref> به نظر میرسد فعالیتهای مربوط به داخل دادن هوا به ریه نقش چندانی در این موارد ندارد.<ref name=Holland2012/> |
||
وزن زیاد یا کم میتواند بر نشانههای بیماری، میزان ناتوانی و تشخیص COPD تأثیر بگذارد. افرادی دچار COPD که وزن کمی دارند میتوانند به وسیله افزایش دریافتی کالری، قدرت عضلههای تنفسی خود را افزایش دهند.<ref name=GOLD2007/> این امر با ترکیب با ورزش منظم یا برنامه توانبخشی ریوی میتواند منجر به بهبود علائم COPD شود. تغذیه مکمل برای افراد دچار [[سوء تغذیه]] مؤثر است.<ref name=Ferr2012>{{cite journal|author=Ferreira IM, Brooks D, White J, Goldstein R |editor1-last=Ferreira|editor1-first=Ivone M |title=Nutritional supplementation for stable chronic obstructive pulmonary disease |journal=Cochrane Database Syst Rev |volume=12 |pages=CD000998 |year=2012 |pmid=23235577 |doi=10.1002/14651858.CD000998.pub3 |
وزن زیاد یا کم میتواند بر نشانههای بیماری، میزان ناتوانی و تشخیص COPD تأثیر بگذارد. افرادی دچار COPD که وزن کمی دارند میتوانند به وسیله افزایش دریافتی کالری، قدرت عضلههای تنفسی خود را افزایش دهند.<ref name=GOLD2007/> این امر با ترکیب با ورزش منظم یا برنامه توانبخشی ریوی میتواند منجر به بهبود علائم COPD شود. تغذیه مکمل برای افراد دچار [[سوء تغذیه]] مؤثر است.<ref name=Ferr2012>{{cite journal|author=Ferreira IM, Brooks D, White J, Goldstein R |editor1-last=Ferreira|editor1-first=Ivone M |title=Nutritional supplementation for stable chronic obstructive pulmonary disease |journal=Cochrane Database Syst Rev |volume=12 |pages=CD000998 |year=2012 |pmid=23235577 |doi=10.1002/14651858.CD000998.pub3}}</ref> |
||
=== برونکودیلاتورها === |
=== برونکودیلاتورها === |
||
[[برونکودیلاتور]]های استنشاقی از درمانهای اولیه مورد استفاده هستند<ref name=Lancet2012/> و درکل اندکی تأثیر دارند.<ref name=VanD2013>{{cite journal | author = van Dijk WD, van den Bemt L, van Weel C | title = Megatrials for bronchodilators in chronic obstructive pulmonary disease (COPD) treatment: time to reflect | journal = J Am Board Fam Med | volume = 26 | issue = 2 | pages = 221–4 | year = 2013 | pmid = 23471939 | doi = 10.3122/jabfm.2013.02.110342}}</ref> دو نوع اصلی آن وجود دارد، [[بتا ۲ آگونیست]] و [[آنتی گولینرژیک]]؛ هر دو به صورت طولانی اثر و کوتاه اثر موجود میباشند. آنها باعث کاهش تنگی نفس، خس خس سینه و محدودیت ورزش شده و کیفیت زندگی بهبود یافته را به همراه دارند.<ref name=Lies2002>{{cite journal |author=Liesker JJ, Wijkstra PJ, Ten Hacken NH, Koëter GH, Postma DS, Kerstjens HA |title=A systematic review of the effects of bronchodilators on exercise capacity in patients with COPD |journal=Chest |volume=121 |issue=2 |pages=597–608 |date=February 2002|pmid=11834677 |doi= 10.1378/chest.121.2.597 |url=http://journal.publications.chestnet.org/article.aspx?articleid=1080303}}</ref> مشخص نیست آیا وضعیت پیشرفت بیماری موجود را تغییر میدهند یا خیر.<ref name=Lancet2012/> |
[[برونکودیلاتور]]های استنشاقی از درمانهای اولیه مورد استفاده هستند<ref name=Lancet2012/> و درکل اندکی تأثیر دارند.<ref name=VanD2013>{{cite journal | author = van Dijk WD, van den Bemt L, van Weel C | title = Megatrials for bronchodilators in chronic obstructive pulmonary disease (COPD) treatment: time to reflect | journal = J Am Board Fam Med | volume = 26 | issue = 2 | pages = 221–4 | year = 2013 | pmid = 23471939 | doi = 10.3122/jabfm.2013.02.110342}}</ref> دو نوع اصلی آن وجود دارد، [[بتا ۲ آگونیست]] و [[آنتی گولینرژیک]]؛ هر دو به صورت طولانی اثر و کوتاه اثر موجود میباشند. آنها باعث کاهش تنگی نفس، خس خس سینه و محدودیت ورزش شده و کیفیت زندگی بهبود یافته را به همراه دارند.<ref name=Lies2002>{{cite journal |author=Liesker JJ, Wijkstra PJ, Ten Hacken NH, Koëter GH, Postma DS, Kerstjens HA |title=A systematic review of the effects of bronchodilators on exercise capacity in patients with COPD |journal=Chest |volume=121 |issue=2 |pages=597–608 |date=February 2002|pmid=11834677 |doi= 10.1378/chest.121.2.597 |url=http://journal.publications.chestnet.org/article.aspx?articleid=1080303}}</ref> مشخص نیست آیا وضعیت پیشرفت بیماری موجود را تغییر میدهند یا خیر.<ref name=Lancet2012/> |
||
در افرادی که دچار بیماری ملایم هستند، توصیه میشود عوامل زود اثر هنگام نیاز استفاده شوند.<ref name=Lancet2012/> در افرادی که دچار بیماری ملایم هستند، عوامل طولانی اثر توصیه میشود.<ref name=Lancet2012/> در صورتی که برونکودیلاتور طولانی اثر کافی نباشد، کورتیکواستروئید استنشاقی افزوده میشود.<ref name=Lancet2012/> در رابطه با عوامل طولانی اثر، مشخص نیست آیا [[تیوتروپیوم بروماید]] (یک آنتی کولینرژیک طولانی اثر) یا [[بتا آگونیست طولانی اثر]] (LABAs) بهتر است و ارزش دارد هر دو را امتحان کرده و از هرکدام که بهتر بود برای همیشه استفاده کرد.<ref name=Chong2012>{{cite journal | author = Chong J, Karner C, Poole P | title = Tiotropium versus long-acting beta-agonists for stable chronic obstructive pulmonary disease | journal = Cochrane Database Syst Rev | volume = 9 | issue = | pages = CD009157 | year = 2012 | pmid = 22972134 | doi = 10.1002/14651858.CD009157.pub2 | editor1-last = Chong | editor1-first = Jimmy |
در افرادی که دچار بیماری ملایم هستند، توصیه میشود عوامل زود اثر هنگام نیاز استفاده شوند.<ref name=Lancet2012/> در افرادی که دچار بیماری ملایم هستند، عوامل طولانی اثر توصیه میشود.<ref name=Lancet2012/> در صورتی که برونکودیلاتور طولانی اثر کافی نباشد، کورتیکواستروئید استنشاقی افزوده میشود.<ref name=Lancet2012/> در رابطه با عوامل طولانی اثر، مشخص نیست آیا [[تیوتروپیوم بروماید]] (یک آنتی کولینرژیک طولانی اثر) یا [[بتا آگونیست طولانی اثر]] (LABAs) بهتر است و ارزش دارد هر دو را امتحان کرده و از هرکدام که بهتر بود برای همیشه استفاده کرد.<ref name=Chong2012>{{cite journal | author = Chong J, Karner C, Poole P | title = Tiotropium versus long-acting beta-agonists for stable chronic obstructive pulmonary disease | journal = Cochrane Database Syst Rev | volume = 9 | issue = | pages = CD009157 | year = 2012 | pmid = 22972134 | doi = 10.1002/14651858.CD009157.pub2 | editor1-last = Chong | editor1-first = Jimmy}}</ref> هر دو نوع این عوامل خطر وخیمتر شدن بیماری را ۲۵-۱۵٪ کاهش دهند.<ref name=Lancet2012/> این در حالی است که استفاده هر دو در یک زمان مفید باشد، این فایده، در صورت وجود، تأثیر بحثبرانگیزی است.<ref name=Karner2012>{{cite journal | author = Karner C, Cates CJ | title = Long-acting beta(2)-agonist in addition to tiotropium versus either tiotropium or long-acting beta(2)-agonist alone for chronic obstructive pulmonary disease | journal = Cochrane Database Syst Rev | volume = 4 | issue = | pages = CD008989 | year = 2012 | pmid = 22513969 | doi = 10.1002/14651858.CD008989.pub2 | editor1-last = Karner | editor1-first = Charlotta}}</ref> |
||
<!--Beta agonists --> |
<!--Beta agonists --> |
||
چند آگونیست بتا ۲ زود اثر از جمله [[سالبوتامول]] (Ventolin) و [[تربوتالین]] موجود است.<ref name=GOLD2013Chp3/> |
چند آگونیست بتا ۲ زود اثر از جمله [[سالبوتامول]] (Ventolin) و [[تربوتالین]] موجود است.<ref name=GOLD2013Chp3/> آنها علائم را برای چهار تا شش ساعت تسکین میدهند.<ref name=GOLD2013Chp3/> آگونیست بتا ۲ طولانی اثر مانند [[سالمترول]] در اکثر موارد به عنوان درمان نگاهدارنده استفاده میشود. بعضی افراد احساس میکنند مدارک مفید بودن آن محدود است،<ref name=Cave2011>{{Cite journal | last1 = Cave | first1 = AC. | last2 = Hurst | first2 = MM. | title = The use of long acting β₂-agonists, alone or in combination with inhaled corticosteroids, in chronic obstructive pulmonary disease (COPD): a risk-benefit analysis | journal = Pharmacol Ther | volume = 130 | issue = 2 | pages = 114–43 |date=May 2011 | doi = 10.1016/j.pharmthera.2010.12.008 | pmid = 21276815}}</ref> این در حالی است که بعضی دیگر شواهد مفید بودن آن را قبول دارند.<ref>{{cite journal|last=Spencer|first=S|author2=Karner, C |author3=Cates, CJ |author4= Evans, DJ |title=Inhaled corticosteroids versus long-acting beta(2)-agonists for chronic obstructive pulmonary disease|journal=The Cochrane database of systematic reviews|date=Dec 7, 2011|issue=12|pages=CD007033|pmid=22161409|doi=10.1002/14651858.CD007033.pub3|editor1-last=Spencer|editor1-first=Sally}}</ref><ref>{{cite journal|last=Wang|first=J|author2=Nie, B |author3=Xiong, W |author4= Xu, Y |title=Effect of long-acting beta-agonists on the frequency of COPD exacerbations: a meta-analysis|journal=Journal of clinical pharmacy and therapeutics|date=April 2012|volume=37|issue=2|pages=204–11|pmid=21740451|doi=10.1111/j.1365-2710.2011.01285.x}}</ref> به نظر میرسد استفاده طولانی مدت برای بیماران COPD ضرر نداشته باشد<ref name=Decr2013>{{cite journal | author = Decramer ML, Hanania NA, Lötvall JO, Yawn BP | title = The safety of long-acting β2-agonists in the treatment of stable chronic obstructive pulmonary disease | journal = Int J Chron Obstruct Pulmon Dis | volume = 8 | issue = | pages = 53–64 | year = 2013 | pmid = 23378756 | pmc = 3558319 | doi = 10.2147/COPD.S39018}}</ref> اما اثراتی مانند [[لرزش]] و [[تپش قلب]] دارد.<ref name=Lancet2012/> هنگامی که با استروئید استنشاقی استفاده میشوند خطر سینه پهلو را افزایش میدهند.<ref name=Lancet2012/> این در حالی است که ممکن است استروئید و LABAs با هم اثر بهتری داشته باشند،<ref name=Cave2011/> مشخص نیست این مزیت جزئی در برابر خطرات افزایش یافته به وجود آمده زیاد نباشد.<ref>{{cite journal|last=Nannini|first=LJ|author2=Lasserson, TJ |author3=Poole, P |title=Combined corticosteroid and long-acting beta(2)-agonist in one inhaler versus long-acting beta(2)-agonists for chronic obstructive pulmonary disease|journal=The Cochrane database of systematic reviews|date=Sep 12, 2012|volume=9|pages=CD006829|pmid=22972099|doi=10.1002/14651858.CD006829.pub2|editor1-last=Nannini|editor1-first=Luis Javier}}</ref> |
||
<!--Anticholinergics --> |
<!--Anticholinergics --> |
||
دو آنتی کولینرژیک اصلی یعنی [[ایپراتروپیوم]] و [[تیوتروپیوم]] برای COPD استفاده میشود. ایپراتروپیوم یک عامل زود اثر است در حالی که تیوتروپیوم یک عامل طولانی اثر است. تیوتروپیوم با کاهش شدت گرفتن بیماری و بهبود کیفیت زندگی ارتباط دارد<ref name=Karner2012>{{cite journal | author = Karner C, Chong J, Poole P | title = Tiotropium versus placebo for chronic obstructive pulmonary disease | journal = Cochrane Database Syst Rev | volume = 7 | issue = | pages = CD009285 | year = 2012 | pmid = 22786525 | doi = 10.1002/14651858.CD009285.pub2 | url = | editor1-last = Karner | editor1-first = Charlotta |
دو آنتی کولینرژیک اصلی یعنی [[ایپراتروپیوم]] و [[تیوتروپیوم]] برای COPD استفاده میشود. ایپراتروپیوم یک عامل زود اثر است در حالی که تیوتروپیوم یک عامل طولانی اثر است. تیوتروپیوم با کاهش شدت گرفتن بیماری و بهبود کیفیت زندگی ارتباط دارد<ref name=Karner2012>{{cite journal | author = Karner C, Chong J, Poole P | title = Tiotropium versus placebo for chronic obstructive pulmonary disease | journal = Cochrane Database Syst Rev | volume = 7 | issue = | pages = CD009285 | year = 2012 | pmid = 22786525 | doi = 10.1002/14651858.CD009285.pub2 | url = | editor1-last = Karner | editor1-first = Charlotta}}</ref> و بهتر از ایپراتروپیوم عمل میکند.<ref>{{cite journal |author=Cheyne L, Irvin-Sellers MJ, White J |editor1-last=Cheyne |editor1-first=Leanne |title=Tiotropium versus ipratropium bromide for chronic obstructive pulmonary disease |journal=Cochrane Database of Systematic Reviews |date=Sep 16, 2013 |issue=9 |pages=CD009552 |doi=10.1002/14651858.CD009552.pub2 |pmid=24043433 |volume=9}}</ref> تیوتروپیوم بر نرخ مرگومیر یا بستری شدن تأثیر ندارد.<ref>{{cite journal|last=Karner|first=C|author2=Chong, J |author3=Poole, P |title=Tiotropium versus placebo for chronic obstructive pulmonary disease|journal=The Cochrane database of systematic reviews|date=Jul 11, 2012|volume=7|pages=CD009285|pmid=22786525|doi=10.1002/14651858.CD009285.pub2|editor1-last=Karner|editor1-first=Charlotta}}</ref> آنتی کولینرژیکها باعث خشکی دهان و علائم مجازی اداری میشوند.<ref name=Lancet2012/> آنها همچنین با افزایش خطر بیماریهای قلبی و سکته مغزی میشود.<ref name=Singh2008>{{cite journal | author = Singh S, Loke YK, Furberg CD | title = Inhaled anticholinergics and risk of major adverse cardiovascular events in patients with chronic obstructive pulmonary disease: a systematic review and meta-analysis | journal = JAMA | volume = 300 | issue = 12 | pages = 1439–50 |date=September 2008 | pmid = 18812535 | doi = 10.1001/jama.300.12.1439}}</ref><ref name=Singh2013>{{cite journal | author = Singh S, Loke YK, Enright P, Furberg CD | title = Pro-arrhythmic and pro-ischaemic effects of inhaled anticholinergic medications | journal = Thorax | volume = 68 | issue = 1 | pages = 114–6 |date=January 2013 | pmid = 22764216 | doi = 10.1136/thoraxjnl-2011-201275}}</ref>[[اکلیدینیوم]]، یک عامل طولانی اثر دیگر که در سال ۲۰۱۲ وارد بازار شد به عنوان جایگزین تیوتروپیوم مورد استفاده قرار میگیرد.<ref>{{cite journal|last1=Jones|first1=P|title=Aclidinium bromide twice daily for the treatment of chronic obstructive pulmonary disease: a review.|journal=Advances in therapy|date=Apr 2013|volume=30|issue=4|pages=354–68|pmid=23553509|doi=10.1007/s12325-013-0019-2}}</ref><ref>{{cite journal|last1=Cazzola|first1=M|last2=Page|first2=CP|last3=Matera|first3=MG|title=Aclidinium bromide for the treatment of chronic obstructive pulmonary disease.|journal=Expert opinion on pharmacotherapy|date=Jun 2013|volume=14|issue=9|pages=1205–14|pmid=23566013|doi=10.1517/14656566.2013.789021}}</ref> |
||
=== کورتیکواستروئیدها === |
=== کورتیکواستروئیدها === |
||
[[کورتیکواستروئید]]ها معمولاً به صورت استنشاقی مورد استفاده قرار میگیرند اما ممکن است به صورت قرص استفاده شوند و از تشدید بیماری جلوگیری کنند. اگرچه کورتیکواستروئیدها (ICS) برای افرادی که دچار COPD ملایم هستند فایدهای نداشته است، آنها تشدید بیماری افرادی که بیماری معمولی یا شدید دارند را کاهش میدهد.<ref>{{cite journal |author=Gartlehner G, Hansen RA, Carson SS, Lohr KN |title=Efficacy and Safety of Inhaled Corticosteroids in Patients With COPD: A Systematic Review and Meta-Analysis of Health Outcomes |journal=Ann Fam Med |volume=4 |issue=3 |pages=253–62 |year=2006 |pmid=16735528 |pmc=1479432|doi=10.1370/afm.517 |
[[کورتیکواستروئید]]ها معمولاً به صورت استنشاقی مورد استفاده قرار میگیرند اما ممکن است به صورت قرص استفاده شوند و از تشدید بیماری جلوگیری کنند. اگرچه کورتیکواستروئیدها (ICS) برای افرادی که دچار COPD ملایم هستند فایدهای نداشته است، آنها تشدید بیماری افرادی که بیماری معمولی یا شدید دارند را کاهش میدهد.<ref>{{cite journal |author=Gartlehner G, Hansen RA, Carson SS, Lohr KN |title=Efficacy and Safety of Inhaled Corticosteroids in Patients With COPD: A Systematic Review and Meta-Analysis of Health Outcomes |journal=Ann Fam Med |volume=4 |issue=3 |pages=253–62 |year=2006 |pmid=16735528 |pmc=1479432|doi=10.1370/afm.517}}</ref> هنگامی که ترکیب با LABA استفاده میشوند نرخ مرگومیر را بیشتر از استفاده تنها از ICS و LABA کاهش میدهند.<ref name=Shaf2013>{{cite journal | author = Shafazand S | title = ACP Journal Club. Review: inhaled medications vary substantively in their effects on mortality in COPD | journal = Ann. Intern. Med. | volume = 158 | issue = 12 | pages = JC2 |date=June 2013 | pmid = 23778926 | doi = 10.7326/0003-4819-158-12-201306180-02002}}</ref> آنها به تنهایی تأثیری بر نرخ مرگومیر کلی یک ساله ندارند و با نرخ افزایش یافته سینه پهلو ارتباط دارند.<ref name="Drummond08"/> مشخص نیست که بر پیشرفت بیماری تأثیر دارند یا خیر.<ref name=Lancet2012/> درمان دراز مدت با قرصهای استروئید با اثرات فرعی قابل توجهی ارتباط دارد.<ref name=GOLD2013Chp3/> |
||
=== درمان دیگر === |
=== درمان دیگر === |
||
استفاده دراز مدت از [[آنتیبیوتیک]]ها، مخصوصاً از دسته [[ماکرولید]] مانند [[اریترومایسین]] باعث کاهش شدت بیماری در افرادی میشود که دو سال یا بیش از یک سال از این بیماری رنج میبرند.<ref name=Mammen2012>{{cite journal | author = Mammen MJ, Sethi S | title = Macrolide therapy for the prevention of acute exacerbations in chronic obstructive pulmonary disease | journal = Pol. Arch. Med. Wewn. | volume = 122 | issue = 1–2 | pages = 54–9 | year = 2012 | pmid = 22353707}}</ref><ref name=Harath2013>{{cite journal|last=Herath|first=SC|author2=Poole, P|title=Prophylactic antibiotic therapy for chronic obstructive pulmonary disease (COPD).|journal=The Cochrane database of systematic reviews|date=Nov 28, 2013|volume=11|pages=CD009764|pmid=24288145|doi=10.1002/14651858.CD009764.pub2}}</ref> ممکن است این روش در برخی نقاط جهان صرفه اقتصادی داشته باشد.<ref>{{cite journal|last=Simoens|first=S|author2=Laekeman, G |author3=Decramer, M |title=Preventing COPD exacerbations with macrolides: a review and budget impact analysis|journal=Respiratory medicine|date=May 2013|volume=107|issue=5|pages=637–48|pmid=23352223|doi=10.1016/j.rmed.2012.12.019}}</ref> نگرانیها شامل [[مقاومت آنتیبیوتیکی]] و مشکلات شنوایی با [[آزیترومایسین]] میشود.<ref name=Harath2013/> ضرر [[گزانتینها]] مانند [[تئوفیلین]] بیشتر از نفعشان است و به همین دلیل توصیه نمیشوند،<ref name=Bar2003>{{cite journal |author=Barr RG, Rowe BH, Camargo CA |editor1-last=Barr |editor1-first=R Graham |title=Methylxanthines for exacerbations of chronic obstructive pulmonary disease |journal=Cochrane Database Syst Rev |issue=2 |pages=CD002168 |year=2003 |pmid=12804425 |doi=10.1002/14651858.CD002168 |
استفاده دراز مدت از [[آنتیبیوتیک]]ها، مخصوصاً از دسته [[ماکرولید]] مانند [[اریترومایسین]] باعث کاهش شدت بیماری در افرادی میشود که دو سال یا بیش از یک سال از این بیماری رنج میبرند.<ref name=Mammen2012>{{cite journal | author = Mammen MJ, Sethi S | title = Macrolide therapy for the prevention of acute exacerbations in chronic obstructive pulmonary disease | journal = Pol. Arch. Med. Wewn. | volume = 122 | issue = 1–2 | pages = 54–9 | year = 2012 | pmid = 22353707}}</ref><ref name=Harath2013>{{cite journal|last=Herath|first=SC|author2=Poole, P|title=Prophylactic antibiotic therapy for chronic obstructive pulmonary disease (COPD).|journal=The Cochrane database of systematic reviews|date=Nov 28, 2013|volume=11|pages=CD009764|pmid=24288145|doi=10.1002/14651858.CD009764.pub2}}</ref> ممکن است این روش در برخی نقاط جهان صرفه اقتصادی داشته باشد.<ref>{{cite journal|last=Simoens|first=S|author2=Laekeman, G |author3=Decramer, M |title=Preventing COPD exacerbations with macrolides: a review and budget impact analysis|journal=Respiratory medicine|date=May 2013|volume=107|issue=5|pages=637–48|pmid=23352223|doi=10.1016/j.rmed.2012.12.019}}</ref> نگرانیها شامل [[مقاومت آنتیبیوتیکی]] و مشکلات شنوایی با [[آزیترومایسین]] میشود.<ref name=Harath2013/> ضرر [[گزانتینها]] مانند [[تئوفیلین]] بیشتر از نفعشان است و به همین دلیل توصیه نمیشوند،<ref name=Bar2003>{{cite journal |author=Barr RG, Rowe BH, Camargo CA |editor1-last=Barr |editor1-first=R Graham |title=Methylxanthines for exacerbations of chronic obstructive pulmonary disease |journal=Cochrane Database Syst Rev |issue=2 |pages=CD002168 |year=2003 |pmid=12804425 |doi=10.1002/14651858.CD002168}}</ref> اما ممکن است به عنوان عامل دوم در مواردی که اقدامات دیگر کنترل نشده است مورد استفاده قرار بگیرد.<ref name=GOLD2007/> ممکن است [[موکولیتیک]]ها در بعضی از افراد دارای مخاط غلیظ مفید باشد اما معمولاً مورد نیاز نیست.<ref name=Mackay2012/>]] داروی سرفه[[توصیه نمیشود.<ref name=GOLD2013Chp3/> |
||
=== اکسیژن === |
=== اکسیژن === |
||
[[اکسیژندرمانی]] در افراد دارای سطح اکسیژن پایین ثابت ([[فشار جزئی اکسیژن]] کمتر از mmHg55-50 یا اشباع اکسیژن کمتر از ۸۸٪) توصیه میشود.<ref name=GOLD2013Chp3>{{cite book |last=Vestbo |first=Jørgen |title=Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease |year=2013 |publisher=Global Initiative for Chronic Obstructive Lung Disease |pages=19–30 |chapter=Therapeutic Options |chapterurl=http://www.goldcopd.org/uploads/users/files/GOLD_Report_2013_Feb20.pdf#36}}</ref><ref name=Group2012/> این امر در این دسته افراد در صورتی که 15 ساعت در روز استفاده شود خطر [[نارسایی قلب]] و مرگ را کاهش میدهد<ref name=GOLD2013Chp3/><ref name=Group2012>{{cite journal|last=COPD Working|first=Group|title=Long-term oxygen therapy for patients with chronic obstructive pulmonary disease (COPD): an evidence-based analysis|journal=Ontario health technology assessment series|year=2012|volume=12|issue=7|pages=1–64|pmid=23074435|pmc=3384376}}</ref> و ممکن است توانایی افراد برای ورزش کردن را افزایش دهد.<ref name=Brad2005>{{cite journal | author = Bradley JM, O'Neill B | title = Short-term ambulatory oxygen for chronic obstructive pulmonary disease | journal = Cochrane Database Syst Rev | volume = | issue = 4 | pages = CD004356 | year = 2005 | pmid = 16235359 | doi = 10.1002/14651858.CD004356.pub3 | editor1-last = Bradley | editor1-first = Judy M |
[[اکسیژندرمانی]] در افراد دارای سطح اکسیژن پایین ثابت ([[فشار جزئی اکسیژن]] کمتر از mmHg55-50 یا اشباع اکسیژن کمتر از ۸۸٪) توصیه میشود.<ref name=GOLD2013Chp3>{{cite book |last=Vestbo |first=Jørgen |title=Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease |year=2013 |publisher=Global Initiative for Chronic Obstructive Lung Disease |pages=19–30 |chapter=Therapeutic Options |chapterurl=http://www.goldcopd.org/uploads/users/files/GOLD_Report_2013_Feb20.pdf#36}}</ref><ref name=Group2012/> این امر در این دسته افراد در صورتی که 15 ساعت در روز استفاده شود خطر [[نارسایی قلب]] و مرگ را کاهش میدهد<ref name=GOLD2013Chp3/><ref name=Group2012>{{cite journal|last=COPD Working|first=Group|title=Long-term oxygen therapy for patients with chronic obstructive pulmonary disease (COPD): an evidence-based analysis|journal=Ontario health technology assessment series|year=2012|volume=12|issue=7|pages=1–64|pmid=23074435|pmc=3384376}}</ref> و ممکن است توانایی افراد برای ورزش کردن را افزایش دهد.<ref name=Brad2005>{{cite journal | author = Bradley JM, O'Neill B | title = Short-term ambulatory oxygen for chronic obstructive pulmonary disease | journal = Cochrane Database Syst Rev | volume = | issue = 4 | pages = CD004356 | year = 2005 | pmid = 16235359 | doi = 10.1002/14651858.CD004356.pub3 | editor1-last = Bradley | editor1-first = Judy M}}</ref> ممکن است اکسیژندرمانی در افراد دارای سطح اکسیژن معمولی یا نسبتاً پایین تنگی نفس را بهبود بخشد.<ref name=Uron2011>{{cite journal | author = Uronis H, McCrory DC, Samsa G, Currow D, Abernethy A | title = Symptomatic oxygen for non-hypoxaemic chronic obstructive pulmonary disease | journal = Cochrane Database Syst Rev | issue = 6 | pages = CD006429 | year = 2011 | pmid = 21678356 | doi = 10.1002/14651858.CD006429.pub2 | editor1-last = Abernethy | editor1-first = Amy}}</ref> خطر آتشسوزی در رابطه با استفاده از این روش وجود دارد و این روش برای افرادی که سیگار کشیدن را ادامه میدهند فایده چندانی ندارد.<ref>{{cite book|last=Chapman|first=Stephen|title=Oxford handbook of respiratory medicine|year=2009|publisher=Oxford University Press|location=Oxford|isbn=978-0-19-954516-2|page=707|url=http://books.google.ca/books?id=945lM1g_uQoC&pg=PA707|edition=2nd}}</ref> در این شرایط بعضی عدم استفاده آن را توصیه میکنند.<ref>{{cite book|last=Blackler|first=Laura|title=Managing chronic obstructive pulmonary disease|year=2007|publisher=John Wiley & Sons|location=Chichester, England|isbn=978-0-470-51798-7|page=49|url=http://books.google.ca/books?id=D5n6lqqxkNUC&pg=PA49}}</ref> بسیاری از بیماران در طول وخامت شدید بیماری به درمان با اکسیژن نیاز دارند؛ استفاده از اکسیژن با غلظت بالا بدون در نظر گرفتن اشباع اکسیژن فرد میتواند باعث بالا رفتن سطح دی اکسید کربن شده و نتیجه معکوس به همراه داشته باشد.<ref>{{cite book|last=Jindal|first=Surinder K|title=Chronic Obstructive Pulmonary Disease|year=2013|publisher=Jaypee Brothers Medical |isbn=978-93-5090-353-7|page=139|url=http://books.google.ca/books?id=PTgIAQAAQBAJ&pg=PA139}}</ref><ref name=BTS2008>{{cite journal|last=O'Driscoll|first=BR|last2=Howard |first2=LS |last3=Davison |first3=AG |author4=British Thoracic, Society|title=BTS guideline for emergency oxygen use in adult patients|journal=Thorax|date=October 2008|volume=63 |issue=Suppl 6|pages=vi1–68|pmid=18838559|doi=10.1136/thx.2008.102947}}</ref> برای افرادی که در معرض خطر سطوح بالای دی اکسید کربن قرار دارند، اشباع اکسیژن ۹۲-۸۸٪ توصیه میشود، این در حالی است که برای افرادی که در معرض این خطر نیستند سطوح ۹۸-۹۴٪ توصیه میشود.<ref name=BTS2008/> |
||
=== عمل جراحی === |
=== عمل جراحی === |
||
| خط ۱۸۳: | خط ۱۸۳: | ||
=== تشدید === |
=== تشدید === |
||
معمولاً تشدید بیماری به وسیله افزایش استفاده از برونکودیلاتورهای زود اثر درمان میشود.<ref name=Lancet2012/> این امر شامل ترکیب آگونیست بتای استنشاقی و آنتی کولینرژیک میباشد. میتوان این داروها را از طریق [[افشانه با دوز معین]] با [[آسم یار]] یا [[نبولایزر]] به فرد بیمار داد، که هردوی آنها به طور یکسانی مؤثر میباشند.<ref name=GOLD2013Chp5/> افشانه کردن برای افرادی که حالشان بدتر است آسانتر میباشد.<ref name=GOLD2013Chp5/> کورتیکواستروئیدهای دهانی شانس بهبود را بهبود بخشیده و مدت کلی علائم را کاهش میدهند. در افرادی که بیماری در آنها تشدید شده است، آنتی بیوتیک نتیجه را بهبود میبخشد.<ref name=Vollen2012>{{cite journal |author=Vollenweider DJ, Jarrett H, Steurer-Stey CA, Garcia-Aymerich J, Puhan MA |editor1-last=Vollenweider |editor1-first=Daniela J|title=Antibiotics for exacerbations of chronic obstructive pulmonary disease |journal=Cochrane Database Syst Rev|volume=12 |pages=CD010257 |year=2012 |pmid=23235687 |doi=10.1002/14651858.CD010257 |
معمولاً تشدید بیماری به وسیله افزایش استفاده از برونکودیلاتورهای زود اثر درمان میشود.<ref name=Lancet2012/> این امر شامل ترکیب آگونیست بتای استنشاقی و آنتی کولینرژیک میباشد. میتوان این داروها را از طریق [[افشانه با دوز معین]] با [[آسم یار]] یا [[نبولایزر]] به فرد بیمار داد، که هردوی آنها به طور یکسانی مؤثر میباشند.<ref name=GOLD2013Chp5/> افشانه کردن برای افرادی که حالشان بدتر است آسانتر میباشد.<ref name=GOLD2013Chp5/> کورتیکواستروئیدهای دهانی شانس بهبود را بهبود بخشیده و مدت کلی علائم را کاهش میدهند. در افرادی که بیماری در آنها تشدید شده است، آنتی بیوتیک نتیجه را بهبود میبخشد.<ref name=Vollen2012>{{cite journal |author=Vollenweider DJ, Jarrett H, Steurer-Stey CA, Garcia-Aymerich J, Puhan MA |editor1-last=Vollenweider |editor1-first=Daniela J|title=Antibiotics for exacerbations of chronic obstructive pulmonary disease |journal=Cochrane Database Syst Rev|volume=12 |pages=CD010257 |year=2012 |pmid=23235687 |doi=10.1002/14651858.CD010257}}</ref> آنتی بیوتیکهای زیادی مورد استفاده قرار میگیرند، از جمله: [[آموکسیسیلین]]، [[داکسیسایکلین]] یا [[آزیترومایسین]]؛ مشخص نیست کدام از دیگری بهتر است.<ref name=Mackay2012/> مدرک مشخصی برای افرادی که بیماری آنها شدید است موجود نیست.<ref name=Vollen2012/> |
||
تهویه غیرتهاجمی در افرادی دارای سطوح CO<sub>2</sub> بالا ([[نارسایی تنفسی نوع ۲]]) میباشند احتمال مرگ یا نیاز به مراقبتهای ویژه]]تهویه مکانیکی [[را کاهش میدهد.<ref name=Lancet2012/> علاوه بر این، ممکن است تئوفیلین در درمان افرادی که به روشهای دیگر جواب نمیدهند نقش داشته باشد.<ref name=Lancet2012/> کمتر از ۲۰٪ تشدید بیماری نیازمند بستری شدن در بیمارستان میباشد.<ref name=GOLD2013Chp5/> در افراد بدون اسیدوز از نارسایی تنفسی،[[مراقبت در منزل]] (بیمارستان در منزل) میتواند از بستری شدن او جلوگیری کند. .<ref name=GOLD2013Chp5/><ref>{{cite journal|last=Jeppesen|first=E|author2=Brurberg, KG |author3=Vist, GE |author4=Wedzicha, JA |author5=Wright, JJ |author6=Greenstone, M |author7= Walters, JA |title=Hospital at home for acute exacerbations of chronic obstructive pulmonary disease.|journal=The Cochrane database of systematic reviews|date=May 16, 2012|volume=5|pages=CD003573|pmid=22592692 | doi=10.1002/14651858.CD003573.pub2}}</ref> |
تهویه غیرتهاجمی در افرادی دارای سطوح CO<sub>2</sub> بالا ([[نارسایی تنفسی نوع ۲]]) میباشند احتمال مرگ یا نیاز به مراقبتهای ویژه]]تهویه مکانیکی [[را کاهش میدهد.<ref name=Lancet2012/> علاوه بر این، ممکن است تئوفیلین در درمان افرادی که به روشهای دیگر جواب نمیدهند نقش داشته باشد.<ref name=Lancet2012/> کمتر از ۲۰٪ تشدید بیماری نیازمند بستری شدن در بیمارستان میباشد.<ref name=GOLD2013Chp5/> در افراد بدون اسیدوز از نارسایی تنفسی،[[مراقبت در منزل]] (بیمارستان در منزل) میتواند از بستری شدن او جلوگیری کند. .<ref name=GOLD2013Chp5/><ref>{{cite journal|last=Jeppesen|first=E|author2=Brurberg, KG |author3=Vist, GE |author4=Wedzicha, JA |author5=Wright, JJ |author6=Greenstone, M |author7= Walters, JA |title=Hospital at home for acute exacerbations of chronic obstructive pulmonary disease.|journal=The Cochrane database of systematic reviews|date=May 16, 2012|volume=5|pages=CD003573|pmid=22592692 | doi=10.1002/14651858.CD003573.pub2}}</ref> |
||
== پیشآگهی == |
== پیشآگهی == |
||
[[ |
[[پرونده:Chronic obstructive pulmonary disease world map - DALY - WHO2004.svg|250px|thumb|سالهای تطبیق شده با ناتوانی در مورد بیماری مزمن انسداد ریوی به ازای ۱۰۰۰۰۰ نفر در سال 2004. .<ref>{{cite web|url=http://www.who.int/healthinfo/global_burden_disease/estimates_country/en/index.html |title=WHO Disease and injury country estimates |year=2009 |work=World Health Organization |accessdate=Nov 11, 2009}}</ref> |
||
{{Multicol}} |
{{Multicol}} |
||
{{legend|#b3b3b3|no data}} |
{{legend|#b3b3b3|no data}} |
||
| خط ۲۰۴: | خط ۲۰۴: | ||
{{legend|#cb0000|≥۱۳۵۰}} |
{{legend|#cb0000|≥۱۳۵۰}} |
||
{{Multicol-end}}]] |
{{Multicol-end}}]] |
||
معمولاً COPD با گذشت زمان وخیمتر میشود و میتواند در نهایت به مرگ ختم شود. تخمین زده میشود که ۳٪ سالهای تطبیق شده با ناتوانی با COPD ارتباط دارد.<ref name=DALY2012/> به دلیل بهبود هوای خانگی عمدتاً در آسیا، نسبت ناتوانی به وجود آمده بر اثر COPD در سطح جهان از سال ۱۹۹۰ تا ۲۰۱۰ کاهش داشته است.<ref name=DALY2012>{{cite journal | author = Murray CJ, Vos T, Lozano R, Naghavi M, Flaxman AD, Michaud C, Ezzati M, Shibuya K, Salomon JA, et al. | title = Disability-adjusted life years (DALYs) for 291 diseases and injuries in 21 regions, 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010 | journal = Lancet | volume = 380 | issue = 9859 | pages = 2197–223 |date=December 2012 | pmid = 23245608 | doi = 10.1016/S0140-6736(12)61689-4 | displayauthors = 30 |
معمولاً COPD با گذشت زمان وخیمتر میشود و میتواند در نهایت به مرگ ختم شود. تخمین زده میشود که ۳٪ سالهای تطبیق شده با ناتوانی با COPD ارتباط دارد.<ref name=DALY2012/> به دلیل بهبود هوای خانگی عمدتاً در آسیا، نسبت ناتوانی به وجود آمده بر اثر COPD در سطح جهان از سال ۱۹۹۰ تا ۲۰۱۰ کاهش داشته است.<ref name=DALY2012>{{cite journal | author = Murray CJ, Vos T, Lozano R, Naghavi M, Flaxman AD, Michaud C, Ezzati M, Shibuya K, Salomon JA, et al. | title = Disability-adjusted life years (DALYs) for 291 diseases and injuries in 21 regions, 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010 | journal = Lancet | volume = 380 | issue = 9859 | pages = 2197–223 |date=December 2012 | pmid = 23245608 | doi = 10.1016/S0140-6736(12)61689-4 | displayauthors = 30}}</ref> با این وجود، تعداد کل سالهای زندگی با ناتوانی ناشی از COPD افزایش داشته است. .<ref name=YLD2012>{{cite journal | author = Vos T, Flaxman AD, Naghavi M, Lozano R, Michaud C, Ezzati M, Shibuya K, Salomon JA, Abdalla S, Aboyans V, et al. | title = Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010 | journal = Lancet | volume = 380 | issue = 9859 | pages = 2163–96 |date=December 2012 | pmid = 23245607 | doi = 10.1016/S0140-6736(12)61729-2 | url = | displayauthors = 30}}</ref> |
||
نرخی که COPD وخیم میشود با وجود فاکتورهایی که نتیجه ضعیف را پیشبینی میکنند فرق دارد، این فاکتورها شامل این موارد میشود: مسدود شدن شدید جریان هوا، توانایی اندک برای ورزش کردن، تنگی نفس، وزن بسیار کم یا بسیار زیاد،[[نارسایی قلبی مزمن]]، ادامه مصرف سیگار و تشدید شدن پیاپی.<ref name=GOLD2007/> نتایج دراز مدت COPD را میتوان با استفاده از [[اندکس BODE]] که بر اساس FEV<sub>1</sub> عددی بین صفر یا ده را نشان میدهد، شاخص توده بدنی، مسافت طی شده در شش دقیقه و مقیاس تنگینفس MRC اصلاح شده تخمین زد.<ref>{{cite book|last=Medicine|first=prepared by the Department of Medicine, Washington University School of|title=The Washington manual general internal medicine subspecialty consult.|year=2009|publisher=Wolters Kluwer Health/Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-0-7817-9155-7|page=96|url=http://books.google.ca/books?id=ZptEP_hDrlwC&pg=PA96|edition=2nd |
نرخی که COPD وخیم میشود با وجود فاکتورهایی که نتیجه ضعیف را پیشبینی میکنند فرق دارد، این فاکتورها شامل این موارد میشود: مسدود شدن شدید جریان هوا، توانایی اندک برای ورزش کردن، تنگی نفس، وزن بسیار کم یا بسیار زیاد،[[نارسایی قلبی مزمن]]، ادامه مصرف سیگار و تشدید شدن پیاپی.<ref name=GOLD2007/> نتایج دراز مدت COPD را میتوان با استفاده از [[اندکس BODE]] که بر اساس FEV<sub>1</sub> عددی بین صفر یا ده را نشان میدهد، شاخص توده بدنی، مسافت طی شده در شش دقیقه و مقیاس تنگینفس MRC اصلاح شده تخمین زد.<ref>{{cite book|last=Medicine|first=prepared by the Department of Medicine, Washington University School of|title=The Washington manual general internal medicine subspecialty consult.|year=2009|publisher=Wolters Kluwer Health/Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-0-7817-9155-7|page=96|url=http://books.google.ca/books?id=ZptEP_hDrlwC&pg=PA96|edition=2nd}}</ref> از دست دادن قابل توجه وزن نشانه بدی است.<ref name=Harr2012/> نتایج تنفسسنجی نیز پیشبینی کننده خوبی در مورد پیشرفت آتی بیماری است اما به خوبی اندکس BODE نیست. |
||
== همهگیرشناسی == |
== همهگیرشناسی == |
||
از سال ۲۰۱۰ در سراسر جهان |
از سال ۲۰۱۰ در سراسر جهان تقریباً 329 میلیون نفر به COPD مبتلا شدهاند (۴٫۸٪ از جمعیت) و در مردان اندکی بیشتر از زنان رخ میدهد.<ref name=YLD2012/> این آمار در مقایسه با 64 میلیون نفری است که در سال ۲۰۰۴ به این بیماری مبتلا بودند.<ref>{{cite web|title=Chronic obstructive pulmonary disease (COPD) Fact sheet N°315|url=http://www.who.int/mediacentre/factsheets/fs315/en/|publisher=WHO|date=November 2012}}</ref> باور میشود این افزایش در کشورهای توسعهیافته دنیا بین سالهای ۱۹۷۰ و دهه ۲۰۰۰ با میزان رو به رشد مصرف سیگار در این مناطق، جمعیت رو به رشد و جمعیت رو به پیری بر اثر مرگومیر کمتر به وجود آمده از دلایل دیگر مانند بیماریهای واگیردار بوده است.<ref name=Lancet2012/> برخی از کشورهای پیشرفته شاهد میزان رو به رشدی بودهاند، این میزان در برخی دیگر ثابت و تعدادی شاهد کاهش شیوع COPD بودهاند.<ref name=Lancet2012/> انتظار میرود با باقیماند فاکتورهای خطر و ادامه روند پیر شدن جمعیت، ارقام جهانی به رشد خود ادامه دهند.<ref name=GOLD2013ChpX>{{cite book |last=Vestbo |first=Jørgen |title=Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease|year=2013|publisher=Global Initiative for Chronic Obstructive Lung Disease|pages=xiii-xv |nopp=yes |chapter=Introduction |url=http://www.goldcopd.org/uploads/users/files/GOLD_Report_2013_Feb20.pdf#14}}</ref> |
||
تعداد مرگومیر ناشی از COPD بین سالهای ۱۹۹۰ تا ۲۰۱۰ با کاهشی اندک، از 3.1 میلیون به 2.9 میلیون رسید.<ref name=Lozano2012>{{cite journal | author = Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, Abraham J, Adair T, Aggarwal R, et al.| title = Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010 | journal = Lancet | volume = 380 | issue = 9859 | pages = 2095–128 |date=December 2012 | pmid = 23245604 | doi = 10.1016/S0140-6736(12)61728-0 | url = | displayauthors = 30 |
تعداد مرگومیر ناشی از COPD بین سالهای ۱۹۹۰ تا ۲۰۱۰ با کاهشی اندک، از 3.1 میلیون به 2.9 میلیون رسید.<ref name=Lozano2012>{{cite journal | author = Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, Abraham J, Adair T, Aggarwal R, et al.| title = Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010 | journal = Lancet | volume = 380 | issue = 9859 | pages = 2095–128 |date=December 2012 | pmid = 23245604 | doi = 10.1016/S0140-6736(12)61728-0 | url = | displayauthors = 30}}</ref> در کل، این بیماری چهارمین عامل مرگ میباشد.<ref name=Lancet2012/> در بعضی از کشورها، میزان مرگومیر در مردان کاهش اما در زنان افزایش داشته است.<ref name=Ryc2012>{{cite journal | author = Rycroft CE, Heyes A, Lanza L, Becker K | title = Epidemiology of chronic obstructive pulmonary disease: a literature review | journal = Int J Chron Obstruct Pulmon Dis | volume = 7 | issue = | pages = 457–94 | year = 2012 | pmid = 22927753 | pmc = 3422122 | doi = 10.2147/COPD.S32330}}</ref> این امر به احتمال زیاد به این دلیل است که میزان مصرف سیگار در زنان و مردان در حال نزدیک شدن به هم میباشد.<ref name=Harr2012/> COPD در افراد سالخورده شایعتر است.<ref name=GOLD2013Chp1/> این بیماری ۲۰۰-۳۴ نفر در هر ۱۰۰۰ فرد بالای 65 سال را با توجه به جمعیت بررسی شده تحت تأثیر قرار میدهد.<ref name=GOLD2013Chp1/><ref name="Old2007"/> |
||
در انگلیس، COPD در تقریباً ۰٫۸۴ میلیون نفر (از ۵۰ میلیون نفر) تشخیص داده شده است؛ به عبارت دیگر، COPD در طول زندگی یک نفر از هر ۵۹ نفر تشخیص داده شده است. در مناطق بسیار محروم اجتماعی و اقتصادی کشور، COPD در یک نفر از هر ۳۲ نفر تشخیص داده شده است، این عدد در مقایسه با یک نفر در ۹۸ نفر در مناطق ثروتمند میباشد.<ref name="BJGPref">{{cite journal |author=Simpson CR, Hippisley-Cox J, Sheikh A| title= Trends in the epidemiology of chronic obstructive pulmonary disease in England: a national study of 51 804 patients | journal=Brit J Gen Pract |volume=60 |issue=576 |pages=483–8 |year=2010 |pmid=20594429 |pmc=2894402 |doi= 10.3399/bjgp10X514729}}</ref> در آمریکا، COPD در تقریباً ۶٫۳٪ از جمعیت بالغ، یعنی نزدیک به ۱۵ میلیون نفر، تشخیص داده شده است.<ref>{{cite journal |author=Centers for Disease Control and Prevention |title=Chronic Obstructive Pulmonary Disease Among Adults — United States, 2011 |journal=Morbidity and Mortality Weekly Report |date=Nov 23, 2012 |volume=61 |issue=46 |pages=938–43 |pmid=23169314 |url=http://www.cdc.gov/mmwr/preview/mmwrhtml/mm6146a2.htm}}</ref> در صورتی که موارد تشخیص داده نشده شامل شود، ۲۵ میلیون نفر دچار COPD میباشند.<ref>{{cite web |title=Morbidity & Mortality: 2009 Chart Book on Cardiovascular, Lung, and Blood Diseases |publisher=National Heart, Lung, and Blood Institute |url=http://www.nhlbi.nih.gov/resources/docs/2009_ChartBook.pdf |format=PDF}}</ref> در سال ۲۰۱۱، تقریباً ۷۳۰۰۰۰ مورد بستری به دلیل COPD در آمریکا وجود داشت.<ref name=Tor2013>{{cite journal | author = Torio CM, Andrews RM | title = National Inpatient Hospital Costs: The Most Expensive Conditions by Payer, 2011: Statistical Brief #160 | journal = Healthcare Cost and Utilization Project (HCUP) Statistical Briefs| year = 2006| pmid = 24199255 | url = http://hcup-us.ahrq.gov/reports/statbriefs/sb160.jsp | publisher = Agency for Health Care Policy and Research |
در انگلیس، COPD در تقریباً ۰٫۸۴ میلیون نفر (از ۵۰ میلیون نفر) تشخیص داده شده است؛ به عبارت دیگر، COPD در طول زندگی یک نفر از هر ۵۹ نفر تشخیص داده شده است. در مناطق بسیار محروم اجتماعی و اقتصادی کشور، COPD در یک نفر از هر ۳۲ نفر تشخیص داده شده است، این عدد در مقایسه با یک نفر در ۹۸ نفر در مناطق ثروتمند میباشد.<ref name="BJGPref">{{cite journal |author=Simpson CR, Hippisley-Cox J, Sheikh A| title= Trends in the epidemiology of chronic obstructive pulmonary disease in England: a national study of 51 804 patients | journal=Brit J Gen Pract |volume=60 |issue=576 |pages=483–8 |year=2010 |pmid=20594429 |pmc=2894402 |doi= 10.3399/bjgp10X514729}}</ref> در آمریکا، COPD در تقریباً ۶٫۳٪ از جمعیت بالغ، یعنی نزدیک به ۱۵ میلیون نفر، تشخیص داده شده است.<ref>{{cite journal |author=Centers for Disease Control and Prevention |title=Chronic Obstructive Pulmonary Disease Among Adults — United States, 2011 |journal=Morbidity and Mortality Weekly Report |date=Nov 23, 2012 |volume=61 |issue=46 |pages=938–43 |pmid=23169314 |url=http://www.cdc.gov/mmwr/preview/mmwrhtml/mm6146a2.htm}}</ref> در صورتی که موارد تشخیص داده نشده شامل شود، ۲۵ میلیون نفر دچار COPD میباشند.<ref>{{cite web |title=Morbidity & Mortality: 2009 Chart Book on Cardiovascular, Lung, and Blood Diseases |publisher=National Heart, Lung, and Blood Institute |url=http://www.nhlbi.nih.gov/resources/docs/2009_ChartBook.pdf |format=PDF}}</ref> در سال ۲۰۱۱، تقریباً ۷۳۰۰۰۰ مورد بستری به دلیل COPD در آمریکا وجود داشت.<ref name=Tor2013>{{cite journal | author = Torio CM, Andrews RM | title = National Inpatient Hospital Costs: The Most Expensive Conditions by Payer, 2011: Statistical Brief #160 | journal = Healthcare Cost and Utilization Project (HCUP) Statistical Briefs| year = 2006| pmid = 24199255 | url = http://hcup-us.ahrq.gov/reports/statbriefs/sb160.jsp | publisher = Agency for Health Care Policy and Research}}</ref> |
||
== تاریخچه == |
== تاریخچه == |
||
[[ |
[[پرونده:Giambattista morgagni.gif|بندانگشتی|، شخصی که یکی از نخستین توصیفات ثبتشده آمفیزم را در سال ۱۷۶۹ ثبت کردGiambattista Morgagni]] |
||
واژه «emphysema» از واژه یونانی {{lang|el|ἐμφυσᾶν}} ''emphysan'' به معنای «متورم شدن» گرفته شده است که خود از «ἐν ''en''» به معنای «در، درون» و «φυσᾶν ''physan''» به معنای «نفس، جریان شدید هوا» تشکیل شده است.<ref>{{cite web|title=Emphysema|url=http://dictionary.reference.com/browse/emphysema|work=Dictionary.com|accessdate=21 November 2013}}</ref> واژه برونشیت مزمن در سال ۱۸۰۸ ساخته شد.<ref name=History1991>{{cite journal |doi=10.1159/000195969 |title=History of the Treatment of Chronic Bronchitis |year=1991 |last1=Ziment |first1=Irwin |journal=Respiration |volume=58 |issue=Suppl 1 |pages=37–42 |pmid=1925077}}</ref> این در حالی است که باور میشود نخستین بار در سال ۱۹۶۵ از اصطلاح COPD استفاده شد.<ref name=History2006/> این بیماری قبلاً با اسامی دیگری از جمله این موارد شناخته میشد: chronic obstructive bronchopulmonary disease، chronic obstructive respiratory disease، chronic airflow obstruction، chronic airflow limitation، chronic obstructive lung disease، nonspecific chronic pulmonary disease و diffuse obstructive pulmonary syndrome. اصطلاح «برونشیت مزمن» و «آمفیزم» در سال ۱۹۵۹ در ضیافت [[نوارتیس]] و در سال ۱۹۶۲ در جلسه کمیته [[انجمن ریه آمریکا]] در مورد استانداردهای تشخیصی معرفی شد.<ref name=History2006/> |
واژه «emphysema» از واژه یونانی {{lang|el|ἐμφυσᾶν}} ''emphysan'' به معنای «متورم شدن» گرفته شده است که خود از «ἐν ''en''» به معنای «در، درون» و «φυσᾶν ''physan''» به معنای «نفس، جریان شدید هوا» تشکیل شده است.<ref>{{cite web|title=Emphysema|url=http://dictionary.reference.com/browse/emphysema|work=Dictionary.com|accessdate=21 November 2013}}</ref> واژه برونشیت مزمن در سال ۱۸۰۸ ساخته شد.<ref name=History1991>{{cite journal |doi=10.1159/000195969 |title=History of the Treatment of Chronic Bronchitis |year=1991 |last1=Ziment |first1=Irwin |journal=Respiration |volume=58 |issue=Suppl 1 |pages=37–42 |pmid=1925077}}</ref> این در حالی است که باور میشود نخستین بار در سال ۱۹۶۵ از اصطلاح COPD استفاده شد.<ref name=History2006/> این بیماری قبلاً با اسامی دیگری از جمله این موارد شناخته میشد: chronic obstructive bronchopulmonary disease، chronic obstructive respiratory disease، chronic airflow obstruction، chronic airflow limitation، chronic obstructive lung disease، nonspecific chronic pulmonary disease و diffuse obstructive pulmonary syndrome. اصطلاح «برونشیت مزمن» و «آمفیزم» در سال ۱۹۵۹ در ضیافت [[نوارتیس]] و در سال ۱۹۶۲ در جلسه کمیته [[انجمن ریه آمریکا]] در مورد استانداردهای تشخیصی معرفی شد.<ref name=History2006/> |
||
توصیفات اولیه از آمفیزم محتمل شامل این موارد میشود: در سال ۱۶۷۹ توسط T.Bonnet در مورد شرایط «ریههای بزرگ» و در سال ۱۷۶۹ توسط [[Giovanni Morgagni]] در مورد ریههایی که «بادکرده مخصوصاً از هوا» بودند.<ref name=History2006>{{cite journal |author=Petty TL |title=The history of COPD |journal=Int J Chron Obstruct Pulmon Dis |volume=1 |issue=1 |pages=3–14 |year=2006 |pmid=18046898 |pmc=2706597 |doi=10.2147/copd.2006.1.1.3}}</ref><ref name=Fish2008/> در سال ۱۷۲۱، Ruysh اولین طراحی آمفیزم را به وجود آورد.<ref name=Fish2008>{{cite book |first1=Joanne L. |last1=Wright |first2=Andrew |last2=Churg |chapter=Pathologic Features of Chronic Obstructive Pulmonary Disease: Diagnostic Criteria and Differential Diagnosis |chapterurl=http://www.mhprofessional.com/downloads/products/0071457399/0071457399_chap40.pdf |pages=693–705 |editor1-first=Alfred |editor1-last=Fishman |editor2-first=Jack |editor2-last=Elias |editor3-first=Jay |editor3-last=Fishman |editor4-first=Michael |editor4-last=Grippi |editor5-first=Robert |editor5-last=Senior |editor6-first=Allan |editor6-last=Pack |year=2008 |title=Fishman's Pulmonary Diseases and Disorders |edition=4th |publisher=McGraw-Hill |location=New York |isbn=978-0-07-164109-8}}</ref> تصاویری توسط [[Matthew Baillie]] در سال ۱۷۸۹ و توصیف مخرب بودن این شرایط به دنبال آنها به وجود آمدند. |
توصیفات اولیه از آمفیزم محتمل شامل این موارد میشود: در سال ۱۶۷۹ توسط T.Bonnet در مورد شرایط «ریههای بزرگ» و در سال ۱۷۶۹ توسط [[Giovanni Morgagni]] در مورد ریههایی که «بادکرده مخصوصاً از هوا» بودند.<ref name=History2006>{{cite journal |author=Petty TL |title=The history of COPD |journal=Int J Chron Obstruct Pulmon Dis |volume=1 |issue=1 |pages=3–14 |year=2006 |pmid=18046898 |pmc=2706597 |doi=10.2147/copd.2006.1.1.3}}</ref><ref name=Fish2008/> در سال ۱۷۲۱، Ruysh اولین طراحی آمفیزم را به وجود آورد.<ref name=Fish2008>{{cite book |first1=Joanne L. |last1=Wright |first2=Andrew |last2=Churg |chapter=Pathologic Features of Chronic Obstructive Pulmonary Disease: Diagnostic Criteria and Differential Diagnosis |chapterurl=http://www.mhprofessional.com/downloads/products/0071457399/0071457399_chap40.pdf |pages=693–705 |editor1-first=Alfred |editor1-last=Fishman |editor2-first=Jack |editor2-last=Elias |editor3-first=Jay |editor3-last=Fishman |editor4-first=Michael |editor4-last=Grippi |editor5-first=Robert |editor5-last=Senior |editor6-first=Allan |editor6-last=Pack |year=2008 |title=Fishman's Pulmonary Diseases and Disorders |edition=4th |publisher=McGraw-Hill |location=New York |isbn=978-0-07-164109-8}}</ref> تصاویری توسط [[Matthew Baillie]] در سال ۱۷۸۹ و توصیف مخرب بودن این شرایط به دنبال آنها به وجود آمدند. در سال ۱۸۱۴، [[Charles Badham (physician)|Charles Badham]] از «نزله» برای توصیف سرفه و خلط زیاد در برونشیت مزمن استفاده کرد. [[رنه لاینک]]، پزشک مخترع [[گوشی پزشکی]]، در کتاب خود به نام « A Treatise on the Diseases of the Chest and of Mediate Auscultation » (۱۸۳۷) از واژه «emphysema» برای توصیف ریههایی که در طول کالبدشکافی و به هنگام بازکردن قفسه جمع نمیشدند استفاده کرد. او گفت که ریهها مانند ریههای معمولی جمع نمیشدند زیرا آنها پر از هوا بودند و مجاری هوا پر از مخاط بود. [[John Hutchinson (surgeon)|John Hutchinson]] در سال ۱۸۴۲ دستگاه تنفسسنج را اختراع کرد و با این کار اندازهگیری ظرفیت حیاتی ریهها را مقدور ساخت. با این وجود، دستگاه تنفسسنج وی میتوانست تنها حجم هوا را اندازهگیری کند نه جریان هوا را. Tiffeneau و Pinelli در سال ۱۹۴۷ اصول اندازهگیری جریان هوا را توصیف کردند.<ref name=History2006/> |
||
در سال ۱۹۵۳، دکتر George L. Waldbott، متخصص آلرژی آمریکایی، اولین فردی بود که یک بیماری جدید به نام «سندروم تنفسی فرد مصرفکننده دخانیات» را در مجله انجمن پزشکی آمریکا، سال ۱۹۵۲ توصیف کرد. این اولین ارتباط بین مصرف تنباکو و بیماری تنفسی مزمن بود.<ref>{{cite book|author1=George L. Waldbott|title=A struggle with Titans|date=1965|publisher=Carlton Press|page=6|url=http://books.google.com/books?id=hLRpAAAAMAAJ&q}}</ref> |
در سال ۱۹۵۳، دکتر George L. Waldbott، متخصص آلرژی آمریکایی، اولین فردی بود که یک بیماری جدید به نام «سندروم تنفسی فرد مصرفکننده دخانیات» را در مجله انجمن پزشکی آمریکا، سال ۱۹۵۲ توصیف کرد. این اولین ارتباط بین مصرف تنباکو و بیماری تنفسی مزمن بود.<ref>{{cite book|author1=George L. Waldbott|title=A struggle with Titans|date=1965|publisher=Carlton Press|page=6|url=http://books.google.com/books?id=hLRpAAAAMAAJ&q}}</ref> |
||
درمانهای اولیه شامل سیر، دارچین و [[ایپکاک]] میشد.<ref name=History1991/> در طول نیمه دوم قرن بیستم درمانهای نوین به وجود آمدند. |
درمانهای اولیه شامل سیر، دارچین و [[ایپکاک]] میشد.<ref name=History1991/> در طول نیمه دوم قرن بیستم درمانهای نوین به وجود آمدند. شواهد پشتیبانیکننده استفاده از استروئیدها در COPD در اواخر دهه 1950 منتشر شد. برونکودیلاتورها در دهه 1960 و پس از آزمایش امیدوارکننده [[ایزوپروترنول]] مورد استفاده قرار گرفتند. برونکودیلاتورها دیگر، مانند سالبوتامول، در دهه 1970 تولید شدند و استفاده از LABAsها در اواسط دهه 1990 شروع شد.<ref name=History2005>{{cite journal |author=Fishman AP |title=One hundred years of chronic obstructive pulmonary disease |journal=Am. J. Respir. Crit. Care Med. |volume=171 |issue=9 |pages=941–8|date=May 2005 |pmid=15849329 |doi=10.1164/rccm.200412-1685OE}}</ref> |
||
== فرهنگ و جامعه == |
== فرهنگ و جامعه == |
||
| خط ۲۳۱: | خط ۲۳۱: | ||
== حیوانات دیگر == |
== حیوانات دیگر == |
||
بیماری مزمن انسدادی ریه میتواند در حیوانات نیز اتفاق بیفتد و بر اثر تماس با دود سیگار باشد.<ref>{{cite book|last=Akers|first=R. Michael|title=Anatomy and Physiology of Domestic Animals|year=2008|publisher=Wiley|location=Arnes, AI|isbn=978-1-118-70115-7|page=852|url=http://books.google.ca/books?id=Ze6J2znDg38C&pg=PT852|author2=Denbow, D. Michael}}</ref><ref>{{cite journal|last=Wright|first=JL|author2=Churg, A|title=Animal models of cigarette smoke-induced COPD|journal=Chest|date=December 2002|volume=122|issue=6 Suppl|pages=301S–6S|pmid=12475805|doi=10.1378/chest.122.6_suppl.301S}}</ref> با این وجود، اکثر بیماریها ملایم هستند.<ref>{{cite journal|last=Churg|first=A|author2=Wright, JL|title=Animal models of cigarette smoke-induced chronic obstructive lung disease|journal=Contributions to microbiology|year=2007|volume=14|pages=113–25|pmid=17684336|doi=10.1159/000107058|series=Contributions to Microbiology|isbn=3-8055-8332-X}}</ref> این بیماری در [[اسب]] با عنوان [[انسداد مجاری تنفسی عودکننده]] نیز شناخته میشود و معمولاً بر اثر واکنش آلرژیکی به کاه دارای [[قارچ]] رخ میدهد.<ref name=Marin2007>{{cite journal | author = Marinkovic D, Aleksic-Kovacevic S, Plamenac P | title = Cellular basis of chronic obstructive pulmonary disease in horses | journal = Int. Rev. Cytol. | volume = 257 | issue = | pages = 213–47 | year = 2007 | pmid = 17280899 | doi = 10.1016/S0074-7696(07)57006-3 | series = International Review of Cytology | isbn=978-0-12-373701-4 |
بیماری مزمن انسدادی ریه میتواند در حیوانات نیز اتفاق بیفتد و بر اثر تماس با دود سیگار باشد.<ref>{{cite book|last=Akers|first=R. Michael|title=Anatomy and Physiology of Domestic Animals|year=2008|publisher=Wiley|location=Arnes, AI|isbn=978-1-118-70115-7|page=852|url=http://books.google.ca/books?id=Ze6J2znDg38C&pg=PT852|author2=Denbow, D. Michael}}</ref><ref>{{cite journal|last=Wright|first=JL|author2=Churg, A|title=Animal models of cigarette smoke-induced COPD|journal=Chest|date=December 2002|volume=122|issue=6 Suppl|pages=301S–6S|pmid=12475805|doi=10.1378/chest.122.6_suppl.301S}}</ref> با این وجود، اکثر بیماریها ملایم هستند.<ref>{{cite journal|last=Churg|first=A|author2=Wright, JL|title=Animal models of cigarette smoke-induced chronic obstructive lung disease|journal=Contributions to microbiology|year=2007|volume=14|pages=113–25|pmid=17684336|doi=10.1159/000107058|series=Contributions to Microbiology|isbn=3-8055-8332-X}}</ref> این بیماری در [[اسب]] با عنوان [[انسداد مجاری تنفسی عودکننده]] نیز شناخته میشود و معمولاً بر اثر واکنش آلرژیکی به کاه دارای [[قارچ]] رخ میدهد.<ref name=Marin2007>{{cite journal | author = Marinkovic D, Aleksic-Kovacevic S, Plamenac P | title = Cellular basis of chronic obstructive pulmonary disease in horses | journal = Int. Rev. Cytol. | volume = 257 | issue = | pages = 213–47 | year = 2007 | pmid = 17280899 | doi = 10.1016/S0074-7696(07)57006-3 | series = International Review of Cytology | isbn=978-0-12-373701-4}}</ref> COPD معمولاً در سگهای پیر مشاهده میشود.<ref name=Miller1989>{{cite journal | author = Miller MS, Tilley LP, Smith FW | title = Cardiopulmonary disease in the geriatric dog and cat | journal = Vet. Clin. North Am. Small Anim. Pract. | volume = 19 | issue = 1 | pages = 87–102 |date=January 1989 | pmid = 2646821 | doi =}}</ref> |
||
== منابع == |
== منابع == |
||
{{پانویس|چپچین=بله|۲}} |
{{پانویس|چپچین=بله|۲}} |
||
==مطالعات بیشتر== |
== مطالعات بیشتر == |
||
{{چپچین}} |
{{چپچین}} |
||
*{{cite web |url=http://www.goldcopd.org/uploads/users/files/GOLD_Report_2013_Feb20.pdf |title= Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease, Updated 2013|publisher=Global Initiative for Chronic Obstructive Lung Disease |accessdate=November 29, 2013}} |
* {{cite web |url=http://www.goldcopd.org/uploads/users/files/GOLD_Report_2013_Feb20.pdf |title= Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease, Updated 2013|publisher=Global Initiative for Chronic Obstructive Lung Disease |accessdate=November 29, 2013}} |
||
*{{NICE|101|Chronic Obstructive Pulmonary Disease|June 2010|1-673}} |
* {{NICE|101|Chronic Obstructive Pulmonary Disease|June 2010|1-673}} |
||
*{{cite journal |doi=10.7326/0003-4819-155-3-201108020-00008 |title=Diagnosis and Management of Stable Chronic Obstructive Pulmonary Disease: A Clinical Practice Guideline Update from the American College of Physicians, American College of Chest Physicians, American Thoracic Society, and European Respiratory Society |year=2011 |last1=Qaseem |first1=Amir |journal=Annals of Internal Medicine |volume=155 |issue=3 |pages=179–91 |pmid=21810710 |last2=Wilt |first2=TJ |last3=Weinberger |first3=SE |last4=Hanania |first4=NA |last5=Criner |first5=G |last6=Van Der Molen |first6=T |last7=Marciniuk |first7=DD |last8=Denberg |first8=T |last9=Schünemann |first9=H |last10=Wedzicha |first10=W |last11=MacDonald |first11=R |last12=Shekelle |first12=P |last13=American College Of |first13=Physicians |author14=American College of Chest Physicians |last15=American Thoracic |first15=Society |last16=European Respiratory |first16=Society}} |
* {{cite journal |doi=10.7326/0003-4819-155-3-201108020-00008 |title=Diagnosis and Management of Stable Chronic Obstructive Pulmonary Disease: A Clinical Practice Guideline Update from the American College of Physicians, American College of Chest Physicians, American Thoracic Society, and European Respiratory Society |year=2011 |last1=Qaseem |first1=Amir |journal=Annals of Internal Medicine |volume=155 |issue=3 |pages=179–91 |pmid=21810710 |last2=Wilt |first2=TJ |last3=Weinberger |first3=SE |last4=Hanania |first4=NA |last5=Criner |first5=G |last6=Van Der Molen |first6=T |last7=Marciniuk |first7=DD |last8=Denberg |first8=T |last9=Schünemann |first9=H |last10=Wedzicha |first10=W |last11=MacDonald |first11=R |last12=Shekelle |first12=P |last13=American College Of |first13=Physicians |author14=American College of Chest Physicians |last15=American Thoracic |first15=Society |last16=European Respiratory |first16=Society}} |
||
{{پایان چپچین}} |
{{پایان چپچین}} |
||
{{آسیبشناسی تنفسی}} |
{{آسیبشناسی تنفسی}} |
||
{{دادههای کتابخانهای}} |
{{دادههای کتابخانهای}} |
||
[[رده:بیماریهای تنفسی]] |
[[رده:بیماریهای تنفسی]] |
||
[[رده:بیماریهای شغلی]] |
|||
[[رده:بیماریهای مرتبط با پیری]] |
[[رده:بیماریهای مرتبط با پیری]] |
||
[[رده:دخانیات]] |
[[رده:دخانیات]] |
||
نسخهٔ ۲۹ ژوئیهٔ ۲۰۱۶، ساعت ۰۷:۴۳
| بیماری مزمن انسدادی ریه | |
|---|---|
| تخصص | پزشکی ریه |
| طبقهبندی و منابع بیرونی | |
| آیسیدی-۱۰ | J40–J44, J47 |
| آیسیدی-۹-سیام | 490–492, 494–496 |
| اُمیم | 606963 |
| دادگان بیماریها | 2672 |
| مدلاین پلاس | 000091 |
| ئیمدیسین | med/۳۷۳ emerg/99 |
| پیشنت پلاس | بیماری مزمن انسدادی ریه |
| سمپ | C08.381.495.389 |
بیماری مزمن انسدادی ریه (به انگلیسی: Chronic obstructive pulmonary disease یا COPD) که همچنین به نامهای دیگری همچون بیماری مزمن انسدادی شُش (به انگلیسی: chronic obstructive lung disease یا COLD) و بیماری مزمن انسدادی مسیر هوایی (به انگلیسی: chronic obstructive airway disease یا COAD) معروف است، نوعی بیماری انسدادی ریوی است که با محدود بودن علامت مسیر هوایی به صورت مزمن شناسایی میشود. این بیماری به مرور زمان بدتر میشود. اصلیترین نشانههای این بیماری شامل مواردی همچون تنگی نفس، سرفه و ایجاد خلط سینه است.[۱] بیشتر افرادی که ""برونشیت مزمن"" دارند، به COPD مبتلا میشوند.[۲]
معمولترین عامل ایجاد COPD استعمال دخانیات است، البته عوامل دیگری همچون آلودگی هوا و وراثت نیز نقش کمتری در ایجاد آن دارند.[۳] در کشورهای در حال توسعه، یکی از منابع اصلی آلودگی هوا، آتشهای خوراکپزی و بخاریهایی است که تهویهٔ مناسبی ندارند. در صورتی که افراد به صورت مداوم در معرض این عوامل تحریککننده باشند، ریههای آنها دچار التهاب و واکنش همراه با آماس میشود که ناشی از تنگ شدن مسیرهای هوایی کوچک و بافت ریوی موسوم به آمفیزم است.[۴] تشخیص این بیماری بر اساس تنگی نفس صورت میگیرد که میزان آن با آزمایشهای عملکرد ریه اندازهگیری میشود.[۵] بر خلاف بیماری آسم، تنگی نفس در این بیماری با استفاده از دارو کاهش نمییابد.
با کم کردن میزان قرار گرفتن در معرض عوامل شناخته شده این بیماری میتوان از آن جلوگیری کرد. این امر با تلاشهایی برای کاهش سیگار کشیدن و افزایش کیفیت هوای محیطهای داخلی و خارجی نیز همراه است. درمانهای بیماری COPD شامل این موارد میشود: ترک سیگار، واکسیناسیون، توانبخشی و مواد استنشاقی گشادکننده برونش و کورتیکواستروئیدها. درمان طولانیمدت با اکسیژن یا پیوند ریه میتواند برای برخی افراد مناسب باشد.[۴] برای آنهایی که بدتر شدن و حاد شدن را به صورت دورهای دارند، ممکن است به استفاده از داروهای متعدد و بستری شدن در بیمارستان نیاز باشد.
در جهان، این بیماری حدود ۳۲۹ میلیون نفر، تقریباً پنج درصد از جمعیت دنیا را مبتلا ساخته است. در سال ۲۰۱۲، این بیماری سومین عامل اصلی در مرگ افراد بوده که بیش از ۳ میلیون نفر را به کام مرگ فرستاده است.[۶] این میزان مرگ به دلیل افزایش نرخ سیگارکشیدن و بالارفتن میانگین سنی جمعیت در بسیاری از کشورها افزایش مییابد.[۷]
علامتها و نشانههای بیماری
معمولترین نشانههای بیماری COPD تولید خلط سینه دشواری تنفس و ایجاد سرفه است.[۸] این نشانهها به مدتی طولانی همراه بیمار خواهند بود.[۴] هنوز مشخص نیست که انواع مختلفی از بیماری COPD وجود دارد یا خیر.[۳] در حالی که در گذشته، این بیماری به دو نوع آمفیزم و برونشیت مزمن تقسیم میشد، اما آمفیزم تنها توصیف تغییرات ریوی است و خودش بیماری به حساب نمیآید و برونشیت مزمن نیز توصیف نشانهای است که میتواند همراه با COPD ظاهر شود و یا این که نشود.[۱]
سرفه
سرفهٔ مزمن معمولاً اولین نشانهای است که اتفاق میافتد. در صورتی که سرفه در بیش از سه ماه یک سال و در دو سال متوالی همراه با تولید خلط و بدون هیچ گونه دلیلی وجود داشته باشد طبق تعریف میتواند نشانهٔ برونشیت مزمن باشد. این شرایط ممکن است که قبل از پیشرفت کامل COPD اتفاق بیفتد. ممکن است میزان خلطی که ایجاد میشود در ساعتها و روزهای مختلف متفاوت باشد. در برخی موارد امکان دارد که سرفه در بیمار وجود نداشته باشد و یا تنها گاهی اوقات ایجاد شود و همچنین ممکن است به همراهش خلط رخ ندهد. برخی افراد ممکن است نشانههای این بیماری را با سرفهٔ افراد سیگاری اشتباه بگیرند. ممکن است بسته به عوامل فرهنگی و یا اجتماعی برخی خلط را فرو برند یا اینکه تف کنند. سرفههای شدید ممکن است باعث شکستگی دندهها یا از دست دادن هوشیاری به مدت کوتاه گردد. افرادی که به بیماری COPD مبتلا میشوند، معمولاً سابقهٔ بیماری سرماخوردگی معمولی دارند که مدت زمانی طولانی به طول میانجامد.[۸]
تنگی نفس
تنگی نفس اغلب نشانهای است که افراد را بیش از همه اذیت میکند.[۹] معمولاً افراد این نشانه را این گونه توصیف میکنند: «نفس کشیدن مرا به زحمت میاندازد،» «حس میکنم که نفسم بند آمده» یا «نمیتوانم نفس عمیقی بکشم و هوای زیادی را وارد ریههایم کنم.»[۱۰] البته ممکن است که عبارات مختلفی در فرهنگهای گوناگون استفاده شود. معمولاً تنگی نفس با اعمال فشار بدتر میشود و مدتی طولانی ادامه مییابد و به مرور اوضاع به مراتب ناخوشایندتر نیز میگردد.[۸] در مراحل پیشرفته این اتفاق ممکن است که در مواقع استراحت و در همه حال رخ دهد.[۱۱][۱۲] افرادی که بیماری COPD دارند، این بیماری نشانهٔ آشفتگی و کیفیت بد زندگی آنهاست.[۸] بسیاری از افراد با نمونههای شدید بیماری COPD مجبور به نفس کشیدن از طریق لبهای فشرده میشوند و این امر در برخی افراد میتواند تنگی نفس را بهتر کند.[۱۳][۱۴]
ویژگیهای دیگر
در بیماری COPD ممکن است که بازدم بیشتر از دم طول بکشد.[۱۵] تنگ شدن قفسهٔ سینه ممکن است اتفاق بیفتد[۸] اما معمول نیست و ممکن است که به خاطر مشکل دیگری ایجاد شده باشد.[۹] آنهایی که مسیر هواییشان مسدود شده، ممکن است خس خس کردن داشته باشند یا هنگام معاینه سینه با گوشی پزشکی و موقعی که میخواهند نفس را به داخل ریهها بفرستند، صدای خفیفی شنیده شود.[۱۵] گشاد شدن سینه یکی از علائم بیماری COPD است. اما نسبتاً نامحتمل است.[۱۵] نشستن به شکل چمباتمه با بدتر شدن بیماری رخ میدهد.[۲] نمونههای پیشرفتهٔ بیماری COPD باعث فشار بالا در شریانهای شُش میشود که باعث مواردی همچون از کار افتادن بطن راست قلب میشود.[۴][۱۶][۱۷] این وضعیت نارسایی قلبی ریوی نامیده میشود و به تورم پاها[۸] و تورم ورید گردن[۴] منجر میگردد. بیماری COPD بیش از هر بیماری ریوی دیگری عامل نارسایی قلبی ریوی است.[۱۶] از زمان استفاده از اکسیژن مکمل، دیگر نارسایی قلبی ریوی کمتر اتفاق میافتد.[۲] بیماری COPD اغلب به همراه وضعیتهای دیگری نیز پیش میآید که بخشی از آن به خاطر عوامل خطر مشترک است.[۳] این وضعیتها شامل این موارد میشوند: بیماری ایسکمیک قلب، فشار خون بالا، مرض دیابت، از بین رفتن حجم ماهیچهها، پوکی استخوان، سرطان ریه، اختلال اضطراب، افسردگی.[۳] ممکن است در کسانی که به نمونهٔ شدید این بیماری مبتلا هستند، که احساس همیشگی خسته بودن علامتی طبیعی باشد.[۸] چماقی شدن ناخن انگشتها ویژگی انحصاری بیماری COPD نیست و لازم است تحقیقات سریعی برای روشن شدن احتمال بیماری سرطان ریه انجام شود.[۱۸]
نوع شدید
نوع شدید و حاد نوع شدید و حاد COPD به این شکل تعریف میشود: افزایش تنگی نفس، افزایش تولید خلط سینه، تغییر رنگ خلط سینه از سفید شفاف به سبز یا زرد، یا افزایش میزان سرفه در شخصی که به COPD مبتلاست.[۱۵] این امر میتواند نشانههای تنفس بیش از حد همچون سریع شدن تنفس، بالارفتن میزان تپش قلب، عرق ریختن، استفاده شدید از ماهیچههای گردن، یک نوع کبودی آبی رنگ روی پوست و آشفتگی یا در نمونههای بیماری بسیار شدید رفتار تهاجمی باشد.[۱۵][۱۹] همچنین ممکن است که هنگام معاینه با گوشی پزشکی از ریهها صدای ترق توروق شنیده شود.[۲۰]
عامل بیماری
عامل اصلی بیماری COPD کشیدن دخانیات یا قرار گرفتن در معرض بیماری به خاطر شغل و آلودگی آتشهای محیطهای داخلی است که در برخی از کشورها عوامل بسیار مهمی هستند.[۱] عموماً این نوع در معرض قرار گرفتن باید در طول چندین دهه اتفاق بیفتد تا عوارض این بیماری ظاهر شود.[۱] سابقهی ژنتیکی فرد نیز میتواند بر روی این خطر تأثیرگذار باشد.[۱]
سیگار کشیدن
عامل خطر اصلی برای بیماری COPD در سطح جهانی دخانیات است.[۱] حدود بیست درصد از افراد سیگاری در معرض خطر ابتلا به COPD هستند، [۲۲] و نیمی از آنهایی که در تمام عمرشان سیگار کشیدهاند، به این بیماری مبتلا خواهند شد.[۲۳] در ایالات متحده و بریتانیا، 80 تا 95 درصد از افراد مبتلا به COPD یا در حال حاضر سیگاری هستند و یا این که قبلاً سیگار میکشیدهاند.[۲۲][۲۴][۲۵] احتمال پیشرفت بیماری با میزان زمان کلی قرار گرفتن در معرض دود سیگار افزایش مییابد.[۲۶] علاوه بر اینها، زنان بیشتر از مردان در برابر اثرات زیانبار سیگار کشیدن آسیبپذیر هستند.[۲۵] برای افراد غیرسیگاری، استنشاق دود سیگار افراد سیگاری در بیست درصد از موارد عامل این بیماری بوده است.[۲۴] دیگر انواع دخانیات مانند، ماریجوانا، سیگار برگ و قلیان نیز ممکن است ایجاد خطر نمایند.[۱] زنانی که در دورهی بارداری خود سیگار میکشند، ممکن است که خطر ابتلای کودک خود به بیماری COPD را افزایش دهند.[۱]
آلودگی هوا
آن دسته از آتشهای پختوپز خانه که بهندرت تهویه میشوند و اغلب با سوختهایی همچون سوخت زیستتوده همچون چوب و فضولات حیوانات ایجاد میشوند، باعث آلودگی هوای محیطهای داخلی میشوند و یکی از عوامل اصلی بیماری COPD در کشورهای درحال توسعه محسوب میشوند.[۲۷] این نوع آتشها توسط حدود سه میلیارد انسان برای پختوپز و گرم کردن به کار میروند که در نتیجه سلامت این افراد تحت تأثیر این آتشها قرار میگیرد و در این میان زنان به خاطر در معرض بودن زیادتر تأثیر بیشتری میبینند.[۱]خطای یادکرد: برچسب <ref> غیرمجاز؛ نامهای غیرمجاز یا بیش از اندازه (). مردمی که در شهرهای بزرگ زندگی میکنند، در مقایسه با مردم مناطق روستایی بیشتر در معرض بیماری COPD هستند.[۲۸] در حالی که آلودگی هوای شهری عاملی کمکی در تشدید این بیماری است، نقش کلی آن به عنوان عامل بیماری COPD نامشخص میباشد.[۱] در مناطقی که کیفیت هوای نامناسبی دارند، به عنوان مثال آنهایی که تحت تأثیر گازهای خروجی هستند، عموماً میزان بیشتری بیماری COPD مشاهده میشود.[۲۹] اگرچه به اعتقاد بسیاری از کارشناسان اثر کلی آن در برابر دود سیگار کمتر است.[۱]
در معرض بودن به خاطر حرفه
در معرض بودن شدید و به مدت طولانی در محیطهای کاری که آلوده به گرد و خاک، مواد شیمیایی و دود است، خطر ابتلا به بیماری COPD را در افراد سیگاری و غیرسیگاری افزایش میدهد.[۳۰] به اعتقاد کارشناسان در معرض بودن به خاطر محیط کاری عامل ده تا بیست درصد موارد ابتلای این بیماری است.[۳۱] کارشناسان ایالات متحده معتقدند که در این کشور این موارد، عامل بیماری تا سی درصد ابتلای کسانی باشد که هیچ گاه سیگار نکشیدهاند و در کشورهایی که قوانین الزامآور مناسبی ندارند، احتمال خطر بیشتری وجود دارد.[۱] تعدادی از صنایع و منابع عوامل این بیماری شامل میشوند که از این قبیل میتوان [۲۹] به جاهایی که گرد و غبار زیادی دارند، مشاغلی که با موادی همچون کادمیو و ایزوسینات درگیر هستند و دودهای ناشی از جوشکاری اشاره کرد.[۳۰] کارهای کشاورزی نیز یکی از موارد خطرناک به شمار میرود.[۲۹] در بعضی مشاغل، خطرات برابر با نصف تا دو پاکت سیگار در روز برآورد شده است.[۳۲] در معرض غبار سیلیس بودن نیز میتواند باعث بیماری COPD گردد که برای سیلیکوزیس خطر غیرمرتبط گزارش شده است.[۳۳] اثرات منفی قرار گرفتن در معرض گرد و غبار و همچنین دود سیگار رو به افزایش و احتمالاً بیش از اینها است.[۳۲]
عامل وراثت
عامل وراثت در پیشرفت و افزایش بیماری COPD نقش دارد.[۱] احتمال این امر در میان بستگان افرادی که این بیماری را دارند و سیگاری هستند در مقایسه با غیرسیگاریها بیشتر است.[۱] در حال حاضر، تنها عامل خطر ناشی از وراثت که مشخص شده، کمبود آلفا-۱ آنتیتریپسین (AAT) است.[۳۴] این خطر عملاً در صورتی است که شخص دارای کمبود آلفا-۱ آنتیتریپسین همچنین سیگاری هم باشد.[۳۴] این عامل در یک تا پنج درصد از موارد باعث ابتلا به بیماری میشود [۳۴][۳۵] و این شرایط در میان تقریباً هر سه تا چهار نفر از ده هزار نفر وجود دارد.[۲] عوامل وراثتی دیگری نیز تحت مطالعه و تحقیق قرار دارند [۳۴] که این عوامل میتواند زیاد باشد.[۲۹]
سایر عوامل
عوامل دیگری هستند که ارتباط کمتری با بیماری COPD دارند. میزان خطر در افراد فقیر بیشتر است، اگرچه مشخص نیست که خودِ فقر باعث این بیماری است یا عوامل دیگر مرتبط با فقر همچون، آلودگی هوا و سوءتغذیه.[۱] شواهد اولیه نشان میدهد که افراد مبتلا به آسم و بیشفعالیت مسیر هوا در معرض خطر بیشتری از بیماری هستند.[۱] عوامل مرتبط با تولد از قبیل وزن کم هنگام تولد نیز ممکن است در این امر نقش داشته باشد، درست همان طور که بیماریهای مسری دیگری همچون اچآیوی و مرض سل با این بیماری ارتباط دارند.[۱] عفونت تنفسی همچون ذاتالریه به نظر در افزایش بیماری COPD، حداقل در بزرگسالان تأثیری ندارند.[۲]
تشدید بیماری
تشدید حاد بیماری (بدتر شدن ناگهانی علائم) [۳۶] معمولاً با عفونت یا آلایندههای محیطی یا گاهی اوقات با عوامل دیگری همچون درمانهای نامناسب بیشتر میشود.[۳۷] عفونت در 50 تا 75 درصد از موارد، منشاء آلودگی به این بیماری است.[۳۷][۳۸] که در این میان باکتریها 25 درصد، ویروسها 25 درصد و هر دو با هم نیز 25 درصد را به خود اختصاص دادهاند.[۳۹] آلایندههای محیطی هم شامل کیفیت هوای داخلی و هم کیفیت هوای خارجی میشود.[۳۷] قرار گرفتن در معرض دود سیگار خود یا دیگران خطر را افزایش میدهد.[۲۹] همچنین هوای سرد نیز میتواند نقش داشته باشد، چرا که بیشتر موارد تشدید بیماری معمولاً در زمستان اتفاق میافتد.[۴۰] کسانی که به بیماریهای شدید پنهان دیگر مبتلا هستند، موارد تشدید بیماری بیشتری دارند: در بیماری خفیف 1.8 در هر سال، در بیماری حالت متوسط دو تا سه در هر سال، و حالت شدید 3.4 در سال.[۴۱] کسانی که موارد بسیاری از تشدید بیماری را دارند، میزان کاهش عملکرد ریههایشان بیشتر است.[۴۲] آمبولی ریوی (لخته شدن خون در ریهها) میتواند نشانههای بیماری را در افرادی که از قبل مبتلا به COPD شدهاند، بدتر نماید.
فیزیولوژی آسیب

این بیماری نوعی بیماری ریوی خفهکننده است که در آن محدود شدن مسیر هوایی به صورت مزمن و کاملاً قابل برگشت است و عمل بازدم به صورت کامل (به صورت محبوس شدن هوا) به سختی انجام میشود.[۳] مسیر هوایی محدود و نامناسب نتیجهی از کارافتادگی بافت ریه (معروف به امفیزیم) و کاهش مسیرهای هوایی کوچک معروف به برونش مسدودکننده نیز میباشد. نتیجهی نسبی این دو عامل در میان افراد متفاوت است.[۱] از بین رفتن مسیرهای هوایی در حالت شدید میتواند باعت تشکیل کیسههای هوایی بزرگ شود — که به bullae معروف است و جایگزین بافت ریهها میشود. این نوع تشکیل بیماری امفیزم bullous نام دارد.[۴۳]
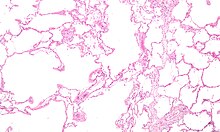
بیماری COPD به عنوان واکنش ویژه و مزمن عفونتی در مقابل عوامل محرکی شکل میگیرد که وارد ریه شده و همراه با تنفس پیشرفت میکند.[۱] عفونتهای باکتریایی مزمن نیز میتوانند به این حالت عفونتی بیفزایند.[۴۲] سلولهای عفونتی که درگیر این بیماری میشوند شامل neutrophil granulocyteها و یاخته بیگانهخوار بزرگ هستند که دو نوع از سلولهای گلبول سفید خونی به شمار میروند. افرادی که سیگار میکشند همچنین دارای eosinophil هستند که مشابه آسم است. بخشی از این واکنش سلولی از سوی واسطهای عفونی از قبیل chemotactic factors ایجاد میشود. روندهای دیگری که در آسیب دیدن ریهها دخیل هستند، شامل تنش اکسایشی ایجاد شده توسط مقادیر زیاد رادیکالهای آزاد در دود دخانیات هستند و با سلولهای عفونتی و ازکارافتادگی بافت متصلکننده در ریهها به وسیلهی پروتازها آزاد میگردند که بازدارندههای پروتازی به حد کافی جلوی آنها را نگرفته است. نابودی بافت متصلکنندهی ریهها چیزی است که در نهایت منجر به امفیزم میشود و به دنبال آن جریان هوا کم میشود و در نهایت جذب و آزادسازی اندک گازهای تنفسی را به دنبال میآورد.[۱] بخشی از نابودی ماهیچهای که در بیماری COPD رخ میدهد، ممکن است به خاطر آن دسته از واسطهای عفونی باشد که توسط ریهها وارد خون میشود.[۱]
محدود شدن مسیرهای هوایی به دلیل عفونت و آسیب دیدن درون آنها رخ میدهد. بدین وسیله فرد نمیتواند در نهایت به صورت کامل هوا را از ریههای خود خارج کند. بیشترین میزان محدود شدن مسیر هوایی هنگام بیرون دادن نفس اتفاق میافتد، چرا که در این زمان فشار موجود در سینه این مسیرها را متراکم میسازد.[۴۴] در نتیجه، در هنگام آغاز تنفس جدید هوای بیشتری از تنفس قبلی درون ریهها باقی میماند و همین امر باعث افزایش حجم هوای موجود در ریهها در زمان معین میگردد، روندی که تورم حاد یا حبس هوا نام دارد.[۴۴][۴۵] برخی موارد شامل اندکی از hyperresponsiveness مسیر هوایی به عوامل محرک میشود که در آسم یافت میشود.[۲]
سطح پایین میزان اکسیژن و در نهایت، سطح بالایی از دیاکسید کربن در خون میتواند به خاطر کم بودن تبادل گاز اتفاق بیفتد که ناشی از کاهش تجدید هوا در اثر مسدود شدن مسیرهای هوایی است و التهاب شدید و کاهش میزان نفس کشیدن را موجب میشود.[۱] هنگام تشدید بیماری، التهاب مسیرهای هوایی نیز افزایش مییابد که باعث زیاد شدن میزان التهاب شدید و محدود شدن مسیر هوای تنفسی و بدتر شدن روند انتقال گاز شود. این امر ممکن است منجر به تجدید هوای ناکافی و در نهایت پایین آمدن سطح اکسیژن خون گردد.[۴] سطح پایین اکسیژن، در صورتی که به مدت زیادی ادامه یابد، میتواند باعث تنگ شدن عروق خونی در ریهها شود، در حالی که امفیزم باعث از بین رفتن مویرگهای موجود در ریهها میگردد. هر دوی این تغییرات باعث افزایش فشار خون در عروقهای ریوی میشود که ممکن است cor pulmonale را به دنبال آورد.[۱]
تشخیص
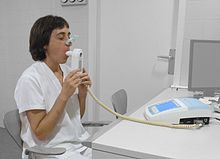
معاینه جهت تشخیص بیماری COPDباید در تمامی افراد بین سنین 35 تا 40 سال که دارای کوتاهی تنفس، سرفهی مزمن، تولید خلط و یا سرماخوردگیهای مداوم در طول فصل زمستان هستند و کسانی که سابقهی قرار گرفتن در معرض عوامل خطر بیماری را دارند صورت گیرد.[۸][۹] تنفسسنجی به دنبال آن صورت میگیرد تا تشخیص تأیید شود.[۸][۴۶]
تنفسسنجی
آزمایش تنفسسنجی اندازهٔ مسدود بودن مسیر هوایی موجود را میسنجد و عموماً بعد از استفادهٔ bronchodilator به کار میرود که نوعی درمان برای بازکردن مسیرهای هوایی است.[۴۶] دو مؤلفهٔ اصلی با این تشخیص اندازهگیری میشوند: حجم هوای تنفسی تحمیلی در یک ثانیه (FEV1) از تنفس که بیشترین میزان هوایی است که میتواند در اولین ثانیهٔ تنفس وارد ریهها گردد و ظرفیت حیاتی تحمیلی (FVC) که بیشترین میزان هوایی است که میتواند در یک نفس عمیق وارد ریهها شود.[۴۷] معمولاً ۷۵ تا ۸۰ درصد از میزان FVC در اولین ثانیه خارج میشود[۴۷] و FEV 1نسبت FVC کمتر از هفتاد درصد در شخصی با علائم COPD نشان میدهد که وی مبتلا به این بیماری شده است.[۴۶] بر اساس این معیارها، آزمایش تنفسسنجی میتواند از قبل به تشخیص در سالمندان بینجامد.[۴۶] معیار مؤسسهٔ ملی مزایای کلینیکی علاوه بر اینها شامل اندازهٔ FEV 1 کمتر از هشتاد درصد پیشبینی شده است.[۹] شواهد استفاده از تنفسسنجی برای افرادی که فاقد علائم هستند در تلاش برای تشخیص زودتر شرایط نتیجه قاطعی ندارد و در نتیجه در حال حاضر توصیه نمیشود.[۸][۴۶] بیشترین میزان جریان تنفسسنجی (حداکثر سرعت نفس کشیدن)، که معمولاً در تشخیص بیماری آسم به کار میرود، برای شناسایی COPD کافی نیست.[۹]
شدت
روشهای زیادی برای تعیین تأثیر COPD بر روی افراد وجود دارد.[۸] پرسشنامه اصلاح شده شورای تحقیقات پزشکی انگلستان (nMRC) یا تست ارزشیابی COPD (CAT) پرسشنامههای سادهای هستند که ممکن است برای تعیین شدت علائم استفاده شوند. اعداد اختصاص داده شده به CAT بین ۰ تا ۴۰ میباشد و هرچه این عدد بزرگتر باشد، بیماری شدیدتر است.[۴۸] تنفسسنجی ممکن است به تعیین شدت محدودیت عبور جریان هوا کمک کند.[۸] این میزان معمولاً بر اساس FEV1 است و به عنوان درصد «معمولی» پیشبینیشده برای سن، جنسیت، قد و وزن فرد میباشد.[۸] هر دو رهنمود آمریکایی و اروپایی توصیه میکنند که توصیههای درمانی تا حدی بر پایه FEV1 قرار بگیرد. رهنمودهای GOLD پیشنهاد میکند افراد بر اساس ارزیابی نشانهها و محدودیت عبور جریان هوا به چهار گروه تقسیم شوند.[۸] کاهش وزن و ضعف عضلات و همچنین وجود بیماریهای دیگر نیز باید مد نظر قرار گیرد.[۸]
تستهای دیگر
انجام رادیوگرافی قفسه سینه و شمارش کامل خون ممکن است در زمان تشخیص، احتمال ابتلا به شرایط دیگر را از میان بردارد.[۴۹] نشانههای مخصوص در رادیوگرافی شامل گشاد شدن ششها، دیافراگم صاف، فضای خالی افزایش یافته پشت جناغ و آبکیسه میباشد، این در حالی است که میتواند بیماریهای ریوی دیگر مانند سینهپهلو، اِدِم ریه یا پنوموتوراکس را شامل نشود.[۵۰] اسکن رزلوشن بالای توموگرافی رایانهای از سینه ممکن است پخش آمفیزم در ریه را نشان دهد و میتواند احتمال ابتلا به بیماریهای ریوی دیگر را از میان بردارد.[۲] این مورد، غیر از مواقعی که عمل جراحی انجام شده است، به ندرت بر مدیریت بیماری تأثیر میگذارد. فشار گاز خون شریانی برای تعیین نیاز به اکسیژن استفاده میشود و برای افرادی که FEV1 آنها کمتر از ۳۵٪ پیشبینی شده است، افرادی که اشباع اکسیژن خون آنها کمتر از ۹۲٪ است و افرادی که علائم نارسایی احتقانی قلبی دارند توصیه میشود. در مناطقی از جهان که نقص آنتی تریپسین آلفا-۱ شایع است، باید از افراد دچار COPD (مخصوصاً افراد زیر ۴۵ سال که آمفیزم روی قسمتهای تحتانی ریههایشان اثر گذاشته است) آزمایش گرفته شود.[۸]
-
Chest X-ray demonstrating severe COPD. Note the small heart size in comparison to the lungs.
-
A lateral chest x-ray of a person with emphysema. Note the barrel chest and flat diaphragm.
-
Lung bulla as seen on CXR in a person with severe COPD
-
A severe case of bullous emphysema
-
Axial CT image of the lung of a person with end-stage bullous emphysema.
تشخیص افتراقی
COPD باید از دلایل دیگر تنگی نفس مانند نارسایی قلب، آمبولی ریه، سینه پهلو و پنوموتوراکس متمایز شود. اکثر افراد مبتلا به COPD به طور اشتباه فکر میکنند که آسم دارند.[۱۵] تفاوت بین آسم و COPD بر اساس نشانههای آن، سابقه سیگار کشیدن و اینکه محدودیت جریان هوا با برونکودیلاتور در دمسنجی برگشتپذیر است یا خیر.[۵۱] سل نیز ممکن است با سرفه مزمن همراه باشد و باید در مناطقی که رواج دارد در نظر گرفته شود.[۸] شرایط غیرمعمول که ممکن است به همین روش خود را نشان دهند شامل دیسپلازی ریوی و برونشیولیت اوبلیتران میشود.[۴۹] برونشیت مزمن ممکن است با جریان هوای معمولی رخ دهد و در این شرایط به عنوان COPD طبقهبندی نمیشود.
پیشگیری
میتوان از طریق کاهش سیگار و بهبود کیفیت هوا از به وجود آمدن اکثر موارد COPD جلوگیری کرد.[۲۹]واکسیناسیون آنفلوآنزا سالانه در افراد دارای COPD باعث کاهش شدت بیماری، بستری شدن و مرگ میشود.[۵۲][۵۳]واکسیناسیون پنوموکوک نیز ممکن است مفید باشد.[۵۲]
ترک سیگار
دور نگه داشتن مردم از استعمال دخانیات یکی از جنبههای کلیدی جلوگیری از COPD است.[۵۴] سیاستهای دولتها، سازمانهای بهداشت عمومی و نهادهای مخالف مصرف سیگار میتواند به وسیله بر حذر داشتن مردم در رابطه با شروع استعمال دخانیات و تشویق آنها به ترک آن باعث کاهش نرخ استعمال دخانیات شود.[۵۵] منع استعمال دخانیات در مکانهای عمومی و محل کار اقدامات مهمی برای کاهش قرار گرفتن مردم در معرض دود سیگار است و این در حالی است که مکانهای دیگری که محدودیتهای بیشتری دارند بیشتر توصیه میشود.[۲۹] ترک سیگار در افراد سیگاری تنها معیاری است که نشان از کاهش شدت COPD دارد.[۵۶] این امر حتی در مراحل بعدی بیماری باعث کاهش نرخ بدتر شدن عملکرد ریه تأخیر در شروع ناتوانیهای بعدی و مرگ خواهد شد.[۵۷] ترک سیگار با تصمیم فرد در رابطه با ترک آن شروع میشود و به عمل او برای ترک سیگار ختم میشود. معمولاً قبل از ترک همیشگی سیگار باید چند بار ترک ناموفق انجام شود.[۵۵] ترک سیگار برای بیش از ۵ سال، در نزدیک به ۴۰٪ افراد منجر به ترک همیشگی آن میشود.[۵۸] برخی افراد سیگاری تنها با قدرت اراده خود میتوانند برای همیشه سیگار را کنار بگذارند. به هرحال، سیگار بسیار اعتیادآور است[۵۹] و بسیاری از افراد سیگاری به حمایت بیشتر نیاز دارند. احتمال ترک سیگار با حمایت اجتماعی، شرکت در جلسات برنامههای ترک سیگار و استفاده از داروهایی نظیر درمان جایگزینی نیکوتین، بوپروپیون و وارنسیلین بیشتر میشود.[۵۵][۵۸]
سلامت شغلی
اقدامات زیادی انجام شده است تا احتمال ابتلای کارگرانی که در صنایع پرخطر مانند معدن، ساختوساز و سنگتراشی کار میکنند به COPD کمتر شود.[۲۹] مثالهایی از این اقدامات شامل این موارد میشود: به وجود آوردن سیاست عمومی،[۲۹] آموزش این خطرات به کارگران و مدیران، تشویق به ترک سیگار،]]معاینه [[کارگران برای اولین نشانههای COPD، استفاده از ماسک و کنترل گردوخاک.[۶۰][۶۱] کنترل مؤثر گردوخاک میتواند از طریق بهبود تهویه، استفاده از اسپری آب و استفاده از روشهای معدنکاری که به وجود آمدن گردوخاک را به حداقل خود میرساند.[۶۲] در صورتی که علائم COPD در کارگری پدید آمد، میتوان با قرار نگرفتن در معرض گردوخاک، به عنوان مثال تغییر نقش شغلی، از آسیب بیشتر به ریه جلوگیری کرد.[۶۳]
آلودگی هوا
میتوان هوای داخل و بیرون ساختمان را بهبود بخشید، که باعث جلوگیری از COPD میشود یا از تشدید بیماری موجود جلوگیری میکند.[۲۹] این کار میتواند توسط اقدامات سیاستگذاری عمومی، تغییر در فرهنگ زندگی و درگیر شدن شخصی صورت گیرد.[۶۴] تعدادی از کشورهای پیشرفته از طریق وضع قوانین به طور موفقیتآمیزی کیفیت هوا را بهبود دادهاند. . این امر منجر به بهبود عملکرد ریه افراد ساکن در این کشورها شده است.[۲۹] در صورتی که در روزهایی که هوای بیرون آلوده است افراد متبلا به COPD در خانه بمانند، نشانههای کمتری را تجربه میکنند.[۴]
یکی از اقدامات اصلی کاهش قرار گرفتن در معرض دود حاصل از آشپزی و سوختهای مورد استفاده برای تولید گرما میباشد که میتواند از طریق تهویه مناسب منازل و استفاده از گاز و دودکش بهتر حاصل شود.[۶۴] گازهای مناسب میتواند تا ۸۵٪ کیفیت هوای داخل خانه را بهبود ببخشند. استفاده از منابع انرژی جایگزین مانند پختوپز خورشیدی و گرمایش الکترونیکی همانند استفاده از سوختهایی مانند نفت سفید یا زغالسنگ به جای زیستتودهها نیز برای بهبود هوای داخل خانه مؤثر است. [۲۹]
درمان
درمان شناخته شدهای برای COPD وجود ندارد، اما نشانههای آن قابل درمان بوده و پیشرفت آن قابل کم شدن است.[۵۴] اهداف اصلی مدیریت شامل کاهش فاکتورهای خطر، مدیریت COPD ثابت، جلوگیری و درمان تشدید بیماری و مدیریت بیماریهای مرتبط میباشد.[۴] تنها معیاری که کاهش مرگومیر را نشان داده است ترک سیگار و استفاده از اکسیژن اضافی است.[۶۵] ترک سیگار خطر مرگ را تا ۱۸٪ کاهش میدهد.[۳] توصیههای دیگر شامل این موارد میشود: واکسیناسیون آنفلوآنزا یک بار در سال، واکسیناسیون پنوموکوک هر پنج سال و قرار گرفتن کمتر در معرض هوای آلوده.[۳] در موارد پیشرفته بیماری، مراقبت تسکینی ممکن است باعث کاهش علائم بیماری شود و مورفین احساس کوتاهی نفس را افزایش دهد.[۶۶] ممکن است از تهویه غیرتهاجمی برای کمک به تنفس استفاده کرد.[۶۶]
ورزش
توانبخشی ریوی یک برنامه ورزشی، مدیریت بیماری و مشورتی است که به منظور کمک به فرد تنظیم شده است.[۶۷] ثابت شده است توانبخشی ریوی در افرادی که به تازگی در آنها بیماری شدت گرفته باعث بهبود کلی کیفیت زندگی و توانایی ورزش و کاهش مرگومیر شده است.[۶۸] این برنامه همچنین حس کنترلی که فرد در برابر بیماری خود دارد و همچنین احساسات بیماران را بهبود بخشیده است.[۶۹] به نظر میرسد فعالیتهای مربوط به داخل دادن هوا به ریه نقش چندانی در این موارد ندارد.[۱۴] وزن زیاد یا کم میتواند بر نشانههای بیماری، میزان ناتوانی و تشخیص COPD تأثیر بگذارد. افرادی دچار COPD که وزن کمی دارند میتوانند به وسیله افزایش دریافتی کالری، قدرت عضلههای تنفسی خود را افزایش دهند.[۴] این امر با ترکیب با ورزش منظم یا برنامه توانبخشی ریوی میتواند منجر به بهبود علائم COPD شود. تغذیه مکمل برای افراد دچار سوء تغذیه مؤثر است.[۷۰]
برونکودیلاتورها
برونکودیلاتورهای استنشاقی از درمانهای اولیه مورد استفاده هستند[۳] و درکل اندکی تأثیر دارند.[۷۱] دو نوع اصلی آن وجود دارد، بتا ۲ آگونیست و آنتی گولینرژیک؛ هر دو به صورت طولانی اثر و کوتاه اثر موجود میباشند. آنها باعث کاهش تنگی نفس، خس خس سینه و محدودیت ورزش شده و کیفیت زندگی بهبود یافته را به همراه دارند.[۷۲] مشخص نیست آیا وضعیت پیشرفت بیماری موجود را تغییر میدهند یا خیر.[۳]
در افرادی که دچار بیماری ملایم هستند، توصیه میشود عوامل زود اثر هنگام نیاز استفاده شوند.[۳] در افرادی که دچار بیماری ملایم هستند، عوامل طولانی اثر توصیه میشود.[۳] در صورتی که برونکودیلاتور طولانی اثر کافی نباشد، کورتیکواستروئید استنشاقی افزوده میشود.[۳] در رابطه با عوامل طولانی اثر، مشخص نیست آیا تیوتروپیوم بروماید (یک آنتی کولینرژیک طولانی اثر) یا بتا آگونیست طولانی اثر (LABAs) بهتر است و ارزش دارد هر دو را امتحان کرده و از هرکدام که بهتر بود برای همیشه استفاده کرد.[۷۳] هر دو نوع این عوامل خطر وخیمتر شدن بیماری را ۲۵-۱۵٪ کاهش دهند.[۳] این در حالی است که استفاده هر دو در یک زمان مفید باشد، این فایده، در صورت وجود، تأثیر بحثبرانگیزی است.[۷۴]
چند آگونیست بتا ۲ زود اثر از جمله سالبوتامول (Ventolin) و تربوتالین موجود است.[۷۵] آنها علائم را برای چهار تا شش ساعت تسکین میدهند.[۷۵] آگونیست بتا ۲ طولانی اثر مانند سالمترول در اکثر موارد به عنوان درمان نگاهدارنده استفاده میشود. بعضی افراد احساس میکنند مدارک مفید بودن آن محدود است،[۷۶] این در حالی است که بعضی دیگر شواهد مفید بودن آن را قبول دارند.[۷۷][۷۸] به نظر میرسد استفاده طولانی مدت برای بیماران COPD ضرر نداشته باشد[۷۹] اما اثراتی مانند لرزش و تپش قلب دارد.[۳] هنگامی که با استروئید استنشاقی استفاده میشوند خطر سینه پهلو را افزایش میدهند.[۳] این در حالی است که ممکن است استروئید و LABAs با هم اثر بهتری داشته باشند،[۷۶] مشخص نیست این مزیت جزئی در برابر خطرات افزایش یافته به وجود آمده زیاد نباشد.[۸۰]
دو آنتی کولینرژیک اصلی یعنی ایپراتروپیوم و تیوتروپیوم برای COPD استفاده میشود. ایپراتروپیوم یک عامل زود اثر است در حالی که تیوتروپیوم یک عامل طولانی اثر است. تیوتروپیوم با کاهش شدت گرفتن بیماری و بهبود کیفیت زندگی ارتباط دارد[۷۴] و بهتر از ایپراتروپیوم عمل میکند.[۸۱] تیوتروپیوم بر نرخ مرگومیر یا بستری شدن تأثیر ندارد.[۸۲] آنتی کولینرژیکها باعث خشکی دهان و علائم مجازی اداری میشوند.[۳] آنها همچنین با افزایش خطر بیماریهای قلبی و سکته مغزی میشود.[۸۳][۸۴]اکلیدینیوم، یک عامل طولانی اثر دیگر که در سال ۲۰۱۲ وارد بازار شد به عنوان جایگزین تیوتروپیوم مورد استفاده قرار میگیرد.[۸۵][۸۶]
کورتیکواستروئیدها
کورتیکواستروئیدها معمولاً به صورت استنشاقی مورد استفاده قرار میگیرند اما ممکن است به صورت قرص استفاده شوند و از تشدید بیماری جلوگیری کنند. اگرچه کورتیکواستروئیدها (ICS) برای افرادی که دچار COPD ملایم هستند فایدهای نداشته است، آنها تشدید بیماری افرادی که بیماری معمولی یا شدید دارند را کاهش میدهد.[۸۷] هنگامی که ترکیب با LABA استفاده میشوند نرخ مرگومیر را بیشتر از استفاده تنها از ICS و LABA کاهش میدهند.[۸۸] آنها به تنهایی تأثیری بر نرخ مرگومیر کلی یک ساله ندارند و با نرخ افزایش یافته سینه پهلو ارتباط دارند.[۶۵] مشخص نیست که بر پیشرفت بیماری تأثیر دارند یا خیر.[۳] درمان دراز مدت با قرصهای استروئید با اثرات فرعی قابل توجهی ارتباط دارد.[۷۵]
درمان دیگر
استفاده دراز مدت از آنتیبیوتیکها، مخصوصاً از دسته ماکرولید مانند اریترومایسین باعث کاهش شدت بیماری در افرادی میشود که دو سال یا بیش از یک سال از این بیماری رنج میبرند.[۸۹][۹۰] ممکن است این روش در برخی نقاط جهان صرفه اقتصادی داشته باشد.[۹۱] نگرانیها شامل مقاومت آنتیبیوتیکی و مشکلات شنوایی با آزیترومایسین میشود.[۹۰] ضرر گزانتینها مانند تئوفیلین بیشتر از نفعشان است و به همین دلیل توصیه نمیشوند،[۹۲] اما ممکن است به عنوان عامل دوم در مواردی که اقدامات دیگر کنترل نشده است مورد استفاده قرار بگیرد.[۴] ممکن است موکولیتیکها در بعضی از افراد دارای مخاط غلیظ مفید باشد اما معمولاً مورد نیاز نیست.[۵۲]]] داروی سرفه[[توصیه نمیشود.[۷۵]
اکسیژن
اکسیژندرمانی در افراد دارای سطح اکسیژن پایین ثابت (فشار جزئی اکسیژن کمتر از mmHg55-50 یا اشباع اکسیژن کمتر از ۸۸٪) توصیه میشود.[۷۵][۹۳] این امر در این دسته افراد در صورتی که 15 ساعت در روز استفاده شود خطر نارسایی قلب و مرگ را کاهش میدهد[۷۵][۹۳] و ممکن است توانایی افراد برای ورزش کردن را افزایش دهد.[۹۴] ممکن است اکسیژندرمانی در افراد دارای سطح اکسیژن معمولی یا نسبتاً پایین تنگی نفس را بهبود بخشد.[۹۵] خطر آتشسوزی در رابطه با استفاده از این روش وجود دارد و این روش برای افرادی که سیگار کشیدن را ادامه میدهند فایده چندانی ندارد.[۹۶] در این شرایط بعضی عدم استفاده آن را توصیه میکنند.[۹۷] بسیاری از بیماران در طول وخامت شدید بیماری به درمان با اکسیژن نیاز دارند؛ استفاده از اکسیژن با غلظت بالا بدون در نظر گرفتن اشباع اکسیژن فرد میتواند باعث بالا رفتن سطح دی اکسید کربن شده و نتیجه معکوس به همراه داشته باشد.[۹۸][۹۹] برای افرادی که در معرض خطر سطوح بالای دی اکسید کربن قرار دارند، اشباع اکسیژن ۹۲-۸۸٪ توصیه میشود، این در حالی است که برای افرادی که در معرض این خطر نیستند سطوح ۹۸-۹۴٪ توصیه میشود.[۹۹]
عمل جراحی
عمل جراحی برای افرادی که بیماری آنها شدید است میتواند مفید باشد، عمل ممکن است شامل پیوند ریه یا کاهش حجم ریه شود.[۳] عمل کاهش حجم ریه شامل برداشتن بخشهایی میشود که بیشترین آسیب توسط آمفیزم به آن وارد شده است و اجازه میدهد که بخشهای باقیمانده یعنی ریه تقریباً سالم گسترش یابد و بهتر فعالیت کند. پیوند ریه در بعضی مواقع برای موارد بسیار شدید COPD و مخصوصاً در افراد جوان صورت میگیرد.[۷۵]
تشدید
معمولاً تشدید بیماری به وسیله افزایش استفاده از برونکودیلاتورهای زود اثر درمان میشود.[۳] این امر شامل ترکیب آگونیست بتای استنشاقی و آنتی کولینرژیک میباشد. میتوان این داروها را از طریق افشانه با دوز معین با آسم یار یا نبولایزر به فرد بیمار داد، که هردوی آنها به طور یکسانی مؤثر میباشند.[۳۶] افشانه کردن برای افرادی که حالشان بدتر است آسانتر میباشد.[۳۶] کورتیکواستروئیدهای دهانی شانس بهبود را بهبود بخشیده و مدت کلی علائم را کاهش میدهند. در افرادی که بیماری در آنها تشدید شده است، آنتی بیوتیک نتیجه را بهبود میبخشد.[۱۰۰] آنتی بیوتیکهای زیادی مورد استفاده قرار میگیرند، از جمله: آموکسیسیلین، داکسیسایکلین یا آزیترومایسین؛ مشخص نیست کدام از دیگری بهتر است.[۵۲] مدرک مشخصی برای افرادی که بیماری آنها شدید است موجود نیست.[۱۰۰] تهویه غیرتهاجمی در افرادی دارای سطوح CO2 بالا (نارسایی تنفسی نوع ۲) میباشند احتمال مرگ یا نیاز به مراقبتهای ویژه]]تهویه مکانیکی [[را کاهش میدهد.[۳] علاوه بر این، ممکن است تئوفیلین در درمان افرادی که به روشهای دیگر جواب نمیدهند نقش داشته باشد.[۳] کمتر از ۲۰٪ تشدید بیماری نیازمند بستری شدن در بیمارستان میباشد.[۳۶] در افراد بدون اسیدوز از نارسایی تنفسی،مراقبت در منزل (بیمارستان در منزل) میتواند از بستری شدن او جلوگیری کند. .[۳۶][۱۰۱]
پیشآگهی

no data ≤۱۱۰ 110–220 220–330 330–440 440–550 550–660 | 660–770 770–880 880–990 990–1100 1100–1350 ≥۱۳۵۰ |
معمولاً COPD با گذشت زمان وخیمتر میشود و میتواند در نهایت به مرگ ختم شود. تخمین زده میشود که ۳٪ سالهای تطبیق شده با ناتوانی با COPD ارتباط دارد.[۱۰۳] به دلیل بهبود هوای خانگی عمدتاً در آسیا، نسبت ناتوانی به وجود آمده بر اثر COPD در سطح جهان از سال ۱۹۹۰ تا ۲۰۱۰ کاهش داشته است.[۱۰۳] با این وجود، تعداد کل سالهای زندگی با ناتوانی ناشی از COPD افزایش داشته است. .[۱۰۴]
نرخی که COPD وخیم میشود با وجود فاکتورهایی که نتیجه ضعیف را پیشبینی میکنند فرق دارد، این فاکتورها شامل این موارد میشود: مسدود شدن شدید جریان هوا، توانایی اندک برای ورزش کردن، تنگی نفس، وزن بسیار کم یا بسیار زیاد،نارسایی قلبی مزمن، ادامه مصرف سیگار و تشدید شدن پیاپی.[۴] نتایج دراز مدت COPD را میتوان با استفاده از اندکس BODE که بر اساس FEV1 عددی بین صفر یا ده را نشان میدهد، شاخص توده بدنی، مسافت طی شده در شش دقیقه و مقیاس تنگینفس MRC اصلاح شده تخمین زد.[۱۰۵] از دست دادن قابل توجه وزن نشانه بدی است.[۲] نتایج تنفسسنجی نیز پیشبینی کننده خوبی در مورد پیشرفت آتی بیماری است اما به خوبی اندکس BODE نیست.
همهگیرشناسی
از سال ۲۰۱۰ در سراسر جهان تقریباً 329 میلیون نفر به COPD مبتلا شدهاند (۴٫۸٪ از جمعیت) و در مردان اندکی بیشتر از زنان رخ میدهد.[۱۰۴] این آمار در مقایسه با 64 میلیون نفری است که در سال ۲۰۰۴ به این بیماری مبتلا بودند.[۱۰۶] باور میشود این افزایش در کشورهای توسعهیافته دنیا بین سالهای ۱۹۷۰ و دهه ۲۰۰۰ با میزان رو به رشد مصرف سیگار در این مناطق، جمعیت رو به رشد و جمعیت رو به پیری بر اثر مرگومیر کمتر به وجود آمده از دلایل دیگر مانند بیماریهای واگیردار بوده است.[۳] برخی از کشورهای پیشرفته شاهد میزان رو به رشدی بودهاند، این میزان در برخی دیگر ثابت و تعدادی شاهد کاهش شیوع COPD بودهاند.[۳] انتظار میرود با باقیماند فاکتورهای خطر و ادامه روند پیر شدن جمعیت، ارقام جهانی به رشد خود ادامه دهند.[۵۴] تعداد مرگومیر ناشی از COPD بین سالهای ۱۹۹۰ تا ۲۰۱۰ با کاهشی اندک، از 3.1 میلیون به 2.9 میلیون رسید.[۱۰۷] در کل، این بیماری چهارمین عامل مرگ میباشد.[۳] در بعضی از کشورها، میزان مرگومیر در مردان کاهش اما در زنان افزایش داشته است.[۱۰۸] این امر به احتمال زیاد به این دلیل است که میزان مصرف سیگار در زنان و مردان در حال نزدیک شدن به هم میباشد.[۲] COPD در افراد سالخورده شایعتر است.[۱] این بیماری ۲۰۰-۳۴ نفر در هر ۱۰۰۰ فرد بالای 65 سال را با توجه به جمعیت بررسی شده تحت تأثیر قرار میدهد.[۱][۵۰] در انگلیس، COPD در تقریباً ۰٫۸۴ میلیون نفر (از ۵۰ میلیون نفر) تشخیص داده شده است؛ به عبارت دیگر، COPD در طول زندگی یک نفر از هر ۵۹ نفر تشخیص داده شده است. در مناطق بسیار محروم اجتماعی و اقتصادی کشور، COPD در یک نفر از هر ۳۲ نفر تشخیص داده شده است، این عدد در مقایسه با یک نفر در ۹۸ نفر در مناطق ثروتمند میباشد.[۱۰۹] در آمریکا، COPD در تقریباً ۶٫۳٪ از جمعیت بالغ، یعنی نزدیک به ۱۵ میلیون نفر، تشخیص داده شده است.[۱۱۰] در صورتی که موارد تشخیص داده نشده شامل شود، ۲۵ میلیون نفر دچار COPD میباشند.[۱۱۱] در سال ۲۰۱۱، تقریباً ۷۳۰۰۰۰ مورد بستری به دلیل COPD در آمریکا وجود داشت.[۱۱۲]
تاریخچه

واژه «emphysema» از واژه یونانی ἐμφυσᾶν emphysan به معنای «متورم شدن» گرفته شده است که خود از «ἐν en» به معنای «در، درون» و «φυσᾶν physan» به معنای «نفس، جریان شدید هوا» تشکیل شده است.[۱۱۳] واژه برونشیت مزمن در سال ۱۸۰۸ ساخته شد.[۱۱۴] این در حالی است که باور میشود نخستین بار در سال ۱۹۶۵ از اصطلاح COPD استفاده شد.[۱۱۵] این بیماری قبلاً با اسامی دیگری از جمله این موارد شناخته میشد: chronic obstructive bronchopulmonary disease، chronic obstructive respiratory disease، chronic airflow obstruction، chronic airflow limitation، chronic obstructive lung disease، nonspecific chronic pulmonary disease و diffuse obstructive pulmonary syndrome. اصطلاح «برونشیت مزمن» و «آمفیزم» در سال ۱۹۵۹ در ضیافت نوارتیس و در سال ۱۹۶۲ در جلسه کمیته انجمن ریه آمریکا در مورد استانداردهای تشخیصی معرفی شد.[۱۱۵] توصیفات اولیه از آمفیزم محتمل شامل این موارد میشود: در سال ۱۶۷۹ توسط T.Bonnet در مورد شرایط «ریههای بزرگ» و در سال ۱۷۶۹ توسط Giovanni Morgagni در مورد ریههایی که «بادکرده مخصوصاً از هوا» بودند.[۱۱۵][۱۱۶] در سال ۱۷۲۱، Ruysh اولین طراحی آمفیزم را به وجود آورد.[۱۱۶] تصاویری توسط Matthew Baillie در سال ۱۷۸۹ و توصیف مخرب بودن این شرایط به دنبال آنها به وجود آمدند. در سال ۱۸۱۴، Charles Badham از «نزله» برای توصیف سرفه و خلط زیاد در برونشیت مزمن استفاده کرد. رنه لاینک، پزشک مخترع گوشی پزشکی، در کتاب خود به نام « A Treatise on the Diseases of the Chest and of Mediate Auscultation » (۱۸۳۷) از واژه «emphysema» برای توصیف ریههایی که در طول کالبدشکافی و به هنگام بازکردن قفسه جمع نمیشدند استفاده کرد. او گفت که ریهها مانند ریههای معمولی جمع نمیشدند زیرا آنها پر از هوا بودند و مجاری هوا پر از مخاط بود. John Hutchinson در سال ۱۸۴۲ دستگاه تنفسسنج را اختراع کرد و با این کار اندازهگیری ظرفیت حیاتی ریهها را مقدور ساخت. با این وجود، دستگاه تنفسسنج وی میتوانست تنها حجم هوا را اندازهگیری کند نه جریان هوا را. Tiffeneau و Pinelli در سال ۱۹۴۷ اصول اندازهگیری جریان هوا را توصیف کردند.[۱۱۵] در سال ۱۹۵۳، دکتر George L. Waldbott، متخصص آلرژی آمریکایی، اولین فردی بود که یک بیماری جدید به نام «سندروم تنفسی فرد مصرفکننده دخانیات» را در مجله انجمن پزشکی آمریکا، سال ۱۹۵۲ توصیف کرد. این اولین ارتباط بین مصرف تنباکو و بیماری تنفسی مزمن بود.[۱۱۷] درمانهای اولیه شامل سیر، دارچین و ایپکاک میشد.[۱۱۴] در طول نیمه دوم قرن بیستم درمانهای نوین به وجود آمدند. شواهد پشتیبانیکننده استفاده از استروئیدها در COPD در اواخر دهه 1950 منتشر شد. برونکودیلاتورها در دهه 1960 و پس از آزمایش امیدوارکننده ایزوپروترنول مورد استفاده قرار گرفتند. برونکودیلاتورها دیگر، مانند سالبوتامول، در دهه 1970 تولید شدند و استفاده از LABAsها در اواسط دهه 1990 شروع شد.[۱۱۸]
فرهنگ و جامعه
به COPD «ریه سیگاری» گفته میشود.[۱۱۹] افراد دچار آمفیزم با عنوان «سیگاریهای صورتی» یا «نوع الف» شناخته میشوند زیرا رنگ صورت آنها همواره صورتی است، سرعت تنفسشان سریع و لبهایشان چروکیده است،[۱۲۰][۱۲۱] افراد دچار برونشیت مزمن با عنوان «ماهی دودی آبی» یا «نوع ب» شناخته میشوند زیرا آنها به دلیل سطح پایین اکسیژن و تورم مچ پای خود معمولاً دارای پوست کبود هستند.[۱۲۱][۱۲۲] این واژهها دیگر قابل قبول نیستند زیرا اکثر بیماران COPD ترکیبی از هردو را دارند.[۲][۱۲۱] سیستمهای سلامت زیادی در شناسایی، تشخیص، مراقبت صحیح از افراد دارای COPD دچار مشکل میباشند؛وزارت بهداشت انگلیس این مشکل را یکی از مشکلات اصلی خدمات بهداشتی ملی تشخیص داده است و راهبرد خاصی برای حل آن معرفی کرده است.[۱۲۳]
اقتصاد
از سال ۲۰۱۰، COPD در سرتاسر جهان ۲٫۱ ترییون دلار هزینه اقتصادی به همراه داشته است که نصف آن در کشورهای در حال توسعه است.[۱۲۴] از این میزان، ۱٫۹ تریلیون دلار هزینههای مستقیم مانند مراقبت پزشکی است، درحالیکه ۰٫۲ تریلیون دلار هزینههای غیرمستقیم مانند از دست دادن شغل است.[۱۲۵] انتظار میرود این میزان در طول ۲۰ سال آینده دو برابر شود.[۱۲۴] در اروپا، ۳٪ از هزینههای مراقبت پزشکی به COPD تعلق میگیرد.[۱] در آمریکا، هزینههای بیماری ۵۰ تریلیون دلار تخمین زده میشود که اغلب آن به دلیل تشدید بیماری است.[۱] COPD در سال ۲۰۱۱ با هزینهای در حدود ۵٫۷ میلیارد دلار در بین گرانترین شرایط مشاهده شده در بیمارستانها قرار داشت.[۱۱۲]
پژوهشها
اینفلکسیماب، یک آنتیبادی سرکوبکننده دستگاه ایمنی بدن، در بیماران COPD آزمایش شد اما اثری نداشت بلکه امکان مضر بودن آن نیز وجود داشت.[۱۲۶] رفلومیلاست نرخ تشدید بیماری را کمتر کرد اما کیفیت زندگی را بهبود نمیبخشد.[۳] تعدادی عامل طولانی اثر در حال تولید هستند.[۳] درمان با سلولهای بنیادی مورد مطالعه قرار گرفته است.[۱۲۷] در حالیکه این روش ضرری ندارد و آزمایش آن بر روی حیوانات نتایج خوبی به همراه داشته است، تا سال ۲۰۱۴، اطلاعات کمی در مورد آزمایش آن روی انسان موجود است.[۱۲۸]
حیوانات دیگر
بیماری مزمن انسدادی ریه میتواند در حیوانات نیز اتفاق بیفتد و بر اثر تماس با دود سیگار باشد.[۱۲۹][۱۳۰] با این وجود، اکثر بیماریها ملایم هستند.[۱۳۱] این بیماری در اسب با عنوان انسداد مجاری تنفسی عودکننده نیز شناخته میشود و معمولاً بر اثر واکنش آلرژیکی به کاه دارای قارچ رخ میدهد.[۱۳۲] COPD معمولاً در سگهای پیر مشاهده میشود.[۱۳۳]
منابع
- ↑ ۱٫۰۰ ۱٫۰۱ ۱٫۰۲ ۱٫۰۳ ۱٫۰۴ ۱٫۰۵ ۱٫۰۶ ۱٫۰۷ ۱٫۰۸ ۱٫۰۹ ۱٫۱۰ ۱٫۱۱ ۱٫۱۲ ۱٫۱۳ ۱٫۱۴ ۱٫۱۵ ۱٫۱۶ ۱٫۱۷ ۱٫۱۸ ۱٫۱۹ ۱٫۲۰ ۱٫۲۱ ۱٫۲۲ ۱٫۲۳ ۱٫۲۴ ۱٫۲۵ ۱٫۲۶ Vestbo, Jørgen (2013). "Definition and Overview" (PDF). Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Global Initiative for Chronic Obstructive Lung Disease. pp. 1–7.
- ↑ ۲٫۰۰ ۲٫۰۱ ۲٫۰۲ ۲٫۰۳ ۲٫۰۴ ۲٫۰۵ ۲٫۰۶ ۲٫۰۷ ۲٫۰۸ ۲٫۰۹ Reilly, John J.; Silverman, Edwin K.; Shapiro, Steven D. (2011). "Chronic Obstructive Pulmonary Disease". In Longo, Dan; Fauci, Anthony; Kasper, Dennis; Hauser, Stephen; Jameson, J.; Loscalzo, Joseph (eds.). Harrison's Principles of Internal Medicine (18th ed.). McGraw Hill. pp. 2151–9. ISBN 978-0-07-174889-6.
- ↑ ۳٫۰۰ ۳٫۰۱ ۳٫۰۲ ۳٫۰۳ ۳٫۰۴ ۳٫۰۵ ۳٫۰۶ ۳٫۰۷ ۳٫۰۸ ۳٫۰۹ ۳٫۱۰ ۳٫۱۱ ۳٫۱۲ ۳٫۱۳ ۳٫۱۴ ۳٫۱۵ ۳٫۱۶ ۳٫۱۷ ۳٫۱۸ ۳٫۱۹ ۳٫۲۰ ۳٫۲۱ ۳٫۲۲ ۳٫۲۳ ۳٫۲۴ ۳٫۲۵ Decramer M, Janssens W, Miravitlles M (April 2012). "Chronic obstructive pulmonary disease". Lancet. 379 (9823): 1341–51. doi:10.1016/S0140-6736(11)60968-9. PMID 22314182.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۴٫۰۰ ۴٫۰۱ ۴٫۰۲ ۴٫۰۳ ۴٫۰۴ ۴٫۰۵ ۴٫۰۶ ۴٫۰۷ ۴٫۰۸ ۴٫۰۹ ۴٫۱۰ Rabe KF, Hurd S, Anzueto A, Barnes PJ, Buist SA, Calverley P, Fukuchi Y, Jenkins C, Rodriguez-Roisin R, van Weel C, Zielinski J (September 2007). "Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease: GOLD executive summary". Am. J. Respir. Crit. Care Med. 176 (6): 532–55. doi:10.1164/rccm.200703-456SO. PMID 17507545.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Nathell L, Nathell M, Malmberg P, Larsson K (2007). "COPD diagnosis related to different guidelines and spirometry techniques". Respir. Res. 8 (1): 89. doi:10.1186/1465-9921-8-89. PMC 2217523. PMID 18053200.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ "The 10 leading causes of death in the world, 2000 and 2011". World Health Organization. July 2013. Retrieved November 29, 2013.
- ↑ Mathers CD, Loncar D (November 2006). "Projections of Global Mortality and Burden of Disease from 2002 to 2030". PLoS Med. 3 (11): e442. doi:10.1371/journal.pmed.0030442. PMC 1664601. PMID 17132052.
- ↑ ۸٫۰۰ ۸٫۰۱ ۸٫۰۲ ۸٫۰۳ ۸٫۰۴ ۸٫۰۵ ۸٫۰۶ ۸٫۰۷ ۸٫۰۸ ۸٫۰۹ ۸٫۱۰ ۸٫۱۱ ۸٫۱۲ ۸٫۱۳ ۸٫۱۴ ۸٫۱۵ ۸٫۱۶ Vestbo, Jørgen (2013). "Diagnosis and Assessment" (PDF). Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Global Initiative for Chronic Obstructive Lung Disease. pp. 9–17.
- ↑ ۹٫۰ ۹٫۱ ۹٫۲ ۹٫۳ ۹٫۴ National Institute for Health and Clinical Excellence. Clinical guideline 101: Chronic Obstructive Pulmonary Disease. London, June 2010.
- ↑ Mahler DA (2006). "Mechanisms and measurement of dyspnea in chronic obstructive pulmonary disease". Proceedings of the American Thoracic Society. 3 (3): 234–8. doi:10.1513/pats.200509-103SF. PMID 16636091.
- ↑ "What Are the Signs and Symptoms of COPD?". National Heart, Lung, and Blood Institute. July 31, 2013. Retrieved November 29, 2013.
- ↑ Chronic obstructive pulmonary diseaseدر مدلاین پلاس
- ↑ Morrison, [edited by] Nathan E. Goldstein, R. Sean (2013). Evidence-based practice of palliative medicine. Philadelphia: Elsevier/Saunders. p. 124. ISBN 978-1-4377-3796-7.
{{cite book}}:|first=has generic name (help) - ↑ ۱۴٫۰ ۱۴٫۱ Holland AE, Hill CJ, Jones AY, McDonald CF (2012). Holland, Anne E (ed.). "Breathing exercises for chronic obstructive pulmonary disease". Cochrane Database Syst Rev. 10: CD008250. doi:10.1002/14651858.CD008250.pub2. PMID 23076942.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۱۵٫۰ ۱۵٫۱ ۱۵٫۲ ۱۵٫۳ ۱۵٫۴ ۱۵٫۵ Gruber, Phillip (November 2008). "The Acute Presentation of Chronic Obstructive Pulmonary Disease In the Emergency Department: A Challenging Oxymoron". Emergency Medicine Practice. 10 (11).
- ↑ ۱۶٫۰ ۱۶٫۱ Weitzenblum E, Chaouat A (2009). "Cor pulmonale". Chron Respir Dis. 6 (3): 177–85. doi:10.1177/1479972309104664. PMID 19643833.
- ↑ "Cor pulmonale". Professional guide to diseases (9th ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. 2009. pp. 120–2. ISBN 978-0-7817-7899-2.
- ↑ Mandell, editors, James K. Stoller, Franklin A. Michota, Jr. , Brian F. (2009). The Cleveland Clinic Foundation intensive review of internal medicine (5th ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 419. ISBN 978-0-7817-9079-6.
{{cite book}}:|first=has generic name (help) - ↑ Brulotte CA, Lang ES (May 2012). "Acute exacerbations of chronic obstructive pulmonary disease in the emergency department". Emerg. Med. Clin. North Am. 30 (2): 223–47, vii. doi:10.1016/j.emc.2011.10.005. PMID 22487106.
- ↑ Spiro, Stephen (2012). Clinical respiratory medicine expert consult (4th ed.). Philadelphia, PA: Saunders. p. Chapter 43. ISBN 978-1-4557-2329-4.
- ↑ World Health Organization (2008). WHO Report on the Global Tobacco Epidemic 2008: The MPOWER Package (PDF). Geneva: World Health Organization. pp. 268–309. ISBN 92-4-159628-7.
- ↑ ۲۲٫۰ ۲۲٫۱ Ward, Helen (2012). Oxford Handbook of Epidemiology for Clinicians. Oxford University Press. pp. 289–290. ISBN 978-0-19-165478-7.
- ↑ Laniado-Laborín, R (January 2009). "Smoking and chronic obstructive pulmonary disease (COPD). Parallel epidemics of the 21st century". International journal of environmental research and public health. 6 (1): 209–24. doi:10.3390/ijerph6010209. PMC 2672326. PMID 19440278.
- ↑ ۲۴٫۰ ۲۴٫۱ Rennard, Stephen (2013). Clinical management of chronic obstructive pulmonary disease (2nd ed.). New York: Informa Healthcare. p. 23. ISBN 978-0-8493-7588-0.
- ↑ ۲۵٫۰ ۲۵٫۱ Anita Sharma ; with a contribution by David Pitchforth ; forewords by Gail Richards; Barclay, Joyce (2010). COPD in primary care. Oxford: Radcliffe Pub. p. 9. ISBN 978-1-84619-316-3.
{{cite book}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Goldman, Lee (2012). Goldman's Cecil medicine (24th ed.). Philadelphia: Elsevier/Saunders. p. 537. ISBN 978-1-4377-1604-7.
- ↑ Kennedy SM, Chambers R, Du W, Dimich-Ward H (December 2007). "Environmental and occupational exposures: do they affect chronic obstructive pulmonary disease differently in women and men?". Proceedings of the American Thoracic Society. 4 (8): 692–4. doi:10.1513/pats.200707-094SD. PMID 18073405.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Halbert RJ, Natoli JL, Gano A, Badamgarav E, Buist AS, Mannino DM (September 2006). "Global burden of COPD: systematic review and meta-analysis". Eur. Respir. J. 28 (3): 523–32. doi:10.1183/09031936.06.00124605. PMID 16611654.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۲۹٫۰۰ ۲۹٫۰۱ ۲۹٫۰۲ ۲۹٫۰۳ ۲۹٫۰۴ ۲۹٫۰۵ ۲۹٫۰۶ ۲۹٫۰۷ ۲۹٫۰۸ ۲۹٫۰۹ ۲۹٫۱۰ ۲۹٫۱۱ Pirozzi C, Scholand MB (July 2012). "Smoking cessation and environmental hygiene". Med. Clin. North Am. 96 (4): 849–67. doi:10.1016/j.mcna.2012.04.014. PMID 22793948.
- ↑ ۳۰٫۰ ۳۰٫۱ Devereux, Graham (2006). "Definition, epidemiology and risk factors". BMJ. 332 (7550): 1142–4. doi:10.1136/bmj.332.7550.1142. PMC 1459603. PMID 16690673.
- ↑ Laine, Christine (2009). In the Clinic: Practical Information about Common Health Problems. ACP Press. p. 226. ISBN 978-1-934465-64-6.
- ↑ ۳۲٫۰ ۳۲٫۱ Barnes, Peter J.; Drazen, Jeffrey M.; Rennard, Stephen I.; Thomson, Neil C., eds. (2009). "Relationship between cigarette smoking and occupational exposures". Asthma and COPD: Basic Mechanisms and Clinical Management. Amsterdam: Academic. p. 464. ISBN 978-0-12-374001-4.
- ↑ Rushton, Lesley (2007). "Chronic Obstructive Pulmonary Disease and Occupational Exposure to Silica". Reviews on Environmental Health. 22 (4): 255–72. doi:10.1515/REVEH.2007.22.4.255. PMID 18351226.
- ↑ ۳۴٫۰ ۳۴٫۱ ۳۴٫۲ ۳۴٫۳ Foreman MG, Campos M, Celedón JC (July 2012). "Genes and chronic obstructive pulmonary disease". Med. Clin. North Am. 96 (4): 699–711. doi:10.1016/j.mcna.2012.02.006. PMC 3399759. PMID 22793939.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Brode SK, Ling SC, Chapman KR (September 2012). "Alpha-1 antitrypsin deficiency: a commonly overlooked cause of lung disease". CMAJ. 184 (12): 1365–71. doi:10.1503/cmaj.111749. PMC 3447047. PMID 22761482.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۳۶٫۰ ۳۶٫۱ ۳۶٫۲ ۳۶٫۳ ۳۶٫۴ Vestbo, Jørgen (2013). "Management of Exacerbations" (PDF). Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Global Initiative for Chronic Obstructive Lung Disease. pp. 39–45.
- ↑ ۳۷٫۰ ۳۷٫۱ ۳۷٫۲ Dhar, Raja (2011). Textbook of pulmonary and critical care medicine. New Delhi: Jaypee Brothers Medical Publishers. p. 1056. ISBN 978-93-5025-073-0.
- ↑ Palange, Paolo (2013). ERS Handbook of Respiratory Medicine. European Respiratory Society. p. 194. ISBN 978-1-84984-041-5.
- ↑ Lötvall, Jan (2011). Advances in combination therapy for asthma and COPD. Chichester, West Sussex: John Wiley & Sons. p. 251. ISBN 978-1-119-97846-6.
- ↑ Barnes, Peter (2009). Asthma and COPD : basic mechanisms and clinical management (2nd ed.). Amsterdam: Academic. p. 837. ISBN 978-0-12-374001-4.
- ↑ Hanania, Nicola (2010-12-09). COPD a Guide to Diagnosis and Clinical Management (1st ed.). Totowa, NJ: Springer Science+Business Media, LLC. p. 197. ISBN 978-1-59745-357-8.
- ↑ ۴۲٫۰ ۴۲٫۱ Beasley, V; Joshi, PV; Singanayagam, A; Molyneaux, PL; Johnston, SL; Mallia, P (2012). "Lung microbiology and exacerbations in COPD". International journal of chronic obstructive pulmonary disease. 7: 555–69. doi:10.2147/COPD.S28286. PMC 3437812. PMID 22969296.
- ↑ Murphy DMF, Fishman AP (2008). "Chapter 53". Fishman's Pulmonary Diseases and Disorders (4th ed.). McGraw-Hill. p. 913. ISBN 0-07-145739-9.
- ↑ ۴۴٫۰ ۴۴٫۱ Calverley PM, Koulouris NG (2005). "Flow limitation and dynamic hyperinflation: key concepts in modern respiratory physiology". Eur Respir J. 25 (1): 186–199. doi:10.1183/09031936.04.00113204. PMID 15640341.
- ↑ Currie, Graeme P. (2010). ABC of COPD (2nd ed.). Chichester, West Sussex, UK: Wiley-Blackwell, BMJ Books. p. 32. ISBN 978-1-4443-2948-3.
- ↑ ۴۶٫۰ ۴۶٫۱ ۴۶٫۲ ۴۶٫۳ ۴۶٫۴ Qaseem A, Wilt TJ, Weinberger SE, Hanania NA, Criner G, van der Molen T, Marciniuk DD, Denberg T, Schünemann H, Wedzicha W, MacDonald R, Shekelle P (August 2011). "Diagnosis and management of stable chronic obstructive pulmonary disease: a clinical practice guideline update from the American College of Physicians, American College of Chest Physicians, American Thoracic Society, and European Respiratory Society". Ann. Intern. Med. 155 (3): 179–91. doi:10.7326/0003-4819-155-3-201108020-00008. PMID 21810710.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۴۷٫۰ ۴۷٫۱ Young, Vincent B. (2010). Blueprints medicine (5th ed.). Philadelphia: Wolters Kluwer Health/Lippincott William & Wilkins. p. 69. ISBN 978-0-7817-8870-0.
- ↑ "COPD Assessment Test (CAT)". American Thoracic Society. Retrieved November 29, 2013.
- ↑ ۴۹٫۰ ۴۹٫۱ National Institute for Health and Clinical Excellence. Clinical guideline 101: Chronic Obstructive Pulmonary Disease. London, June 2010.
- ↑ ۵۰٫۰ ۵۰٫۱ Torres M, Moayedi S (May 2007). "Evaluation of the acutely dyspneic elderly patient". Clin. Geriatr. Med. 23 (2): 307–25, vi. doi:10.1016/j.cger.2007.01.007. PMID 17462519.
- ↑ BTS COPD Consortium (2005). "Spirometry in practice - a practical guide to using spirometry in primary care". pp. 8–9. Retrieved 25 August 2014.
- ↑ ۵۲٫۰ ۵۲٫۱ ۵۲٫۲ ۵۲٫۳ Mackay AJ, Hurst JR (July 2012). "COPD exacerbations: causes, prevention, and treatment". Med. Clin. North Am. 96 (4): 789–809. doi:10.1016/j.mcna.2012.02.008. PMID 22793945.
- ↑ Poole PJ, Chacko E, Wood-Baker RW, Cates CJ (2006). Poole, Phillippa (ed.). "Influenza vaccine for patients with chronic obstructive pulmonary disease". Cochrane Database Syst Rev (1): CD002733. doi:10.1002/14651858.CD002733.pub2. PMID 16437444.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۵۴٫۰ ۵۴٫۱ ۵۴٫۲ Vestbo, Jørgen (2013). "Introduction". Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease (PDF). Global Initiative for Chronic Obstructive Lung Disease. xiii–xv.
{{cite book}}: Unknown parameter|nopp=ignored (|no-pp=suggested) (help) - ↑ ۵۵٫۰ ۵۵٫۱ ۵۵٫۲ Policy Recommendations for Smoking Cessation and Treatment of Tobacco Dependence. World Health Organization. pp. 15–40. ISBN 978-92-4-156240-9.
- ↑ Jiménez-Ruiz CA, Fagerström KO (March 2013). "Smoking cessation treatment for COPD smokers: the role of counselling". Monaldi Arch Chest Dis. 79 (1): 33–7. PMID 23741944.
- ↑ Kumar P, Clark M (2005). Clinical Medicine (6th ed.). Elsevier Saunders. pp. 900–1. ISBN 0-7020-2763-4.
- ↑ ۵۸٫۰ ۵۸٫۱ Tønnesen P (March 2013). "Smoking cessation and COPD". Eur Respir Rev. 22 (127): 37–43. doi:10.1183/09059180.00007212. PMID 23457163.
- ↑ "Why is smoking addictive?". NHS Choices. December 29, 2011. Retrieved November 29, 2013.
- ↑ Smith, Barbara K. Timby, Nancy E. (2005). Essentials of nursing: care of adults and children. Philadelphia: Lippincott Williams & Wilkins. p. 338. ISBN 978-0-7817-5098-1.
- ↑ Rom, William N.; Markowitz, Steven B., eds. (2007). Environmental and occupational medicine (4th ed.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins. pp. 521–2. ISBN 978-0-7817-6299-1.
- ↑ "Wet cutting". Health and Safety Executive. Retrieved November 29, 2013.
- ↑ George, Ronald B. (2005). Chest medicine: essentials of pulmonary and critical care medicine (5th ed.). Philadelphia, PA: Lippincott Williams & Wilkins. p. 172. ISBN 978-0-7817-5273-2.
- ↑ ۶۴٫۰ ۶۴٫۱ Vestbo, Jørgen (2013). "Management of Stable COPD". Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease (PDF). Global Initiative for Chronic Obstructive Lung Disease. pp. 31–8.
- ↑ ۶۵٫۰ ۶۵٫۱ Drummond MB, Dasenbrook EC, Pitz MW, Murphy DJ, Fan E (November 2008). "Inhaled corticosteroids in patients with stable chronic obstructive pulmonary disease: a systematic review and meta-analysis". JAMA. 300 (20): 2407–16. doi:10.1001/jama.2008.717. PMID 19033591.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۶۶٫۰ ۶۶٫۱ Carlucci A, Guerrieri A, Nava S (December 2012). "Palliative care in COPD patients: is it only an end-of-life issue?". Eur Respir Rev. 21 (126): 347–54. doi:10.1183/09059180.00001512. PMID 23204123.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ "COPD — Treatment". U.S. National Heart Lung and Blood Institute. Retrieved 2013-07-23.
- ↑ Puhan MA, Gimeno-Santos E, Scharplatz M, Troosters T, Walters EH, Steurer J (2011). Puhan, Milo A (ed.). "Pulmonary rehabilitation following exacerbations of chronic obstructive pulmonary disease". Cochrane Database Syst Rev (10): CD005305. doi:10.1002/14651858.CD005305.pub3. PMID 21975749.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Lacasse Y, Goldstein R, Lasserson TJ, Martin S (2006). Lacasse, Yves (ed.). "Pulmonary rehabilitation for chronic obstructive pulmonary disease". Cochrane Database Syst Rev (4): CD003793. doi:10.1002/14651858.CD003793.pub2. PMID 17054186.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Ferreira IM, Brooks D, White J, Goldstein R (2012). Ferreira, Ivone M (ed.). "Nutritional supplementation for stable chronic obstructive pulmonary disease". Cochrane Database Syst Rev. 12: CD000998. doi:10.1002/14651858.CD000998.pub3. PMID 23235577.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ van Dijk WD, van den Bemt L, van Weel C (2013). "Megatrials for bronchodilators in chronic obstructive pulmonary disease (COPD) treatment: time to reflect". J Am Board Fam Med. 26 (2): 221–4. doi:10.3122/jabfm.2013.02.110342. PMID 23471939.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Liesker JJ, Wijkstra PJ, Ten Hacken NH, Koëter GH, Postma DS, Kerstjens HA (February 2002). "A systematic review of the effects of bronchodilators on exercise capacity in patients with COPD". Chest. 121 (2): 597–608. doi:10.1378/chest.121.2.597. PMID 11834677.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Chong J, Karner C, Poole P (2012). Chong, Jimmy (ed.). "Tiotropium versus long-acting beta-agonists for stable chronic obstructive pulmonary disease". Cochrane Database Syst Rev. 9: CD009157. doi:10.1002/14651858.CD009157.pub2. PMID 22972134.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۷۴٫۰ ۷۴٫۱ Karner C, Cates CJ (2012). Karner, Charlotta (ed.). "Long-acting beta(2)-agonist in addition to tiotropium versus either tiotropium or long-acting beta(2)-agonist alone for chronic obstructive pulmonary disease". Cochrane Database Syst Rev. 4: CD008989. doi:10.1002/14651858.CD008989.pub2. PMID 22513969. خطای یادکرد: برچسب
<ref>نامعتبر؛ نام «Karner2012» چندین بار با محتوای متفاوت تعریف شده است. (صفحهٔ راهنما را مطالعه کنید.). - ↑ ۷۵٫۰ ۷۵٫۱ ۷۵٫۲ ۷۵٫۳ ۷۵٫۴ ۷۵٫۵ ۷۵٫۶ Vestbo, Jørgen (2013). "Therapeutic Options" (PDF). Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Global Initiative for Chronic Obstructive Lung Disease. pp. 19–30.
- ↑ ۷۶٫۰ ۷۶٫۱ Cave, AC.; Hurst, MM. (May 2011). "The use of long acting β₂-agonists, alone or in combination with inhaled corticosteroids, in chronic obstructive pulmonary disease (COPD): a risk-benefit analysis". Pharmacol Ther. 130 (2): 114–43. doi:10.1016/j.pharmthera.2010.12.008. PMID 21276815.
- ↑ Spencer, S; Karner, C; Cates, CJ; Evans, DJ (Dec 7, 2011). Spencer, Sally (ed.). "Inhaled corticosteroids versus long-acting beta(2)-agonists for chronic obstructive pulmonary disease". The Cochrane database of systematic reviews (12): CD007033. doi:10.1002/14651858.CD007033.pub3. PMID 22161409.
- ↑ Wang, J; Nie, B; Xiong, W; Xu, Y (April 2012). "Effect of long-acting beta-agonists on the frequency of COPD exacerbations: a meta-analysis". Journal of clinical pharmacy and therapeutics. 37 (2): 204–11. doi:10.1111/j.1365-2710.2011.01285.x. PMID 21740451.
- ↑ Decramer ML, Hanania NA, Lötvall JO, Yawn BP (2013). "The safety of long-acting β2-agonists in the treatment of stable chronic obstructive pulmonary disease". Int J Chron Obstruct Pulmon Dis. 8: 53–64. doi:10.2147/COPD.S39018. PMC 3558319. PMID 23378756.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Nannini, LJ; Lasserson, TJ; Poole, P (Sep 12, 2012). Nannini, Luis Javier (ed.). "Combined corticosteroid and long-acting beta(2)-agonist in one inhaler versus long-acting beta(2)-agonists for chronic obstructive pulmonary disease". The Cochrane database of systematic reviews. 9: CD006829. doi:10.1002/14651858.CD006829.pub2. PMID 22972099.
- ↑ Cheyne L, Irvin-Sellers MJ, White J (Sep 16, 2013). Cheyne, Leanne (ed.). "Tiotropium versus ipratropium bromide for chronic obstructive pulmonary disease". Cochrane Database of Systematic Reviews. 9 (9): CD009552. doi:10.1002/14651858.CD009552.pub2. PMID 24043433.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Karner, C; Chong, J; Poole, P (Jul 11, 2012). Karner, Charlotta (ed.). "Tiotropium versus placebo for chronic obstructive pulmonary disease". The Cochrane database of systematic reviews. 7: CD009285. doi:10.1002/14651858.CD009285.pub2. PMID 22786525.
- ↑ Singh S, Loke YK, Furberg CD (September 2008). "Inhaled anticholinergics and risk of major adverse cardiovascular events in patients with chronic obstructive pulmonary disease: a systematic review and meta-analysis". JAMA. 300 (12): 1439–50. doi:10.1001/jama.300.12.1439. PMID 18812535.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Singh S, Loke YK, Enright P, Furberg CD (January 2013). "Pro-arrhythmic and pro-ischaemic effects of inhaled anticholinergic medications". Thorax. 68 (1): 114–6. doi:10.1136/thoraxjnl-2011-201275. PMID 22764216.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Jones, P (Apr 2013). "Aclidinium bromide twice daily for the treatment of chronic obstructive pulmonary disease: a review". Advances in therapy. 30 (4): 354–68. doi:10.1007/s12325-013-0019-2. PMID 23553509.
- ↑ Cazzola, M; Page, CP; Matera, MG (Jun 2013). "Aclidinium bromide for the treatment of chronic obstructive pulmonary disease". Expert opinion on pharmacotherapy. 14 (9): 1205–14. doi:10.1517/14656566.2013.789021. PMID 23566013.
- ↑ Gartlehner G, Hansen RA, Carson SS, Lohr KN (2006). "Efficacy and Safety of Inhaled Corticosteroids in Patients With COPD: A Systematic Review and Meta-Analysis of Health Outcomes". Ann Fam Med. 4 (3): 253–62. doi:10.1370/afm.517. PMC 1479432. PMID 16735528.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Shafazand S (June 2013). "ACP Journal Club. Review: inhaled medications vary substantively in their effects on mortality in COPD". Ann. Intern. Med. 158 (12): JC2. doi:10.7326/0003-4819-158-12-201306180-02002. PMID 23778926.
- ↑ Mammen MJ, Sethi S (2012). "Macrolide therapy for the prevention of acute exacerbations in chronic obstructive pulmonary disease". Pol. Arch. Med. Wewn. 122 (1–2): 54–9. PMID 22353707.
- ↑ ۹۰٫۰ ۹۰٫۱ Herath, SC; Poole, P (Nov 28, 2013). "Prophylactic antibiotic therapy for chronic obstructive pulmonary disease (COPD)". The Cochrane database of systematic reviews. 11: CD009764. doi:10.1002/14651858.CD009764.pub2. PMID 24288145.
- ↑ Simoens, S; Laekeman, G; Decramer, M (May 2013). "Preventing COPD exacerbations with macrolides: a review and budget impact analysis". Respiratory medicine. 107 (5): 637–48. doi:10.1016/j.rmed.2012.12.019. PMID 23352223.
- ↑ Barr RG, Rowe BH, Camargo CA (2003). Barr, R Graham (ed.). "Methylxanthines for exacerbations of chronic obstructive pulmonary disease". Cochrane Database Syst Rev (2): CD002168. doi:10.1002/14651858.CD002168. PMID 12804425.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۹۳٫۰ ۹۳٫۱ COPD Working, Group (2012). "Long-term oxygen therapy for patients with chronic obstructive pulmonary disease (COPD): an evidence-based analysis". Ontario health technology assessment series. 12 (7): 1–64. PMC 3384376. PMID 23074435.
- ↑ Bradley JM, O'Neill B (2005). Bradley, Judy M (ed.). "Short-term ambulatory oxygen for chronic obstructive pulmonary disease". Cochrane Database Syst Rev (4): CD004356. doi:10.1002/14651858.CD004356.pub3. PMID 16235359.
- ↑ Uronis H, McCrory DC, Samsa G, Currow D, Abernethy A (2011). Abernethy, Amy (ed.). "Symptomatic oxygen for non-hypoxaemic chronic obstructive pulmonary disease". Cochrane Database Syst Rev (6): CD006429. doi:10.1002/14651858.CD006429.pub2. PMID 21678356.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Chapman, Stephen (2009). Oxford handbook of respiratory medicine (2nd ed.). Oxford: Oxford University Press. p. 707. ISBN 978-0-19-954516-2.
- ↑ Blackler, Laura (2007). Managing chronic obstructive pulmonary disease. Chichester, England: John Wiley & Sons. p. 49. ISBN 978-0-470-51798-7.
- ↑ Jindal, Surinder K (2013). Chronic Obstructive Pulmonary Disease. Jaypee Brothers Medical. p. 139. ISBN 978-93-5090-353-7.
- ↑ ۹۹٫۰ ۹۹٫۱ O'Driscoll, BR; Howard, LS; Davison, AG; British Thoracic, Society (October 2008). "BTS guideline for emergency oxygen use in adult patients". Thorax. 63 (Suppl 6): vi1–68. doi:10.1136/thx.2008.102947. PMID 18838559.
- ↑ ۱۰۰٫۰ ۱۰۰٫۱ Vollenweider DJ, Jarrett H, Steurer-Stey CA, Garcia-Aymerich J, Puhan MA (2012). Vollenweider, Daniela J (ed.). "Antibiotics for exacerbations of chronic obstructive pulmonary disease". Cochrane Database Syst Rev. 12: CD010257. doi:10.1002/14651858.CD010257. PMID 23235687.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Jeppesen, E; Brurberg, KG; Vist, GE; Wedzicha, JA; Wright, JJ; Greenstone, M; Walters, JA (May 16, 2012). "Hospital at home for acute exacerbations of chronic obstructive pulmonary disease". The Cochrane database of systematic reviews. 5: CD003573. doi:10.1002/14651858.CD003573.pub2. PMID 22592692.
- ↑ "WHO Disease and injury country estimates". World Health Organization. 2009. Retrieved Nov 11, 2009.
- ↑ ۱۰۳٫۰ ۱۰۳٫۱ Murray CJ, Vos T, Lozano R, Naghavi M, Flaxman AD, Michaud C, Ezzati M, Shibuya K, Salomon JA; et al. (December 2012). "Disability-adjusted life years (DALYs) for 291 diseases and injuries in 21 regions, 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2197–223. doi:10.1016/S0140-6736(12)61689-4. PMID 23245608.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|displayauthors=ignored (|display-authors=suggested) (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ ۱۰۴٫۰ ۱۰۴٫۱ Vos T, Flaxman AD, Naghavi M, Lozano R, Michaud C, Ezzati M, Shibuya K, Salomon JA, Abdalla S, Aboyans V; et al. (December 2012). "Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2163–96. doi:10.1016/S0140-6736(12)61729-2. PMID 23245607.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|displayauthors=ignored (|display-authors=suggested) (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Medicine, prepared by the Department of Medicine, Washington University School of (2009). The Washington manual general internal medicine subspecialty consult (2nd ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 96. ISBN 978-0-7817-9155-7.
- ↑ "Chronic obstructive pulmonary disease (COPD) Fact sheet N°315". WHO. November 2012.
- ↑ Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, Abraham J, Adair T, Aggarwal R; et al. (December 2012). "Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2095–128. doi:10.1016/S0140-6736(12)61728-0. PMID 23245604.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|displayauthors=ignored (|display-authors=suggested) (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Rycroft CE, Heyes A, Lanza L, Becker K (2012). "Epidemiology of chronic obstructive pulmonary disease: a literature review". Int J Chron Obstruct Pulmon Dis. 7: 457–94. doi:10.2147/COPD.S32330. PMC 3422122. PMID 22927753.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Simpson CR, Hippisley-Cox J, Sheikh A (2010). "Trends in the epidemiology of chronic obstructive pulmonary disease in England: a national study of 51 804 patients". Brit J Gen Pract. 60 (576): 483–8. doi:10.3399/bjgp10X514729. PMC 2894402. PMID 20594429.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Centers for Disease Control and Prevention (Nov 23, 2012). "Chronic Obstructive Pulmonary Disease Among Adults — United States, 2011". Morbidity and Mortality Weekly Report. 61 (46): 938–43. PMID 23169314.
- ↑ "Morbidity & Mortality: 2009 Chart Book on Cardiovascular, Lung, and Blood Diseases" (PDF). National Heart, Lung, and Blood Institute.
- ↑ ۱۱۲٫۰ ۱۱۲٫۱ Torio CM, Andrews RM (2006). "National Inpatient Hospital Costs: The Most Expensive Conditions by Payer, 2011: Statistical Brief #160". Healthcare Cost and Utilization Project (HCUP) Statistical Briefs. Agency for Health Care Policy and Research. PMID 24199255.
- ↑ "Emphysema". Dictionary.com. Retrieved 21 November 2013.
- ↑ ۱۱۴٫۰ ۱۱۴٫۱ Ziment, Irwin (1991). "History of the Treatment of Chronic Bronchitis". Respiration. 58 (Suppl 1): 37–42. doi:10.1159/000195969. PMID 1925077.
- ↑ ۱۱۵٫۰ ۱۱۵٫۱ ۱۱۵٫۲ ۱۱۵٫۳ Petty TL (2006). "The history of COPD". Int J Chron Obstruct Pulmon Dis. 1 (1): 3–14. doi:10.2147/copd.2006.1.1.3. PMC 2706597. PMID 18046898.
- ↑ ۱۱۶٫۰ ۱۱۶٫۱ Wright, Joanne L.; Churg, Andrew (2008). "Pathologic Features of Chronic Obstructive Pulmonary Disease: Diagnostic Criteria and Differential Diagnosis" (PDF). In Fishman, Alfred; Elias, Jack; Fishman, Jay; Grippi, Michael; Senior, Robert; Pack, Allan (eds.). Fishman's Pulmonary Diseases and Disorders (4th ed.). New York: McGraw-Hill. pp. 693–705. ISBN 978-0-07-164109-8.
- ↑ George L. Waldbott (1965). A struggle with Titans. Carlton Press. p. 6.
- ↑ Fishman AP (May 2005). "One hundred years of chronic obstructive pulmonary disease". Am. J. Respir. Crit. Care Med. 171 (9): 941–8. doi:10.1164/rccm.200412-1685OE. PMID 15849329.
- ↑ Yuh-Chin, T. Huang (2012-10-28). A clinical guide to occupational and environmental lung diseases. [New York]: Humana Press. p. 266. ISBN 978-1-62703-149-3.
- ↑ "Pink Puffer - definition of Pink Puffer in the Medical dictionary - by the Free Online Medical Dictionary, Thesaurus and Encyclopedia". Medical-dictionary.thefreedictionary.com. Retrieved 2013-07-23.
- ↑ ۱۲۱٫۰ ۱۲۱٫۱ ۱۲۱٫۲ Weinberger, Steven E. (2013-05-08). Principles of pulmonary medicine (6th ed.). Philadelphia: Elsevier/Saunders. p. 165. ISBN 978-1-62703-149-3.
- ↑ Des Jardins, Terry (2013). Clinical Manifestations & Assessment of Respiratory Disease (6th ed.). Elsevier Health Sciences. p. 176. ISBN 978-0-323-27749-5.
- ↑ An outcomes strategy for people with chronic obstructive pulmonary disease (COPD) and asthma in England (PDF). Department of Health. 18 July 2011. p. 5. Retrieved 27 November 2013.
- ↑ ۱۲۴٫۰ ۱۲۴٫۱ Lomborg, Bjørn (2013). Global problems, local solutions : costs and benefits. Cambridge University Press. p. 143. ISBN 978-1-107-03959-9.
- ↑ Bloom, D (2011). The Global Economic Burden of Noncommunicable Diseases (PDF). World Economic Forum. p. 24.
- ↑ Nici, Linda (2011). Chronic Obstructive Pulmonary Disease: Co-Morbidities and Systemic Consequences. Springer. p. 78. ISBN 978-1-60761-673-3.
- ↑ Inamdar, AC; Inamdar, AA (Oct 2013). "Mesenchymal stem cell therapy in lung disorders: pathogenesis of lung diseases and mechanism of action of mesenchymal stem cell". Experimental lung research. 39 (8): 315–27. doi:10.3109/01902148.2013.816803. PMID 23992090.
- ↑ Conese, M; Piro, D; Carbone, A; Castellani, S; Di Gioia, S (2014). "Hematopoietic and mesenchymal stem cells for the treatment of chronic respiratory diseases: role of plasticity and heterogeneity". TheScientificWorldJournal. 2014: 859817. doi:10.1155/2014/859817. PMC 3916026. PMID 24563632.
- ↑ Akers, R. Michael; Denbow, D. Michael (2008). Anatomy and Physiology of Domestic Animals. Arnes, AI: Wiley. p. 852. ISBN 978-1-118-70115-7.
- ↑ Wright, JL; Churg, A (December 2002). "Animal models of cigarette smoke-induced COPD". Chest. 122 (6 Suppl): 301S–6S. doi:10.1378/chest.122.6_suppl.301S. PMID 12475805.
- ↑ Churg, A; Wright, JL (2007). "Animal models of cigarette smoke-induced chronic obstructive lung disease". Contributions to microbiology. Contributions to Microbiology. 14: 113–25. doi:10.1159/000107058. ISBN 3-8055-8332-X. PMID 17684336.
- ↑ Marinkovic D, Aleksic-Kovacevic S, Plamenac P (2007). "Cellular basis of chronic obstructive pulmonary disease in horses". Int. Rev. Cytol. International Review of Cytology. 257: 213–47. doi:10.1016/S0074-7696(07)57006-3. ISBN 978-0-12-373701-4. PMID 17280899.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ Miller MS, Tilley LP, Smith FW (January 1989). "Cardiopulmonary disease in the geriatric dog and cat". Vet. Clin. North Am. Small Anim. Pract. 19 (1): 87–102. PMID 2646821.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link)
مطالعات بیشتر
- "Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease, Updated 2013" (PDF). Global Initiative for Chronic Obstructive Lung Disease. Retrieved November 29, 2013.
- National Institute for Health and Clinical Excellence. Clinical guideline 101: Chronic Obstructive Pulmonary Disease. London, June 2010.
- Qaseem, Amir; Wilt, TJ; Weinberger, SE; Hanania, NA; Criner, G; Van Der Molen, T; Marciniuk, DD; Denberg, T; Schünemann, H; Wedzicha, W; MacDonald, R; Shekelle, P; American College Of, Physicians; American College of Chest Physicians; American Thoracic, Society; European Respiratory, Society (2011). "Diagnosis and Management of Stable Chronic Obstructive Pulmonary Disease: A Clinical Practice Guideline Update from the American College of Physicians, American College of Chest Physicians, American Thoracic Society, and European Respiratory Society". Annals of Internal Medicine. 155 (3): 179–91. doi:10.7326/0003-4819-155-3-201108020-00008. PMID 21810710.