لارنگومالاسی
| لارنگومالاسی Laryngomalacia | |
|---|---|
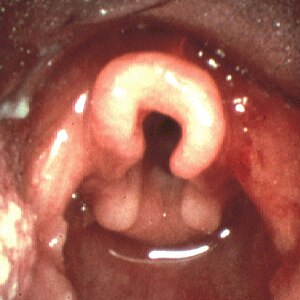 | |
| امگا شکل بودن اپیگلوت در لارنگومالاسی | |
| تخصص | ژنشناسی پزشکی |
| طبقهبندی و منابع بیرونی | |
لارنگومالاسی یا نرمی حنجره به ضعف و سستی و روی هم خوابیدن ساختارهای بالای گلوت در حنجره در هنگام دم گفته میشود که موجب ایجاد مقاومت در مسیر هوا و ایجاد صدای استریدور میگردد. در واقع شایعترین علت ایجاد استریدور در نوزادان و کودکان، لارنگومالاسی است که ۶۰–۷۰٪ موارد را شامل میشود.[۱][۲][۳] این بیماری در جنس مذکر حدود دوبرابر جنس مونث شیوع دارد و معمولاً در هفته اول زندگی آغاز میشود و تا 12 الی 48 ماه به طول می انجامد.[۴][۵]
استریدور با فرکانس بالا در هنگام دم در هنگام تولد در مواقعی که نوزاد از لارنگومالاسی رنج میبرد، الزامی نیست؛ با این حال معمولاً پس از چند هفته بروز میکند. علائم بیمار میتواند طی ۴ تا ۸ ماه اول زندگی بدتر شود. استریدور بیمار معمولاً با گریه، غذا خوردن، عفونتهای دستگاه تنفسی فوقانی یا خوابیدن به پشت (supine) تشدید میگردد. همچنین استریدور بیمار معمولاً در هنگام خواب در موارد خفیف تا متوسط از بین میرود. در حدود ۵ تا ۲۰٪ از کودکان، علائم تنفسی دیگری مانند تاکیپنه، دیسپنه، هیپوکسمی، و آپنه انسدادی خواب میتواند در صورت عدم درمان رخ دهد.[۶] اختلالات تغذیه ای در حدود نیمی از کودکان با مشکل خفیف تا متوسط لارنگومالاسی و تقریباً تمام کودکانی که دچار لارنگومالاسی شدید هستند ممکن است روی دهد و میتواند موجب سرفه، حملات خفگی، حملات سیانوتیک، رگورژیتاسیون، استفراغ و تغذیه کُند گردد. در بیماریهای شدید، پنومنی ناشی از آسپیراسیون مکرر یا اختلال رشد کودک ناشی از کاهش مصرف کالری و افزایش نیاز متابولیک به علت افزایش فعالیت تنفسی شایع است.[۷]
علت[ویرایش]
پیش از این تصور میشد که لارنگومالاسی به علت ناهنجاری در آناتومی غضروفهای حنجره است. این فرضیه به وسیله مطالعاتی که نشان میداد که در بیماران دچار لارنگومالاسی شدید، نسبت چین آریاپیگلوتیک به طول گلوت کمتری نسبت به کودکان نرمال دارند، تأیید میشد.[۸] با این حال این فرضیه از توضیح اینکه چرا برخی کودکان با خصوصیات مشابه بی علامت هستند، ناتوان بود. عدم تمایز و نرمال نبودن غضروفهای قابل انعطاف، فرضیه دیگری است که با مطالعات بافتشناسی در کودکان علامت داری که بافت فیبروالاستیک غضروف نرمالی داشتند، ارائه گردیدهاست.[۹] با این حال اخیراً توجهات به سمت علتهای عصبی-عضلانی گرایش داشتهاست که شامل عدم بلوغ یا ادغام غیرطبیعی رشتههای عصبی محیطی، هستههای ساقه مغز و مسیرهای مسئول بلع و نگهداری مسیر هوایی است میباشد که موجب هیپوتونی عضلات فوق حنجرهای میگردد.[۶] این موضوع با توجه به مطالعات بافتشناسی که نشان دادهاند، اندازه عصب حنجرهای فوقانی در این بیماران نسبت به افراد دیگر متفاوت است، تأیید شدهاست.[۱۰]
همچنین مطالعههایی مبنی بر همراهی بیماری رفلاکس معدی-مروی (GERD) در 80% موارد لارنگومالاسی گزارش شدهاست.[۶]
تشخیص[ویرایش]
شرح حال و معاینه فیزیکی[ویرایش]
تشخیص بالینی لارنگومالاسی میتواند اساساً بر مبنای علائم بیماری به صورت استریدور دمی که با تغذیه، آشفتگی و گریه یا به پشت خوابیدن کودک تشدید میشود باشد. شرح حال دقیق تر بیمار بایستی شامل شرایط بدو تولد (شامل سن حاملگی و نیاز به انتوباسیون بدو تولد)، آنومالیهای ژنتیکی یا مادرزادی، علائم تنفسی و فاکتورهای تشدیدکننده آن، و مشکلات تغذیه ای شامل عقب افتادگی رشد، خفگی یا عق زدن، علائم رفلاکس یا عفونتهای ریه مکرر باشد.
معاینه بالینی بیمار بایستی شامل قد و وزن، معاینه صداهای تنفسی به علاوه زمانبندی در هر سیکل تنفسی، حرکات قفسه سینه جهت بررسی رتراکسیون قفسه سینه و سینه قیفیشکل و شنیدن صدای ریوی با استتوسکوپ میباشد. تشخیص قطعی بیماری لارنگومالاسی را میتوان به وسیله لارنگوسکوپی فیبرواپتیک منعطف به تنهایی انجام داد.[۱۱] این روش را میتوان بدون نیاز به بیهوشی در کودکان به صورتی که در آغوش والدین نیز هست، انجام داد. لارنگوسکوپ فیبرواپتیک منعطف از طریق بینی تا بالای حنجره در طی چند سیکل تنفسی هدایت میگردد. از استفاده از بیحسیهای موضعی به علت احتمال تشدید روی هم خوابیدن راه هوایی و تغییر نتیجه ارزیابی، بایستی جلوگیری گردد.[۱۲] شدت استریدور بیمار یا علائم ارتباط چندانی با میزان وسعت روی هم خوابیدن راه هوایی در معاینه با لارنگوسکوپ فیبرواپتیک منعطف ندارد.
عوامل خطر مرتبط با لارنگومالاسی عبارتند از: بیماری رفلاکس معدی-مروی[۱۳]، اختلالات عصبی (به صورت هیپوتونی جنرالیزه یا لوکال)، اختلالات مادرزادی حنجره[۸]، جنس مذکر[۶]، سندرمهای ژنتیکی خاص مانند سندرم داون یا بیماری سندرمیک مادرزادی قلبی.[۱۴][۱۵]
روشهای مختلفی برای طبقهبندی شدت بیماری لارنگومالاسی بر اساس محلهای مختلفی که در مسیر راه هوایی دچار روی هم خوابیدگی شدهاست، پیشنهاد شدهاست که شامل موارد زیر است:
- روی هم خوابیدگی خلفی (از مخاط اضافی آریتنوئید یا غضروف کونئیفرم)
- روی هم خوابیدگی جانبی (از چینهای کوتاه شده آریاپیگلوتیک)
- روی هم خوابیدگی قدامی (از اپیگلوت خمیده شده به عقب)
- روی هم خوابیدگی ترکیبی (روی هم خوابیدگی چندین منطقه از این محلهای آناتومیک
اگرچه هیچکدام از این روشهای فوق به صورت جهانی مورد موافقت برای استفاده قرار نگرفتهاند، با این حال بررسی دقیق نوع و شدت روی هم خوابیدگی برای تصمیمگیری در مورد شیوه جراحی لازم است. با این حال ثبت نوع و شدت علائم بیمار، روش پرکاربردی برای مشخص کردن شدت بیماری و کمک به تصمیمگیری در مورد شیوه ادامه درمان در مراکز بالینی است.[۱۶]
ارزیابیهای تشخیصی بیشتر[ویرایش]
مطالعات مختلفی، لارنگومالاسی را با بیماریهایی همچون رفلاکس[۱۷] و ضایعات همزمان راه هوایی[۱۸] مرتبط دانستهاند. بیماریهای کمتر شایع همراه با لارنگومالاسی عبارتند از: بیماریهای سیستم اعصاب، سندرمهای مادرزادی و آنومالیها و هیپرتانسیون پولمونری.[۱۹] این بیماریها خود میتوانند باعث شدت یافتن علائم لارنگومالاسی یا تأثیر بر نتایج جراحی بشوند.[۷]
تظاهرات غیرمعمول[ویرایش]
اگرچه لارنگومالاسی، اغلب در دوران نوزادی بروز پیدا میکند، با این حال ممکن است به صورت تکگیر بیماری در دورههای بعدی زندگی نیز علامتدار یا شروع گردد. در برخی موارد این بیماری در هنگام درازکش ایجاد میگردد و ممکن است این کودکان تنها با علائم شبانه بیماری خود را نشان دهند و به صورت اولیه تحت درمان با جراحی آدنوتونسیلکتومی قرار گیرند.[۲۰] در صورتی که علائم بیماری ادامهدار گردد، لارنگوسکوپی در زمان خواب ممکن است روی هم خوابیدگی سوپراگلوت مرتبط با لارنگومالاسی را نشان دهد.[۲۱][۲۲] همچنین لارنگومالاسی میتواند در برخی کودکان بزرگتر تنها در هنگام فعالیتهای ورزشی خود را نشان دهد و ممکن است با اختلال پارادوکسیکال طنابهای صوتی اشتباه شود. لارنگوسکی منعطف در هنگام فعالیت میتواند این دو بیماری را افتراق دهد.[۲۳]
درمان[ویرایش]
درمان حمایتی و دارویی[ویرایش]
کودکانی که با استریدور دوره ای یا خفیف تا متوسط مراجعه میکنند و مشکلات بلع ندارند را میتوان پس از تشخیص قطعی لارنگومالاسی، تنها تحت نظارت بدون تجویز دارو قرار داد. با این حال این کودکان بایستی به دقت از نظر وزنگیری یا بدتر شدن علائم تنفسی یا اختلالات تغذیهای مراقبت کرد.
در کودکانی که دچار لارنگومالاسی خفیف تا متوسط هستند و اشکالات خوردن خفیف دارند، درمان نظارتی و پوزیشن دادن به بیمار معمولاً مؤثر است. مداخلات تغذیه ای ممکن است شامل استفاده از شیرخشک یا شیرمادر غلیظ شده، کُند کردن سرعت تغذیه شیرخوار در وضعیت نشسته و همچنین استفاده از دارو برای درمان بیماری رفلاکس کودک باشد. در بسیاری از کودکان، علائم تا یک سالگی رفع میگردد و در سایر کودکان بیماری تا ۱۸ تا ۲۴ ماهگی بهبود مییابد.[۲۴] با این حال مطالعات نشان دادهاست که محدودیتهای تنفسی بسیار خفیف در کودکانی که در دوره شیرخوارگی دچار لارنگومالاسی شدهاند، همچنان وجود خواهد داشت.[۲۰][۲۵]
جراحی[ویرایش]
در برخی کودکان، شیوههای حمایتی و دارویی درمان لارنگومالاسی بینتیجه است یا این بیماران علائم شدیدتری از مشکلات تنفسی و تغذیهای را بروز میدهند. در این بیماران مداخلات جراحی توصیه شدهاست. مواردی که در آنها جراحی برای درمان لارنگومالاسی لازم دانسته شدهاست عبارتند از:
- استریدور همراه با ناراحتی تنفسی
- تنگی نفس همراه با رتراکسیون
- سینه قیفیشکل
- هیپرتانسیون پولمونر
- کورپولمونل
- آپنه انسدادی خواب شدید
- سیانوز دوره ای در هنگام تغذیه
- عفونتهای ریوی مکرر
- اختلال رشد کودک
در دهه ۱۹۲۰، گزارشهایی مبنی بر اپیگلوتکتومی مشاهده شدهاست، با این حال، تراکئوتومی برای ۶۰ سال دیگر به عنوان درمان اصلی این بیماران انجام میشد. با ابداع و بهبود ابزارهای انجام جراحیهای میکروسکوپی گوش، تمایل پزشکان به سمت انجام سوپراگلوتوپلاستی افزایش یافت. پس از ابداع ابزارآلات جراحی میکروسکوپی لارنج و پیشرفتهایی که در تکنولوژی فیبرواپتیک صورت گرفت، سوپراگلوتوپلاستی از طریق دهان به سرعت بین پزشکان مقبولیت یافت.[۲۶][۲۷][۲۸]
هدف از انجام سوپراگلوتوپلاستی کاهش و پایدار کردن بافت حنجره و به دنبال آن جلوگیری از روی هم خوابیدگی آن و انسداد مجرای هوایی میباشد. این عمل جراحی بهطور معمول از طریق بیهوشی صورت میگیرد. همچنین در برخی بیماران با انسداد ناشی از روی هم خوابیدگی خلفی اپیگلوت ممکن است نیاز به اپیگلوتوپکسی نیز باشد.[۲۹]
مراقبت بعد از عمل[ویرایش]
بالا آوردن سر بیمار در هنگام دراز کشیدن و درمان به وسیله داروهای ضد رفلاکس برای کاهش ادم و خطر ایجاد بافت اسکار و تشکیل گرانولوم به علت تماس مخاط آسیب دیده با اسید معده اکیداً توصیه شدهاست. همچنین دوره درمانی کوتاه مدت با استفاده از استروئیدهای سیستمیک جهت کاهش ادم و انسداد راه هوایی توصیه شدهاست. برخی کودکان ممکن است به انتوباسیون بعد از عمل جراحی نیاز داشته باشند اما اغلب پس از دورهٔ کوتاهی بسته به سن، شدت بیماری و علائم مشاهده شده لوله تراشه خارج میگردد.[۷]
درصد موفقیت جراحی و عوارض همراه با جراحی[ویرایش]
بین ۵۰ تا ۹۵٪ بیماران، علائم بیماری با انجام عمل جراحی سوپراگلوتوپلاستی به طرز چشمگیری یا کامل بهبود مییابند.[۲۷][۳۰][۳۱][۳۲][۳۳] با این حال گزارش شدهاست که در کودکانی که دچار بیماریهای عصبی یا قلبی یا بیماری رفلاکس معده-مری شدید باشند، احتمال عدم بهبودی بالاتر از کودکانی است که بیماریهای همراه را نداشته باشند.[۳۴] اختلالات تغذیه ای و تنفسی پایدار نیز در برخی کودکان بعد از عمل جراحی گزارش شدهاست،[۱۶] به خصوص در کودکانی که نارس به دنیا آمدهاند یا بیماریهای عصبی همراه دارند.[۳۵][۳۶] عارضه همراه دیگر جراحی در بیماران لارنگومالاسی، استنوز راه هوایی، تشکیل گرانولوم میباشد.[۳۷][۳۸]
تراکئوتومی به عنوان مداخله جایگزین برای درمان بیمارانی است که علیرغم انجام عمل جراحی سوپراگلوتوپلاستی همچنان علائم شدید بیماری را دارند. با این حال تراکئوتومی خود عوارضی همچون خونریزی، فیستول تراکئوازوفاژیال، انسداد مجرای هوایی را ممکن است بین ۴۳ تا ۷۷٪ موارد را به همراه داشته باشد.[۳۹][۴۰]
درمانهای جایگزین[ویرایش]
اگرچه جراحی، اصلیترین شیوه درمانی در بیمارن با لارنگومالاسی شدید محسوب میشود؛ با این حال درمانهای جایگزین دیگری نیز در شرایط خاص مورد استفاده قرار میگیرد. استفاده از درمان قوی ضد اسید، رژیم پرکالری و بلعتراپی نشان دادهاست که موجب بهبود وزنگیری این کودکان میگردد.[۴۱] همچنین استفاده از فشار مثبت مدام راه هوایی (CPAP) به عنوان یک روش غیرتهاجمی در برخی کودکان با لارنگومالاسی شدید و دیسترس تنفسی یا آپنه انسدادی خواب مؤثر بودهاست.[۴۲] با این حال تهویه غیر تهاجمی در نوزادان ممکن است باعث اختلال آناتومیک صورت آنها گردد،[۴۳] به همین جهت بایستی در مورد مزایا و معایب جراحی و استفاده از این روشها برای درمان بیماران بررسی دقیقی صورت گیرد.
جستارهای وابسته[ویرایش]
منابع[ویرایش]
- ↑ Daniel, Samuel J. (2006-01). "The upper airway: Congenital malformations". Paediatric Respiratory Reviews. 7: S260–S263. doi:10.1016/j.prrv.2006.04.227. ISSN 1526-0542.
{{cite journal}}: Check date values in:|date=(help) - ↑ Werner, J. A.; Lippert, B. M.; Dünne, A. A.; Ankermann, T.; Folz, B. J.; Seyberth, H. (2002-10). "Epiglottopexy for the treatment of severe laryngomalacia". European archives of oto-rhino-laryngology: official journal of the European Federation of Oto-Rhino-Laryngological Societies (EUFOS): affiliated with the German Society for Oto-Rhino-Laryngology - Head and Neck Surgery. 259 (9): 459–464. doi:10.1007/s00405-002-0477-7. ISSN 0937-4477. PMID 12386747.
{{cite journal}}: Check date values in:|date=(help) - ↑ Holinger, L. D. (1980-9). "Etiology of stridor in the neonate, infant and child". The Annals of Otology, Rhinology, and Laryngology. 89 (5 Pt 1): 397–400. doi:10.1177/000348948008900502. ISSN 0003-4894. PMID 7436240.
{{cite journal}}: Check date values in:|date=(help) - ↑ Roger, G.; Denoyelle, F.; Triglia, J. M.; Garabedian, E. N. (1995-10). "Severe laryngomalacia: surgical indications and results in 115 patients". The Laryngoscope. 105 (10): 1111–1117. doi:10.1288/00005537-199510000-00018. ISSN 0023-852X. PMID 7564844.
{{cite journal}}: Check date values in:|date=(help) - ↑ Toynton, S. C.; Saunders, M. W.; Bailey, C. M. (2001-1). "Aryepiglottoplasty for laryngomalacia: 100 consecutive cases". The Journal of Laryngology and Otology. 115 (1): 35–38. ISSN 0022-2151. PMID 11233619.
{{cite journal}}: Check date values in:|date=(help) - ↑ ۶٫۰ ۶٫۱ ۶٫۲ ۶٫۳ Thompson, Dana Mara (2007-06). "Abnormal Sensorimotor Integrative Function of the Larynx in Congenital Laryngomalacia: A New Theory of Etiology". The Laryngoscope (به انگلیسی). 117 (S114): 1–33. doi:10.1097/mlg.0b013e31804a5750. ISSN 0023-852X.
{{cite journal}}: Check date values in:|date=(help) - ↑ ۷٫۰ ۷٫۱ ۷٫۲ Richter, Gresham T.; Thompson, Dana M. (2008-10). "The Surgical Management of Laryngomalacia". Otolaryngologic Clinics of North America. 41 (5): 837–864. doi:10.1016/j.otc.2008.04.011. ISSN 0030-6665.
{{cite journal}}: Check date values in:|date=(help) - ↑ ۸٫۰ ۸٫۱ Manning, Scott C.; Inglis, Andrew F.; Mouzakes, Jason; Carron, Jeffrey; Perkins, Jonathan A. (2005-04-01). "Laryngeal Anatomic Differences in Pediatric Patients With Severe Laryngomalacia". Archives of Otolaryngology–Head & Neck Surgery (به انگلیسی). 131 (4): 340. doi:10.1001/archotol.131.4.340. ISSN 0886-4470.
- ↑ Chandra, Rakesh K.; Gerber, Mark E.; Holinger, Lauren D. (2001-10). "Histological insight into the pathogenesis of severe laryngomalacia". International Journal of Pediatric Otorhinolaryngology. 61 (1): 31–38. doi:10.1016/s0165-5876(01)00541-9. ISSN 0165-5876.
{{cite journal}}: Check date values in:|date=(help) - ↑ Munson, Patrick D.; Saad, Ali G.; El-Jamal, Siraj M.; Dai, Yuemeng; Bower, Charles M.; Richter, Gresham T. (2011-01-13). "Submucosal nerve hypertrophy in congenital laryngomalacia". The Laryngoscope (به انگلیسی). 121 (3): 627–629. doi:10.1002/lary.21360. ISSN 0023-852X.
- ↑ Lima, Tania Mara Assis; Gonçalves, Denise Utsch; Gonçalves, Lucas V.; Reis, Paulo Augusto C.; Lana, Angela Beatriz S.; Guimarães, Fernando F. (2008-01). "Flexible nasolaryngoscopy accuracy in laryngomalacia diagnosis". Brazilian Journal of Otorhinolaryngology. 74 (1): 29–32. doi:10.1016/s1808-8694(15)30747-3. ISSN 1808-8694.
{{cite journal}}: Check date values in:|date=(help) - ↑ NIELSON, DENNIS W.; KU, PHILIP L.; EGGER, MARLENE (2000-01). "Topical Lidocaine Exaggerates Laryngomalacia during Flexible Bronchoscopy". American Journal of Respiratory and Critical Care Medicine (به انگلیسی). 161 (1): 147–151. doi:10.1164/ajrccm.161.1.9811043. ISSN 1073-449X.
{{cite journal}}: Check date values in:|date=(help) - ↑ Loke, D.; Ghosh, S.; Panarese, A.; Bull, P. D. (2001-07-30). "Endoscopic division of the ary-epiglottic folds in severe laryngomalacia". International Journal of Pediatric Otorhinolaryngology. 60 (1): 59–63. ISSN 0165-5876. PMID 11434955.
- ↑ Sánchez, Ignacio; Navarro, Héctor; Méndez, Mireya; Holmgren, Nils; Caussade, Solange (2003-4). "Clinical characteristics of children with tracheobronchial anomalies". Pediatric Pulmonology. 35 (4): 288–291. doi:10.1002/ppul.10256. ISSN 8755-6863. PMID 12629626.
{{cite journal}}: Check date values in:|date=(help) - ↑ Bertrand, Pablo; Navarro, Hector; Caussade, Solange; Holmgren, Nils; Sánchez, Ignacio (2003-8). "Airway anomalies in children with Down syndrome: endoscopic findings". Pediatric Pulmonology. 36 (2): 137–141. doi:10.1002/ppul.10332. ISSN 8755-6863. PMID 12833493.
{{cite journal}}: Check date values in:|date=(help) - ↑ ۱۶٫۰ ۱۶٫۱ Thompson, Dana M (2010-12). "Laryngomalacia: factors that influence disease severity and outcomes of management". Current Opinion in Otolaryngology & Head and Neck Surgery (به انگلیسی). 18 (6): 564–570. doi:10.1097/moo.0b013e3283405e48. ISSN 1068-9508.
{{cite journal}}: Check date values in:|date=(help) - ↑ Giannoni, Carla; Sulek, Marcelle; Friedman, Ellen M.; Duncan III, Newton O. (1998-02). "Gastroesophageal reflux association with laryngomalacia: a prospective study". International Journal of Pediatric Otorhinolaryngology. 43 (1): 11–20. doi:10.1016/s0165-5876(97)00151-1. ISSN 0165-5876.
{{cite journal}}: Check date values in:|date=(help) - ↑ Yuen, Heng-Wai; Tan, Henry Kun-Kiaang; Balakrishnan, Abilash (2006-10). "Synchronous airway lesions and associated anomalies in children with laryngomalacia evaluated with rigid endoscopy". International Journal of Pediatric Otorhinolaryngology. 70 (10): 1779–1784. doi:10.1016/j.ijporl.2006.06.003. ISSN 0165-5876.
{{cite journal}}: Check date values in:|date=(help) - ↑ Unal, Ekrem; Oran, Bulent; Baysal, Tamer; Baspinar, Osman; Keser, Melike; Karaarslan, Sevim; Arbag, Hamdi (2006-12). "Pulmonary arterial pressure in infants with laryngomalacia". International Journal of Pediatric Otorhinolaryngology. 70 (12): 2067–2071. doi:10.1016/j.ijporl.2006.07.020. ISSN 0165-5876. PMID 16962179.
{{cite journal}}: Check date values in:|date=(help) - ↑ ۲۰٫۰ ۲۰٫۱ Smith, G. J.; Cooper, D. M. (1981-05-01). "Laryngomalacia and inspiratory obstruction in later childhood". Archives of Disease in Childhood (به انگلیسی). 56 (5): 345–349. doi:10.1136/adc.56.5.345. ISSN 0003-9888. PMID 7259255.
- ↑ Amin, Milan R.; Isaacson, Glenn (1997-11). "State-Dependent Laryngomalacia". Annals of Otology, Rhinology & Laryngology (به انگلیسی). 106 (11): 887–890. doi:10.1177/000348949710601101. ISSN 0003-4894.
{{cite journal}}: Check date values in:|date=(help) - ↑ Smith, Joseph L.; Smallman, Bettina; Sweeney, Dawn M.; Mortelliti, Anthony J. (2005-02). "State-Dependent Laryngomalacia in Sleeping Children". Annals of Otology, Rhinology & Laryngology (به انگلیسی). 114 (2): 111–114. doi:10.1177/000348940511400205. ISSN 0003-4894.
{{cite journal}}: Check date values in:|date=(help) - ↑ Richter, Gresham T.; Rutter, Michael J.; deAlarcon, Alessandro; Orvidas, Laura J.; Thompson, Dana M. (2008-01-01). "Late-Onset Laryngomalacia". Archives of Otolaryngology–Head & Neck Surgery (به انگلیسی). 134 (1): 75. doi:10.1001/archoto.2007.17. ISSN 0886-4470.
- ↑ Wright, Charles T.; Goudy, Steven L. (2012-01). "Congenital Laryngomalacia: Symptom Duration and Need for Surgical Intervention". Annals of Otology, Rhinology & Laryngology (به انگلیسی). 121 (1): 57–60. doi:10.1177/000348941212100110. ISSN 0003-4894.
{{cite journal}}: Check date values in:|date=(help) - ↑ Macfarlane, P.I.; Olinsky, A.; Phelan, P.D. (1985-08). "Proximal airway function 8 to 16 years after laryngomalacia: Follow-up using flow-volume loop studies". The Journal of Pediatrics. 107 (2): 216–218. doi:10.1016/s0022-3476(85)80128-1. ISSN 0022-3476.
{{cite journal}}: Check date values in:|date=(help) - ↑ Solomons, N.B.; Prescott, C.A.J. (1987-06). "Laryngomalacia. A review and the surgical management for severe cases". International Journal of Pediatric Otorhinolaryngology. 13 (1): 31–39. doi:10.1016/0165-5876(87)90005-x. ISSN 0165-5876.
{{cite journal}}: Check date values in:|date=(help) - ↑ ۲۷٫۰ ۲۷٫۱ Holinger, Lauren D.; Konior, Raymond J. (1989-02). "Surgical Management of Severe Laryngomalacia". The Laryngoscope (به انگلیسی). 99 (2): 136???142. doi:10.1288/00005537-198902000-00004. ISSN 0023-852X.
{{cite journal}}: Check date values in:|date=(help) - ↑ Lane, R. W.; Weider, D. J.; Steinem, C.; Marin-Padilla, M. (1984-08-01). "Laryngomalacia: A Review and Case Report of Surgical Treatment With Resolution of Pectus Excavatum". Archives of Otolaryngology - Head and Neck Surgery (به انگلیسی). 110 (8): 546–551. doi:10.1001/archotol.1984.00800340058017. ISSN 0886-4470.
- ↑ Whymark, Andrew D.; Clement, W. Andrew; Kubba, Haytham; Geddes, Neil K. (2006-09-01). "Laser Epiglottopexy for Laryngomalacia". Archives of Otolaryngology–Head & Neck Surgery (به انگلیسی). 132 (9): 978. doi:10.1001/archotol.132.9.978. ISSN 0886-4470.
- ↑ Roger, G.; Garabedian, E.N.; Denoyelle, F.; Triglia, J.M. (1995-10). "Severe laryngomalacia: Surgical indications and results in 115 patients". The Laryngoscope (به انگلیسی). 105 (10): 1111–1117. doi:10.1288/00005537-199510000-00018. ISSN 0023-852X.
{{cite journal}}: Check date values in:|date=(help) - ↑ Reddy, Deepkaran K.; Matt, Bruce H. (2001-06-01). "Unilateral vs Bilateral Supraglottoplasty for Severe Laryngomalacia in Children". Archives of Otolaryngology–Head & Neck Surgery (به انگلیسی). 127 (6): 694. doi:10.1001/archotol.127.6.694. ISSN 0886-4470.
- ↑ Olney, Daniel R.; Greinwald, John H.; Smith, Richard J. H.; Bauman, Nancy M. (1999-11). "Laryngomalacia and Its Treatment". The Laryngoscope (به انگلیسی). 109 (11): 1770–1775. doi:10.1097/00005537-199911000-00009. ISSN 0023-852X.
{{cite journal}}: Check date values in:|date=(help) - ↑ Zalzal, George H.; Anon, Jack B.; Cotton, Robin T. (1987-01). "Epiglottoplasty for the Treatment of Laryngomalacia". Annals of Otology, Rhinology & Laryngology (به انگلیسی). 96 (1): 72–76. doi:10.1177/000348948709600118. ISSN 0003-4894.
{{cite journal}}: Check date values in:|date=(help) - ↑ Preciado, Diego; Zalzal, George (2012-08-01). "A Systematic Review of Supraglottoplasty Outcomes". Archives of Otolaryngology–Head & Neck Surgery (به انگلیسی). 138 (8): 718. doi:10.1001/archoto.2012.1251. ISSN 0886-4470.
- ↑ Durvasula, Venkata S. P. B.; Lawson, Bradley R.; Bower, Charles M.; Richter, Gresham T. (2013-12-09). "Supraglottoplasty in Premature Infants with Laryngomalacia". Otolaryngology-Head and Neck Surgery (به انگلیسی). 150 (2): 292–299. doi:10.1177/0194599813514370. ISSN 0194-5998.
- ↑ Durvasula, Venkata S. P. B.; Lawson, Bradley R.; Bower, Charles M.; Richter, Gresham T. (2014-08-01). "Supraglottoplasty Outcomes in Neurologically Affected and Syndromic Children". JAMA Otolaryngology–Head & Neck Surgery (به انگلیسی). 140 (8): 704. doi:10.1001/jamaoto.2014.983. ISSN 2168-6181.
- ↑ Kelly, S. M.; Gray, S. D. (1995-12). "Unilateral endoscopic supraglottoplasty for severe laryngomalacia". Archives of Otolaryngology--Head & Neck Surgery. 121 (12): 1351–1354. ISSN 0886-4470. PMID 7488362.
{{cite journal}}: Check date values in:|date=(help) - ↑ Denoyelle, Françoise; Mondain, Michel; Grésillon, Nicolas; Roger, Gilles; Chaudré, Franck; Garabédian, Erea Noël (2003-10-01). "Failures and Complications of Supraglottoplasty in Children". Archives of Otolaryngology–Head & Neck Surgery (به انگلیسی). 129 (10): 1077. doi:10.1001/archotol.129.10.1077. ISSN 0886-4470.
- ↑ Mahadevan, Murali; Barber, Colin; Salkeld, Lesley; Douglas, Gavin; Mills, Nikki (2007-12). "Pediatric tracheotomy: 17 year review". International Journal of Pediatric Otorhinolaryngology. 71 (12): 1829–1835. doi:10.1016/j.ijporl.2007.08.007. ISSN 0165-5876.
{{cite journal}}: Check date values in:|date=(help) - ↑ Carr, Michele M.; Poje, Christopher P.; Kingston, Lucille; Kielma, Donna; Heard, Christopher (2001-11). "Complications in Pediatric Tracheostomies". The Laryngoscope (به انگلیسی). 111 (11): 1925–1928. doi:10.1097/00005537-200111000-00010. ISSN 0023-852X.
{{cite journal}}: Check date values in:|date=(help) - ↑ Faria, John; Behar, Philomena (2014-06-27). "Medical and Surgical Management of Congenital Laryngomalacia". Otolaryngology-Head and Neck Surgery (به انگلیسی). 151 (5): 845–851. doi:10.1177/0194599814541921. ISSN 0194-5998.
- ↑ Essouri, Sandrine; Nicot, Fr�d�ric; Cl�ment, Annick; Garabedian, Erea-Noel; Roger, Gilles; Lofaso, Fr�d�ric; Fauroux, Brigitte (2005-02-15). "Noninvasive positive pressure ventilation in infants with upper airway obstruction: comparison of continuous and bilevel positive pressure". Intensive Care Medicine (به انگلیسی). 31 (4): 574–580. doi:10.1007/s00134-005-2568-6. ISSN 0342-4642.
{{cite journal}}: replacement character in|first2=at position 3 (help); replacement character in|first6=at position 3 (help); replacement character in|last3=at position 3 (help) - ↑ Fauroux, Brigitte; Lavis, Jean-François; Nicot, Frédéric; Picard, Arnaud; Boelle, Pierre-Yves; Clément, Annick; Vazquez, Marie-Paule (2005-05-28). "Facial side effects during noninvasive positive pressure ventilation in children". Intensive Care Medicine (به انگلیسی). 31 (7): 965–969. doi:10.1007/s00134-005-2669-2. ISSN 0342-4642.
