بیهوشی
| بیهوشی | |
|---|---|
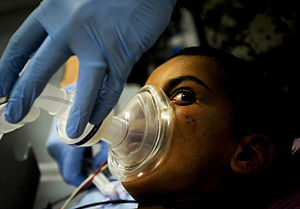 اکسیژندرمانی قبل از القاء بیهوشی | |
| سرعنوانهای موضوعی پزشکی | E03.155 |
| مدلاین پلاس | anesthesia |
| ئیمدیسین | ۱۲۷۱۵۴۳ |
بیهوشی در پزشکی و دندانپزشکی حالت القاء شدهای است که در آن، بیمار بهصورت ارادی و غیرارادی کنترلی بر قسمتی از جسم، یا تمام جسم و محیط فیزیکی خود ندارد و بهطور موقت میتواند موجب بیدردی، فلج موضعی و حتی فراموشی شود. این روند موجب تضعیف یا سرکوب برگشتپذیر دستگاه عصبی مرکزی شده که باعث از بین رفتن احساس و واکنش به محرکهای بیرونی میشود. فراموشی و از بین بردن هوشیاری دو جنبهٔ مهم حالت بیهوشی هستند.
بیهوشی در پزشکی در اعمال جراحی و دندانپزشکی به کار میرود و یک یا چند حالت زیر را فراهم میکند:
۱- بیدردی (شامل کاهش یا جلوگیری از احساس درد) ۲- فلج عضلانی ۳- فراموشی (فراموشی حافظه) ۴- از بین بردن هوشیاری.
بیهوشی به سه شکل امکانپذیر است: ۱- بیهوشی عمومی فرایندی است که در آن فعالیت دستگاه عصبی مرکزی به صورت کامل متوقف شده و در نتیجه بیمار بیهوش میشود. ۲- آرامبخشی[یادداشت ۱] نوعی از بیهوشی است که در آن فرد به صورت کامل بیهوش نیست. در این روش انتقال تکانههای عصبی بین قشر مغز و دستگاه کنارهای متوقف میشود که سبب حالت آرامبخشی میشود و حافظهٔ بلندمدت را مختل میکند. ۳- بیحسی منطقهای که در آن انتقال تکانههای عصبی از طریق سیستم عصبی بین بافت هدف و طناب نخاعی متوقف میشود که باعث از بین رفتن حس در بافت هدف میشود و بیمار کاملاً هوشیار است.
برای آغاز روند درمان و شروع بیهوشی، متخصص بیهوشی تعداد و میزان داروی بیهوشی و نوع بیهوشی را انتخاب میکند که بسته به نوع جراحی و شرایط بیمار متفاوت است.
بیمار دقایقی پس از اتمام فرایند بیهوشی به هوش میآید و پس از آن به ریکاوری منتقل شده و پس از چنددقیقه تا چندساعت حواسش را بازمییابد. گاه بیمار دچار اختلال ادراک بلندمدت پس از عمل میشود و روانآشفتگی او ممکن است هفتهها یا ماهها به طول انجامد. این حالت در سالمندان و بیمارانی که تحت عمل جراحی قلب قرار میگیرند شایعتر است. خطرات بیهوشی شامل خطرات با ریسک بالا مانند مرگ، سکته قلبی و آمبولی ریه و خطراتی با ریسک کمتر از جمله تهوع و استفراغ بعد از عمل و اقامت طولانی مدت در بیمارستان است. احتمال وقوع اینها به عواملی چون شرایط بیمار، پیچیدگی عمل جراحی و نوع بیهوشی بستگی دارد.
قدیمیترین داروی آرامبخش شراب بودهاست، که هزاران سال پیش در بینالنهرین استفاده میشدهاست. در دوران باستان، در مناطقی از جهان از عصاره و مشتقات گیاهانی همچون خشخاش، سولانوم، کوکا و مهر گیاه استفاده میشدهاست. پزشکان مسلمان و مسیحی، بیهوشی استنشاقی را به کار میبردند و محلول تریاک و آب شوکران و مواد دیگر را بر روی اسفنج، که به اسفنج خواب معروف بودهاست، میریختند. معروفترین داروی بیهوشی اتر است که اختراع آن به قرن ۸ بازمیگردد. سپس در سده نوزدهم، کلروفورم نیز مورد استفاده قرار گرفت. از بین داروهای بیهوشی استنشاقی فقط گاز دی نیتروژن مونوکسید همچنان و بهطور گسترده در بیهوشی به کار برده میشود و اتر و کلروفرم با داروهای امنتر جایگزین شدهاند. با پیشرفت دانش پزشکی علاوه بر داروهای بیهوشی استنشاقی از داروهای تزریقی نیز استفاده میشود.
تعریف و اهداف[ویرایش]
اصطلاح بیهوشی (به انگلیسی: Anesthesia) اولین بار در سال ۱۸۴۶ میلادی توسط الیور وندل هلمز[یادداشت ۲] بر مبنای منشأ یونانی آن، یعنی «بدون حس»، به ویلیام مورتون[یادداشت ۳] پیشنهاد شد. البته، با توجه به اینکه برخی حواس اولیه حتی در بیهوشی عمیق هم باقی میمانند، مناسب تر است که بیهوشی را یک وضعیت بیحرکتی بدون درک فرض کنیم.[۱] به عبارت سادهتر بیهوشی از دست دادن حس درد یا آگاهی در یک عمل جراحی است. بیهوشی دارای اقسام موضعی، منطقهای یا بهطور عمومی است و بسته به نوع عمل و شرایط سلامت فرد ممکن است متفاوت داشته باشد.[۲]
مفاهیم بیهوشی و فراموشی، با مفهوم خودآگاهی گره خوردهاست. به همین صورت، فرد میتواند در طول بیهوشی، رؤیا (حالتی از خودآگاهی ذهنی) ببیند و بدون وجود هیچ نشانهای، از فرایند بیهوشی و اتفاقات رخ داده هنگام عمل، آگاهی داشته باشد. برآورد شدهاست که حدود ۲۲ درصد از افراد، طی بیهوشی عمومی، خواب میبینند و ۱ یا ۲ نمونه از هزار نفر، دچار آگاهی از بیهوشی میشوند.[۳]253
بیهوشی در اتاق عمل سه هدف عمده دارد که شامل موارد ذیل است:[۳]
بین انواع بیهوشی و نحوه اثر آن تفاوتهایی وجود دارد. بیحسی منطقهای، اثرات بیدردی را ایجاد میکند، در صورتی که بیهوشی با بنزودیازپینها اثرات آرامبخشی ایجاد میکنند. بیهوشی عمومی میتواند تمام اثرات بیدردی و آرامبخشی و فراموشی را ایجاد کند و در نهایت هدف آن رسیدن به شرایطی است که روند جراحی بیمار به بهترین شکل و با کمترین ریسک انجام شود. رسیدن به این هدف با استفاده از عملکرد متفاوت اما به هم پیوسته داروها بر روی سیستم عصبی بیمار انجام میشود. به عنوان مثال اثرات خوابآوری داروها با اثر بر روی سلولهای سیستم اعصاب مرکزی و فعال کردن حالت خواب برای بیمار انجام میشود.[۳]
فراموشی ناشی از داروها با اثر بر روی نواحی مختلفی از مغز ایجاد میشود. انواع داروی بیهوشی در دوزهای مختلف اثرات متفاوتی بر روی حافظه دارند. داروهای بیهوشی استنشاقی با اثر بر سیستم عصبی در دوز کمتر از دوز بیهوشی فراموشی ایجاد میکنند. البته داروهایی مانند میدازولام به طریقی دیگر و از راه مسدود کردن گیرندهها در مغز، اثرات فراموشیآور خود را اعمال میکنند.[۳]
تکنیک بیهوشی[ویرایش]
بیهوشی به تنهایی یک راه انتخابی ویژه برای درمان نیست، یعنی روند درمانی محسوب نمیشود، بلکه این روش اجازه میدهد روندهای درمانی دیگر مانند تشخیص، درمان بیماریهای مزمن یا دردناک و بغرنج، بدون اینکه بیمار رنج ببرد، انجام شود. بهترین بیهوشی فرایندی است که کمترین ریسک را برای بیمار داشته باشد و بهترین نتایج درمانی را فراهم کند.[۳]1003
اولین مرحله در بیهوشی مشخص کردن ریسک بیهوشی قبل از جراحی با گرفتن شرح حال، آزمایشهای پزشکی و تستهای فیزیکی میباشد. بررسی شرایط فیزیکی شخص قبل از عمل باعث کاهش ریسک بیهوشی میشود. یک شرح حال خوب از بیمار، میزان صحت تشخیص بیماری را در حدود ۵۶٪ برآورده میسازد، در صورتی که اگر شرح حال همراه با تستهای فیزیکی باشد میزان آن به ۷۳٪ افزایش پیدا خواهد کرد، حال آنکه آزمایش پزشکی فقط به میزان ۳٪ به تشخیص کمک میکند. به همین دلیل بر روی گرفتن شرح حال و تستهای فیزیکی قبل از بیهوشی تأکید میشود. ارزیابی و آمادهسازی نادرست بیمار قبل از عمل، علت اصلی ۱۱٪ از خطاهای بیهوشی میباشد.[۳]1003
| ردهٔ ASA | شرایط فیزیکی |
|---|---|
| ASA 1 | سالم |
| ASA 2 | بیماری سیستمیک خفیف |
| ASA 3 | بیماری سیستمیک شدید |
| ASA 4 | بیماری سیستمیک شدید با خطر تهدید حیات |
| ASA 5 | بیمار در حال مرگ که نیاز شدید به عمل جراحی دارد. |
| ASA 6 | مرگ مغزی (بیهوشی جهت اهدای عضو) |
| E | اورژانس (این رده میتواند در کنار سایر ردهها قرار بگیرد) |
یک قسمت از ارزیابی ریسک بیهوشی بیمار بر اساس میزان سلامتی بیمار است. انجمن متخصصین بیهوشی آمریکا بر همین اساس یک مقیاس ارزیابی شش ردهای را تهیه کردهاست، که به آن سیستم طبقهبندی فیزیکی انجمن بیهوشی آمریکا[یادداشت ۴] گفته میشود.[۵] این مقیاس از طریق سنجش میزان سلامتی عمومی بیمار، ارزیابی میزان ریسک بیهوشی برای بیمار را تعیین میکند.[۶]
گرفتن شرح حال قبل از بیهوشی میتواند بیماریهای ژنتیکی مانند هیپرترمی بدخیم یا کمبود آنزیم کولین استراز، عاداتی مانند سوء مصرف مواد و مصرف سیگار و الکل، ویژگیهای فیزیکی مانند چاقی یا راه هوایی دشوار و هر بیماری دیگری، مخصوصاً بیماری قلبی-عروقی و بیماری مزمن انسدادی ریه، را قبل از بیهوشی مشخص کند. تستهای فیزیکی (مانند آزمایش، اسپیرومتری و …) باعث افزایش کیفیت یافتهها در شرح حال بیمار میشود.[۳]1003-1009
گذشته از ارزیابی کلی سلامتی بیمار، نوع عمل جراحی بیمار نیز به صورت خاص، برای بیهوشی در نظر گرفته میشود. به عنوان مثال برای بیهوشی جهت تولد نوزاد از طریق سزارین، هم سلامتی مادر و هم نوزاد در نظر گرفته میشود. همینطور سرطان یا تومور در راه هوایی میتوانند شرایط و چالشهای ویژهای برای بیهوشی عمومی ایجاد کنند. بعد از تعیین میزان سلامتی بیمار در حین بیهوشی و در نظر گرفتن تمام نیازهای او، میتوان نوع بیهوشی را انتخاب کرد. انتخاب روش جراحی و تکنیک بیهوشی باعث کاهش میزان عوارض، کاهش زمان بهبودی[یادداشت ۵] و کاهش استرس بیمار میشود.[۳]
بیهوشی عمومی[ویرایش]
بیهوشی عمومی حالتی القا شدهاست که در آن فرد با دریافت داروهایی حالت فراموشی، بیحسی، فلج عضلانی و القای خواب را پیدا میکند، که تمامی این حالات کنترل شده و قابل بازگشت است. در بیهوشی عمومی این چهار وظیفه دنبال میشود: (۱)بیمار بهطور موقت، حتی هنگامی که محرک درد وجود دارد، بیدار نشود؛ (۲) به یاد نیاورد چه اتفاقی افتادهاست؛ (۳) فراهم کردن راههایی ایمن و تنفس دادن به دلیل فلج عضلات تنفسی انجام شود (به دلیل از بین رفتن رفلکس بلع احتمال آسپیراسیون ریوی وجود دارد، بنابراین بیمار تحت لولهگذاری تراشه قرار میگیرد)؛ (۴) حمایت قلبی-عروقی به دلیل اثرات داروهای بیهوشی فراهم شود.[۷]
بیهوشی عمومی در برابر آرامبخشی و بیحسی منطقهای قرار دارد و دارای سه هدف عمده میباشد: فلج کامل اندام، عدم هوشیاری و از بین بردن استرس برای عمل جراحی.[۷]
در گذشته با استفاده از مواد بیهوشی به دو هدف اول دست پیدا میکردند، که باعث میشد پزشکان جراح بتوانند اعمال ضروری را انجام دهند، اما بسیاری از بیماران به دلیل بالا رفتن فشار خون و ضربان قلب ناشی از عمل جراحی، فوت میکردند. هاروی ویلیام کوشینگ با تزریق ماده بیحسکنندهٔ موضعی قبل از عمل فتق نشان داد که باید درد و استرس ناشی از جراحی را از بین برد.[۳]30 این مورد باعث شد که داروهای دیگر برای کاهش درد جراحی در کنار سایر داروهای بیهوشی گسترش پیدا کند و به این ترتیب از میزان مرگ ناشی از عمل کاسته شود. رایجترین راه برای رسیدن به بیهوشی کامل، بیهوشی استنشاقی میباشد. میزان قدرت داروهای بیهوشی با میزان انحلال آنها در چربی در ارتباط است. داروهای بیهوشی استنشاقی بر روی قسمتهای مختلف سیستم عصبی مرکزی اثر میگذارند. به عنوان مثال اثرات شلکنندگی و فلجکنندگی داروهای بیهوشی استنشاقی ناشی از اثر این داروها بر طناب نخاعی است، در حالی که اثرات فراموشی و خوابآوری ناشی از آرامبخشی هنگام بیهوشی ملایم، به دلیل اثرات این داروها بر روی مغز است.[۳] 515
میزان قدرت داروهای بیهوشی با معیار حداقل غلظت آلوئولی[یادداشت ۶] سنجیده میشود. حداقل غلظت آلوئولی، میزان دارویی از ماده بیهوشکننده است که در ۵۰٪ بیماران از پاسخ به تحریک دردناک جلوگیری میکند.[۸]
بهترین داروی بیهوشی دارویی است که خواب، بیدردی، شلی عضلانی و فراموشی را با هم ایجاد کند و همچنین باعث تغییرات در فشار خون، ضربان قلب و تنفس نشود. از سال ۱۹۳۰ پزشکان و دانشمندان تلاش خود را برای تقویت داروهای بیهوشی استنشاقی به وسیله داروهای تزریقی آغاز نمودند. داروهای مورد استفاده در ترکیب ارائه شده، ریسک بیهوشی را برای بیمار حین بیهوشی کاسته و باعث بهبودی[یادداشت ۵] سریعتر بیمار میشود.[۳]720
داروهای نوین بیهوشی میزان مرگ و میر ۷ روز پس از بیهوشی را کاستهاست. برای مثال پروپوفول (تزریقی) میتواند در ابتدای عمل جهت القای بیهوشی استفاده شود، فنتانیل (تزریقی) جهت کاهش استرس ناشی از جراحی (درد ناشی از جراحی)، میدازولام (تزریقی) برای اثرات آرامبخشی و فراموشی استفاده میشود و در نهایت سووفلوران (استنشاقی) در طول جراحی به عنوان داروی نگهدارنده بیهوشی قابل استفاده است.[۳]720
آرامبخشی[ویرایش]
این فرایند برای بیمار اثرات خوابآوری، آرامبخشی، ضداضطراب، فراموشی، ضدتشنج و شلی عضلانی به صورت عصبی، مانند آنچه در خواب اتفاق میافتد، را ایجاد میکند. برای اینکه نمایی از آرامبخشی را بتوان شرح داد، میتوان گفت در این فرایند بیمار در حال خواب آلود و آرام بوده و تمام وقایع را فراموش خواهد کرد و اجازه خواهد داد تا روند درمانی ناخوشایند کامل انجام شود. داروهای این دسته معمولاً بنزودیازپینها هستند که به همراه یک داروی کاهنده درد نظیر مخدر یا بیحسکننده موضعی استفاده میشود، چراکه بنزودیازپینها به تنهایی اثرات ضد درد ندارند.[۹]
سایر داروهایی که میتوانند اثرات آرامبخشی ایجاد کنند عبارتند از پروپوفول، کتامین، تیوپنتال سدیم و داروهای بیهوشی استنشاقی. مزیت و تفاوت عمده بین این روش و بیهوشی عمومی، عدم نیاز به پشتیبانی راه هوایی بیمار و تنفس بیمار توسط لولهگذاری تراشه و تنفسی مکانیکی است و همچنین اثرات کمتری بر روی سیستم قلب و عروق بیمار خواهد گذاشت.[۳]736
بیحسی منطقهای[ویرایش]

وقتی که قرار است فقط قسمتی از بدن درد را احساس نکند یا ناحیهای محدود بیحس شود از بیحسکننده موضعی استفاده میشود. روشهای مختلفی در بیحسی منطقهای وجود دارد که شامل تزریق ماده بیحسکننده داخل بافت مورد نظر، یا تزریق در عروقی که آن منطقه را تغذیه میکنند یا تزریق به اطراف تنه عصبی که حس آن منطقه را تأمین میکند، میباشد. زمانی که ماده بیحسکننده به اطراف تنه عصبی تزریق میشود، در اصطلاح آن را بلاک عصبی میگویند، که به دو نوع بلاک عصبی محیطی و بلاک عصبی مرکزی تقسیم میشود.[۱۰]
انواع روشهای بیحسی منطقهای:[۳]926-931
- بیحسی ارتشاحی:[یادداشت ۷] در این روش مقدار کمی از ماده بیحسکننده به ناحیه کوچکی جهت متوقف کردن حس تزریق میشود. (مانند ایجاد بیحسی برای بخیه یا بیحس کردن دندانها در دندانپزشکی) این روش کاملاً سریع میباشد.
- بلاک عصبی محیطی:در این روش ماده بیحسکننده در اطراف عصبی که حس قسمتی از بدن را تأمین میکند، تزریق میشود. شروع اثر و مدت بیحسی در این روش متنوع بوده و رابطه مستقیمی با داروهایی که برای بیحسی استفاده میشود دارد.
- بلاک عصبی مرکزی: در این روش ماده بیحسکننده به صورت یکجا یا به صورت تزریق مداوم در اطراف اعصاب مرکزی تزریق میشود، مانند روش اسپاینال، اپیدورال یا کودال.
- بیحسی سطحی: در این روش از ماده بیحسکننده با فرمول خاصی که توانایی عبور از غشا مخاطی یا پوست را دارد استفاده میشود.
- بیحسی تامسنت:[یادداشت ۸] در این روش مقدار زیادی داروی بیحسکننده به زیر ناحیه داخلی پوست جهت عمل جراحی کشیدن چربی[یادداشت ۹] تزریق میشود.
بلاک عصبی[ویرایش]
زمانی که داروی بیحسی موضعی در اطراف اعصاب بزرگ تزریق میشود، باعث توقف انتقال تکانههای عصبی در طول اعصاب خواهد شد و در نتیجه منطقهای که توسط این عصب، عصب دهی میشد بیحس خواهد شد. به این روش بلاک عصبی میگویند. به عنوان مثال بلاک عصب فک پایین در دندانپزشکی در مواقعی که دندانپزشک قصد انجام روند درمانی در دندانهای فک پایین را دارد، بهطور گسترده استفاده میشود. برای کار بر روی اعصاب با قطر بزرگتر مانند بلاک عصبی ماهیچه اسکالن برای بیحسی اندام فوقانی یا بلاک ماهیچه سوئز بزرگ برای بیحسی اندام تحتانی، محل عصب و محل سوزن به وسیله سونوگرافی یا دستگاه محرک عصبی مشخص میشود. استفاده از سونوگرافی باعث کاهش مخاطره موقعیتهای پیچیده، افزایش کیفیت، افزایش عملکرد و زمان شروع سریعتر میشود.[۱۱]
به دلیل اینکه برای اثر و ایجاد بیحسی نیاز به مقدار بالای ماده بیحسکننده میباشد، میزان دوز حداکثر برای استفاده در نظر گرفته شدهاست. بلاک عصبی معمولاً برای جراحیهای بزرگ مانند جراحی زانو، لگن و جراحی تعویض مفصل زانو استفاده میشود که در نهایت باعث کمتر شدن عوارض میشود.[۱۲] عوارض عصبی در بلاک عصبی در مقایسه با بیحسی منطقهای کمتر است.[۳]1639-1641
بلاک عصبی مرکزی[ویرایش]
بلاک عصبی مرکزی روشی است که در آن ماده بیحسکننده در اطراف طناب نخاعی برای ایجاد بیحسی در ناحیه شکم، لگن و اندامهای تحتانی تزریق میشود.
این روش به سه شکل انجام میشود:[۳]1611
- اسپاینال (تزریق ماده بیحسکننده به فضای زیر عنکبوتیه)
- اپیدورال (تزریق ماده بیحسکننده به فضای ماقبل عنکبوتیه یعنی فضای اپیدورال)
- کودال (تزریق ماده بیحسکننده به دم اسب (نخاع) یا انتهای طناب نخاعی)
روش اسپاینال و اپیدورال دو روش رایج در بلاک عصبی مرکزی میباشند. در روش اسپاینال ماده بیحسکننده در دوز و حجم کم به یکباره در محل مورد نظر تزریق میشود و همچنین شروع اثر در این روش سریع بوده و باعث فلج عضلانی نیز میشود یعنی در طی روند اسپاینال بیمار قادر به حرکت دادن اندامهای بیحس نخواهد بود. اما در روش اپیدورال ماده بیحسکننده در دوز و حجم بیشتر از طریق یک کاتتر به داخل فضای اپیدورال تزریق میشود. روش اپیدورال تأثیری بر روی انقباض عضلات ندارد. بلاک عصبی مرکزی باعت شل شدن دیواره شریانها و در نتیجه افت فشار خون شود. همچنین در صورتی که موجب گشاد شدن وریدها شود افت فشار خون بیشتری به وجود خواهد آمد به دلیل اینکه تقریباً ۷۵٪ حجم خون در وریدها وجود دارد. این اثرات فیزیولوژیک زمانی افزایش پیدا میکند که بلاک عصبی از پنجمین مهره سینهای هم بالاتر رود.[۳]1611
مدیریت درد حاد[ویرایش]
باید جهت کاسته شدن از میزان درد در حین عمل جراحی و بلافاصله پس از عمل جراحی تلاش کرد، زیرا باقی ماندن درد باعث ایجاد عوارض فیزیولوژیک شده و در نهایت باعث مزمن شدن درد خواهد شد.[۱۳]
درد یک فرایند کاملاً پویا بوده، به این صورت که در زمانی که محرکهای دردآور به صورت مداوم توسط سیستم احساس درد درک میشود، مدیریت درد سختتر خواهد شد یا درد از حالت حاد به حالت مداوم و مزمن تبدیل خواهد شد. به همین دلیل، پیشگیری و مدیریت درد حاد، در نهایت باعث کاهش هر دو نوع درد حاد و مزمن در بیماران جراحی شده خواهد شد.[۳]2757
مدیریت درد به دو صورت پیشگیرانه یا براساس تقاضا طبقهبندی شدهاست. در روش دوم یعنی بر اساس تقاضا درمان به وسیله داروهای مخدر یا داروهای ضد التهاب غیر استروئیدی یا هردو صورت میگیرد. حتی میتوان از روشهای جدید، مانند استفاده از گاز دی نیتروژن مونوکسید[۱۴] یا کتامین[۱۵] نیز استفاده کرد.
در مکانیزم مدیریت درد، استفاده و تجویز دارو با استفاده از مشاوره و درخواست پزشک انجام میشود. همچنین میتوان از دستگاه کنترل درد توسط بیمار،[یادداشت ۱۰] که به صورت مخفف PCA نامیده میشود، استفاده کرد. استفاده از این دستگاه باعث افزایش کنترل درد و افزایش رضایت بیمار در مقایسه با روشهای سنتی شدهاست.[۱۶]
روشهای رایج جهت پیشگیری از درد استفاده از اپیدورال[۱۷] یا بلاکهای عصبی[۱۸] است. در یک مطالعه در مورد درد بعد از جراحی آئورت شکمی مشاهده شد که بلاک اپیدورال، کاهش درد بهتری را مخصوصاً در مواقع حرکت در دورهٔ سه روزه بعد از عمل، ایجاد میکند. این کاهش درد موجب نصف شدن زمان اینتوبه بودن بیمار، بعد از عمل جراحی میشود. همچنین زمان تهویه مکانیکی در بخش مراقبتهای ویژه و میزان سکته قلبی در زمانی که بیدردی اپیدورال ایجاد میشود، کاسته میشود.[۱۹]
تجهیزات[ویرایش]

قسمت اصلی سیستم تحویل داروهای بیهوشی استنشاقی، ماشین بیهوشی است. دستگاه بیهوشی شامل تبخیرکننده، دستگاه تنفس مصنوعی و سیستم تحویل هوا، سیستم خروج گازهای استفاده شده و فشارسنج میشود. هدف دستگاه بیهوشی تهیه گازهای بیهوشی با فشار ثابت، اکسیژن برای تنفس و حذف کربن دیاکسید و سایر گازهای بازگشتی و زائد میباشد. از آنجایی که گازهای بیهوشی قابلیت اشتعال دارند، چک لیستهای مختلفی برای نظارت بر دستگاه و اطمینان از فعال شدن ویژگیهای ایمنی و حذف خطرات ناشی از جریان الکتریکی به وجود آمدهاست.[۲۰]
داروهای وریدی بیهوشی به دو صورت تزریق یکجا[یادداشت ۱۱] و هم به صورت تزریق پیوسته برای نگهداری بیهوشی استفاده میشود. ویژگی مشترک ماشینهای مدرن بیهوشی وجود سیستم کنترل ایمنی در مواقع بحرانی[یادداشت ۱۲] است که در هنگام خرابی ماشین بیهوشی به کار میافتد.[۲۱][یادداشت ۱۳]
پایش[ویرایش]

در فرایند بیهوشی عمومی بیمار باید تحت مانیتورینگ مداوم علائم حیاتی برای حفظ سلامتی و ایمنی قرار بگیرد.[۲۲]
در ایالات متحده آمریکا[ویرایش]
انجمن متخصصین بیهوشی آمریکا راهنمای پایش (مانیتورینگ) بیماران در حین بیهوشی عمومی، بیحسی منطقهای و آرامبخشی را منتشر کردهاست.[۵]
این راهنما شامل موارد زیر است:
- نوار قلب
- تعداد ضربان قلب
- فشارخون
- گازهای ورودی و خروجی
- میزان اشباع خون از اکسیژن (پالس اکسی متری)
- دماسنج
در بریتانیا و ایرلند[ویرایش]
راهنمای پایش بیماران در حین بیهوشی عمومی، بیحسی منطقهای و آرامبخشی در بریتانیا و جمهوری ایرلند توسط انجمن بیهوشی بریتانیا و ایرلند[یادداشت ۱۴] منتشر شدهاست و شامل موارد زیر است:
برای اعمال جراحی کوچک: این استانداردها باید در اعمال کوچک اعمال شود:[۲۳]
- تعداد ضربان قلب
- میزان اشباع خون از اکسیژن (پالس اکسی متری)
- گازهای ورودی و خروجی برای اکسیژن و کربن دیاکسید و داروهای بیهوشی استنشاقی
- فشارخون
برای اعمال جراحی بزرگ: همچنین استانداردهای زیر باید در اعمال بزرگ اعمال شود:[۲۳]
- دماسنج
- برونده ادراری
- فشارخون
- فشار سیاهرگ مرکزی
- فشار سرخرگ ریوی
- فشار انسدادی شریانی ریه
- برونده قلبی
- عمق بیهوشی
- عملکرد عصبی-عضلانی
علاوه بر موارد فوق دماسنج و رطوبت سنج محیطی نیز لازم است.
داروشناسی بیهوشی[ویرایش]

در بسیاری از کشورها، داروهای بیهوشی به وسیله رایانه حساب شده و به بیماران تجویز میشود. اینکار به این دلیل انجام میشود که اصول فارماکوکینتیک و فارماکودینامیک داروها بهطور مستقیم اعمال گردد.[۱] فارماکوکینتیک فرایندهای جذب، توزیع و حذف را شرح داده و ارتباط بین دارو و غلظت پلاسمایی و محل اثر را مشخص میکند. به بیان سادهتر مشخص میکند بدن چه بر سر دارو میآورد و فارماکودینامیک به این معنی است که دارو چه بر سر بدن میآورد.[۱]
بیهوشکننده تزریقی[ویرایش]
بیهوشکنندههای تزریقی داروهایی هستند که با تزریق وریدی یا تزریق عضلانی یا تزریق در نخاع وارد بدن میشود.[۱] مهمترین موارد این داروها به شرح ذیل هستند:
- پروپوفول: ویژگی ضد درد ندارد، جریان خون مغز، فشار مغز و فشار چشم را کاهش میدهد.[۲۴] همچنین با گشاد کردن عروق موجب افت فشار خون میشود. تزریق سریع این دارو موجب آپنه در بیماران میشود. پروپوفول به سرعت در بدن توزیع شده و وارد دستگاه عصبی مرکزی (CNS) نیز میشود. خروج سریع آن از دستگاه عصبی مرکزی، دلیل طول اثر کوتاه آن است. همچنین به سرعت در کبد متابولیزه میشود.[۲۵][۲۶][۲۷][۲۸]
- باربیتوراتها: داروی شاخص در این دسته تیوپنتال سدیم میباشد، که به عنوان داروی اصلی برای القای سریع بیهوشی کاربرد دارد. در زمان بالا بودن فشار داخل جمجمه، میتوان از تیوپنتال سدیم برای کاستن فشار داخل جمجمه استفاده کرد. میزان اتصال به پروتئین در این دارو ۸۰ درصد است و به صورت گسترده در کبد متابولیزه میشود[۲۹][۳۰][۳۱]
- بنزودیازپینها: این دسته دارویی شامل چندین دارو است که مهمترین و پرکاربردترین آن در هنگام بیهوشی، میدازولام است.[۳۲] مطلوبترین اثرات این دسته دارویی، اثرات ضداضطرابی و فراموشی است. همچنین دارویی مناسب برای درمان تشنج میباشد. میزان اتصال به پروتئین این دارو ۹۷ درصد است و در کبد متابولیزه شده و از طریق ادرار دفع میشود.[۳۳]
- کتامین: این دارو موجب بالارفتن فشار خون، افزایش ضربان قلب، بالا رفتن فشار داخل کره چشم و بالا رفتن فشار داخل جمجمه میشود. این دارو در کبد متابولیزه شده و نیمه عمر دفعی آن ۲ تا ۳ ساعت است.[۳۴][۳۵]
- اتومیدیت: دارویی است که باعث مشکلات همودینامیک نمیشود، بنابراین برای بیماران قلبی مناسب است. نیمه عمر این دارو ۷۵ دقیقه و دفع آن کلیوی است.[۳۶][۳۷]
- دگزمدتومیدین: یک داروی کوتاه اثر میباشد که از طریق تحریک گیرندههای آلفا دو سبب آرامبخشی و بیهوشی میشود. به دلیل نداشتن تضعیف تنفسی، بیمار به سرعت به هوش آمد میآید و ریکاوری میشود.[۳۸][۳۹]
بیهوشکننده استنشاقی[ویرایش]
داروهای بیهوشی استنشاقی ترکیبات شیمیایی هستند که دارای خواص بیهوشی بوده و بیمار با استنشاق آن بیهوشی میشود.[۱] مهمترین داروهای این دسته به شرح ذیل است:
- هالوتان: حداقل غلظت آلوئولی(MAC) هالوتان هنگام مصرف با اکسیژن، ۰٬۷۵٪ و هنگام مصرف با نیتروس اکساید هفتاد درصد، ۰٬۲۹٪ است. ضریب توزیع خون به گاز آن ۲٬۳ است. تا حدود ۲۰٪ مقدار مصرف آن متابولیزه میشود. بین۸۰–۶۰ درصد آن بهصورت تغییر نیافته از طریق ریهها دفع میشود. هالوتان ممکن است باعث سمی شدن کبدی بهصورت یرقان خفیف تا نکروز کبدی شود. در هنگام استفاده از این دارو، استفاده از کاتکل آمینها موجب بروز آریتمی قلبی میشود.[۴۰][۴۱]
- متوکسی فلوران:این دارو علاوه بر خاصیت بیهوشی، خاصیت بی دردی نیز دارد.[۱]
- انفلوران: مکانیسم اثر بیهوشکننده انفلوران به خوبی مشخص نیست. امّا احتمالاً این دارو از طریق دخالت در اعمال فیزیولوژیک غشاء سلولهای عصبیمغز، اثرات خود را اعمال میکند. در بین هوشبرهای استنشاقی، انفلوران قویترین تضعیفکننده تنفسی است. همچنین قویترین تضعیفکننده میوکاردی در بین عوامل استنشاقی میباشد. حدود ۸۰ درصد آن به صورت تغییر نیافته از طریق ریهها دفع میشود.[۴۲][۴۳]
- ایزوفلوران: نسبت به هالوتان و انفلوران شروع اثر سریعتر و پایان اثر سریعتری دارد. حداقل غلظت آلوئی (MAC) ایزوفلوران حدود ۱۵٬۱ درصد است. این مقدار از ۲۸٬۱ درصد در بیماران در اواسط سن بیست سالگی تا ۰۵٬۱ درصد در بیماران در اواسط سن شصت سالگی متغیر است.[۴۴][۴۵]
- سووفلوران: این دارو از طریق ریهها به سرعت وارد جریان خون شده و به همان سرعت هم از جریان خون خارج میشود، در نتیجه بیهوشی و بازگشت بیهوشی سریعی دارد.[۴۶][۴۷] حداقل حداقل غلظت آلوئی (MAC) در افراد مسن برابر با ۴٫۱٪ و در نوزادان ۳٫۳٪ است.[۴۸]
داروهای گیاهی بیهوشی[ویرایش]
اولین تلاش برای بیهوشی در دوران ماقبل تاریخ با استفاده از داروهای گیاهی صورت گرفتهاست. این دسته شامل داروهایی است که در گذشته توسط پزشکان به عنوان داروهای بیهوشی مورد استفاده قرار میگرفتهاست:
- خشخاش: بخشهای مختلف خشخاش به ویژه شیرهٔ خشکشدهٔ کاسبرگ آن که به تریاک معروف است خاصیت آرامبخش، ضد درد و ضد اسهال دارد.[۴۹]
- عصاره گیاه مندریک یا مهرگیاه: تمام قسمتهای مختلف این گیاه حاوی آلکالوئیدهای مهمی نظیر آتروپین و هیوسیامین و بلادونین و آتروپامین و آسپاراژین میباشد.[۵۰][۵۱]
- حشیش: مادهایست که از انگم گیاه شاهدانه به دست میآید.[۵۲][۵۳][۵۴] بنگ یا حشیش ۲۰۰۰ سال قبل از میلاد مسیح به عنوان داروی شادیآور و مسکن در آسیا و مخصوصاً در هند و نپال استفاده میشدهاست.[۵۵][۵۶]
- برگ کوکا: برگهای این گیاه را میکوبیدند و از آن به عنوان پماد بیحسکننده استفاده میکردند.[۵۷]
- تاتوره: گیاهی از راسته بادنجانسانان است. این گیاه دارای خاصیت مسکن، مخدر و بیحسکنندگی است و مصرف مقدار زیاد آن سبب مسمومیت و مرگ میشود. برگ، گل و دانه گیاه حاوی الکالوئیدهای هیوسیامین، آتروپین و اسکوپولامین است. در بسیاری از فرهنگها به عنوان مخدر و روانگردان استفاده میشدهاست.[۵۸]
- پیوت: این گیاه در جنوب تگزاس، مکزیک و آمریکای مرکزی میروید و خاصیت مخدر دارد. این گیاه توسط سرخپوستان برای مراسم مذهبی و آیینی به کار برده میشود و استفاده از آن باعث از دست دادن احساس زمان، بیهوشی جزئی، شلی عضلانی، تهوع و استفراغ میشود. اما استفاده بیملاحظه آن میتواند خطرناک باشد.[۵۹]
خطرات و عوارض[ویرایش]
خطرات بیهوشی شامل خطرات با ریسک زیاد مانند مرگ و سکته قلبی و آمبولی ریه و خطراتی با ریسک کمتر از جمله تهوع و استفراغ بعد از عمل و اقامت طولانی مدت در بیمارستان است. احتمال وقوع این عارضهها به عواملی همچون شرایط بیمار، پیچیدگی عمل جراحی و نوع بیهوشی بستگی دارد. خطرات و عوارض در ارتباط با بیهوشی به دو دسته موربیدیتی[یادداشت ۱۵] (بیماریها یا اختلالات در ارتباط با بیهوشی) و مورتالیتی[یادداشت ۱۶] (مرگ ناشی از بیهوشی) تقسیم میشود.1056[۳] تعیین اینکه چگونه بیهوشی میتواند منجر به موربیدیتی و مورتالیتی شود، بسیار دشوار است؛ زیرا سلامتی بیمار قبل از جراحی و میزان پیچیدگی عمل جراحی، در مشخص کردن میزان خطرات و ریسک بیهوشی مؤثر هستند.[۶۰]
قبل از ابداع بیهوشی مدرن در اوایل قرن ۱۹ میلادی، درد و استرس جراحی (استرس فیزیولوژیک) باعث ایجاد و بروز بسیاری از عوارض و مرگومیرهای ناشی از شوک میشد. در نتیجه، هرچه عمل جراحی سریعتر انجام میشد، میزان عوارض هم کاهش پیدا میکرد. ابداع بیهوشی باعث کاسته شدن از پیچیدگیها و عوارض جراحی و افزایش امید به زندگی پس از جراحی شد و در کل باعث کاهش استرس فیزیولوژیک برای بیمار شد، اما خود فرایند بیهوشی موجب افزوده شدن تعداد ریسکهای موربیدیتی و مورتالیتی شد. دو سال بعد از معرفی اتر به عنوان داروی بیهوشی در نیمه سده نوزدهم، اولین مورد فوت، که به صورت مستقیم در ارتباط با بیهوشی بود، گزارش شد.[۶۱]
موربیدیتی میتواند شدید (مانند: سکته قلبی، سینهپهلو، آمبولی ریه، نارسایی کلیه، اختلالات شناختی بعد از جراحی و حساسیت به بیهوشی) یا خفیف (مانند: تهوع، استفراغ و بستری مجدد) باشد.[۶۰] سلامتی بیمار، عمل جراحی و بیهوشی سه عامل مشترک در هنگام بروز عوارض مربوط به موربیدیتی و مورتالیتی است.[۶۲][۶۳]
برای درک خطر نسبی مرتبط با هریک از سه عامل فوق، میزان مرگ در ارتباط با سلامتی بیمار نسبت ۱ در ۸۷۰ مورد میباشد. در مقایسه با آن، میزان مرگ در ارتباط با جراحی نسبت ۱ در ۲۸۶۰ را دارد و میزان مرگ در ارتباط با بیهوشی به تنهایی نسبت ۱ در ۱۸۵۰۵۶ را دارد. این آمار نشان میدهد بزرگترین عامل مرگ در بیهوشی کیفیت سلامتی بیمار است. میتوان این آمار را با اولین مطالعه میزان مرگ و میر ناشی از بیهوشی، که در سال ۱۹۵۴ در آمریکا انجام شد، مقایسه کرد. در آن گزارش ذکر شده بود که نسبت مرگ و میر به صورت کلی ۱ در ۷۵ بودهاست و نسبت مرگ و میر که به صورت مستقیم با بیهوشی در ارتباط بوده ۱ در ۲۶۸۰ بودهاست.[۳]993 مقایسه مستقیم در آمار مرگ و میر در زمانها و مکانهای مختلف به دلیل اینکه معیارهای علل خطر[یادداشت ۱۷] با یکدیگر تفاوت دارند، قابل اعتماد نیست. با این حال مدارک و شواهدی در زمینه بهبود بیهوشی وجود دارد،[۶۴] اما میزان آن نامشخص است.[۶۵]
وجود یک نرخ ثابت از موربیدیتی و مورتالیتی نادرست است و نمیتوان گفت احتمال این دو عارضه همیشه ثابت است. در عین حال، وجود علل متفاوتی در بیهوشی و عمل جراحی در کنار و ترکیب با یکدیگر، میزان خطر را نشان میدهد. به عنوان مثال زمانی که بیمار دارای سن بین ۶۰ تا ۷۹ سال باشد، میزان ریسک ۲٫۳ مرتبه بیشتر از زمانی است که سن بیمار کمتر از ۶۰ سال باشد. همچنین زمانی که بیمار در سیستم طبقهبندی فیزیکی انجمن بیهوشی آمریکا رتبه ۳ یا ۴ یا ۵ را دارد، میزان ریسک ۱۰٫۶۵ مرتبه بیشتر از زمانی است که رتبه بیمار ۱ یا ۲ باشد. سایر متغیرها عبارتند از:[۳]984
- سن بالای ۸۰ سال (میزان ریسک ۳٫۲۹ برابر نسبت به سن کمتر از ۶۰ سال)
- جنسیت (زنان ۰٫۷۷ مرتبه ریسک کمتری نسبت به مردان دارند)
- اعمال اورژانسی (اعمال اورژانسی ۴٫۴۴ مرتبه ریسک بالاتری دارند)
- تجربه تیم درمان (سابقه کمتر از ۸ سال یا تعداد بیماران کمتر از ۶۰۰، میزان ریسک را ۱٫۰۶ مرتبه بیشتر میکند)
- نوع بیهوشی (بیحسی منطقهای ریسک کمتری در مقابل بیهوشی عمومی دارد)
ریکاوری[ویرایش]
زمانِ بلافاصله پس از به هوش آمدن بیمار، زمان اورژانسی نامیده میشود. به همین دلیل، پس از بیهوشی عمومی و آرامبخشی نیاز به مانیتورینگ کامل وجود دارد، زیرا ریسکها و خطرات همچنان وجود دارند.[۶۶] معمولاً بیمار دقایقی پس از اتمام فرایند بیهوشی به هوش میآید و پس از آن به ریکاوری منتقل میشود و ساعاتی بعد حواسش را بازمییابد.[۶۶]
میزان تهوع و استفراغ در زمان ریکاوری ۹٫۸٪ میباشد، که با نوع عمل جراحی و نوع بیهوشی مرتبط است. همچنین نیاز به پشتیبانی راه هوایی بیمار ۶٫۸٪، میزان احتباس ادرار (بیشتر در افراد بالای ۵۰ سال) و افت فشار خون در ریکاوری به صورت مشترک ۲٫۷٪ میباشد. افت دمای بدن، لرز و گیجی بعد از بیهوشی، به دلیل عدم حرکت در حین بیهوشی و جراحی، شایع است.[۳][۶۷]2707
در موارد استثنایی، بیمار دچار اختلال ادراک بلندمدت پس از عمل میشود و روانآشفتگی او ممکن است هفتهها یا ماهها به طول انجامد. این حالت در کسانی که تحت عمل جراحی قلب قرار میگیرند و افراد مسن، شایع است.[۳]90
اختلال شناختی پس از عمل بیهوشی،[یادداشت ۱۸] که معمولاً به صورت مخفف به انگلیسی POCD نامیده میشود، معمولاً پس از جراحی رخ میدهد. این اختلال در اشکال مختلف بروز میکند، به عنوان مثال در هذیان پس از بیهوشی (بلافاصله پس از به هوش آمدن) و اختلال شناختی اولیه (اختلال شناختی کاهشیافته طی یک هفته بعد از عمل جراحی) بروز میکند. سه عنصر هذیان، اختلال شناختی اولیه و اختلال شناختی درازمدت از یکدیگر منفک هستند؛ هرچند به عنوان مثال وجود و بروز هذیان قبل از عمل، احتمال اختلال شناختی اولیه را بیشتر میکند، اما به نظر میرسد رابطهای بین این سه مورد وجود ندارد.[۶۸]
طبق مطالعه اخیر که در دانشکده پزشکی دیوید گفن[یادداشت ۱۹] در دانشگاه کالیفرنیا، لسآنجلس انجام شدهاست، مغز فعالیت خود را از طریق فعال کردن یک سری از خوشهها یا قطبها برای بازگشت هوشیاری انجام میدهد. اندرو هادسون[یادداشت ۲۰] استادیار رشته بیهوشی میگوید:
برگشت از بیهوشی به سادگی از بین رفتن ماده بیهوشی در مغز نیست، بلکه مغز راهی مییابد، که از طریق راههای پیچیده هوشیاری و آگاهی خود را بازگرداند. به عبارت سادهتر خود را مجدداً راه اندازی میکند.[۶۹]
اختلال شناختی پس از عمل جراحی طولانی، نوعی از اختلال دقیق است که میتواند یک هفته یا یک ماه یا حتی بیشتر ادامه پیدا کند. اغلب بستگان فرد عدم توجه کافی، کم حافظه شدن و از دست دادن علاقه به فعالیتهایی که قبلاً برای فرد مهم بوده را گزارش میدهند. همچنین در محل کار، فرد نمیتواند وظایفی که به وی محول شدهاست را با همان سرعت سابق انجام دهد. شواهد خوبی از اینکه POCD پس از عمل قلب اتفاق میافتد، وجود دارد. البته این پدیده میتواند در سایر اعمال هم اتفاق بیفتد و بزرگترین دلیل برای این مشکل وقوع میکروآمبولی در طی عمل است. در اعمال جراحی غیرقلبی علت وقوع POCD به صورت واضح مشخص نیست، اما سن بالا علت مهمی برای این بیماری است.[۳]2805-2816
تاریخچه[ویرایش]
اولین استفاده از بیهوشی عمومی احتمالاً مربوط به دوره ماقبل تاریخ و با استفاده از داروهای گیاهی بودهاست. قدیمیترین داروی آرامبخش الکل بوده که هزاران سال پیش در بینالنهرین استفاده میشدهاست.[۷۰] ابوالقاسم فردوسی، شاعر بزرگ ایرانی، بیش از هزار سال قبل شرحی از عمل جراحی برای خارج کردن جنین از شکم مادر میدهد. طبق شاهنامه فردوسی رستم هم به وسیله عمل سزارین به دنیا آمدهاست. به همین دلیل برای این عمل ابتدا رودابه به وسیله شراب قوی بیهوش شده و سپس سزارین انجام شدهاست. حتی جراحان نمیدانستند که باید رحم شکافته شده را بدوزند. با توجه به شرحی که فردوسی داده، باور بر این است که ایرانیان قدیم، این عمل را انجام داده و ثبت کردهاند و اسناد معتبری از آن در اختیار فردوسی قرار گرفتهاست.[۷۱][۷۲][۷۳]
| بیاور یکی خنجر آبگون | یکی مرد بینا دل پرفسون | |
| نخستین به می ماه را مست کن | ز دل بیم و اندیشه را پست کن | |
| تو منگر که بینا دل افسون کند | به صندوق تا شیر بیرون کند |
در ایران و هند باستان، از جمله در اوستا، از عصارهای به نام هوم یا سوما که از گیاه هوم از سرده ارمک همراه با مواد دیگر به دست میآمدهاست، جهت به وجود آوردن حس شادی و همچنین به عنوان یک مسکن قوی استفاده میشدهاست.[۷۴][۷۵] قوم سومر در ۳۴۰۰ سال قبل از میلاد در بینالنهرین اقدام به کشت خشخاش برای بهدست آوردن تریاک کردند و از محصول آن به عنوان دارو استفاده میکردند.[۴۹][۷۶][۷۷][۷۸] مصریان باستان وسیلههای خاصی برای جراحی داشتند.[۷۹][۸۰] همچنین مسکن و داروهای آرامبخش هم استفاده میکردند، که احتمالاً از عصاره گیاه مندریک[یادداشت ۲۱] یا مهرگیاه[۵۰] تهیه میشدهاست.[۵۱][۸۱] تمام قسمتهای مختلف این گیاه حاوی آلکالوئیدهای مهمی نظیر آتروپین و هیوسیامین و بلادونین و آتروپامین و آسپاراژین میباشد،[۵۰] اما از ریشه این گیاه برای بیهوشی استفاده میشدهاست.[۸۲] دیوارنگارههای مصری که به ۲۵۰۰ تا ۳۰۰۰ سال پیش از میلاد مربوط میشود، جراحی را نشان میدهد که در حین عمل روی دست بیمار در حال فشردن عصبی در ناحیه حفره آرنج است؛ یا تصویر دیگری که بیمار در حین جراحی روی کف دستش شبکه بازویی خود را میفشارد. دیوسکوریدس پزشک یونانی قرن اول پس از میلاد به اثر ضد درد داروی مندریک که از برگ و تنه گیاه مندریک تهیه میشده اشاره کردهاست.[۵۱] در سراسر اروپا، آسیا و آمریکا گونههای مختلف بادنجان (سولانوم)،[یادداشت ۲۲] به دلیل داشتن ترکیبات آلکالوئید قوی، جهت بیهوشی استفاده میشدهاست.[۱]
پین چیائو پزشک و جراح افسانهای اهل چین بود که اولین بار استفاده از داروهای بیهوشی برای جراحی در چین را شرح داد. این روش در کتاب استاد هانفی ثبت شدهاست. وی به دو مرد یک نوشیدنی سمی و بیهوشکننده خوراند، آن دو برای سه روز بیهوش بودند، در این مدت پین چیائو معده آنها را جراحی کرد.[۸۳]
هووآتو پزشک و جراح چینی دیگری بود که به شکل نوین با استفاده از مخلوط کردن گیاهان دارویی توانسته بودن داروی بیهوشی به نام مافزیان[یادداشت ۲۳] تهیه کند. او از این دارو برای اعمال جراحی بزرگ مانند برداشتن قسمتی از روده استفاده میکرد. در مکتب کنفسیوس بدن مقدس شمرده میشود و جراحی نوعی از قطع عضو بهشمار میآید، به مرور پایههای جراحی سست شد و حتی جراحی و بیهوشی موفق هووآتو بعد از مرگش از بین رفت.[۵۷]
استفاده از داروهای بیحسی موضعی در تمدن اینکاها مرسوم بودهاست، به صورتی که عابدان آنها زمانی که برای جراحی جمجمه آماده میشدند، برگهای کوکا را در دهان میجویدند. به این ترتیب، آب دهان آنها خاصیت بیحسکنندگی داشت و زخم را بیحس میکرد.[۸۴] کوکایین به عنوان اولین داروی بیحسی موضعی شناخته میشود. اولین بار کوکایین در سال ۱۸۵۹ توسط کارل کولر و سپس به پیشنهاد زیگموند فروید در سال ۱۸۸۴ برای جراحی چشم استفاده شد.[۸۵] جراح آلمانی، آگوست بیر[یادداشت ۲۴] در سال ۱۸۹۸ از کوکایین برای اولین بار در فضای اسپاینال استفاده کرد.[۸۶] یک جراح اهل رومانی بنام نیکلای راکیویچانو-پیتشتی[یادداشت ۲۵] از داروی مخدر در فضای اسپاینال استفاده کرد و شرح عمل خود را در سال ۱۹۰۱ در پاریس ارائه داد.[۸۷]
نوشتههای قدیمی عربی پزشکان مسلمان و مسیحی، کاربرد بیهوشی استنشاقی را نشان میدهد. اساس این روش وجود ماده خوابآور بر روی اسفنج میباشد که به اسفنج خواب معروف بودهاست. این روش توسط اوگو برگننی در مدرسه پزشکی سالرنو در قرن ۱۲ معرفی شد. در این روش یک اسفنج در محلول تریاک و آب شوکران و مواد دیگر خیس میشد. سپس اسفنج خشک میشد و در جایی نگهداری میکردند. در زمان عمل جراحی دوباره آن را کمی مرطوب کرده، زیر بینی بیمار نگه میداشتند و پس از تنفس، بیمار بیهوش میشد.[۸۸] این ترکیبات به جهت دارا بودن آلکالوئیدهای قوی در بیهوشی مؤثر بود و کاربرد آن در اروپا تا قرن ۱۹ ادامه داشت.[۱]
معروفترین داروی بیهوشی اتر است که اختراع آن به قرن ۸ بازمیگردد.[۸۹][۹۰] این دارو معروفترین داروی بیهوشی بود تا قرن ۱۶ که پزشک و دانشمند مشهور پاراسلسوس ادعا کرد مرغ پس از تنفس اتر علاوه بر به خواب رفتن بی درد نیز میشود. در اوایل قرن ۱۹ از این دارو جهت تفریح استفاده میشدهاست.[۹۱] پزشک آمریکایی کرافورد لانگ متوجه شد زمانی که دوستان او در معرض گاز اتر قرار میگیرند، اگر به آنان جراحتی وارد شود هیچگونه دردی احساس نمیکنند. او بلافاصله متوجه خواص این دارو جهت جراحی شد. در تاریخ ۳۰ مارس ۱۸۴۲ برای اولین بار توسط لانگ، فردی تحت عمل جراحی بدون درد با بیهوشی قرار گرفت. اما لانگ نتایج کشف خود را تا قبل از سال ۱۸۴۹ ارائه نکرد.[۸۸] در ۱۶ اکتبر سال ۱۸۴۶ در بوستون دندانپزشک ویلیام مورتون در نمایشی از اتر به صورت موفقیتآمیز برای دانشجوی پزشکی در بیمارستان عمومی ماساچوست استفاده کرد.[۹۲] مورتون که از تلاشهای قبلی کرافورد لانگ بیاطلاع بود، برای نشان دادن تکنیک عمل بدون درد به بیمارستان عمومی ماساچوست دعوت شد. پس از معرفی بیهوشی ابداعی توسط مورتون، جراحی بنام جان کالینز وارن تصمیم گرفت یک تومور را از داخل گردن ادوارد گیلبرت ابوت تحت بیهوشی خارج کند، این اتفاق در آمفی تئاتر جراحی اتفاق افتاد که در حال حاضر به آن «گنبد اتر» میگویند. جان کالینز وارن که قبلاً به این روش شک داشت تحت تأثیر قرار گرفت و گفت " آقایان این فریب نیست". الیور وندل هلمز در طی نامهای به مورتون پیشنهاد داد که این روش را بیهوشی و داروهای این روند را بیهوشکننده بنامند.[۹۱] مورتون تلاش کرد ماهیت ماده بیهوشی خود را مخفی کند و آن را به فراموشی عمیق نسبت میداد. وی موفق به دریافت گواهی ثبت اختراع برای دستگاه بخور اتر ابداعی خود شد.[۹۳] البته هیچ گونه خبری در مورد بیهوشی موفقیتآمیزی که انجام داد تا قبل از سال ۱۸۴۶ منتشر نشد.[۹۳] جراحان معروفی در اروپا از جمله یوهان فریدریش دیفنباخ، نیکولای پیرگو و جیمز سیم به سرعت تعداد زیادی جراحی را با بیهوشی اتر آغاز کردند. اسکات در تاریخ ۱۹ دسامبر ۱۸۴۶ در درمانگاه سلطنتی دامفریز از اتر در حین عمل جراحی استفاده کرد.[۹۴]
گاز دی نیتروژن مونوکسید داروی دیگری است که در بیهوشی کاربرد دارد[۹۵] و در سال ۱۷۷۲ توسط دانشمند انگلیسی، جوزف پریستلی، کشف شد. در ابتدا مردم فکر میکردند این گاز همانند سایر گازهای اکسید نیتروژن سمی است و سبب مرگ میشود.[۹۶] به هرحال، در سال ۱۷۹۹ شیمیدان و مخترع، همفری دیوی، تصمیم گرفت این گاز را روی خودش امتحان کند تا خواص آن را کشف کند. او متوجه شد پس از استفاده از این گاز دچار خنده میشود، به همین دلیل او نام گاز خنده را بر روی دی نیتروژن مونوکسید قرار داد. همفری دیوی در مورد خواص بیهوشی این گاز نوشت، اما کسی به حرفهای او توجه نکرد.[۹۶] هوراس ولز اولین نمایش عمومی بیهوشی استنشاقی را در بیمارستان عمومی ماساچوست در بوستون در سال ۱۸۴۵ اجرا کرد که به دلیل استفاده نادرست از دی نیتروژن مونوکسید ناموفق بود و بیمار از درد گریه کرد.[۹۷]

اولین استفاده از بیهوشی در نیمکره جنوبی در اکتبر ۱۸۴۶ در لانسستون، تاسمانی انجام شد.[۹۸]
کلروفرم توسط پزشک آمریکایی ساموئل گاتری در سال ۱۸۳۱ کشف شد، همچنین چندماه بعد مستقلاً توسط اوژن سوبرین و یوستوس فون لیبیش در آلمان کشف شد. در سال ۱۸۳۴ ژان باتیست آندره دوما کلروفرم را نامگذاری و از نظر شیمیایی توصیف کرد. خواص این ماده بیهوشی در اوایل سال ۱۸۴۷ توسط جین پیر فلورنس مورد توجه قرار گرفت. در تاریخ ۴ نوامبر ۱۸۴۷، زمانی که جیمز یانگ سیمپسون در حال مطالعه گسترده بر روی ترکیبات آلی بود، متوجه اثرات بیهوشی کلروفرم گشت. استفاده از کلروفرم به سرعت گسترش پیدا کرد و زمانی که جان اسنو[یادداشت ۲۶] در هنگام تولد شاهزاده لئوپلد از این دارو برای بیهوشی ملکه ویکتوریا استفاده کرد و توانست مجوز سلطنتی استفاده از این دارو را در سال ۱۸۵۳ دریافت کند. در انگلستان اتر به دلیل ایجاد تهوع و استفراغ شدید و قابلیت اشتعال با کلروفرم جایگزین شد. متأسفانه به رغم اینکه اتر قابلیت اشتعالپذیری و انفجار داشت، کلروفرم هم امن نبود، به ویژه زمانی که توسط یک فرد آموزش ندیده استفاده میشد. اولین مورد مرگ به دلیل استفاده از کلروفرم در تاریخ ۲۸ ژانویه ۱۸۴۸ ثبت شد، زمانی که هانا گرینر برای خارج کردن ناخن پا تحت بیهوشی با این دارو قرار گرفت.[۹۸] از بین داروهای بیهوشی استنشاقی معروف، فقط گاز دی نیتروژن مونوکسید همچنان و بهطور گسترده در حال استفاده در بیهوشی است و اتر و کلروفرم با داروهای امنتر و گاهی گرانتر جایگزین شدند.[۹۹]
جان اسنو در سال ۱۸۴۸ مقالهای در مورد میل شدید به خواب با استنشاق بخارات در مجله پزشکی لندن منتشر کرد.[۱۰۰] وی به ساخت و تولید وسایل و تجهیزات مورد نیاز برای مدیریت داروهای بیهوشی استنشاقی در بیهوشی پرداخت که امروزه به نام ماشین بیهوشی شناخته میشود.[۹۹]
ایران معاصر[ویرایش]
نخستین عمل جراحی مدرن همراه با بیهوشی در ایران در سال ۱۲۳۰ شمسی توسط یاکوب ادوارد پولاک انجام شد و وی برای نخستین بار در ایران از اتر برای بیهوشی بیمار استفاده کرد.[۱۰۱] تا سالها بعد بیهوشی در ایران با روشهای بسیار ابتدایی با استفاده از ماسک و قطره اتر انجام میشد. اغلب افرادی که این مسئولیت را به عهده داشتند، پزشک نبودند و بهطور تجربی با این کار آشنایی داشتند. برخی جراحان نیز خود مبادرت به بیحسی نخاعی میکردند. بعدها در مراکز دانشگاهی، دستیاران جراحی یا دانشجویان سال آخر پزشکی عهدهدار این وظیفه میشدند. تا این زمان تدریس بیهوشی نوین وجود نداشت.[۱۰۲]
در سال ۱۳۳۰ یحیی عدل به همراه بوئه (Boué) از فرانسه به ایران مراجعت کرد. بوئه در بیمارستان سینا با ماسک امبردن بیماران را بیهوش میکرد.[۱۰۳] ولی از اولین بنیانگذاران بیهوشی نوین در ایران باید از علی فرّ، محمداسماعیل تشید و عبدالله مرتضوی نام برد.[۱۰۳][۱۰۴] یک سال پس از آمدن بوئه به ایران، علی فرّ، فارغالتحصیل رشته تخصصی بیهوشی از انگلستان، به پیشنهاد دانشکده پزشکی دانشگاه تهران، تعلیم و آموزش پزشکان در رشته بیهوشی را آغاز کرد و از همان سال تدریس بیهوشی در برنامه درسی دانشجویان پزشکی عمومی نیز گنجانده شد. البته از حدود ده سال بعد، گذراندن یک ماه در بخش بیهوشی برای کلیه دانشجویان پزشکی عمومی الزامی شد. از جمله ابداعات علی فرّ دستگاه بیهوشی مدار بستهای است که به نام خود او معروف است.[۱۰۳][۱۰۴] پس از آن عبدالله مرتضوی، که او نیز در انگلستان مدرک تخصص بیهوشی خود را دریافت کرده بود، به ایران آمد و در بیمارستان زنان وابسته به دانشکده پزشکی مشغول بکار شد. دستیاران اولین دوره تخصص بیهوشی چهار نفر بودند که پس از فارغالتحصیلی در بیمارستانهای تابعه دانشکده پزشکی مشغول به کار شدند. فارغ التحصیلان دومین دوره ۳ نفر بودند که آنها هم در بیمارستانهای وابسته جذب شدند. در سال ۱۳۳۳ فقط یک ماشین بیهوشی در بیمارستان رازی وجود داشت و در سال بعد دوازده دستگاه دیگر نیز برای سایر بیمارستانهای دانشگاه تهران خریداری شد.[۱۰۵]
در اواخر سال ۱۳۳۴ محمداسماعیل تشید، پس از اخذ بورد تخصصی آنستزیولوژی از کالج پزشکی نیویورک به ایران آمد. ابتدا با سمت رئیس درمانگاه به عنوان هیئت علمی، کار خود را در بیمارستان امام خمینی تهران (معروف به بیمارستان هزار تخت خوابی) شروع کرد و به تربیت متخصصان بیهوشی پرداخت. کتاب «انتخاب بیهوشی و فارماکولوژی داروهای بیهوشی» از جمله آثار تشید میباشد که جایزه بهترین کتاب سال را دریافت کرد. همچنین از ابداعات تشید، لوله دهانی-حلقی کاف دار برای حفظ تهویه در موارد لولهگذاری مشکل میباشد.[۱۰۵] در سال ۱۳۳۴ مرکزیت آموزش گروه بیهوشی در بیمارستان سینا تعیین شد و دستیاران پس از گذراندن تعلیمات اولیه، برای ادامه دوره دستیاری در یکی بیمارستانهای چهارگانه دانشگاه تهران تقسیم میشدند. ده سال بعد مرکزیت گروه بیهوشی به بیمارستان امام خمینی منتقل شد. در این زمان علی فرّ و پس از وی تشیّد مسئولیت مدیریت گروه را بر عهده داشتند. تفکیک گروههای آموزش جراحی و بیهوشی در سال ۱۳۴۷ صورت پذیرفت و از آن پس تربیت پزشکان متخصص به صورت مستقل ادامه یافت. اولین بخش آیسییو دانشگاه تهران در همین دوره و در سال ۱۳۴۷ افتتاح گردید. پس از انقلاب اسلامی دفتر گروه به بیمارستان ولیعصر و بعد از آن به بیمارستان شریعتی منتقل شد. در سال ۱۳۷۳ دفتر آموزش گروه بیهوشی مجدداً به بیمارستان ولیعصر و سپس به دانشگاه علوم پزشکی تهران جابجا شد.[۱۰۵]
کارشناسی هوشبری در ایران[ویرایش]
دوره کارشناسی هوشبری یکی از دورههای آموزش عالی (از شاخههای پیراپزشکی) است و هدف آن تربیت نیروی انسانی کارآمدی است که هر ۱ یا ۲ نفر از آنها بتوانند به عنوان دستیار و زیر نظر یک متخصص بیهوشی در یک بخش اتاق عمل انجام وظیفه نمایند.[۱۰۶][۱۰۷]
جستارهای وابسته[ویرایش]
یادداشت[ویرایش]
- ↑ Sedation
- ↑ Oliver Wendell Holmes
- ↑ William Morton
- ↑ ASA physical status classification system
- ↑ ۵٫۰ ۵٫۱ Recovery
- ↑ minimum alveolar concentration or MAC
- ↑ Infiltrative
- ↑ Tumescent
- ↑ liposuction
- ↑ Patient controlled analgesia
- ↑ Bolus
- ↑ fail-safe systems
- ↑ القای بیهوشی میتواند با داروهای استنشاقی یا وریدی باشد. نگهداری بیهوشی هم به همین ترتیب. بعد از القای بیهوشی، فرد بیهوش به دستگاه بیهوشی متصل میشود، فارغ از اینکه با داروهای وریدی بیهوش شده باشد یا استنشاقی.
- ↑ The Association of Anaesthetists of Great Britain and Ireland
- ↑ morbidity
- ↑ mortality
- ↑ Risk factors
- ↑ post-anesthetic confusion
- ↑ David Geffen School of Medicine
- ↑ Andrew Hudson
- ↑ mandrake
- ↑ Solanum
- ↑ Mafeisan
- ↑ August Bier
- ↑ Nicolae Racoviceanu-Piteşti
- ↑ John Snow
منابع[ویرایش]
- ↑ ۱٫۰ ۱٫۱ ۱٫۲ ۱٫۳ ۱٫۴ ۱٫۵ ۱٫۶ ۱٫۷ Miller، Ronald D (۱۳۹۳). اصول بیهوشی میلر (۲۰۱۱). ترجمهٔ سعادت نیاکی و ابطحی (ویراست ۳). انتشارات اندیشه رفیع. شابک ۹۷۸-۹۶۴-۹۸۷-۳۵۸-۹.
- ↑ «تعریف بیهوشی و نوع بیهوشی». hidoctor. ۱۴ اردیبهشت ۱۳۹۵.
- ↑ ۳٫۰۰ ۳٫۰۱ ۳٫۰۲ ۳٫۰۳ ۳٫۰۴ ۳٫۰۵ ۳٫۰۶ ۳٫۰۷ ۳٫۰۸ ۳٫۰۹ ۳٫۱۰ ۳٫۱۱ ۳٫۱۲ ۳٫۱۳ ۳٫۱۴ ۳٫۱۵ ۳٫۱۶ ۳٫۱۷ ۳٫۱۸ ۳٫۱۹ ۳٫۲۰ ۳٫۲۱ ۳٫۲۲ ۳٫۲۳ Miller, Ronald D (2010). Erikson, Lars I; Fleisher, Lee A; Wiener-Kronish, Jeanine P; Young, William L (eds.). Miller's Anesthesia Seventh edition. USA: Churchill Livingstone Elsevier. ISBN 978-0-443-06959-8.
- ↑ «ASA Physical Status Classification System». American Society of Anesthesiologists. www.asahq.org. اکتبر ۱۵, ۲۰۱۴. بایگانیشده از اصلی در ۲۷ اکتبر ۲۰۱۶. دریافتشده در ۲۰۱۶-۱۰-۲۷.
- ↑ ۵٫۰ ۵٫۱ «دستورالعملهای انجمن متخصصان بیهوشی آمریکا (ASA)». انجمن آنستزیولوژی و مراقبتهای ویژه ایران. انجمن آنستزیولوژی و مراقبتهای ویژه ایران. دریافتشده در ۲۰۱۶-۱۰-۱۸.
- ↑ Jo Fitz-Henry (3, April 2011). "The ASA classification and peri-operative risk". The Royal College of Surgeons of England (به انگلیسی). Annals: 185-187.
{{cite journal}}:|access-date=requires|url=(help); Check date values in:|تاریخ=(help) - ↑ ۷٫۰ ۷٫۱ "Continuum of Depth of Sedation Definition of General Anesthesia and Levels of Sedation/Analgesia" (PDF) (به انگلیسی). American Society of Anesthesiologists (ASA). October 15, 2014. Retrieved 1396/02/14.
{{cite web}}: Check date values in:|تاریخ بازبینی=(help) - ↑ «Minimum alveolar anesthetic concentration: a standard of anesthetic potency». Anesthesiology. doi:10.1097/00000542-196511000-00010.
- ↑ Patt, Richard B; Reddy, Suresh (Nov 1994). "The benzodiazepines as adjuvant analgesics". Journal of Pain and Symptom Management. 9 (8): 510–514. doi:10.1016/0885-3924(94)90112-0. Retrieved 5 May 2017.
- ↑ "Local anaesthesia - NHS Choices". UK National Health Service (به انگلیسی). ۱۸/08/۲۰۱۵. Retrieved 2017-05-04.
{{cite web}}: Check date values in:|تاریخ=(help) - ↑ Guay, Joanne; Suresh, Santhanam (Feb 2016). "Ultrasound guidance for peripheral nerve blockade". Cochrane Database of Systematic Reviews.
- ↑ Ullah, Hameed; Samad, Khalid (April 2014). "Continuous interscalene brachial plexus block versus parenteral analgesia for postoperative pain relief after major shoulder surgery". Cochrane Database of Systematic Reviews.
- ↑ "Local anaesthetics and regional anaesthesia for preventing chronic pain after surgery". Cochrane Database of Systematic Reviews. 17 Oct 2012.
- ↑ Klomp, Trudy; Poppel, Mireille van (Sep 2012). "Inhaled analgesia for pain management in labour". Cochrane Database of Systematic Reviews. doi:10.1002/14651858.CD009351.pub2.
- ↑ Bell, Rae F (Jan 2006). "Perioperative ketamine for acute postoperative pain". Cochrane Database of Systematic Reviews. doi:10.1002/14651858.CD004603.pub3.
- ↑ "Patient controlled opioid analgesia versus conventional opioid analgesia for controlling postoperative pain". Cochrane Database of Systematic Reviews. Oct 2006. doi:10.1002/14651858.CD003348.pub3.
- ↑ Jones, Leanne; Othman, Mohammad (Mar 2012). "Pain management for women in labour: an overview of systematic reviews". Cochrane Database of Systematic Reviews. doi:10.1002/14651858.CD009234.pub2.
- ↑ Novikova, Natalia; Cluver, Catherine (Sep 2012). "Local anaesthetic nerve block for pain management in labour". Cochrane Database of Systematic Reviews. doi:10.1002/14651858.CD009200.pub2.
- ↑ Kopp, Sandra; Guay, Joanne (Jul 2012). "Epidural pain relief versus systemic opioid-based pain relief for abdominal aortic surgery". Cochrane Database of Systematic Reviews. doi:10.1002/14651858.CD005059.pub4.
- ↑ Goneppanavar, Umesh; Prabhu, Manjunath (2013). "Anaesthesia Machine: Checklist, Hazards, Scavenging". Indian J Anaesth. doi:10.4103/0019-5049.120151.
- ↑ M Subrahmanyam (Sep 2013). "Safety Features in Anaesthesia Machine". Indian Journal of Anaesthesia. doi:10.4103/0019-5049.120143.
- ↑ علی بهشتی صفت (۲۲ فروردین ۱۳۹۳). «همه چیز در مورد مانیتورینگ علایم حیاتی». دپارتمان مرکزی مهندسی پزشکی. بایگانیشده از اصلی در ۲ فوریه ۲۰۱۷. دریافتشده در ۲۰۱۷-۰۵-۰۵.
- ↑ ۲۳٫۰ ۲۳٫۱ Birks RJS, ed. (March 2007). RECOMMENDATIONS FOR STANDARDS OF MONITORING DURING ANAESTHESIA AND RECOVERY 4th Edition (PDF). Association of Anaesthetists of Great Britain and Ireland. Archived from the original (PDF) on 13 May 2015. Retrieved 21 February 2014.
- ↑ «Effects of propofol on intraocular pressure during the induction of anesthesia». Pub med. ۱۴ اردیبهشت ۱۳۹۶.
- ↑ "propofol". Pubchem (به انگلیسی). 2017-04-30. Retrieved 2017-05-02.
- ↑ اسدالله سعادت نیاکی، مهران کوچک (زمستان ٨۳). «پروپوفول را بهتر بشناسیم» (PDF). پژوهش درپزشکی (مجله پژوهشی دانشکده پزشکی). صص. ۲۴۷ تا ۲۴۸. بیش از یک پارامتر
|وبگاه=و|نشریه=دادهشده است (کمک); تاریخ وارد شده در|تاریخ=را بررسی کنید (کمک) - ↑ Wilson C, Canning P, Caravati EM (2010). "The abuse potential of propofol". Clinical Toxicology (به انگلیسی). pp. 165–70. doi:10.3109/15563651003757954.
{{cite web}}: More than one of|وبگاه=و|ژورنال=specified (help); Unknown parameter|ماه=ignored (help)نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ "Diprivan (propofol) dosing, indications, interactions, adverse effects, and more" (به انگلیسی). Retrieved 2017-05-12.
- ↑ "THIOPENTAL SODIUM". Pubchem (به انگلیسی). Retrieved 2017-05-02.
- ↑ «Thiopental». The DrugBank database.
- ↑ Bedford, Robert F; Persing, John A. ; Pobereskin, Louis ; Butler, Albert (June 1980). "Lidocaine or Thiopental for Rapid Control of Intracranial Hypertension?". Anesthesia & Analgesia (به انگلیسی). International Anesthesia Research Society (59): 435-437. Retrieved 13 June 2017.
{{cite journal}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ "midazolam". Pubchem (به انگلیسی). Retrieved 2017-05-02.
- ↑ «Midazolam». The DrugBank database.
- ↑ "ketamine". Pubchem (به انگلیسی). Retrieved 2017-05-02.
- ↑ «Ketamine». The DrugBank database.
- ↑ "Etomidate". Pubchem (به انگلیسی). Retrieved 2017-05-02.
- ↑ «Etomidate». DrugBank Version 5.0.
- ↑ حسین افتخارینسب (۱۳۷۵). «بررسی نقش گیرندههای نخاعی آلفا- ۲ آدرنرژیک در درد مزمن». دانشگاه علوم پزشکی و خدمات بهداشتی درمانی شهید بهشتی. بایگانیشده از اصلی (پایاننامه) در ۱۰ ژانویه ۲۰۱۸. دریافتشده در ۲ مه ۲۰۱۷.
- ↑ "DEXMEDETOMIDINE". Pubchem (به انگلیسی). Retrieved 2017-05-02.
- ↑ "halothane". Pubchem (به انگلیسی). Retrieved 2017-05-02.
- ↑ «Halothane». DrugBank database.
- ↑ "enflurane". Pubchem (به انگلیسی). Retrieved 2017-05-02.
- ↑ «Enflurane». The DrugBank Ca.
- ↑ "isoflurane". Pubchem (به انگلیسی). Retrieved 2017-05-02.
- ↑ «Isoflurane». The DrugBank database.
- ↑ «Sevoflurane». DrugBank.
- ↑ "sevoflurane | C4H3F7O - PubChem". Pubchem (به انگلیسی). Retrieved 2017-05-02.
- ↑ «سووفلوران 250 م ل محلول استنشاقی». سازمان غذا و دارو. دریافتشده در ۲۰۱۷-۰۵-۰۲.[پیوند مرده]
- ↑ ۴۹٫۰ ۴۹٫۱ Carey Evans, T (January 1928). "The opium question, with special reference to Persia" (PDF). Transactions of the Royal Society of Tropical Medicine and Hygiene. 21 (4): 339–340. doi:10.1016/S0035-9203(28)90031-0. Retrieved 17 Oct 2018.
{{cite journal}}: Unknown parameter|layurl=ignored (help) - ↑ ۵۰٫۰ ۵۰٫۱ ۵۰٫۲ دهخدا، علیاکبر. مهرگیاه. لغتنامه دهخدا (واژهیاب).
- ↑ ۵۱٫۰ ۵۱٫۱ ۵۱٫۲ Barash, Paul G. ; Cullen, Bruce F. ; Stoelting, Robert K. ; Cahalan, Michael K. ; Stock, M. Christine; Ortega, Rafael (۲۰۱۳). Clinical Anesthesia (ویراست ۷). Lippincott Williams & Wilkins. صص. ۱۰۹.
- ↑ Erowid (Oct 5, 2016). "Erowid Cannabis Vault: Basics". Erowid (به انگلیسی). Retrieved 2017-05-04.
- ↑ «Hashish». drugs.com. ۱۴ اردیبهشت ۱۳۹۵.
- ↑ «Cannabis / Marijuana (D 9 -Tetrahydrocannabinol, THC)». Drugs and Human Performance Fact Sheets. NATIONAL HIGHWAY TRAFFIC SAFETY ADMINISTRATION. آوریل ۲۰۱۴. بایگانیشده از اصلی در ۲۷ مارس ۲۰۱۷. دریافتشده در ۲۰۱۷-۰۵-۰۴.
- ↑ "Holi 2014: Festival Of Colors Celebrates Spring". Huffington Post (به انگلیسی). 16 March 2014. Retrieved 6 May 2017.
- ↑ «Signs and Symptoms of Hashish Abuse». Narconon (به انگلیسی). دریافتشده در ۲۰۱۷-۰۵-۰۴.
- ↑ ۵۷٫۰ ۵۷٫۱ «A Brief Biography of Hua Tuo». دریافتشده در ۲۰۱۷-۰۴-۲۱.
- ↑ «تاتوره». دانشنامه جهان اسلام. دریافتشده در ۶ مه ۲۰۱۷.
- ↑ Lust، John (۲۰۱۴). The Herb Book. Mineola, New York: Dover Publications, Inc. صص. ۲۹۹–۳۰۰. شابک ۰۴۸۶۷۸۱۴۴۵.
- ↑ ۶۰٫۰ ۶۰٫۱ «Risks and complications». The Australian and New Zealand College of Anaesthetists. بایگانیشده از اصلی در ۲۸ مه ۲۰۱۷. دریافتشده در ۱۳ مه ۲۰۱۷.
- ↑ E J Chaloner (۱۴ اردیبهشت ۱۳۹۶). «Amputations at the London Hospital 1852-1857». PMC.
- ↑ «Mortality in Anesthesia: A Systematic Review». ncbi. ۱۴ اردیبهشت ۱۳۹۵.
- ↑ Berthoud, MC; Reilly, CS (1992 Nov-Dec). "Adverse effects of general anaesthetics". Drug Safety. 6 (به انگلیسی). PubMed (7): 434-59. Retrieved 13 May 2017.
{{cite journal}}: Check date values in:|تاریخ=(help) - ↑ Leandro Gobbo Braz, Danilo Gobbo Braz, Deyvid Santos da Cruz, Luciano Augusto Fernandes,. "Mortality in Anesthesia: A Systematic Review" (به انگلیسی).
{{cite web}}: نگهداری CS1: نقطهگذاری اضافه (link) - ↑ «Anesthesia Safety: Model or Myth?: A Review of the Published Literature and Analysis of Current Original Data». anesthesiology. ۱۴ اردیبهشت ۱۳۹۶.
- ↑ ۶۶٫۰ ۶۶٫۱ "Immediate post-anaesthesia recovery 2013: Association of Anaesthetists of Great Britain and Ireland". Anaesthesia. May 2017. doi:10.1111/anae.12146.
- ↑ الیاسی، هدایت اله؛ دباغ، علی (بهمن و اسفند ۱۳۸۸). «مقایسه اثر ایزوفلوران و سووفلوران بر لرز پس از بیهوشی عمومی». پژوهنده. ۷۲. دانشگاه علوم پزشکی شهید بهشتی (۶): ۲۹۵ تا ۲۹۸. دریافتشده در 2 May 2017. بیش از یک پارامتر
|نویسنده=و|نام خانوادگی=دادهشده است (کمک); تاریخ وارد شده در|سال=، عدم تطابق|سال= / |تاریخ=را بررسی کنید (کمک) - ↑ "Delirium is associated with early postoperative cognitive dysfunction". Anaesthesia. May 2017. doi:10.1111/j.1365-2044.2008.05523.x.
- ↑ "How brain 'reboots' itself to consciousness after anesthesia". ScienceDaily (به انگلیسی). University of California, Los Angeles (UCLA), Health Sciences. June 18, 2014. Retrieved 2017-05-13.
- ↑ McGovern, Patrick. The origins and ancient history of wine (Food and nutrition in history and anthropology). Gordon and Breach Publishers. pp. 96–124.
- ↑ به تفسیر دکتر نادر حشمتی (۹۴/02/۱۵). «عمل رستمینه». ماهنامه گزارش. بایگانیشده از اصلی در ۵ مارس ۲۰۱۶. دریافتشده در 2017-05-02. تاریخ وارد شده در
|تاریخ=را بررسی کنید (کمک) - ↑ «History of Anesthesia and Pain in Old Iranian Texts». National Center for Biotechnology Information, U.S. National Library of Medicine. doi:10.5812/aapm.15363.
- ↑ Dabbagh, Ali MD; Elyasi, Hedayatollah MD; Rajaei, Samira MD. "Anesthesia in Ancient Iran". anesthesia&analgesia (به انگلیسی). doi:10.1213/ANE.0b013e3181e33174.
- ↑ Dieter Taillieu (March 6, 2012). "HAOMA i. BOTANY". Iranicaonline (به انگلیسی).
- ↑ Eduljee، Ed. «Haoma Hom Homa». دریافتشده در ۲۰۱۷-۰۵-۱۲.
- ↑ لواسانی، فهیمه؛ رحیمی موقر، آفرین؛ حسینی، مهدی؛ گلدیان، ژاکلین؛ طهرانی، عاتکه؛ خستو، گلآرا؛ بابایی، نعمت االله. علوی، شهین، ویراستار. راهنمای پیشگیری از سوء مصرف مواد برای دست اندر کاران رسانههای گروهی (PDF). دفتر برنامه کنترل مواد مخدر سازمان ملل متحد(UNDCP).
- ↑ «The opium question, with special reference to Persia (by A R Neligan)». کتابخانه ایرانشناسی مجلس شورای اسلامی. www.lib.ir. دریافتشده در ۲۰۱۶-۱۰-۱۲.
- ↑ Booth, Martin (1996). Opium: A History (1st ed.). UK: Simon & Schuster, Ltd. ISBN 978-0-684-81686-9.
- ↑ Ebers, Georg; Stern, Ludwig Christian (1837). Papyrus Ebers (به Germany). Germany Leipzig: Bei S. Hirzel.
{{cite book}}: نگهداری یادکرد:زبان ناشناخته (link) - ↑ Pahor, Ahmes L (1992). "Ear, nose and throat in ancient Egypt: Part I". Journal of Laryngology & Otology (published 1 June 2007). 106: 677–687. doi:10.1017/S0022215100120560. Retrieved 6 May 2017.
- ↑ "The identity and work of the ancient Egyptian surgeon". Journal of the Royal Society of Medicine. May 2017.
- ↑ Lust، John (۲۰۱۴). The Herb Book. Mineola, New York: Dover Publications, Inc. صص. ۲۵۹. شابک ۰۴۸۶۷۸۱۴۴۵.
- ↑ Gordon، Benjamin Lee (۱۹۴۹). نوشتهشده در Philadelphia. "Medicine throughout Antiquity". USA: F. A. Davis Company. صص. ۳۸۷.
- ↑ "From Cocaine to Ropivacaine: The History of Local Anesthetic Drugs". Current Topics in Medicinal Chemistry. May 2017.
- ↑ "Über die verwendung des kokains zur anästhesierung am auge". Wiener Medizinische Wochenschrift.
- ↑ Bier, August (May 2017). "Versuche über cocainisirung des rückenmarkes". Deutsche Zeitschrift für Chirurgie.
- ↑ "A history of neuraxial administration of local analgesics and opioids". European Journal of Anaesthesiology. May 2017.
- ↑ ۸۸٫۰ ۸۸٫۱ ایران ملکزاده. «تاریخچه بیهوشی» (PDF). مرکز رشد استعدادهای درخشان و مرکز پژوهشهای علمی دانشجویان دانشگاه علوم پزشکی ایران. بایگانیشده از اصلی (PDF) در ۲۵ اکتبر ۲۰۱۶. دریافتشده در ۲۵ اکتبر ۲۰۱۶.
- ↑ "Anesthesia, Discovery of". encyclopedia (به انگلیسی).
- ↑ Hademenos, George J; Murphree, Shaun S; Zahler, Kathy A; Whitener, Mark; Warner, Jennifer M (2008). McGraw-Hill's PCAT. USA: McGraw-Hill Education. ISBN 978-0-07-160045-3.
- ↑ ۹۱٫۰ ۹۱٫۱ Fenster, JM. Ether Day: The Strange Tale of America's Greatest Medical Discovery and the Haunted Men Who Made It. HarperCollins.
- ↑ "The painful story behind modern anesthesia".
- ↑ ۹۳٫۰ ۹۳٫۱ P. Desbarax (2002). "Morton's design of the early ether vaporisers". Anaesthesia (به انگلیسی). Blackwell (57): 463–469.
- ↑ Anaesth, Br J (May 2017). "The first European trial of anaesthetic ether: The Dumfries claim". British Journal of Anaesthesia.
- ↑ "nitrous oxide | N2O". Pubchem (به انگلیسی). 2017-04-30. Retrieved 2017-05-04.
- ↑ ۹۶٫۰ ۹۶٫۱ DAVID ZUCK (1 MARCH 2012). «Nitrous oxide: are you having a laugh?». The Royal Society of Chemistry. تاریخ وارد شده در
|تاریخ=را بررسی کنید (کمک) - ↑ Harding، Sheila Pinsker & Robert S. «Technology, Invention, and Innovation collections». amhistory.si.edu. بایگانیشده از اصلی در ۵ مارس ۲۰۱۶. دریافتشده در ۲۰۱۶-۱۰-۱۲.
- ↑ ۹۸٫۰ ۹۸٫۱ «APSF Newsletter: 13LetNoHarm». www.apsf.org. دریافتشده در ۲۰۱۶-۰۵-۱۸.
- ↑ ۹۹٫۰ ۹۹٫۱ «How Anesthesia Works». How Stuffworks.
- ↑ "On Narcotism by the Inhalation of Vapours by John Snow MD". Journal of the Royal Society of Medicine. May 2017.
- ↑ Werner (۲۰۰۹). «POLAK, Jakob Eduard». Encyclopaedia Iranica. دریافتشده در ۶ مه ۲۰۱۷. بیش از یک پارامتر
|نویسنده=و|نام خانوادگی=دادهشده است (کمک) - ↑ «تاریخچه گروه بیهوشی». دانشکده پزشکی دانشگاه علوم پزشکی و خدمات بهداشتی تهران. بایگانیشده از اصلی در ۲۸ سپتامبر ۲۰۱۶. دریافتشده در ۲۸ مه ۲۰۱۶.
- ↑ ۱۰۳٫۰ ۱۰۳٫۱ ۱۰۳٫۲ "تاریخچه بیهوشی". مرکز قلب شهید رجایی. Archived from the original on 27 June 2017.
- ↑ ۱۰۴٫۰ ۱۰۴٫۱ "تاریخچه گروه بیهوشی دانشگاه علوم پزشکی مشهد". گروه بیهوشی دانشگاه علوم پزشکی مشهد. Archived from the original on 1 July 2016.
- ↑ ۱۰۵٫۰ ۱۰۵٫۱ ۱۰۵٫۲ "نگاهی به تاریخچه بیش از نیم قرن گروه بیهوشی:". گروه بیهوشی و مراقبتهای ویژه دانشگاه علوم پزشکی تهران. Archived from the original on 28 September 2016.
- ↑ "معرفی رشته هوشبری". دانشگاه علوم پزشکی و خدمات بهداشتی درمانی کاشان. دانشکده پیراپزشکی. Archived from the original on 16 October 2018. Retrieved 17 Oct 2018.
- ↑ کمیسیون تدوین و برنامهریزی آموزشی دبیر خانه شورای آموزش پزشکی و تخصصی (آبان ۱۳۹۰). «برنامه آموزشی و ضوابط رشتة تخصصی بیهوشی» (PDF). انجمن آنستزیولوژی و مراقبتهای ویژه ایران. وزارت بهداشت، درمان و آموزش پزشکی.
| در ویکیانبار پروندههایی دربارهٔ بیهوشی موجود است. |

